Paciente de 62 años con antecedentes médicos de diabetes mellitus, dislipemia, cardiopatía isquémica y sin antecedentes hematológicos de interés. Refería estancia en un país de clima tropical (Costa Rica) hacía más de 10 años, sin viajes recientes. Fue ingresado en octubre de 2020 para estudio de pancitopenia, síndrome constitucional de 2 meses de evolución, fiebre sin foco y úlcera digital de evolución tórpida. Se realizó aspirado medular confirmándose sospecha inicial de leucemia aguda con diferenciación dendrítica: neoplasia de células dendríticas plasmocitoides blásticas. Citogenética y cariotipo, normal. Marcadores moleculares de pronóstico adverso en estudio de secuenciación masiva.
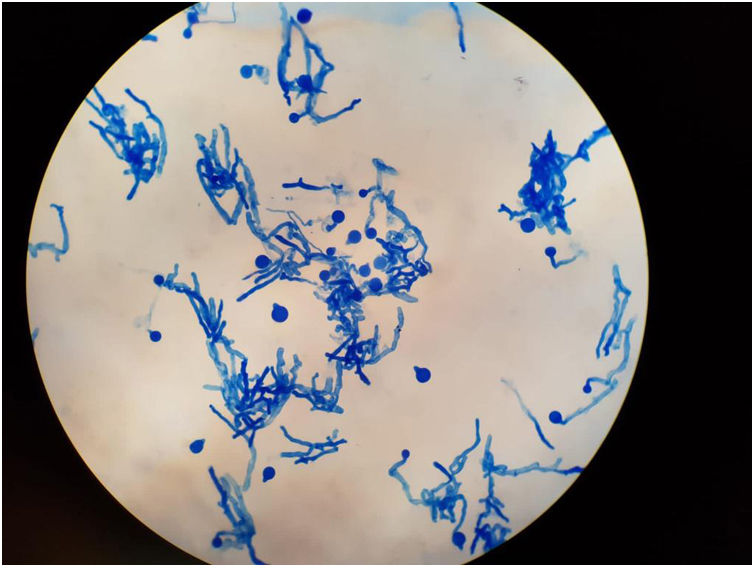
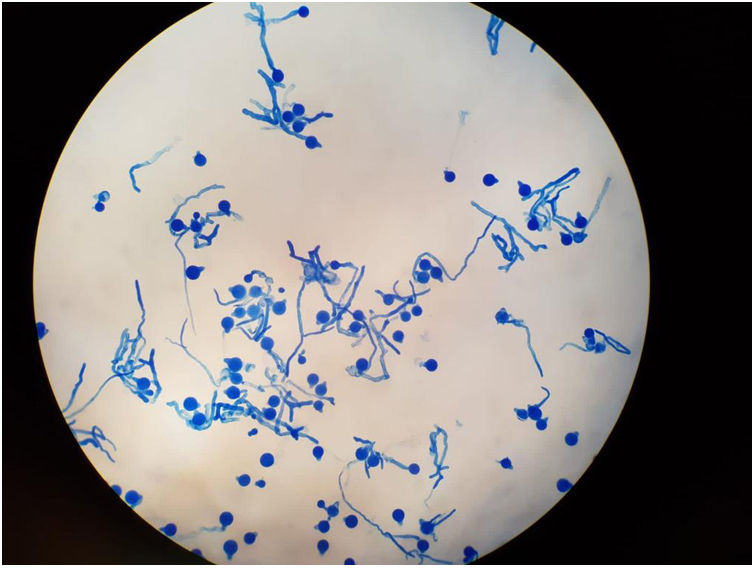
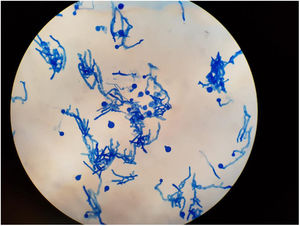
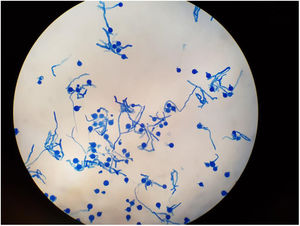
EvoluciónTras confirmación diagnóstica el paciente presentó empeoramiento clínico, edema y eritema palpebral, fiebre persistente a pesar de antibioterapia de amplio espectro para bacterias grampositivas y negativas y cobertura para hongo filamentoso, con parámetros de infección grave en ascenso y resultados microbiológicos negativos (ausencia de crecimiento de germen documentado en hemocultivos, urocultivos y galactomananos seriados negativos). Ante progresión franca de enfermedad y valorando riesgo-beneficio con ausencia de datos microbiológicos en ese momento, se decidió inicio de tratamiento quimioterápico. A las 24horas, el paciente presentó insuficiencia respiratoria aguda grave, shock séptico, necrosis de úlcera digital y proptosis de globo ocular derecho, precisando traslado a Unidad de Cuidados Intensivos (UCI) para soporte con fármacos vasoactivos, hemofiltración veno-venosa continua y ventilación mecánica invasiva mediante intubación orotraqueal. En el aspirado bronquial realizado durante el proceso de intubación, el Servicio de Microbiología objetivó el crecimiento de un hongo filamentoso probablemente familia de mucorales, informando de resultado preliminar. Se reforzó en ese momento cobertura antifúngica mediante administración de doble terapia con anfotericina B liposomal intravenosa e inhalada junto con caspofungina intravenosa. Tras 6 días de estancia en UCI el paciente presentó fallo multiorgánico, falleciendo finalmente. Se confirmó post mortem aislamiento microbiológico de Zigomyceto (subphylla entomophtoromycotina): Conidiobolus coronatus (figs. 1 y 2) en aspirado bronquial, causante probablemente de infección fúngica invasiva pulmonar y celulitis rinofacial con invasión de senos paranasales y fosa orbitaria.
Comentario finalLa conidiobolomicosis tiene lugar en humanos tras la inhalación de esporas que colonizan la mucosa nasal, pudiendo penetrar en el tejido subcutáneo facial y senos nasales en pacientes inmunocompetentes1,2. Es típicamente una enfermedad tropical que precisa niveles altos de humedad para su crecimiento y desarrollo. No obstante, sí que se ha descrito presencia de este microorganismo en muestras ambientales de países de clima frío del norte de Europa. Predomina en pacientes de sexo masculino, 10 a 13.
Clínicamente se caracteriza por aparición de lesiones nodulares submucosas o subcutáneas progresivas de localización predominante en fosas nasales, órbita y cara. En casos de mayor gravedad y especialmente en pacientes inmunodeprimidos puede cursar con cuadros de infección diseminada4.
El diagnóstico de infección por C. coronatus se realiza mediante examen histológico de una biopsia de la lesión y cultivo4. El hallazgo más característico, aunque no es patognomónico, es la visualización de hifas amplias y transparentes, poco tabicadas y envueltas en material eosinofílico (figs. 1 y 2). El aislamiento de este hongo en el cultivo en agar Sabouraud dextrosa más cloranfenicol confirma el diagnóstico3.
El tratamiento óptimo en casos graves se basa en el uso de anfotericina B liposomal intravenosa o la asociación de terbinafina con un triazol durante 12 meses y valoración de exéresis del tejido afectado4.
En muchos casos la identificación microbiológica conlleva un tiempo de 1 a 4 semanas de cultivo, lo que en pacientes inmunocomprometidos puede tener una especial relevancia y mayor mortalidad derivada de un inicio tardío del tratamiento en casos donde la sospecha diagnóstica sea baja, por lo que será necesario una adecuada historia clínica en la cual se interrogue acerca de posibles estancias en zonas de elevada incidencia (Asia, África y América del Sur especialmente)5. En nuestro caso, el único antecedente epidemiológico destacable fue la estancia en Costa Rica.
Se han reportado alrededor de 10 casos en la literatura de infección invasiva provocada por este microorganismo en pacientes inmunodeprimidos, ninguno en España. La mayoría presentaban infecciones diseminadas con afectación multiorgánica, por lo que es importante concluir que la minimización en el tiempo transcurrido entre la sospecha y la confirmación diagnóstica es muy importante para disminuir la mortalidad derivada del retraso del tratamiento dirigido2.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran que no existen conflictos de interés.