Introducción
La tuberculosis persiste como un problema importante en los pacientes con infección por el virus de la inmunodeficiencia humana (VIH) 1. En España esta enfermedad sigue representando un problema de salud pública importante con una tasa de prevalencia en el año 2000 de 19,64 nuevos casos por 100.000 habitantes 2. Además, los pacientes con infección por el VIH presentan un alto riesgo de desarrollar enfermedad tuberculosa, estimada entre el 5 y 10% por año tras la primoinfección, estando su reactivación directamente relacionada con el grado de inmunodepresión 3. En los pacientes con infección por el VIH la extensión de la enfermedad a órganos extrapulmonares está presente en el 66% de los casos. Entre estas localizaciones extrapulmonares la afectación del sistema nervioso central, especialmente la meningitis, es una manifestación frecuente y potencialmente grave 4,5. La tasa de mortalidad de esta entidad se acerca al 20% en los pacientes inmunocompetentes y al 30% en los pacientes infectados por el VIH 6. La infección avanzada se caracteriza por la reacción inflamatoria intensa de la base del cerebro, con frecuencia acompañada del compromiso de pares craneales y complicaciones como la hidrocefalia obstructiva 5,7. El diagnóstico ha de realizarse de una manera rápida, con el objetivo de establecer una pauta terapéutica adecuada 6,7. En este trabajo se describen las características epidemiológicas, clínico-radiológicas, evolutivas y terapéuticas de todos los pacientes diagnosticados en nuestro hospital de meningitis tuberculosa (MT) desde enero de 1986 a diciembre de 2000. Se realiza un estudio comparativo de las diferentes variables en relación a la presencia o no de la infección por el VIH.
Métodos
Durante el período comprendido entre enero de 1986 y diciembre de 2000 se diagnosticaron en nuestro hospital un total de 75 episodios de MT en adultos de edad superior a los 18 años. La identificación de estos pacientes se realizó mediante la revisión sistemática de las bases de datos de los servicios de enfermedades infecciosas y microbiología, además de la búsqueda en el archivo del servicio de documentación del hospital mediante el sistema BMDS (diagnóstico en el momento del alta de MT o tuberculosis diseminada).
Los criterios utilizados para establecer el diagnóstico definitivo de MT fueron la existencia de uno o varios de los siguientes: a) aislamiento de Mycobacterium tuberculosis en el líquido cefalorraquídeo (LCR); b) observación mediante tinción de Ziehl-Neelsen en el LCR de bacilos ácido-alcohol resistentes (BAAR) asociadas o no a aislamientos de M. tuberculosis en otras localizaciones diferentes al sistema nervioso central (SNC); c) existencia de un cuadro clínico compatible con meningitis, definida como la presencia de la mayoría de los síntomas y signos (fiebre, cefalea, meningismo, alteración del estado de conciencia y afectación de pares craneales bajos) asociada a los hallazgos en LCR de pleocitosis con predominio linfocitario, hipoglucorraquia, hiperproteinorraquia y niveles de adenosín-desaminasa (ADA) iguales o superiores a 9 U/l, y d) cuadro clínico-neurológico compatible con meningitis con los criterios del apartado c) asociado al aislamiento de M. tuberculosis en alguna muestra biológica diferente al SNC.
La infección por el VIH se diagnosticó mediante la determinación de la presencia de anticuerpos frente al VIH-1 por análisis de inmunoabsorción ligada a enzimas (ELISA). La confirmación de la infección se estableció en todos los casos por la técnica de Western-Blot.
Se realizó una revisión retrospectiva de todas las historias clínicas de los pacientes que cumplían los criterios anteriormente señalados de MT, con el objetivo de recoger la información referente a los datos demográficos, patologías asociadas, factores relacionados con la infección por el VIH, manifestaciones clínicas, características del LCR, hallazgos radiológicos, terapéutica y evolución de cada uno de los pacientes. Debido a las características del estudio, la decisión de la pauta de tratamiento con 3 o 4 fármacos era dependiente del médico responsable del enfermo. Las dosis de los medicamentos antituberculosos y la duración del tratamiento fueron establecidas por los documentos de consenso de la Sociedad Americana de Enfermedades Infecciosas, el Centro para el Control de Enfermedades de Atlanta, la Sociedad Americana del Tórax 8 y por las guías de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica 9. La dexametasona, a dosis de 0,1 a 0,4 mg/kg de peso dividido en 4 dosis diarias, se utilizó según los criterios del médico responsable en pacientes con déficit neurológicos y/o hipertensión endocraneal, en cualquier momento de la evolución.
En relación con la prueba de la intradermorreacción de Mantoux (PPD-S), el resultado se consideró como positivo si la induración era mayor o igual a 5 mm en los pacientes con infección por el VIH o mayor o igual a 10 mm en los pacientes sin la coexistencia de dicha infección.
Se consideró fallecimiento relacionado con la MT cuando el mismo se produjo durante las primeras 4 semanas de su diagnóstico y como consecuencia de alteraciones neurológicas secundarias a la misma. Los fallecimientos no relacionados con la MT, todos ellos posteriores a las 4 semanas de su diagnóstico, se debieron a otras complicaciones asociadas al VIH o a la comorbilidad de los pacientes no coinfectados.
Las diferencias entre proporciones y medias fueron valoradas por el test exacto de Fisher y el test de la t de Student. El valor de la p para identificar la significancia estadística fue 0,05.
Resultados
Entre 1987 y 2000 se diagnosticaron 3.710 casos de tuberculosis en nuestro centro, de los cuales 611 episodios (16,5%) se observaron en pacientes con infección por el VIH. En 75 enfermos se diagnosticó la existencia de MT, en 39 de ellos asociada a la infección por el VIH. La afectación meníngea en la enfermedad tuberculosa en los pacientes con infección por el VIH fue superior a la observada en los pacientes sin dicha coinfección (6,4 frente a 1,2%; p < 0,01). En 59 enfermos (78,7%) el diagnóstico de la MT se efectuó mediante el aislamiento de M. tuberculosis en el LCR y/o en otras muestras biológicas. Los 16 pacientes restantes se diagnosticaron por la existencia de un cuadro clínico-biológico compatible.
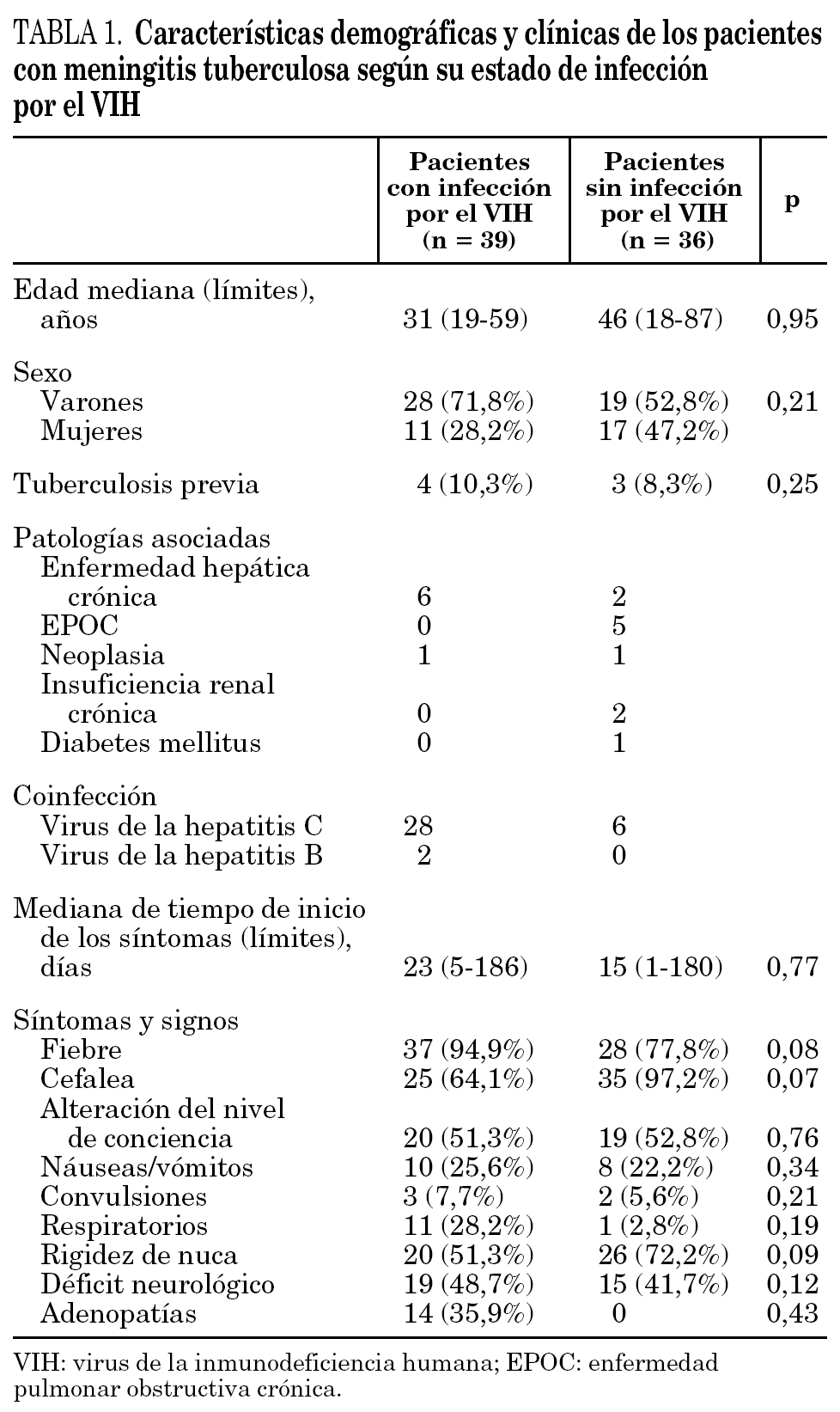
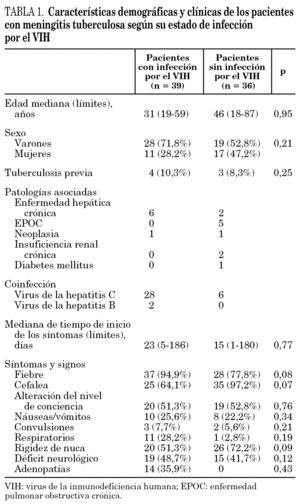
En la tabla 1 se describen las características demográficas, las enfermedades asociadas y los síntomas y signos de los pacientes con MT en relación con la existencia o ausencia de infección por el VIH. Los factores de riesgo de los pacientes con infección por el VIH fueron: ser usuario de drogas por vía parenteral en 28 casos (71,8%), transmisión por vía sexual en 10 casos (26,5%) y desconocido en un caso (1,7%). En 29 ocasiones (74,3%) la MT se observó en pacientes con infección por el VIH conocida (18 de ellos con criterios definitorios de sida). En los 10 pacientes restantes la infección por el VIH se diagnosticó coincidiendo con la MT. Únicamente 15 pacientes estaban realizando tratamiento antirretroviral (9 casos con dos fármacos, en tres con un solo fármaco y en los tres restantes con tratamiento antirretroviral de gran actividad) en el momento del diagnóstico de la MT. Los restantes 24 pacientes iniciaron tratamiento antirretroviral entre la tercera y novena semana del diagnóstico de la MT. En el momento del diagnóstico de la MT la cifra de linfocitos CD4+ fue de 66 ± 52 cél./μl (media ± DE). El 87% de los pacientes con infección por el VIH tenían una cifra de linfocitos CD4+ inferior a 200 cél./μl.
La duración de la sintomatología previa al diagnóstico de la MT no fue estadísticamente diferente en relación con la existencia de la infección por el VIH (tabla 1). Los síntomas más frecuentes en ambos grupos fueron la cefalea, la fiebre y la alteración del nivel de conciencia, que estuvieron presentes en más del 50% de los pacientes. Alrededor de la mitad de los enfermos con infección por el VIH no presentaban rigidez de nuca, mientras que en los casos sin infección por el VIH este signo estuvo presente en el 72,2% de los pacientes. En más del 40% de enfermos de ambos grupos se detectó la presencia de déficit neurológico en el momento del diagnóstico de la MT, en el 35,3% de los casos en forma de paresia de pares craneales oculomotores. Las complicaciones neurológicas estuvieron presentes en iguales proporciones en ambos grupos. Entre ellas, la más frecuente fue la obstrucción del LCR ocasionando hidrocefalia, que se observó en 5 pacientes de cada grupo. En 2 enfermos con infección por el VIH y en tres sin coinfección se precisó de la colocación de un drenaje ventriculoperitoneal del LCR.
Veinticuatro de los pacientes (61,5%) con infección por el VIH tenían tuberculosis simultánea en otra localización diferente al SNC (pulmonar en 20 casos, ganglionar en dos y pulmonar más ganglionar en dos); mientras que solamente 13 de los pacientes (36,1%) sin infección por el VIH tenían afectación extraneurológica (pulmonar en 11 casos y pulmonar más osteoarticular en dos) (p = 0,03). El diagnóstico de la MT se realizó posteriormente al inicio del tratamiento antituberculoso en dos de los pacientes con infección por el VIH (a las 7,5 y 9,3 semanas, respectivamente). En uno de ellos se demostró resistencia de M. tuberculosis a la isoniazida y en el otro a la isoniazida y la rifampicina.
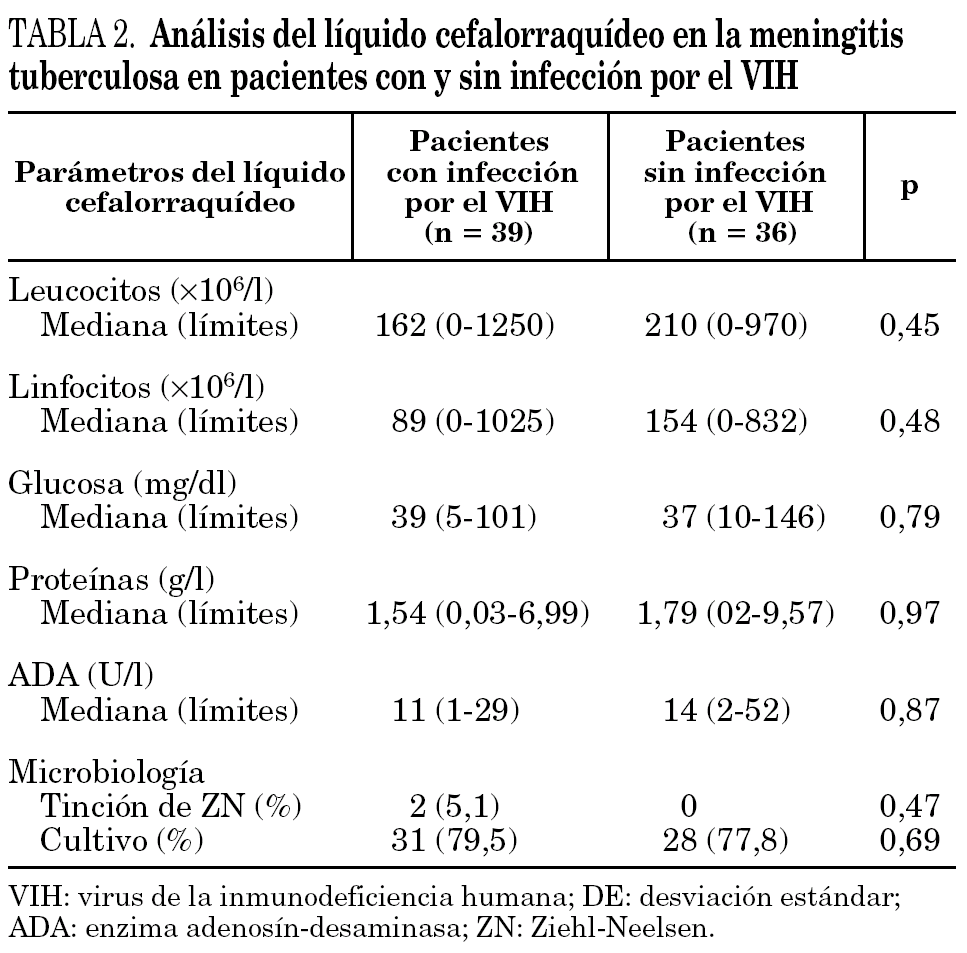
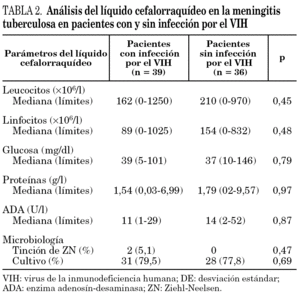
Los valores de leucocitos, linfocitos, glucosa y proteínas en el LCR no mostraron diferencias estadísticamente significativas entre ambos grupos (tabla 2). Siete pacientes (17,9%) con infección por el VIH y seis (16,7%) sin infección por el VIH tenían una cifra de leucocitos inferior a 10 cél./μl en el LCR. La cifra de proteinorraquia dentro de los valores normales se observó en 10 pacientes (25,6%) con infección por el VIH y en otros 10 (27,8%) sin la coinfección (p > 0,05). El valor de ADA en el LCR no fue estadísticamente diferente entre los pacientes con y sin infección por el VIH. Solamente 4 enfermos (10,3%) con infección por el VIH y tres (8,3%) sin infección por el VIH tenían un valor de ADA < 9 U/l (en estos casos el diagnóstico de MT se basó en la positividad del cultivo). La baciloscopia del LCR únicamente mostró BAAR en 2 pacientes con infección por el VIH. La diferencia en el aislamiento en cultivo del LCR de M. tuberculosis no fue estadísticamente significativa entre ambos grupos (79,5% frente a 77,8%). En relación con el diagnóstico definitivo de la MT, los pacientes con infección por el VIH cumplieron los criterios del apartado a) (ver sección métodos) en 31 casos (79%), mientras que en los no coinfectados estos criterios se observaron en 28 casos (78%).
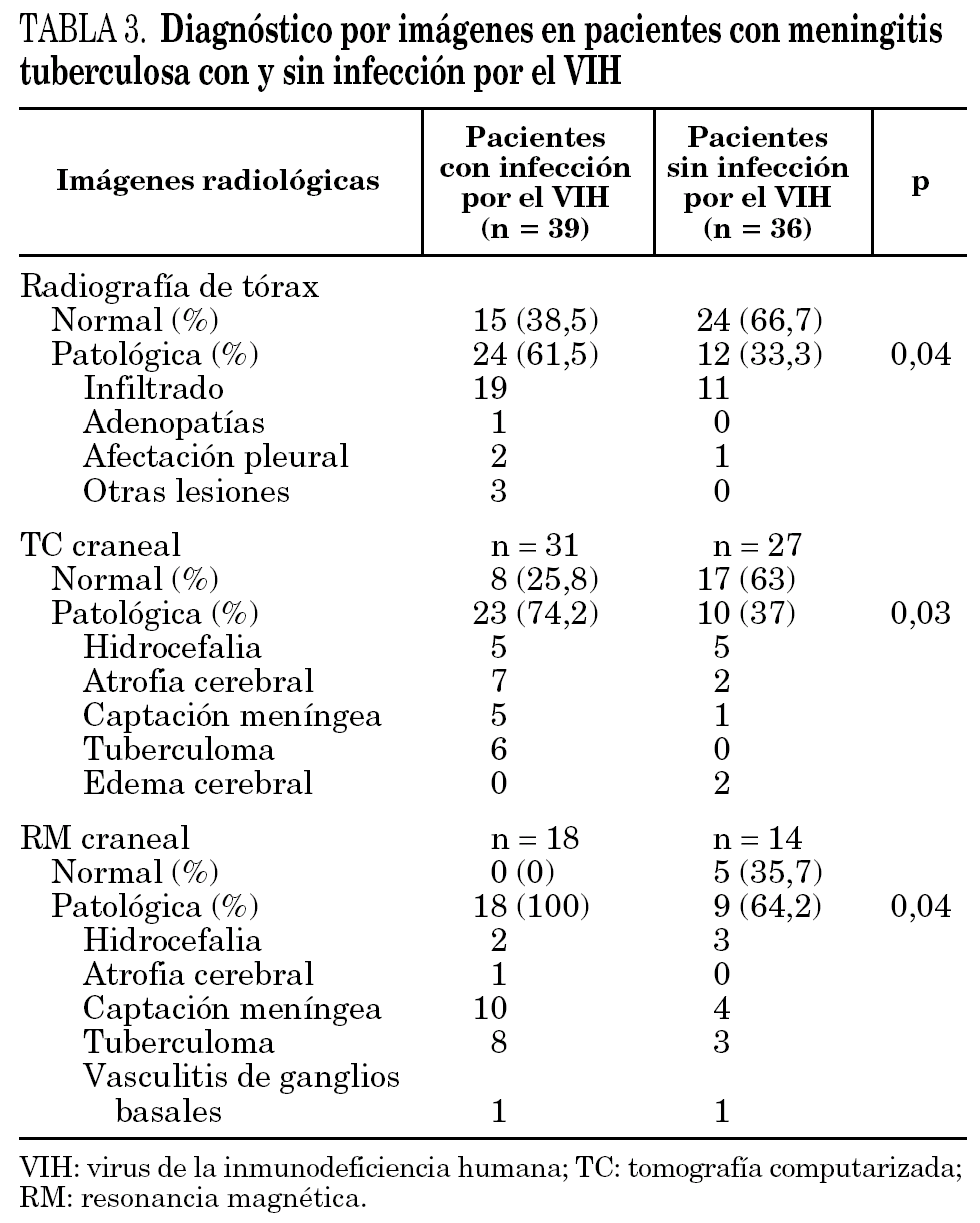
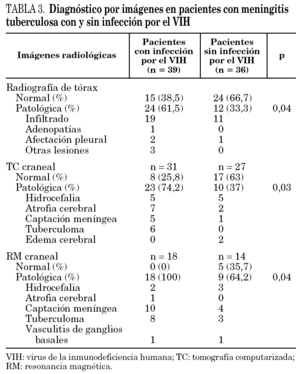
En la tabla 3 se describen las alteraciones observadas en las diferentes pruebas radiológicas practicadas a los enfermos con MT. El 61,5% de los pacientes infectados por el VIH tenían alteraciones en la radiografía de tórax en comparación con el 33,3% de los pacientes sin la coinfección (p < 0,05). La detección de lesiones craneales mediante tomografía computarizada (TC) fue significativamente superior en los pacientes infectados por el VIH (74,2%) a la observada en los pacientes no infectados por el VIH (39%) (p = 0,03). En ambos grupos las alteraciones más frecuentes fueron la existencia de hidrocefalia, la atrofia cortical con dilatación ventricular secundaria y la captación meníngea. Los 6 casos de tuberculomas intracraneales diagnosticados radiológicamente se observaron en pacientes con infección por el VIH. Todos los pacientes infectados por el VIH tenían alteraciones craneales en el examen por resonancia magnética (RM), mientras que en los pacientes no coinfectados estas alteraciones únicamente se detectaron en el 64,3% de los mismos (p < 0,05). Las lesiones más frecuentes fueron la hipercaptación meníngea y la hidrocefalia. Mediante RM se diagnosticaron tuberculomas intracraneales en 8 pacientes (44,4%) con infección por el VIH y en tres (21,4%) sin dicha infección.
La prueba de la intradermorreacción de Mantoux ofreció un resultado positivo en 10 de 30 pacientes (33,3%) infectados por el VIH y en 9 de 15 pacientes (60%) sin dicha infección (p < 0,05).
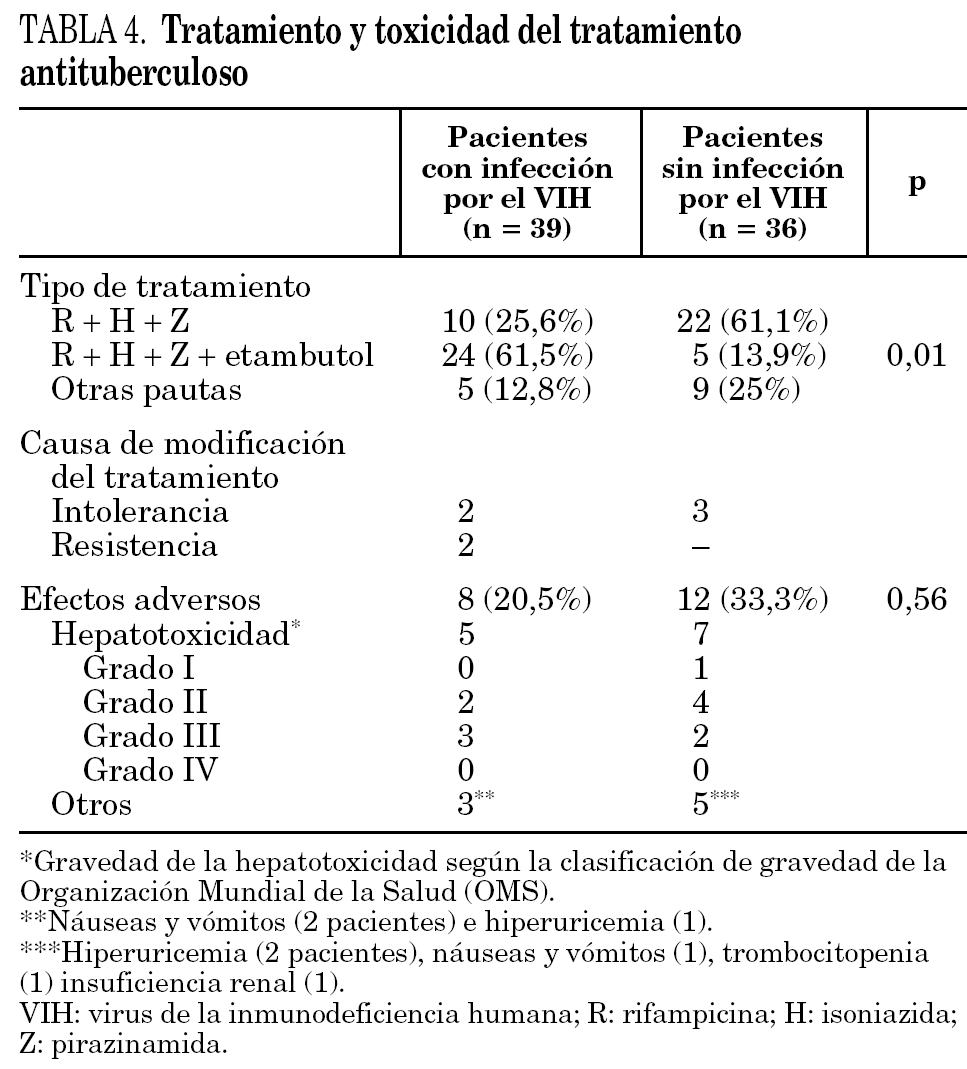
La mediana de días de sintomatología clínica hasta el inicio de dicho tratamiento fue de 23 días (límites entre 5 y 186 días) en los enfermos con infección por el VIH y de 15 días (límites entre 1 y 180 días) en aquellos sin coinfección. El 61,5% de los pacientes con infección por el VIH recibió una pauta de 4 fármacos con actividad antituberculosa, mientras que únicamente el 13,9% de los pacientes sin infección por el VIH recibió esta pauta (p = 0,01) (tabla 4). En 2 pacientes con infección por el VIH y en uno sin infección por el VIH se insertó un drenaje ventricular transitorio por hidrocefalia. Los esteroides fueron utilizados como tratamiento adyuvante en 16 de los pacientes con infección por el VIH y en 14 de aquellos sin infección por el VIH. En la tabla 4 se especifican las pautas de tratamiento antituberculoso, las causas de modificaciones de dicho tratamiento y los efectos adversos a los fármacos en ambos grupos de pacientes. La toxicidad relacionada con los fármacos antituberculosos no presentó diferencias estadísticamente significativas entre ambos grupos. La hepatotoxicidad fue el efecto adverso más frecuente en ambos grupos.
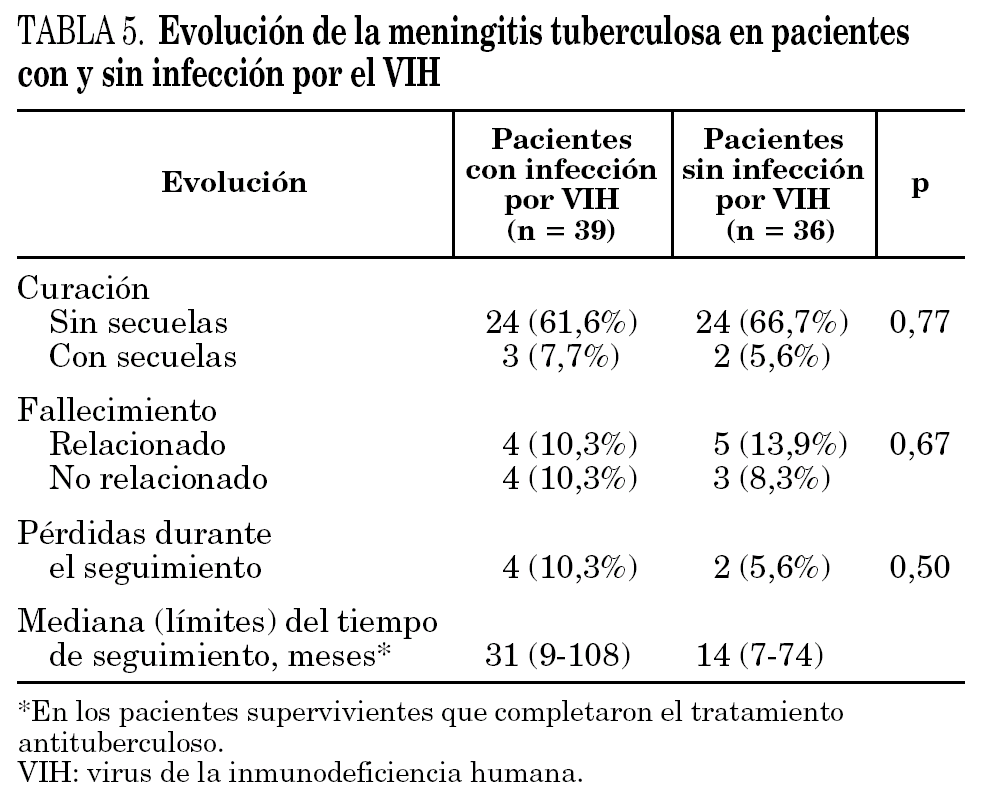
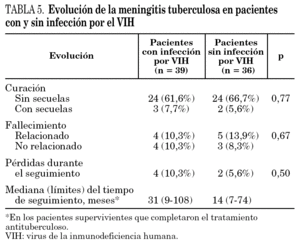
Los datos evolutivos de los enfermos con MT se especifican en la tabla 5. La mortalidad global de la MT en los pacientes con infección por el VIH (20,5%) no fue estadísticamente diferente a la observada en los enfermos sin la coinfección (22,2%). El fallecimiento se pudo atribuir de forma directa a la enfermedad tuberculosa en la mitad de los pacientes infectados por el VIH y en el 62,5% de los enfermos sin coinfección. Las tasas de secuelas neurológicas permanentes fueron similares en ambos grupos (7,7% frente a 5,6%).
Discusión
La interacción entre M. tuberculosis y el VIH está influida directamente por la epidemiología de ambas enfermedades. La infección por el VIH aumenta el riesgo de desarrollar tuberculosis clínica; por activación de una infección latente o progresión de una enfermedad primaria después de una infección inicial 10. La tuberculosis en España es un problema de primer orden debido al número de casos declarados, llegando a niveles de endemia 2,11. Nuestros resultados ponen en evidencia que en los pacientes con infección por el VIH y tuberculosis activa, la afectación meníngea es alrededor de cinco veces más frecuente que en la población general seronegativa. Como se ha descrito en series de los últimos 20 años, la mitad de los casos de MT se observan en enfermos coinfectados por el VIH 6,12-15.
En nuestra casuística, la MT fue la enfermedad definitoria de sida en la mitad de ellos, la mayoría de los pacientes con infección por el VIH presentaron un estado de inmunodepresión grave, con cifras de CD4+ < 200 cél./μl en el momento del diagnóstico de la meningitis. Existe una clara relación entre el grado de inmunodepresión y la afectación extrapulmonar de la tuberculosis 16-18.
Las manifestaciones clínicas de la MT fueron similares en ambos grupos de pacientes, con la excepción de la mayor frecuencia en los pacientes seropositivos para el VIH de afectación pleuropulmonar (50%) y de la existencia de adenopatías en diferentes localizaciones 6,15. La demostración de la positividad de la tinción de Ziehl-Neelsen en ganglios puede permitir el diagnóstico rápido de la etiología de la meningitis 6,19. El examen microscópico del LCR tiene una sensibilidad baja ya que es una muestra paucibacilar 20,21. Las técnicas de amplificación de ácidos nucleicos de M. tuberculosis pueden mejorar el diagnóstico rápido de esta localización tuberculosa, sin embargo los resultados obtenidos hasta el momento son variables en su sensibilidad y especificidad 22.
Las características del LCR no presentaron diferencias significativas entre ambos grupos de enfermos. En nuestra serie alrededor de una cuarta parte de los enfermos de ambos grupos presentaban valores de proteinorraquia dentro de la normalidad, coincidiendo con lo descrito en estudios previos 6. La determinación de los valores de ADA en el LCR fue una prueba útil en el diagnóstico precoz de la MT, con una sensibilidad muy superior a la positividad de la tinción de Ziehl-Neelsen. En estudios anteriores, niveles de ADA > 10 U/l han mostrado una sensibilidad que se sitúa entre el 60 y el 100% para el diagnóstico de la MT 6,23,24. La sensibilidad de la determinación de ADA en LCR fue en los pacientes con infección por el VIH de 89,7% y en el grupo de seronegativos del 91,7%. Aunque la comprobación de una cifra de ADA < 10 U/l no descarta de forma absoluta la infección tuberculosa meníngea25, esta circunstancia en nuestra experiencia hace aconsejable la búsqueda de diagnósticos etiológicos alternativos.
Las imágenes de la infección del SNC por tuberculosis en las TC y RM de cráneo muestran un espectro muy amplio 26. En nuestra serie, la TC de cráneo de los pacientes con infección por el VIH fue patológica con mayor frecuencia que en el grupo de enfermos no infectados por el VIH (74,2% frente a 37%) y la presencia de tuberculomas sólo se observó en 6 pacientes del primer grupo. Estos hallazgos se corroboraron con los resultados de la RM, en la que se evidenció cómo la presencia de tuberculomas es mucho más frecuente en los pacientes infectados por el VIH. Estos datos son coincidentes con series descritas previamente 6,12-15. Además, la RM tuvo mayor sensibilidad que la TC para detectar anomalías en los pacientes con MT. Por este motivo sugerimos la realización de RM en los pacientes con MT para valorar la conducta terapéutica (prolongar el tratamiento antituberculoso en caso de tuberculoma o la colocación de drenaje por hidrocefalia). En nuestra serie no fue documentado ningún caso de lesiones intracraneales concomitantes con la MT (toxoplasmosis, linfoma primario y criptococosis) 5,14,25. En uno de nuestros pacientes se realizó una biopsia estereoatáxica, debido a que las imágenes radiológicas no eran indicativas de tuberculosis intracraneal, siendo los resultados histopatológico y microbiológico confirmativos del diagnóstico de dicha infección.
Alrededor del 60% de los pacientes con infección por el VIH fueron tratados con pautas que incluían 4 fármacos, situación que sólo se utilizó en un pequeño porcentaje de pacientes sin la coinfección por el VIH. Se ha descrito una mayor toxicidad del tratamiento antituberculoso en los pacientes con infección por el VIH, probablemente relacionada con la administración del tratamiento antirretroviral y a la existencia de otras enfermedades asociadas, como las hepatitis virales 6,27. Sin embargo, en nuestra serie la toxicidad por fármacos antituberculosos no mostró diferencia entre ambos grupos de enfermos, incluyendo la hepatotoxicidad, que estuvo presente en 5 pacientes con infección por el VIH y en 7 pacientes en el grupo sin la coinfección (p > 0,05). Las pautas iniciales de tratamiento fueron modificadas por intolerancia, en especial de tipo digestivo, en igual proporción de pacientes de ambos grupos.
La administración de terapias adyuvantes, como los fármacos anticomiciales o los esteroides, pueden ser necesarios en determinados pacientes. Estos últimos han demostrado su efectividad en la supervivencia aunque no en la prevención de los daños asociados a la MT 28.
Durante el tratamiento antituberculoso, 2 pacientes con infección por el VIH (uno afectado de una tuberculosis pulmonar y otro ganglionar previas) desarrollaron MT. La aparición de MT en el transcurso del tratamiento antituberculoso se ha especulado que puede responder a diferentes factores, como son la infección por cepas resistentes a uno o más de los fármacos antituberculosos o a la presencia de tuberculomas intracraneales concomitantes 6,29. En esta última situación la aparición de la meningitis se explicaría por el crecimiento de los tuberculomas como consecuencia de una respuesta paroxística y la rotura de los mismos en el espacio subaracnoideo 6. En los 2 casos de nuestra serie se comprobó que las cepas de M. tuberculosis de las infecciones tuberculosas iniciales eran resistentes a 1 o 2 fármacos de la pauta antituberculosa que recibían los pacientes.
La mortalidad global no mostró diferencias significativas entre ambos grupos de enfermos (20,6% en pacientes con infección por el VIH frente a 22,2% en pacientes no coinfectados). La mortalidad atribuida directamente a la tuberculosis también fue del 50% en los pacientes infectados por el VIH y del 62,5% en la población de pacientes seronegativos. Unas tasas similares de mortalidad global y atribuida a la tuberculosis han sido descritas en series previas 6,15,18. Dado el carácter retrospectivo de todos los estudios publicados, estos datos deben ser valorados con una cierta cautela. Así mismo, no es posible analizar el impacto de las diferentes pautas terapéuticas en la evolución de la enfermedad. En alguna serie se ha comprobado cómo la duración prolongada de la sintomatología clínica antes de instaurar el tratamiento antituberculoso y la existencia de una inmunodepresión muy grave son factores de mal pronóstico en los pacientes con infección por VIH y MT 6,28.
Los enfermos con infección por el VIH y tuberculosis tienen un riesgo elevado de presentar afectación del SNC, en especial si padecen un grado de inmunodepresión grave. Las manifestaciones clínicas y la evolución de la MT en estos enfermos no presenta características diferentes a las observadas en la población general seronegativa, con la excepción de la mayor frecuencia de tuberculomas y de la afectación simultánea de otros órganos, como el pulmón o los ganglios linfáticos. Los efectos adversos de dicho tratamiento en los pacientes infectados por el VIH son similares y se presentan con la misma frecuencia que en la población general seronegativa.
Correspondencia: Dr. Carlos Azuaje.
Servicio de Enfermedades Infecciosas. Hospital Universitario Vall d'Hebron.
P.° Vall d'Hebron, 119-129. 08035 Barcelona. España.
Correo electrónico: azuaje@sapo.pt
Manuscrito recibido el 29-3-2005; aceptado el 13-9-2005.