El envejecimiento de la población infectada por VIH podría relacionarse con prescripciones de medicación potencialmente inadecuadas, interacciones medicamentosas y falta de adherencia terapéutica. Los criterios PIMDINAC buscan analizar conjuntamente estos problemas. El objetivo del estudio es determinar la prevalencia de los criterios PIMDINAC en una población VIH de edad avanzada.
MétodosEstudio observacional, transversal y multicéntrico que incluyó pacientes mayores de 65 años en seguimiento farmacoterapéutico entre febrero-abril de 2020. La variable principal fue el porcentaje de cumplimiento de los criterios PIMDINAC.
ResultadosSe incluyeron 47 pacientes, registrándose un PIMDINAC total en un 12,5%. De forma aislada, se detectó no adherencia al tratamiento concomitante en un 65,6% de los pacientes, medicación potencialmente inadecuada en un 48,9% e interacciones medicamentosas en un 25,2%. El número de fármacos y la polifarmacia se relacionaron con una mayor aparición de criterios PIMDINAC.
ConclusiónLa prevalencia de criterios PIMDINAC en pacientes VIH de edad avanzada es elevada.
Aging of people living with HIV could be related to potentially inappropriate medication prescriptions, drugs interactions and lack of drugs adherence. PIMDINAC criteria seek to jointly analyze these problems. The objective of this study is to determine the prevalence of PIMDINAC criteria in an elderly HIV population.
MethodsObservational, cross-sectional, multicenter study that included patients older than 65 years in pharmacotherapeutic follow-up between February-April 2020. The main endpoint was the percentage of PIMDINAC criteria identified in the study population.
ResultsForty-seven patientes were included, identifying total PIMDINAC in 12.5%. Non-adherence to concomitant treatment was detected in 65.6% of patients, potentially inappropriate medication in 48.9% and drugs interactions in 25.2%. The number of concomitant drugs and polypharmacy were associated with a higher appearance of PIMDINAC criteria.
ConclusionThe prevalence of PIMDINAC criteria in elderly HIV patients is high.
En los últimos años, estamos asistiendo al envejecimiento de la población VIH positiva como consecuencia de la mayor efectividad y durabilidad del tratamiento antirretroviral (TAR). Se estima que, en 2030, más del 70% de las personas que viven con VIH (PVV) tendrá más de 50 años1. En este contexto, la incidencia de comorbilidades asociadas y, paralelamente, de la polifarmacia y la complejidad de los tratamientos farmacoterapéuticos está aumentando2. Estas circunstancias originan un mayor riesgo de prescripciones potencialmente inadecuadas3, interacciones4 entre medicamentos o problemas de falta de adherencia al tratamiento5. Estos problemas suponen actualmente un motivo de preocupación en las guías de manejo de PVV de edad avanzada.
Cada uno de estos problemas han sido previamente investigados y cuantificados de forma aislada, pero ningún autor ha caracterizado su presencia conjunta en la población VIH de edad avanzada. Con idea de analizarlos globalmente, surgen los criterios PIMDINAC, que hacen referencia a 3 componentes: medicación potencialmente inadecuada (PIM), interacciones medicamentosas (DI) y no adherencia a la medicación concomitante (NAC).
El objetivo de este estudio es determinar la prevalencia de criterios PIMDINAC (total y parcial), así como los factores asociados a su presencia, en una población de PVV mayores de 65 años en práctica clínica real.
MétodosEstudio observacional, transversal y multicéntrico que incluyó a todos los pacientes mayores de 65 años con TAR activo en seguimiento en consultas de atención farmacéutica de 3 hospitales andaluces entre el 1 de febrero y el 30 de abril de 2020. Se utilizó el corte de 65 años, ya que otros autores6 han comprobado que, a pesar de que hay base biológica para considerar como PVV de edad avanzada a aquella mayor de 50 años, en mayores de 65 aumenta notablemente la prevalencia de los criterios englobados en el concepto PIMDINAC.
Se excluyeron aquellos pacientes que participaban en ensayos clínicos o que no firmaron el consentimiento informado.
Se recogieron variables demográficas (edad, sexo, fecha del diagnóstico de VIH) y clínicas (carga viral plasmática, nivel de linfocitos CD4, cociente CD4/CD8, comorbilidades). Además, se recogieron variables relacionadas con el tratamiento farmacológico: tipo de TAR y medicación concomitante.
Se analizó la presencia de polifarmacia (definida como: prescripción concomitante de 6 o más principios activos incluyendo el TAR) y polifarmacia mayor (11 o más principios activos incluyendo el TAR), así como el Índice de Complejidad del Tratamiento Farmacológico, dicotomizado como alto o bajo7,8.
Se definió como variable principal la prevalencia de criterios PIMDINAC, clasificándose en 2 categorías: total (presencia conjunta de criterios PIM+DI+NAC) o parcial (presencia aislada de algún criterio, así como de combinaciones de criterios 2 a 2). Se estudiaron también los factores asociados a la presencia de criterios PIMDINAC.
Para identificar PIM se utilizaron los criterios STOPP-START 20149.
Para identificar DI entre TAR y medicación concomitante se recurrió a la base de datos de la Universidad de Liverpool10. Se consideraron clínicamente relevantes las contraindicaciones e interacciones potenciales. Para la identificación de DI entre distintos fármacos no antirretrovirales se utilizó la herramienta Lexicomp®11, considerando DI de grado D (potenciales) o X (contraindicaciones).
Para valorar la NAC se utilizaron el coeficiente multiintervalo de dispensación en oficina de farmacia de los últimos 6 meses y las respuestas de los pacientes al cuestionario ARMS12, considerándose adherente un paciente cuando lo era por ambos criterios. Se consideró NAC por registro de dispensaciones si los pacientes recogían de forma puntual menos del 90% de los fármacos. Se consideraron NAC por cuestionario ARMS aquellos pacientes que respondieron «casi siempre» o «siempre» en al menos 2 preguntas (al no haberse publicado en la literatura ningún punto de corte para este cuestionario).
Se utilizó la historia clínica electrónica y el programa de prescripción en receta electrónica del Servicio Andaluz de Salud para la recogida de datos.
Se realizó un análisis estadístico descriptivo, resumiendo las variables cuantitativas con medidas de tendencia central: media y desviación estándar, o mediana y rango intercuartílico en caso de distribución de datos asimétrica. Para las variables categóricas, se emplearon frecuencias y porcentajes. Para evaluar la relación bivariada entre variables categóricas como los criterios PIMDINAC y otras demográficas y clínicas, se empleó la prueba de Chi cuadrado o el test exacto de Fisher. En el caso de variables cuantitativas, se utilizó la prueba de la t de Student o la U de Mann-Whitney, según las distribuciones se ajustaran o no a la normalidad, respectivamente. El análisis de los datos se realizó con el paquete estadístico IBM SPSS 20.0.
El estudio fue aprobado por el Comité de Ética del Área de Gestión Sanitaria Sur de Sevilla.
ResultadosSe incluyeron 47 pacientes, cuyas características basales se describen en la tabla 1. El 80,9% de los pacientes eran hombres y la edad mediana era de 69 años.
Características basales de los pacientes del estudio
| Variables | Población total (N=47) |
|---|---|
| Edad (años), mediana (RIQ) | 69 (68-75) |
| Sexo, n/N (%) | |
| Hombres | 38/47 (80,9) |
| Mujeres | 9/47 (19,1) |
| Edad al diagnóstico de VIH (años), mediana (RIQ) | 52 (46-58) |
| Carga viral plasmáticaa, n/N (%) | |
| Detectable | 42/45 (93,3) |
| Indetectable | 3/45 (6,7) |
| Nivel de CD4a, n/N (%) | |
| ≤200cél/μl | 2/43 (4,7) |
| >200cél/μl | 41/43 (95,3) |
| Cociente CD4/CD8a, n/N (%) | |
| ≤0,4 | 7/43 (16,3) |
| >0,4 | 36/43 (83,7) |
| Número de comorbilidades, mediana (RIQ) | 2 (1-3) |
| Comorbilidades, n (%) | |
| Enfermedad hepática, VHB o VHC | 10 (21,3) |
| Enfermedad renal crónica | 17 (36,2) |
| Enfermedad del SNC | 14 (29,8) |
| Enfermedad cardiovascular | 29 (61,7) |
| Enfermedad pulmonar | 7 (14,9) |
| Número de fármacos concomitantes al TAR, mediana (RIQ) | 4 (3-9) |
| Número de fármacos incluyendo TAR, mediana (RIQ) | 7 (6-11) |
| Polifarmacia (incluyendo TAR), n (%) | |
| Más de 6 fármacos | 36 (76,6) |
| Más de 11 fármacos (mayor) | 12 (25,5) |
| Tipo de TAR, n (%) | |
| ITIAN+ITINN | 3 (6,4) |
| ITIAN+IP | 10 (21,3) |
| ITIAN+InIn | 33 (70,2) |
| Otros | 1 (2,1) |
| Single-tablet regimen TAR, n (%) | 34 (72,3) |
| MRCI incluyendo TAR, mediana (RIQ) | 10 (7-16) |
| MRCI>11,25 (complejidad elevada), n (%) | 17 (36,2) |
InIn: inhibidores de la integrasa; IP: inhibidores de la proteasa; ITIAN: inhibidores de la transcriptasa inversa análogos de nucleósidos; ITINN: inhibidores de la transcriptasa inversa no análogos de nucléosidos; MRCI: Índice de Complejidad del Tratamiento Farmacológico; RIQ: rango intercuartílico; SNC: sistema nervioso central; TAR: tratamiento antirretroviral; VHB: virus de la hepatitis B; VHC: virus de la hepatitis C; VIH: virus de la inmunodeficiencia humana.
Se detectó la presencia de criterios PIMDINAC total en el 12,5% de los pacientes.
Se identificó NAC en el 65,6% de los pacientes (n/N=21/32), PIM en el 48,9% (n/N=23/47) y DI en el 25,2% (n/N=12/47). Además, un 34,4% de los pacientes presentó simultáneamente PIM+NAC (n/N=11/32), un 18,8% DI+NAC (n/N=6/32) y un 17,0% PIM+DI (n/N=8/47).
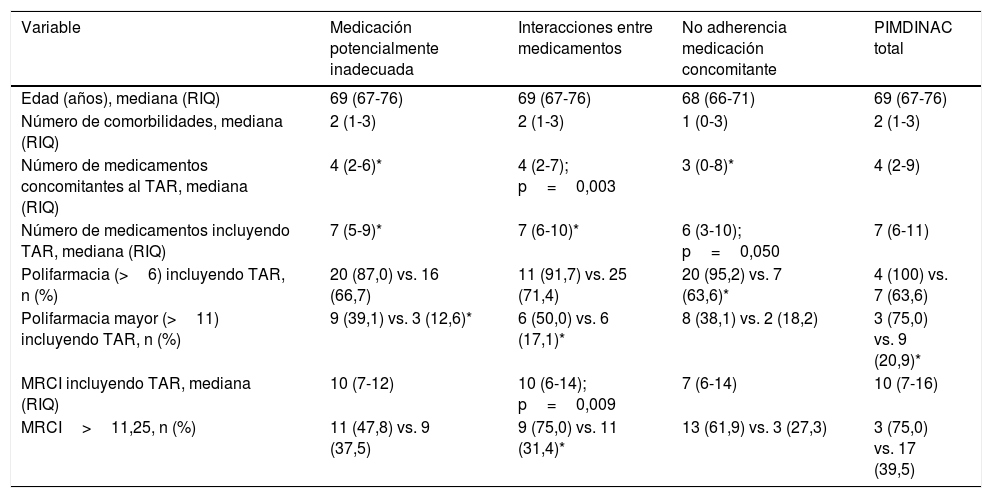
El análisis de los factores asociados a la presencia de criterios PIMDINAC se detalla en la tabla 2.
Análisis bivariante de factores asociados a la presencia de criterios PIMDINAC
| Variable | Medicación potencialmente inadecuada | Interacciones entre medicamentos | No adherencia medicación concomitante | PIMDINAC total |
|---|---|---|---|---|
| Edad (años), mediana (RIQ) | 69 (67-76) | 69 (67-76) | 68 (66-71) | 69 (67-76) |
| Número de comorbilidades, mediana (RIQ) | 2 (1-3) | 2 (1-3) | 1 (0-3) | 2 (1-3) |
| Número de medicamentos concomitantes al TAR, mediana (RIQ) | 4 (2-6)* | 4 (2-7); p=0,003 | 3 (0-8)* | 4 (2-9) |
| Número de medicamentos incluyendo TAR, mediana (RIQ) | 7 (5-9)* | 7 (6-10)* | 6 (3-10); p=0,050 | 7 (6-11) |
| Polifarmacia (>6) incluyendo TAR, n (%) | 20 (87,0) vs. 16 (66,7) | 11 (91,7) vs. 25 (71,4) | 20 (95,2) vs. 7 (63,6)* | 4 (100) vs. 7 (63,6) |
| Polifarmacia mayor (>11) incluyendo TAR, n (%) | 9 (39,1) vs. 3 (12,6)* | 6 (50,0) vs. 6 (17,1)* | 8 (38,1) vs. 2 (18,2) | 3 (75,0) vs. 9 (20,9)* |
| MRCI incluyendo TAR, mediana (RIQ) | 10 (7-12) | 10 (6-14); p=0,009 | 7 (6-14) | 10 (7-16) |
| MRCI>11,25, n (%) | 11 (47,8) vs. 9 (37,5) | 9 (75,0) vs. 11 (31,4)* | 13 (61,9) vs. 3 (27,3) | 3 (75,0) vs. 17 (39,5) |
MRCI: Índice de Complejidad del Tratamiento Farmacológico; RIQ: rango intercuartílico; TAR: tratamiento antirretroviral.
La presencia de criterios PIMDINAC se observa en un importante porcentaje de pacientes, siendo más elevada cuando se analizan los diferentes criterios de manera aislada. La polifarmacia mayor se asoció a la presencia de PIMDINAC total.
De entre los componentes del concepto PIMDINAC, el más frecuentemente detectado fue la NAC. Esto puede deberse al alto porcentaje de polifarmacia presente en nuestra población, observándose una relación estadísticamente significativa entre un mayor número de medicamentos prescritos y la presencia de polifarmacia con la NAC, lo cual ya han puesto de manifiesto otros autores anteriormente13. De igual modo, un elevado porcentaje de pacientes (36,2%) presentaron un Índice de Complejidad del Tratamiento Farmacológico elevado, lo cual también ha sido previamente relacionado con la falta de adherencia en pacientes infectados por el VIH5, a pesar de que en este estudio no se ha observado una relación estadísticamente significativa.
Por otra parte, en un 48,9% de los pacientes se observó PIM, de forma semejante a lo descrito en un reciente estudio realizado en otra cohorte de PVV de edad avanzada; donde un 49,5% de los pacientes tenían prescrita al menos una medicación que debían suspender3. En esta línea, parece observarse relación en nuestro estudio entre el número de medicamentos prescritos y la prescripción de PIM.
Por último, un 25,2% de los pacientes presentaron DI clínicamente relevantes, observándose además una relación positiva entre dicha variable y un mayor índice de complejidad farmacoterapéutica.
La asociación entre polifarmacia, DI y PIM ya ha sido previamente establecida por otros autores, surgiendo así el concepto de «tríada iatrogénica» que viene utilizándose en los últimos años6,14. Sin embargo, ningún autor ha integrado este concepto con los problemas de adherencia. Este estudio busca integrar todos esos criterios que podrían ocasionar problemas de seguridad en los pacientes, habiendo resultado la NAC, además, el más frecuentemente detectado, por lo que creemos que los criterios PIMDINAC podrían constituir un nuevo concepto más completo que el anterior.
Tal y como han comentado ya otros autores15 y a la luz de nuestros resultados, la optimización de la farmacoterapia en PVV cobra especial relevancia, pudiendo ser la desprescripción de medicación concomitante una estrategia potencialmente útil para el equipo multidisciplinar que presta atención sanitaria a estos pacientes.
Como principales limitaciones del estudio destacan su diseño observacional y el reducido tamaño muestral. Sin embargo, dado su carácter multicéntrico, la muestra puede representar las características de la población atendida actualmente y, por tanto, podría ser extensible a otros entornos.
Dadas las características de los pacientes incluidos, es esperable un aumento de la prevalencia de PIMDINAC conforme las PVV adquieran una edad media mayor, por tanto, es fundamental el abordaje multidisciplinar de estos problemas para conseguir la optimización de la farmacoterapia en esta población.
Futuras líneas de investigación que incluyan un mayor número de pacientes nos permitirán, además, relacionar la aparición de estos problemas con resultados en la salud de los pacientes, pudiendo tener interés para que estos criterios consoliden su utilidad en la práctica asistencial.
Con base en las características del estudio, que puede plantearse como prueba de concepto, podemos concluir que la prevalencia de la presencia de criterios PIMDINAC en PVV mayores de 65 años es elevada y necesita de una mayor atención para conseguir una optimización de la farmacoterapia en estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.