La profilaxis pre-exposición (PrEP) frente al virus de la inmunodeficiencia humana (VIH) es una medida preventiva eficaz y segura. Sin embargo, no se ha alcanzado a todos los usuarios objetivo que podrían beneficiarse de la misma.
El objetivo del estudio fue conocer las características basales sociodemográficas, clínicas y conductuales de las personas al iniciar la PrEP. Como objetivo secundario, se describió el uso de medicación concomitante y el consumo de drogas.
MetodologíaEstudio observacional, retrospectivo y descriptivo de las características sociodemográficas, clínicas y conductuales de los usuarios que se incluyeron en el programa de PrEP de la Comunidad de Madrid durante los 2 primeros años de experiencia.
ResultadosSe incluyeron 2.256 usuarios en PrEP, el 99,0% hombres, con una edad media de 36,9 años (DE: 8,68). El 33,1% presentó alguna infección de transmisión sexual (ITS) en la primera visita, destacando las clamidiasis y gonococias rectales. El 70,4% refirió consumir drogas asociadas al sexo, y el 42,4% participó en sesiones de chemsex en los últimos 3 meses. Se observó un alto porcentaje de usuarios con medicación concomitante (37,6%), destacando fármacos relacionados con salud mental y alopecia.
ConclusionesSe requiere un abordaje multidisciplinar para cubrir todas las necesidades de los usuarios de PrEP, incluyendo al abordaje clínico medidas de evaluación de salud mental y tratamiento de adicciones.
Pre-exposure prophylaxis (PrEP) against the human immunodeficiency virus (HIV) is an effective and safe preventive measure. However, it has not reached all target users who could benefit from it.
The study aimed to understand the sociodemographic, clinical and behavioral baseline characteristics of PrEP users. As a secondary objective, the use of concomitant medication and drug consumption were described.
MethodologyObservational, retrospective and descriptive study of the sociodemographic, clinical and behavioral characteristics of the users who were included in the PrEP program of the Community of Madrid during the first two years of experience.
ResultsTwo thousand two hundred fifty-six PrEP users were included, 99.0% men, with a mean age of 36.9 years (SD: 8.68). 33.1% presented a sexually transmitted infection (STI) on the first visit, highlighting chlamydiasis and rectal gonococci. 70.4% reported using drugs associated with sex, and 42.4% participated in chemsex sessions in the last 3 months. A high percentage of users with concomitant medication was observed (37.6%), highlighting drugs related to mental health and alopecia.
ConclusionsA multidisciplinary approach is required to cover all the needs of PrEP users, including mental health evaluation measures and addiction treatment with the clinical approach.
La profilaxis pre-exposición (PrEP) frente al virus de la inmunodeficiencia humana (VIH) consiste en el uso de fármacos antirretrovirales como una herramienta preventiva cuyo objetivo es frenar la transmisión de dicha infección. Está indicada en personas con un riesgo elevado de contraer la infección por el VIH, asociada a otras medidas de prevención1,2.
Varios ensayos clínicos han confirmado que el uso de PrEP oral diaria es efectivo y seguro3. El tenofovir disoproxil (TDF) más emtricitabina (FTC), en pauta oral diaria, reduce significativamente la incidencia del VIH en todas las categorías de transmisión: hombres que mantienen sexo con hombres (HSH), personas transgénero (TGR), personas cisgénero heterosexuales, parejas serodiscordantes al VIH y personas que se inyectan drogas (PID)4–6.
La Food and Drug Administration (FDA) aprobó la indicación de PrEP con TDF/FTC en el año 20127. Los Centers for Disease Control and Prevention (CDC) recomendaron el uso diario de un comprimido coformulado con 300mg de TDF y 200mg de FTC, por su rápida difusión y elevada concentración en el tracto rectal y genital8. El estudio PROUD, realizado en 13 clínicas de infecciones de transmisión sexual (ITS) en Reino Unido, encontró la misma eficacia preventiva de la PrEP diaria que el estudio IPERGAY con la pauta «a demanda en HSH9,10. En ambos estudios, la reducción relativa del riesgo de contraer el VIH fue del 86%.
La European Medicines Agency (EMA) y la FDA han autorizado la toma de PrEP con TDF/FTC exclusivamente en pauta diaria. La eficacia preventiva de la PrEP guarda una estrecha correlación con el grado de adherencia a la misma4,11. Además de TDF/FTC, se han aprobado otras opciones farmacológicas preventivas como tenofovir alafenamida (TAF) coformulado con FTC o cabotegravir intramuscular de administración bimestral12,13.
En España se comenzó a financiar la PrEP por parte del Sistema Nacional de Salud (SNS) en noviembre de 2019, asociada a otras medidas preventivas, en HSH y TGR mayores de edad con al menos 2 de los siguientes criterios: más de 10 parejas sexuales, práctica de sexo anal sin preservativo, uso de drogas relacionado con relaciones sexuales desprotegidas, administración de profilaxis postexposición (PPE) en varias ocasiones o alguna ITS bacteriana, todos ellos referidos al último año. También en mujeres que ejercen prostitución con un uso no habitual del preservativo14. El 1 de diciembre de 2021 la Comisión Interministerial de Precios de Medicamentos procedió a la ampliación del colectivo de personas subsidiarias de PrEP, cambiando la edad de indicación a mayores de 16 años e incluyendo a personas cisgénero heterosexuales y a PID con prácticas de inyección no seguras, que refirieran un uso no habitual del preservativo y también cumpliesen con al menos 2 de los criterios anteriormente descritos15.
El seguimiento de las personas sin infección por el VIH con factores de riesgo para contraerlo permite identificar a las personas a las que recomendar la PrEP. En este sentido, las clínicas de ITS son dispositivos asistenciales idóneos, ya que realizan el seguimiento de los pacientes seronegativos al VIH16. Hasta junio de 2022, el seguimiento integral de usuarios de PrEP en la Comunidad de Madrid se llevó a cabo en una clínica de referencia, monográfica y especializada en ITS, vinculada a un hospital de tercer nivel17. El programa de implementación en dicho centro comenzó el 20 de enero de 2020.
La PrEP es una herramienta cada vez más utilizada y extendida, sin embargo, la OMS considera que aún no se han alcanzado el número de usuarios que se pudieran beneficiar de la misma18. Por ello, la accesibilidad a la PrEP y el seguimiento es una prioridad. El objetivo de este estudio fue conocer las características basales sociodemográficas, clínicas y conductuales de los usuarios de PrEP atendidos en un centro de ITS, único centro de atención a usuarios de PrEP de la Comunidad de Madrid en el periodo de tiempo estudiado. Como objetivo secundario, se describió el uso de medicación concomitante y el consumo de drogas.
Material y métodosDiseñoEstudio observacional, retrospectivo y descriptivo de las características sociodemográficas, clínicas y conductuales de los usuarios que se incluyeron en el programa de PrEP de la Comunidad de Madrid desde su puesta en marcha, el 20 de enero de 2020, hasta el 19 de enero de 2022.
Población de estudioPersonas no infectadas por el VIH mayores de 18 años, hasta noviembre de 2021, y mayores de 16 años, a partir de diciembre de 2021, que cumplían los criterios de inclusión del Ministerio de Sanidad para el inicio de la PrEP, en combinación con otras medidas preventivas, y que estuvieran incluidos en el Registro Centralizado de la Subdirección General de Farmacia y Productos Sanitarios (SGFyPS), que es la herramienta de monitorización y seguimiento de usuarios de PrEP de la Comunidad de Madrid.
No fueron incluidos en el programa PrEP aquellas personas con serología positiva del VIH en la visita basal, infección aguda por el virus de la hepatitis B (VHB) o tasa de filtrado glomerular menor de 60ml/min.
VariablesEdad, sexo, región de origen, porcentaje de uso del preservativo en sexo anal/vaginal, número parejas sexuales al mes, uso de drogas para el sexo, número de sesiones de chemsex en los últimos 3 meses y cumplimiento de criterios del Ministerio de Sanidad para la inclusión en el programa de la PrEP.
Si bien el término de chemsex lleva implícito el uso intencionado de drogas asociadas al sexo, la definición de chemsex utilizada en este estudio se refiere al uso entre HSH de sustancias específicas como mefedrona, ácido gamma-hidroxibutírico/gamma-butirolactona (GHB/GBL) y metanfetamina, durante sesiones prolongadas de sexo sin preservativo, con múltiples parejas19. El uso de drogas asociadas al sexo fuera de este contexto no se considera chemsex.
Tipo de pauta prescrita (diaria o a demanda). Uso de otros fármacos, suplementación deportiva y consumo de drogas. Respecto a la pauta prescrita, si bien la indicación aprobada es la pauta diaria, algunos usuarios decidieron utilizar la pauta a demanda, abalados por la bibliografía publicada al respecto10. Se apoyó dicha decisión en aquellos usuarios con prácticas de riesgo menos frecuentes o con datos de función renal comprometida.
Para el diagnóstico de ITS/VIH, se aplicaron las siguientes técnicas microbiológicas: VIH (CMIA y confirmación Western-Blot), virus de la hepatitis A, B y C (VHA, VHB y VHC) (CMIA), sífilis (microscopía de campo oscuro, PCR, RPR, EIA y TPPA), Neisseria gonorrhoeae (NG) mediante tinción de Gram, cultivo en medio Thayer Martin y PCR, Chlamydia trachomatis, PCR y genotipado para linfogranuloma venéreo (LGV).
Análisis estadísticoPara el análisis de los datos, las variables cualitativas se mostraron con frecuencia absoluta y relativa. Las variables cuantitativas se expresaron con la media y desviación estándar (DE) o mediana y rango intercuartílico (RIC). Para todas las pruebas se aceptó un valor de significación del 5% (p<0,05).
Para realizar el análisis estadístico se utilizó el programa SPSS® Statistics 26.0.
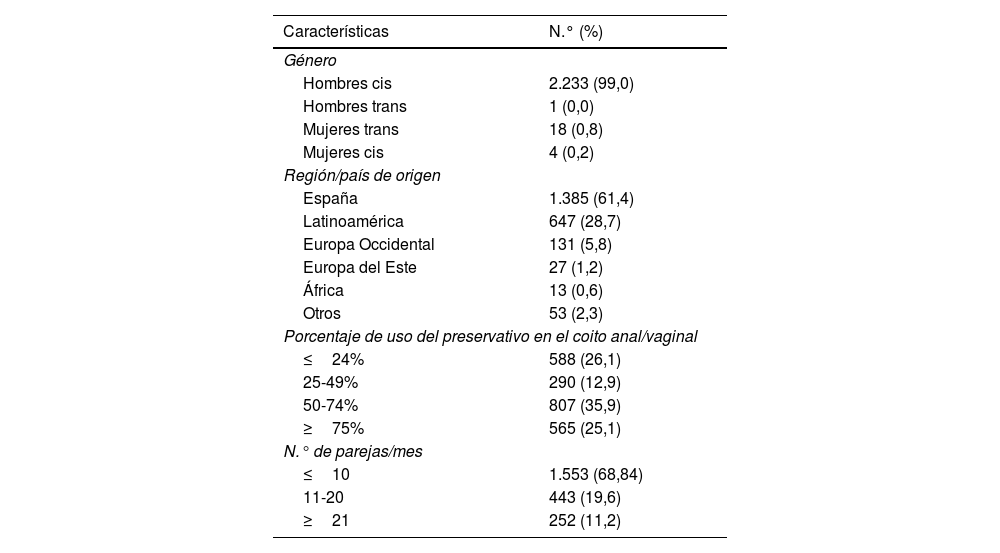
ResultadosDe los 2.256 usuarios de PrEP incluidos, 2.234 (99,0%) eran hombres, de los cuales el 99,9% (n=2.233) era HSH. La edad media fue de 36,9 años (DE: 8,68). El 61,4% (n=1.385) era de nacionalidad española y el 28,7% (n=647) latinoamericana. El 30,6% (n=695) tenía más de 10 parejas sexuales al mes, con un uso inconstante del preservativo (tabla 1).
Características basales de los usuarios incluidos en el programa PrEP (n=2.256)
| Características | N.° (%) |
|---|---|
| Género | |
| Hombres cis | 2.233 (99,0) |
| Hombres trans | 1 (0,0) |
| Mujeres trans | 18 (0,8) |
| Mujeres cis | 4 (0,2) |
| Región/país de origen | |
| España | 1.385 (61,4) |
| Latinoamérica | 647 (28,7) |
| Europa Occidental | 131 (5,8) |
| Europa del Este | 27 (1,2) |
| África | 13 (0,6) |
| Otros | 53 (2,3) |
| Porcentaje de uso del preservativo en el coito anal/vaginal | |
| ≤24% | 588 (26,1) |
| 25-49% | 290 (12,9) |
| 50-74% | 807 (35,9) |
| ≥75% | 565 (25,1) |
| N.° de parejas/mes | |
| ≤10 | 1.553 (68,84) |
| 11-20 | 443 (19,6) |
| ≥21 | 252 (11,2) |
PrEP: profilaxis preexposición.
Como criterios de indicación de la PrEP, en el último año el 98,4% (n=2.219) había tenido más de 10 parejas sexuales diferentes, el 97,5% (n=2.200) refería haber mantenido sexo anal y/o vaginal sin preservativo, el 65,9% (n=1.486) consumía drogas asociadas al sexo, el 47,4% (n=1.070) tenía antecedentes de alguna ITS bacteriana y el 10,8% (n=243) había solicitado PPE.
El 96,8% (n=2.183) inició la PrEP en pauta diaria y el 3,2% (n=73) con pauta a demanda.
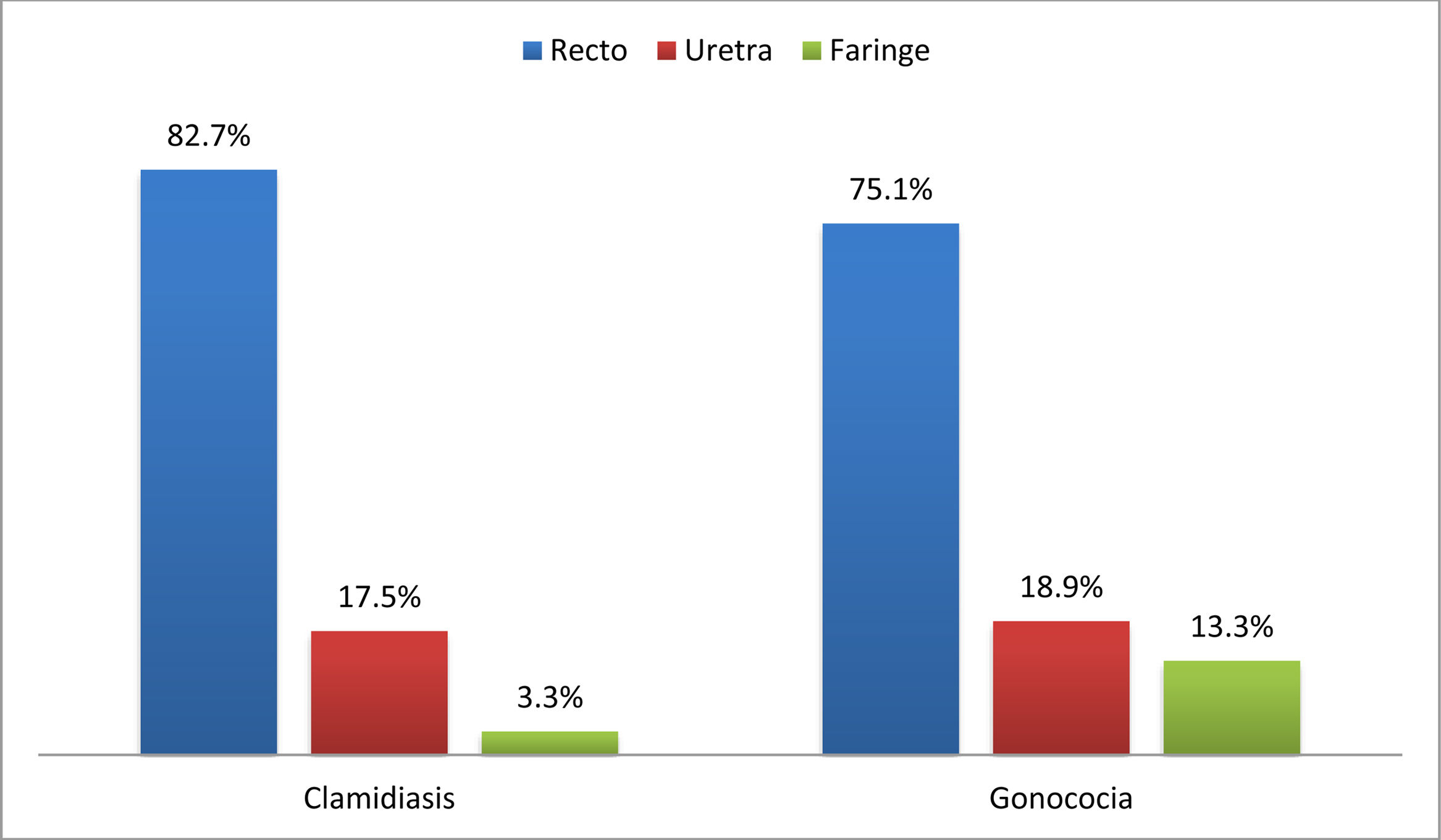
El 33,1% (n=747) presentaba alguna ITS en la primera visita. El 16,3% (n=369) fue diagnosticado de clamidiasis, de ellos el 21,5% (n=40) fue linfogranuloma venéreo (LGV), y el 15,8% (n=356) se diagnosticó de gonococia. La localización más frecuente para ambas infecciones fue el recto (82,7 y 75,1%, respectivamente) (fig. 1). El 9,5% (n=214) fue diagnosticado de sífilis: el 10,7% (n=22) primaria, el 24,3% (n=50) secundaria, el 31,6% (n=65) latente precoz y el 33,5% (n=69) latente de duración desconocida.
El 73,1% (n=1.637) presentaba serología positiva para VHA y el 80,7% (n=1.810) frente al VHB de los cuales el 86,5% (n=1.565) había sido vacunado, el 9,7% (n=175) había pasado una infección por VHB y una persona tenía infección crónica. El 1,1% (n=12) presentaba anticuerpos frente al VHC, todos con carga viral indetectable. A todos aquellos con anticuerpos negativos frente a VHA y VHB se les ofreció la posibilidad de vacunación.
El 70,4% (n=1.587) consumía drogas para el sexo y el 42,4% (n=899) refería haber participado en alguna sesión de chemsex en los últimos 3 meses. La mediana de participación en sesiones en el último trimestre fue de 3 (RIC: 1-5): el 68,7% (n=618) menos de 4 sesiones, el 23,4% (n=210) de 4 a 11 y el 6,9% (n=62) 12 o más sesiones.
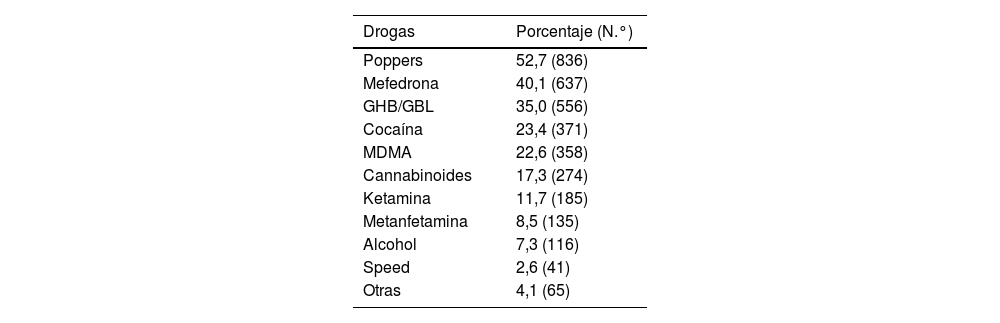
Las drogas más frecuentemente consumidas en los últimos 3 meses fueron: poppers (52,7%), mefedrona (40,1%) y GHB (35,0%) (tabla 2).
Frecuencia según cada sustancia entre los 1.587 usuarios de PrEP que consumían drogas en los últimos 3 meses
| Drogas | Porcentaje (N.°) |
|---|---|
| Poppers | 52,7 (836) |
| Mefedrona | 40,1 (637) |
| GHB/GBL | 35,0 (556) |
| Cocaína | 23,4 (371) |
| MDMA | 22,6 (358) |
| Cannabinoides | 17,3 (274) |
| Ketamina | 11,7 (185) |
| Metanfetamina | 8,5 (135) |
| Alcohol | 7,3 (116) |
| Speed | 2,6 (41) |
| Otras | 4,1 (65) |
GHB/GBL: ácido gamma-hidroxibutírico/gamma-butirolactona; MDMA: 3,4-metilendioximetanfetamina; PrEP: profilaxis preexposición.
El 43,5% (n=982) consumía productos relacionados con el aumento del rendimiento deportivo, de los cuales el 88,8% (n=872) consumía suplementos proteicos (proteínas, aminoácidos de cadena ramificada, etc.), el 30,5% (n=300) creatina, el 3,4% (n=33) ciclos con anabolizantes (orales o parenterales) y el 11,2% (n=110) otro tipo de suplementación.
El 37,6% (n=1.063) utilizaba alguna medicación concomitante, siendo las más frecuentes las relacionadas con el aparato digestivo (antiácidos, multivitamínicos,…), con la salud mental y con la alopecia (tabla 3).
Listado de fármacos concomitantes por código ATC (Sistema de Clasificación Anatómica, Terapéutica, Química) entre los 1.063 usuarios de PrEP que consumían otros fármacos
| Fármacos por código ATC | N.° (%) |
|---|---|
| Grupo A (aparato digestivo y metabolismo) | 474 (44,6) |
| Omeprazol (IBP) | |
| ETC | |
| Grupo B (sangre y órganos hematopoyéticos) | 70 (6,6) |
| Grupo C (sistema cardiovascular) | 175 (16,5) |
| Grupo D (dermatológicos) | 259 (24,4) |
| Finasterida | 180 (16,9) |
| Minoxidil | 42 (3,9) |
| Dutasterida | 30 (2,8) |
| Grupo G (aparato genitourinario y hormonas sexuales) | 156 (14,7) |
| Inhibidores fosfodiesterasa 5 (sildenafilo, tadalafilo, vardenafilo) | 113 (10,6) |
| Grupo H (preparados hormonales sistémicos, excluyendo las hormonas sexuales e insulinas) | 36 (3,4) |
| Grupo J (antiinfecciosos de uso sistémico) | 38 (3,6) |
| Grupo L (antineoplásicos e inmunomoduladores) | 12 (1,1) |
| Grupo M (sistema musculoesquelético) | 40 (3,8) |
| Grupo N (sistema nervioso) | 424 (39,9) |
| Antidepresivos | 171 (16,1) |
| Ansiolíticos | 140 (13,2) |
| Antiepilépticos | 32 (3,0) |
| Antipsicóticos | 28 (2,6) |
| Otros | 53 (5,0) |
| Grupo R (aparato respiratorio) | 223 (21,0) |
| Grupo S (órganos de los sentidos) | 5 (0,5) |
ATC: Sistema de Clasificación Anatómica, Terapéutica, Química; IBP: inhibidor de la bomba de protones; PrEP: profilaxis preexposición.
El perfil del usuario de PrEP predominante en nuestra cohorte es un HSH de 36,9 años de edad, coincidiendo con otras cohortes20–22. La región de origen es mayoritariamente España (61,4%) seguida de Latinoamérica (28,7%), al igual que en otras cohortes nacionales22. Si bien se trata de una población altamente vulnerable (según datos del Centro Nacional de Epidemiología, el 55,0% de los nuevos diagnósticos de VIH en España durante 2022 fueron HSH23), existen otros grupos de población, no HSH, que no están accediendo al uso de PrEP, pese a su elevada vulnerabilidad. En una cohorte italiana se resalta este acceso a la PrEP «desequilibrado» entre las distintas poblaciones que podrían beneficiarse de ella20. Cabe destacar que nuestro estudio abarca de enero de 2020 a enero de 2022, y la autorización de PrEP en personas cisgénero no HSH y PID se produjo en diciembre de 202115. Se necesitarán análisis posteriores para confirmar si existe alguna variación en el perfil mayoritario de usuarios de PrEP, además de determinar cuál puede ser la causa de dicho desequilibrio.
Respecto a la pauta, en nuestra cohorte solo el 3,2% utilizó la pauta a demanda. En nuestro territorio la única pauta recomendada es la diaria24. Sin embargo, otras cohortes han analizado los resultados de incentivar ambas pautas por igual, con hasta un 50% de usuarios con pauta a demanda25. Además, la cohorte belga analiza el porcentaje de usuarios que decidieron un cambio de pauta a lo largo del tiempo, con un 16% de personas que cambian de pauta diaria a pauta a demanda26. En este sentido nuestra cohorte puede tener un sesgo debido a que en nuestro territorio la pauta a demanda carece de indicación, pese a ser una pauta segura y eficaz en estudios en vida real27.
La prevalencia de ITS en la visita inicial es similar a la obtenida en la cohorte de Barcelona22, en la que se diagnosticó alguna ITS en el 30,2% de usuarios en la visita basal, pero es superior a los datos obtenidos en cohortes a nivel europeo, en las que se diagnosticó alguna ITS en el 22 y 19%, respectivamente20,27. Respecto a los datos publicados en el informe de SIPREP de 2023, existe cierta similitud respecto a las sífilis diagnosticadas, pero el porcentaje de clamidiasis y gonococias es inferior al obtenido en nuestra cohorte. En la cohorte de SIPREP se diagnosticó gonococia en el 7,0% de usuarios y clamidiasis en el 6,0% respecto al 15,8 y 16,3% diagnosticadas en nuestro estudio. Dentro de las clamidiasis, en SIPREP solo el 5,3% fue LGV frente al 21,5% de nuestra cohorte28. La localización rectal fue la más frecuente, al igual que en otros estudios, en los que esto se mantiene no solo en la visita basal, sino a lo largo de todo el seguimiento20,26,27,29. Mayoritariamente las ITS diagnosticadas fueron asintomáticas, lo que pone en valor la importancia del seguimiento de estos programas, tanto para el propio usuario como a nivel de salud pública, al interrumpir la cadena de transmisión de dichas infecciones.
El consumo de drogas asociadas al sexo se perfila como un problema a destacar entre los usuarios de nuestra cohorte, al igual que en otras a nivel europeo20,22,26,27. En la cohorte de Barcelona presentan un 63% con participación en sesiones de chemsex y en la cohorte italiana un 41,3%20,22. En nuestro caso, el 70,4% admitió usar drogas asociadas al sexo y el 42,4% había participado en alguna sesión de chemsex. Sin embargo, en el informe SIPREP solo el 23,2% de los usuarios refirió consumo de drogas en los 3 meses previos al inicio de PrEP28.
Para acceder a los programas de PrEP en nuestro país se deben cumplir varios criterios indicativos de prácticas de riesgo15. El elevado porcentaje de ITS o el dato de participación de chemsex de nuestra cohorte son otros factores asociados a un elevado riesgo de contraer la infección por VIH19. Necesitamos análisis posteriores para determinar el impacto que ha tenido la implementación de esta medida preventiva frente a la infección por VIH en nuestro medio.
Analizando la medicación concomitante de nuestros usuarios observamos que el 15% de los mismos (n=339) utilizaba alguna medicación relacionada con problemas de salud mental (antidepresivos, ansiolíticos y antipsicóticos). Aunque en la literatura existe un déficit de información respecto al uso de medicación concomitante en los usuarios de PrEP, sí hay estudios en los que se analizó la salud mental en usuarios de PrEP30. En la cohorte holandesa realizaron algún test para evaluar el estado de salud mental. El 20,7% presentaron menos de 60 puntos en el test MHI-5, sugestivo de trastorno de ansiedad y depresión27. Estos datos, unidos a la problemática asociada al chemsex hacen imprescindible la participación de profesionales de la salud mental y manejo de adicciones en los equipos de seguimiento de usuarios de PrEP.
Nuestro estudio presenta algunas limitaciones. Todos los usuarios de PrEP analizados han sido reclutados en un único centro. La crisis sanitaria derivada de la pandemia por SARS-CoV-2 obligó a suspender la inclusión de nuevos usuarios desde mediados de marzo hasta junio de 2020. Por otro lado, no conocemos el dato real de los usuarios que consumen drogas por vía parenteral, dado que esta indicación se aprobó en diciembre de 2021, y estos usuarios fueron incluidos en otras categorías, a pesar de que cumplían también este criterio15. No disponemos de datos de trabajadores del sexo, ya que este criterio se restringe solo a mujeres cisgénero y no se considera como criterio de indicación en otros colectivos15.
En conclusión, los usuarios de PrEP son en una amplia mayoría HSH con escasa representación de otras poblaciones diana, por lo que el acceso a otros grupos poblacionales debe ser una prioridad. Dada la elevada incidencia de ITS en la primera visita, especialmente en localización rectal, es fundamental realizar un cribado de ITS adecuado a lo largo de todo el seguimiento del individuo. Existe un elevado consumo de drogas relacionado con el sexo en este colectivo, además de un porcentaje importante de medicación psiquiátrica concomitante. Por ello, el seguimiento de usuarios de PrEP debe tener una visión multidisciplinar, no solo desde el punto de vista clínico, sino también con actuaciones dirigidas a la evaluación de la salud mental, así como la prevención y el tratamiento de adicciones.
FinanciaciónNo hemos recibido ninguna financiación económica para la realización de este trabajo. Se llevó a cabo durante la actividad asistencial habitual.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.