La actividad de un laboratorio de Microbiología origina riesgos de distinto tipo, especialmente biológicos, que pueden afectar a la salud de sus trabajadores, de los visitantes y a la comunidad. Los exámenes de salud (vigilancia y prevención), la concienciación individual de autoprotección, la identificación de los peligros y la evaluación del riesgo, la adopción de medidas de contención apropiadas y el empleo de técnicas microbiológicas escrupulosas permiten hacer del laboratorio un lugar seguro, como así demuestran las estadísticas de accidentes o de infecciones contraídas en el laboratorio. Formación e información son las herramientas clave para elaborar un plan de seguridad completo para el laboratorio. En este artículo se revisan los fundamentos teóricos y los conceptos básicos de la seguridad, incluyendo normativas legales. Además se elaboran directrices de tipo práctico para que cada laboratorio planifique su propia seguridad en función de sus características y de su idiosincrasia.
The normal activity in the laboratory of microbiology poses different risks — mainly biological — that can affect the health of their workers, visitors and the community. Routine health examinations (surveillance and prevention), individual awareness of self-protection, hazard identification and risk assessment of laboratory procedures, the adoption of appropriate containment measures, and the use of conscientious microbiological techniques allow laboratory to be a safe place, as records of laboratory-acquired infections and accidents show. Training and information are the cornerstones for designing a comprehensive safety plan for the laboratory. In this article, the basic concepts and the theoretical background on laboratory safety are reviewed, including the main legal regulations. Moreover, practical guidelines are presented for each laboratory to design its own safety plan according its own particular characteristics.
El estudio de los agentes infecciosos que pueden ser patógenos para el hombre, los animales u otras formas de vida comporta riesgos que varían según el agente infeccioso y los procedimientos utilizados. Siendo este el objetivo principal de todo laboratorio de Microbiología, tiende a asumirse que el concepto general de seguridad equivale a seguridad biológica, lo que no es del todo cierto, ya que el personal está expuesto a riesgos de tipo físico y químico, en razón de los procedimientos, de la instrumentación, de las condiciones de trabajo y de los materiales utilizados1,2. Por otra parte, aunque sean los actores y objetivos fundamentales, es importante señalar que la seguridad en el laboratorio de Microbiología no se refiere solo a la del personal que desarrolla allí sus tareas, sino que debe ampliarse a los visitantes, a la sociedad en general y al medio ambiente. En resumen, se trata de un concepto muy amplio y con objetivos muy diversos.
Las normas de seguridad pretenden reducir a un nivel aceptable el riesgo inherente a la manipulación de material peligroso y de todo lo que lleva aparejado. Nunca será posible eliminar por completo el riesgo, entre otras cosas porque no todos estos son previsibles. Por tanto, deben considerarse un compromiso destinado a conseguir que las personas que trabajen en el laboratorio de Microbiología Clínica estén expuestas al mínimo riesgo posible.
Aunque la motivación individual del personal, la metodología y las infraestructuras son importantes en la reducción de los riesgos en el laboratorio de Microbiología, la formación es la clave de la eficacia de los programas de seguridad, y debe ser facilitada a todas las personas que desarrollan allí su actividad laboral. Deben existir normas escritas sobre salud y seguridad en el lugar de trabajo, incluyendo programas de inspección y monitorización y normas de adiestramiento para trabajar de forma segura. Los elementos clave para conseguir todo ello son la elaboración del Manual de Seguridad y del Plan de Formación en Seguridad, ambos mutuamente relacionados.
El Manual de Seguridad ocupa un lugar central en la formación e información que reciben los trabajadores, como herramientas esenciales de la minimización del riesgo. Aunque no es un documento obligatorio por normativa legal, es del todo recomendable que el laboratorio elabore el suyo propio y lo distribuya entre todo el personal. Al igual que la actividad de un laboratorio de Microbiología, el Manual debe ser un documento dinámico, sometido a revisión periódica y adaptado a los requisitos de cada laboratorio. La redacción debe ser simple y directa, estar estructurado de una manera organizada y, cuando sea posible, debe apoyarse en elementos gráficos que hagan de él un documento vivo, de lectura atractiva y fácilmente consultable. Solo de esta manera se podrán alcanzar la mayor parte de los objetivos formativos y cumplir su misión dentro de la seguridad en el laboratorio. Sobre estos fundamentos, el Grupo de Gestión en Microbiología de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ha elaborado un modelo genérico de Manual de Seguridad cuyo objetivo es servir de punto de partida para que cada laboratorio elabore el suyo propio. Este manual está disponible en la página web de SEIMC3 y se revisa periódicamente.
Además de la formación del personal, los reconocimientos de salud laboral son también fundamentales dentro del Plan de seguridad en el laboratorio de Microbiología, dada la exposición de los trabajadores a riesgos biológicos, físicos y químicos. Habrán de aplicarse, como de obligado cumplimiento, todas las normativas legales existentes, por fortuna cada vez más completas y detalladas. Son particularmente pertinentes los Protocolos de vigilancia sanitaria específica de los trabajadores expuestos a riesgos biológicos, elaborados por el Ministerio de Sanidad4.
Como parte de una institución sanitaria, el laboratorio de Microbiología está sometido a otras normativas relacionadas con la seguridad, entre ellas los planes de emergencias. Se entiende como emergencia todo suceso que aparece de forma imprevista en cualquier lugar o actividad, de causa diversa y gravedad variable, y que requiere una acción inmediata. Un Plan de Emergencia es un conjunto de medidas destinadas a hacer frente a las situaciones de riesgo de un laboratorio, minimizando los efectos sobre las personas y bienes, y garantizando la evacuación segura si fuera necesario. Los objetivos de un Plan de Emergencia son: a)prevenir el riesgo de incendio o cualquier otro tipo; b)procurar la evacuación inmediata; c)organizar la intervención rápida; d)colaborar con las ayudas externas, y e)organizar simulacros de evacuación. La sistemática para resolver emergencias es: detectar y comprobar la emergencia, alertar a los servicios de ayuda externa, activar (si procede) los equipos de evacuación e intervenir con los medios personales y técnicos. Por lo que se refiere al plan específico para el laboratorio de Microbiología, deberá ser coherente con las normas generales establecidas para el hospital o institución de los que forma parte.
Identificación de peligros y evaluación de riesgosLa identificación de los peligros asociados al trabajo en el laboratorio y de la gravedad que representan para la salud es el punto de partida de la correcta gestión de la seguridad. Aunque los términos «peligro» y «riesgo» se intercambian en el habla habitual, técnicamente definimos al primero como todo aquello que puede afectar a la salud del individuo o de la comunidad, mientras que «riesgo» se refiere a la probabilidad de que esto ocurra y es, por tanto, cuantificable5. Este procedimiento de cuantificación es lo que se conoce como evaluación del riesgo. En este apartado se revisan los diferentes tipos de peligros en el laboratorio y sus riesgos asociados. Por razones obvias, la evaluación del riesgo biológico merece un capítulo aparte. Para una información más detallada, recomendamos la consulta de revisiones o monografías especializadas2,6-8.
Riesgos físicosFactores de riesgo físico son todos aquellos factores ambientales de naturaleza física que al actuar sobre el trabajador pueden provocarle efectos adversos a la salud, dependiendo de la intensidad, del tiempo de exposición y de la concentración de los mismos. Su origen está en los distintos elementos del entorno de los lugares de trabajo. Los principales factores de riesgo físico a los que se ve sometido el trabajador del laboratorio de Microbiología son: ruido, iluminación, temperaturas extremas (frío, calor), electricidad y radiaciones no ionizantes. También se incluyen los peligros derivados de la utilización de instrumental (mecánicos o de otro tipo), que cada vez tienen más protagonismo en los laboratorios.
Riesgos relacionados con la ergonomía y riesgo psicosocialLa ergonomía trata de adecuar el lugar de trabajo a las características, a las limitaciones y a las necesidades de los trabajadores para mejorar su seguridad y su salud. Es importante que el puesto de trabajo esté bien diseñado, teniendo en cuenta al trabajador y la tarea que va a realizar, a fin de que se lleve a cabo cómoda y eficientemente. Se pretende evitar las enfermedades relacionadas con unas condiciones laborales deficientes, reducir indirectamente otros tipos de riesgo y asegurar una mayor productividad en el trabajo.
El riesgo psicosocial laboral se entiende como todo hecho o situación, consecuencia de la organización del trabajo, que tiene una alta probabilidad de afectar a la salud del trabajador y cuyas consecuencias son o pueden ser importantes. Los riesgos psicosociales más importantes son la violencia, el acoso y el estrés, siendo este último la causa más frecuente de baja laboral.
Riesgos químicosCualquier manipulación de un producto químico presenta siempre una serie de peligros para la salud o el medio ambiente relacionados con sus propiedades. Cuando la sustancia química es peligrosa para la salud humana, hablamos de riesgo tóxico. Los efectos de estas sustancias pueden presentarse de manera transitoria o permanente, de forma aguda o a medio plazo o crónica.
Al evaluar los riesgos químicos en el laboratorio de Microbiología, las operaciones más habituales que los generan son el trasvase de vertido libre, la extracción con disolventes volátiles, la limpieza del material de vidrio, y el transporte y almacenamiento de sustancias. Los agentes implicados con mayor frecuencia en los accidentes químicos son los ácidos y las bases, seguidos de los productos inflamables (alcoholes y cetonas).
Todos los productos químicos empleados en el laboratorio deben contar, de manera obligatoria, con una ficha de datos de seguridad. En la normativa actual española no se especifica ningún formato estándar, pero sí se establece el tipo de información que debe incluir, como por ejemplo la identificación de los peligros asociados al producto, así como las medidas de manipulación, de almacenamiento y de actuación en caso de accidente, entre otras9.
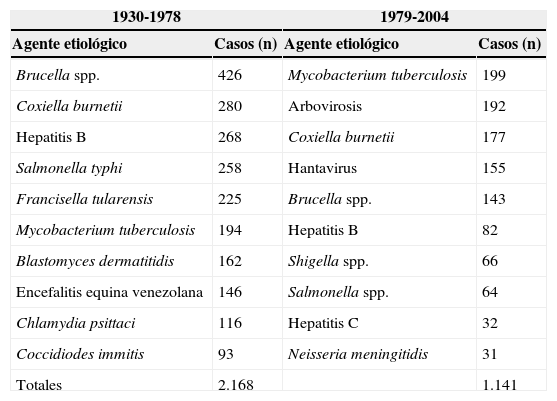
Riesgos biológicosLos agentes biológicos constituyen un factor de riesgo laboral por su capacidad de desencadenar enfermedades. La bioseguridad, como proceso que se realiza con el fin de evitar la exposición involuntaria al material biológico o su liberación accidental, afecta a todas las actividades realizadas en el laboratorio. La concienciación, el trabajo depurado, la formación y el uso de barreras de protección han reducido drásticamente el número de infecciones en el laboratorio y de sus consecuencias10,11. El espectro de agentes causales también ha cambiado en el tiempo (tabla 1).
Comparación de las 10 infecciones sintomáticas contraídas en el laboratorio a lo largo del tiempo
| 1930-1978 | 1979-2004 | ||
|---|---|---|---|
| Agente etiológico | Casos (n) | Agente etiológico | Casos (n) |
| Brucella spp. | 426 | Mycobacterium tuberculosis | 199 |
| Coxiella burnetii | 280 | Arbovirosis | 192 |
| Hepatitis B | 268 | Coxiella burnetii | 177 |
| Salmonella typhi | 258 | Hantavirus | 155 |
| Francisella tularensis | 225 | Brucella spp. | 143 |
| Mycobacterium tuberculosis | 194 | Hepatitis B | 82 |
| Blastomyces dermatitidis | 162 | Shigella spp. | 66 |
| Encefalitis equina venezolana | 146 | Salmonella spp. | 64 |
| Chlamydia psittaci | 116 | Hepatitis C | 32 |
| Coccidiodes immitis | 93 | Neisseria meningitidis | 31 |
| Totales | 2.168 | 1.141 | |
Datos procedentes de estadísticas norteamericanas (adaptados de Lynn Harding y Brandt Byers10).
En la legislación española, la norma fundamental para la protección de los trabajadores frente a riesgos biológicos es el Real Decreto 664/19975. En dicha normativa, se clasifica a los agentes biológicos en 4 grupos en función del riesgo de infección, que condicionan el funcionamiento del laboratorio y las medidas de contención a aplicar. Así, el agente biológico del grupo1 es aquel que es poco probable que cause una enfermedad en el hombre; el agente biológico del grupo2 es el que puede causar enfermedad en el hombre y suponer un peligro para los trabajadores, siendo poco probable su propagación a la colectividad, y para el que existe generalmente profilaxis o tratamiento; el agente biológico del grupo3 es aquel que puede causar una enfermedad grave en el hombre y presenta un serio problema para los trabajadores, con riesgo de que se propague a la colectividad, existiendo frente a él, generalmente, profilaxis o tratamiento; por último, el agente biológico del grupo4 es el que, causando enfermedad grave en el hombre, supone un serio problema para los trabajadores, con muchas probabilidades de que se propague a la colectividad, y sin que exista frente a él, generalmente, profilaxis o tratamiento.
Para manejar de manera segura material infeccioso en el ámbito del laboratorio y reducir al mínimo la exposición a agentes potencialmente peligrosos deben tomarse medidas de contención del riesgo biológico. Los 3 elementos fundamentales de la contención son: a)las prácticas y técnicas del laboratorio; b)los equipos de seguridad (barreras primarias), y c)el diseño y la construcción de las instalaciones (barreras secundarias). En España, el AnexoIV del mencionado RD 664/1997 y la Directiva de la UE 200/54/CE son las normas legales de referencia, y establecen la existencia de 4 niveles de contención basados en la combinación de medidas relacionadas con los 3 elementos fundamentales de seguridad antes citados y teniendo en cuenta el grado de peligrosidad de los distintos microorganismos que se manejan (clasificación de los agentes biológicos), sus vías de transmisión y la función y actividad del laboratorio.
Evaluación del riesgo biológicoSe define como evaluación del riesgo biológico al proceso mediante el cual se identifica la peligrosidad de los agentes infecciosos conocidos o de los materiales potencialmente infecciosos (incluyendo la posibilidad de agentes desconocidos), las actividades que pueden exponer al operador o a otras personas al agente infeccioso, la probabilidad de que tal exposición genere una infección, y las consecuencias para la salud de quienes la desarrollen12. La evaluación del riesgo servirá como guía para identificar el nivel de seguridad a aplicar y, en consecuencia, la elección de las prácticas más seguras y los equipos de protección más apropiados. En último término, también puede guiar las oportunas modificaciones en el diseño del propio laboratorio.
Al evaluar el riesgo biológico deben tenerse en cuenta los siguientes factores7,8,12:
- 1)
Peligrosidad del agente infeccioso. Se evalúa cualitativamente, según los agentes se adscriban a los 4 grupos de peligrosidad; y cuantitativamente, en función de otros factores propios del agente infeccioso, como son la vía de transmisión, la dosis infecciosa, la estabilidad en el medio ambiente, el espectro de posibles hospedadores y la naturaleza endémica del agente implicado.
- 2)
Peligros relativos a los procedimientos. Es fundamental conocer las principales rutas de accidentes en laboratorio, a saber: a)inoculación parenteral; b)salpicaduras y derrames sobre piel y mucosas; c)ingesta accidental: d)mordeduras y arañazos de animales, y e)inhalación de aerosoles. Esta última ruta es, probablemente, la más significativa, ya que suele estar presente en muchos procedimientos del laboratorio.
- 3)
Peligros asociados con las prácticas de trabajo, equipos de seguridad e infraestructuras. La concienciación y el uso de una técnica depurada por parte del personal constituyen las herramientas más importantes en la prevención de accidentes biológicos. Asimismo, el disponer de equipos de seguridad y usarlos de manera adecuada, así como la adecuación de las infraestructuras, son cruciales en la evaluación del riesgo y en su posterior control.
La evaluación del riesgo biológico, al estar sujeta a continuos cambios, es un proceso subjetivo en el que se toman decisiones basadas en un conocimiento incompleto. El manual Biosafety in Microbiological and Biomedical Laboratories de los Centers forDisease Control and Prevention y los National Institutes of Health norteamericanos7 aconseja una aproximación práctica en 5 pasos: 1)identificar la peligrosidad del agente y realizar una evaluación preliminar del riesgo; 2)identificar el peligro asociado a los procedimientos llevados a cabo en el laboratorio; 3)determinar el nivel de bioseguridad apropiado e implementar las precauciones sugeridas en la evaluación del riesgo; 4)evaluar la capacitación del personal en relación con las prácticas de seguridad, y 5)revisar la evaluación del riesgo por parte de otro profesional con conocimientos.
Transmisión aéreaConstituye la vía de transmisión más efectiva. Una característica diferencial importante es que el riesgo no se limita al ámbito estricto del laboratorio, sino que se traslada a otras partes del hospital e, incluso, fuera de él (trabajos de campo, etc.), lo que repercute sobre la adopción de medidas de protección.
Aparte de que se trabaja con concentraciones elevadas del microorganismo, en el laboratorio se llevan a cabo múltiples procesos que elevan el riesgo de contraer este tipo de infecciones. Entre ellas citaremos la simple manipulación de las muestras (traslado, apertura de contenedores), la práctica de siembras, subcultivos, pipeteos y mezclas, y los procedimientos instrumentales como la centrifugación, la agitación o la sonicación. En la actualidad, Mycobacterium tuberculosis es la primera causa de infecciones en el laboratorio, incluso en aquellos con buenas instalaciones10,11,13.
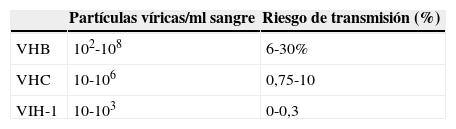
Transmisión parenteral, cutánea y por mucosasEl número de agentes infecciosos que pueden transmitirse por vía parenteral por exposición ocupacional en el laboratorio va más allá de los que se transmiten por esta vía de forma natural. En la práctica real (estadísticas de accidentes modernas), las infecciones atribuibles a este mecanismo han descendido notablemente y se centran, esencialmente, en los virus de la inmunodeficiencia humana y los virus de la hepatitisB y C. En la tabla 2 se resume el riesgo asociado con estos agentes14.
Riesgo relativo de la infección ocupacional del VHB, VHC y VIH-1
| Partículas víricas/ml sangre | Riesgo de transmisión (%) | |
|---|---|---|
| VHB | 102-108 | 6-30% |
| VHC | 10-106 | 0,75-10 |
| VIH-1 | 10-103 | 0-0,3 |
VHB: virus de la hepatitis B; VHC: virus de la hepatitis C; VIH-1: virus de la inmunodeficiencia humana tipo 1.
Adaptado de Hunt14.
También puede transmitirse en el laboratorio una amplia variedad de patógenos como consecuencia del contacto accidental con la piel y las mucosas. El riesgo será muy variable, en función del microorganismo, de su concentración, de la extensión del accidente y la integridad de la zona afectada.
Transmisión por vía oralHabitualmente, la ingestión se produce de forma inadvertida. La concentración del patógeno en las propias muestras, o la amplificación que supone el cultivo, superan con mucho las dosis infecciosas habituales, incluso de aquellos patógenos que requieren dosis elevadas. El uso de equipos de protección, la manipulación segura y las medidas de higiene habituales han reducido notablemente el riesgo10,11.
Zoonosis y trabajo en el laboratorio de MicrobiologíaSon muchas las enfermedades infecciosas que tienen un origen zoonótico y que pueden representar un riesgo para la seguridad del personal. Hay 2 situaciones bien diferenciadas por lo que respecta a la bioseguridad: a)los laboratorios que trabajan con animales de experimentación que puedan estar infectados, y b)los laboratorios diagnósticos que trabajan con materiales de origen humano procedentes de pacientes que sufren dichas zoonosis. Es el caso de las arbovirosis, brucelosis, tularemia, fiebreQ, etc. Tradicionalmente han constituido una de las causas típicas de infecciones contraídas en el laboratorio, potenciadas por el hecho de que muchas de ellas se transmiten por vía aérea, si bien su impacto se ha reducido mucho en laboratorios con unas condiciones de bioseguridad mínimas11.
Otros riesgos biológicosLa modificación genética de los microorganismos que afecta a la virulencia o a la patogenicidad plantea consideraciones especiales en la evaluación del riesgo que se añaden a las que presentan los organismos silvestres. También se incluye aquí a los procesos de recombinación genética in vitro, ya que los genes así fabricados podrían ser incorporados como material genético de los organismos silvestres, aumentado su patogenicidad. Los cultivos celulares de origen humano o animal son también otra fuente de riesgo y pueden transmitir microorganismos, particularmente virus desconocidos, o incluso oncogenes debido al origen tumoral de muchas de las líneas celulares.
Las toxinas microbianas (bacterianas, esencialmente) se comportan como los productos químicos tóxicos pero, a diferencia de estos, pueden ser producidos por la multiplicación de los microorganismos durante los procesos diagnósticos que se llevan a cabo en los laboratorios de Microbiología. El nivel de seguridad2, habitual en los laboratorios, y la buena práctica reducen a casos anecdóticos las intoxicaciones por toxinas.
Inventario y fichas de datos de seguridad de agentes biológicosUna de las actividades recomendadas a la hora de evaluar el riesgo biológico y su posterior aplicación en la prevención consiste en la elaboración de un inventario de agentes biológicos utilizados en el laboratorio y sus fichas de datos de seguridad. No existe un modelo predefinido, si bien se recomienda seguir las directrices de la NTP 63615. Algunos de los conceptos a incluir en esas fichas serían: a)nombre científico actual del microorganismo; b)sinónimos o nomenclaturas previas; c)vías de contagio, por orden de mayor a menor riesgo; d)dosis infecciosa, en función de la ruta; e)profilaxis preexposición; f)medidas preventivas postexposición, y g)actuación en caso de accidente y primeros auxilios.
Prevención y control: fundamentos teóricosUn buen procedimiento de trabajo y la concienciación del operador son condiciones indispensables para la seguridad, y no pueden suplirse con material especializado. Por ello, la existencia de un Manual de Seguridad y el establecimiento de un adecuado programa de formación son los 2 pilares básicos para conseguir este objetivo. Además, calidad y seguridad son 2 conceptos interrelacionados, por lo que es fundamental definir protocolos de trabajo para todas las acciones realizadas en un laboratorio moderno. La utilización de materiales y equipos complementan y potencian el nivel de seguridad básico derivado del trabajo depurado y se clasifican en barreras primarias y secundarias.
Barreras primariasSu finalidad es proteger al trabajador y su entorno inmediato. Incluye los equipos de protección individual (EPI), las cabinas de seguridad biológica (CSB), las campanas de gases, las cubetas de seguridad de las centrífugas y el uso de recipientes cerrados y otros sistemas de ingeniería destinados a eliminar o minimizar las exposiciones a materiales biológicos peligrosos. Como se ha dicho, las vías de transmisión más comunes en el laboratorio de Microbiología son la aérea y la inoculación directa, de ahí la importancia de los EPI y las CSB.
Los EPI minimizan el riesgo de exposición; los más utilizados en el laboratorio de Microbiología son las batas, pijamas, monos, delantales de plástico, calzado, patucos, gafas de protección y de seguridad, pantallas faciales, respiradores y guantes. Las CBS están diseñadas para proteger al trabajador, al ambiente y al propio material, siempre que se utilicen en las condiciones adecuadas (si no es así, incluso pueden ser contraproducentes). La protección brindada por estas se basa en las barreras o cortinas de aire en flujo laminar, generadas mediante un sistema impulsor, y en el paso del aire circulante a través de filtros HEPA (High Efficiency Particulate Airborne). Las CBS se clasifican atendiendo a sus características constructivas y de operación8,16. Las de clasei proporcionan protección al operador y al ambiente, pero no al producto. Las CSB claseii protegen a todos ellos gracias a la filtración HEPA y al flujo de aire vertical, y son las más comunes en los laboratorios, existiendo subclases según distintos estándares internacionales. Por último, las de claseiii permiten trabajar con microorganismos altamente infecciosos y realizar operaciones de alto riesgo que se llevan a cabo en un receptáculo totalmente cerrado.
Barreras secundariasPersiguen la protección tanto del personal del laboratorio como del que procede de fuera (personal administrativo, enfermos y visitantes del hospital), e incluso de la comunidad, frente a posibles escapes accidentales de agentes infecciosos. Estas barreras se basan en el diseño del laboratorio, la señalización y las medidas de contención.
El laboratorio de Microbiología debe ser un lugar seguro, eficiente y cómodo, así como contar con el espacio suficiente en función de la carga de trabajo. Su diseño debe tener en consideración varios aspectos básicos: a)ubicación adecuada; b)sistema de ventilación independiente del resto del edificio; c)diferenciación de áreas de trabajo en función del riesgo, y d)utilización de materiales de construcción adecuados.
Todas las áreas de trabajo del laboratorio de Microbiología deben estar debidamente marcadas con la señal de riesgo biológico y su nivel de contención. La señalización mediante pictogramas contribuye a indicar los posibles riesgos y la naturaleza de estos. Los distintos tipos de señales que podemos encontrarnos en un laboratorio son de advertencia, prohibición, obligación, equipos contra incendios, salvamento, etc. Todas ellas siguen diseños sobre estándares establecidos por organismos internacionales de normalización.
Prevención y control: aspectos prácticosDe todos los conceptos teóricos expuestos hasta el momento se desprenden múltiples recomendaciones prácticas que nos permiten trabajar de una forma segura. La reflexión y el sentido común completan estas recomendaciones. En la tabla 3 se resumen 20 consejos básicos que pueden ser el punto de partida para el diseño y la elaboración de materiales formativos y didácticos (carteles, etc.).
Veinte recomendaciones básicas para trabajar con seguridad en el laboratorio de Microbiología Clínica
| 1. La mayor parte de microorganismos que se manejan en el laboratorio son patógenos. No te lleves nada a la boca. No se permite fumar, comer, beber ni aplicarse cosméticos en el laboratorio2. Mantener cada zona de trabajo limpia; no dejar objetos personales sobre las zonas de trabajo3. El lavado de manos frecuente es uno de los procedimientos más eficaces para evitar infecciones4. Utiliza la vestimenta apropiada a cada puesto de trabajo (pijama, bata, etc.); no salgas con ella fuera del laboratorio. Cámbiate siempre tras cualquier incidente con salpicaduras o derrames5. Trabaja relajadamente, incluso en situaciones de presión del trabajo. Piensa en lo que haces6. Si tienes dudas sobre las medidas de protección que debes adoptar ante un proceso nuevo, no lo hagas: consulta antes a los responsables de tu área7. Evita los aerosoles: cuidado con los procedimientos que los generan (agitación, centrifugación, asas de cultivo calientes, etc.)8. Utiliza las cabinas de seguridad biológica (CSB) para procedimientos habituales que generan aerosoles de baja intensidad (siembras, subcultivos, etc.)9. Utiliza las CSB de manera apropiada; en caso contrario, en lugar de protegerte aumentan el riesgo de accidente biológico10. Utiliza el equipo de protección individual y el aparataje apropiado si percibes un mayor riesgo de generar aerosoles ante un determinado procedimiento que debas llevar a cabo11. Los materiales punzantes y cortantes se desechan en los contenedores especiales: nunca vuelvas a poner el capuchón protector de las agujas una vez utilizada una jeringa12. No trabajes con cortes abiertos o heridas en la piel: cúbrelos con apósitos y trabaja con guantes13. Maneja los equipos con tranquilidad y siguiendo siempre las instrucciones de seguridad. Presta atención especial a aquellas zonas con mayor riesgo eléctrico o mecánico14. Si caen gotas de un cultivo o se derrama este, verter una solución de lejía al 0,5% recientemente preparada sobre el área contaminada. Cubrir con papel y dejar que actúe al menos 15min15. Si se producen salpicaduras con cultivos que entran en contacto con los ojos, mucosas o piel, lavar con agua abundante en los lavaojos, pilas o duchas de emergencia16. Si se producen salpicaduras con productos químicos (tóxicos por contacto, corrosivos, etc.), actuar de forma similar a lo anterior. Se debe solicitar atención médica urgente17. Si hay un vertido de un producto tóxico por inhalación, procura abrir las ventanas (si es posible) y sal inmediatamente de la habitación18. Mantén bien recogido el cabello en la cercanía de fuentes de calor19. No manipular ni dejar sustancias inflamables en las cercanías del fuego o de una fuente de calor20. Notifica a tus superiores cualquier situación de peligro que hayas sufrido |
El término «vigilancia de la salud» de los trabajadores engloba una serie de actividades, referidas tanto a los individuos como a las colectividades, orientadas a la prevención de riesgos laborales, cuyos objetivos generales tienen que ver con la identificación de problemas de la salud y la ejecución de intervenciones preventivas. Se deberá ofrecer a los trabajadores antes de la exposición, periódicamente durante esta y siempre que se detecte algún caso de infección o enfermedad en otro trabajador. Hoy en día están incluidas en los programas de salud laboral establecidos legalmente. El laboratorio de Microbiología es parte activa dentro de estos programas, y deberá colaborar con las unidades de salud laboral.
Uso seguro de equipos de laboratorioEl uso de equipos es cada vez más frecuente en la actividad que desarrolla un laboratorio y, en consecuencia, su impacto sobre la seguridad es mayor. Además de las recomendaciones específicas para cada instrumento, es conveniente tener en cuenta las siguientes normas generales: a)todos los equipos y aparatos deben utilizarse de forma apropiada y correcta, según su diseño y finalidad; b)los aparatos con toma eléctrica deberán cumplir las normativas de seguridad correspondientes; c)antes de utilizar cualquier equipo hay que asegurarse de su correcto estado; d)las fuentes de calor y, en general, cualquier tipo de peligro deberá estar debidamente señalizado, y e)se deben elaborar normas escritas de utilización, con especial atención a su manipulación segura.
Control de riesgos químicosComo ya se ha comentado con anterioridad, es obligatorio que los productos químicos cuenten con una Ficha de Datos de Seguridad. Del mismo modo, sería recomendable que, dentro del Manual de Seguridad del laboratorio, se incluyera un apartado de gestión de productos químicos que recogiera un registro de almacenamientos y nivel de peligrosidad.
Control de riesgo biológicoTeniendo en cuenta la evaluación del riesgo biológico en el laboratorio de Microbiología, deben tomarse las medidas de contención correspondientes según la vía de transmisión. Para ello, es fundamental el uso adecuado de los EPI y de las CBS y llevar a cabo unas buenas prácticas de manipulación de las muestras biológicas en el laboratorio. Si no se dispone de ellos, se deben reclamar a la Dirección del hospital, existiendo además normativas legales que obligan a ello. La elaboración de los procedimientos técnicos deberá prestar especial atención a incluir las recomendaciones de seguridad apropiadas para llevarlos a cabo, de obligado cumplimiento. La formación, con carácter continuado es una herramienta fundamental. El Plan de Formación y el Manual de Seguridad, además de cuestiones básicas, deben hacer énfasis en aquellos puntos débiles identificados durante la evaluación de riesgos.
Emergencias y accidentesEn el laboratorio de Microbiología las emergencias más frecuentes son los derrames de agentes químicos y biológicos y los conatos de incendio. La actuación en este último caso es un proceso complejo que debe estar incluido y ser coherente con en el Plan de Emergencia general de cada institución, que puede requerir el aviso a servicios externos y considerar posibles medidas de evacuación. En caso de derrame, el personal del laboratorio debe avisar al personal próximo, detener el derrame lo más pronto posible, y delimitar y aislar la zona.
De la misma manera, el laboratorio debe contar con un plan de actuación en caso de accidente, que contenga la información necesaria para la actuación en caso de que se produzca, y debe colocarse en un lugar bien visible. Este plan debe contemplar los siguientes supuestos: a)accidente por contacto; b)accidente por inhalación; c)accidente eléctrico; d)accidente térmico; e)accidente por ingestión, y f)accidente por inoculación o corte.
Gestión de residuosUna de las áreas más importantes de la bioseguridad en el laboratorio de Microbiología es la gestión de los residuos generados a partir de la actividad propia del laboratorio. La gestión adecuada de residuos se fundamenta en la prevención y la minimización de su generación y en la segregación, almacenamiento y transporte adecuados para su eliminación. Por lo general, la retirada, el almacenamiento, el transporte y la eliminación están subcontratados en los hospitales a empresas autorizadas para gestión de residuos. No obstante, las primeras fases son también de gran importancia, por lo que el laboratorio debe implicarse en estas tareas y el personal debe recibir la formación adecuada para realizarlas correctamente. Es recomendable que se elabore un Plan de Gestión tanto de residuos químicos como infecciosos que incluya los siguientes aspectos: a)estrategias de prevención y minimización de la generación de los residuos; b)segregación de los residuos infecciosos de los no infecciosos; c)identificación y tipificación de los residuos infecciosos y su riesgo relativo en los depósitos intermedios; d)normas de señalización, rotulación, almacenamiento y transporte hasta los depósitos finales; e)plan de formación de todas las personas expuestas a estos residuos; f)normas de actuación en caso de vertidos o roturas accidentales, y g)plan de contingencia ante el fallo de las medidas de contención habituales. En el caso de accidente relacionado con los residuos, como productos del laboratorio que son, el plan de actuación deberá recogerse también y ser coherente con en el Plan de Emergencia del laboratorio.
Los residuos generados en los laboratorios de Microbiología se clasifican en diferentes categorías de acuerdo con su peligrosidad. Aunque pueden existir diferencias locales entre las distintas comunidades autónomas, en general la normativa legal es bastante uniforme y sigue las directrices de la directiva marco de la Comunidad Europea 2008/98/CE17. Cabe recordar que buena parte de los residuos que se generan en el laboratorio son equivalentes a los residuos urbanos y pueden ser eliminados por esta vía sin el concurso de gestores autorizados, que encarece los costes. Los residuos peligrosos deben ser igualmente segregados en los diferentes contenedores (objetos punzantes y cortantes, biosanitarios, etc.), con especial mención a la eliminación de los citostáticos, que disponen de circuitos especiales de tratamiento.
El almacenamiento y el transporte deben realizarse minimizando el riesgo de exposición y contacto con el personal. Deben existir lugares de almacenamiento especialmente dispuestos para ello. El almacenamiento de residuos biosanitarios y citotóxicos no debe superar las 24h.
Archivo, transporte y envío de material biológicoEl archivo de material biológico infeccioso (muestras biológicas, cepas, etc.) es una práctica habitual en todos los laboratorios y ha de realizarse en las condiciones adecuadas para minimizar la posibilidad de contaminación del personal o de la comunidad. El material infeccioso debería almacenarse en zonas de acceso restringido y debidamente señalizado. El método de almacenamiento más empleado es la congelación, tanto en el rango de −5°C a −20°C como en temperaturas cercanas a −80°C, así como en nitrógeno líquido.
Al referirnos al transporte y envío de material biológico, podríamos definirlo como «mercancías peligrosas» o «sustancias infecciosas». El documento de referencia es WHO/EMC/97.3 de la Organización Mundial de la Salud18, en el que se definen las normas establecidas para el transporte seguro de sustancias infecciosas y muestras biomédicas. Otras organizaciones, como la Unión Postal Universal, la Organización Internacional de Aviación y la Asociación Internacional de Transporte Aéreo, también han elaborado documentos al efecto. En general, la mayor parte de envíos que se generan en el laboratorio (muestras biológicas, cepas bacterianas) responden a la categoría «UN 3373 Sustancia biológica categoríaB». Requieren condiciones de empaquetado y etiquetado particulares, pero hoy en día es fácil disponer de envases normalizados. El transporte de este tipo de envíos también se ha generalizado por parte de las empresas de mensajería.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.