087 RELACIÓN ENTRE EL CONSUMO DE ANTIMICROBIANOS Y LAS SENSIBILIDADES BACTERIANAS EN EL HOSPITAL SANTIAGO APÓSTOL DE VITORIA (1993-2002)
I. de la Maza, A. Canut*, I. Beobide, A. Labora*, M.J. de Domingo**, J.L. Novales***
Servicio de Farmacia. Hospital Txagorritxu. *Sección de Mibrobiología. Hospital Santiago Apóstol. **Servicio de Farmacia. Hospital Santiago Apóstol. ***Unidad de Medicina Preventiva. Hospital Santiago Apóstol. Vitoria.
Objetivo: Evaluar las relaciones entre la variación del consumo de antimicrobianos y de la sensibilidad de bacterias intrahospitalarias durante el periodo 1993-2002 en el hospital Santiago Apóstol de Vitoria (270 camas).
Material y métodos: El consumo (C) de antimicrobianos se ajustó por la estancia, calculándose las Dosis Diarias Definidas por 100 estancias-día. Se estudiaron los datos de sensibilidad (S) de 10 microorganismos (S. aureus, S. epidermidis, E. faecalis, E. faecium, P. aeruginosa, Enterobacter, Klebsiella, E. coli, B. fragilis y Clostridium). Se utilizó el análisis de regresión lineal para evaluar la relación entre el C de cada antimicrobiano y la variación de la S al mismo antimicrobiano y al resto de antimicrobianos, relaciones que fueron definidas como individuales y múltiples, respectivamente. Se estudió el C y la S de los servicios no UCI del hospital. De acuerdo con Friedrich et al. (Clin Infect Dis 1999) se utilizó como criterio de inclusión la relación con r2≥0,5 y de carácter inverso, es decir, mayor C/ menor S o menor C/ mayor S.
Resultados: Se detectaron 8 relaciones individuales inversas C/S estadísticamente significativas y 19 relaciones múltiples inversas C/S a otros antimicrobianos (6,2% y 15,5% del total de relaciones evaluadas, respectivamente). Respecto al grupo de relaciones individuales, el C tanto de ciprofloxacino como del total de quinolonas se ha acompañado de un descenso en la S a ciprofloxacino de S. aureus y de E. coli. Asimismo el C de ceftazidima y del total de cefalosporinas de 3ª generación ha conducido al descenso de S de E. coli y P. aeruginosa. En el grupo de relaciones múltiples, destaca la relación entre el C de imipenem y de quinolonas con el descenso en la S de P. aeruginosa frente a otros antimicrobianos como tobramicina y ceftazidima. El C de quinolonas ha provocado el descenso en la S de E. coli frente a múltiples antimicrobianos (ceftazidima, cefotaxima y amoxicilina- clavulánico). Por su parte, el C de piperacilina- tazobactam se relaciona con un descenso de la S de ceftazidima, amoxicilina-clavulánico y ciprofloxacino.
Conclusiones: 1) El aumento del C de quinolonas se ha asociado con disminuciones de S de las bacterias intrahospitalarias, reflejada en relaciones inversas tanto individuales como múltiples. 2) El aumento del C de imipenem y de piperacilina-tazobactam se ha relacionado con la disminución de S a ceftazidima en P. aeruginosa y E. coli, respectivamente y 3) La mayor parte de las relaciones aumento de consumo/descenso de sensibilidad se han detectado en bacilos gramnegativos (E. coli y P. aeruginosa), mientras que apenas se aprecian relaciones en los grampositivos y no se detecta ninguna en anaerobios.
088 EPIDEMIOLOGÍA MOLECULAR DE ESPECIES DE ENTEROCOCCUS PROCEDENTES DE CENTROS HOSPITALARIOS CUBANOS
R. del Campo, P. Goñi y R. Gómez-Lus
Objetivo: Conocer la relación clonal de enterococos de origen hospitalario en varias áreas geográficas de Cuba y su resistencia a drogas antimicrobianas.
Metodología: Se analizaron 98 cepas (84 E. faecalis; 10 E. faecium, 2 E. caseliflavus y 2 E. gallinarum) aisladas durante 2000-2001 en varios hospitales. Se determinó susceptibilidad antimicrobiana y mecanismos moleculares de resistencia. La relación clonal fue estudiada por Electroforesis en Campo Pulsado (PFGE) con SmaI.
Resultados: Se detectaron 18 clones de E. faecalis, la mayoría multirresistentes pudiendo haber favorecido su diseminación en el ambiente hospitalario. Genotipos de resistencia muy similares se observaron en las clonas diferenciándose algunas de ella por la presencia de los genes de resistencia aminoglucosídicos (aac (6')Ie-aph(2")Ia, aph(3')-IIIa, ant(6) lo que reafirma la codificación plasmídica de estos. Se encontró un EVR portador del gen Van B constituyendo un subtipo del clon G sensible a vancomicina siendo la transferencia horizontal de dicho gen, al parecer, la causa de diseminación de la resistencia glicopeptídica. Dos E. faecium multirresistentes, procedentes de diferentes hospitales conformaron el Clon N con fenotipos y genotipos de resistencia idénticos. E. casseliflavus fue también aislado en hospitales diferentes mostrando idénticos patrones de PFGE a diferencia del E. gallinarum que mostró heterogeneidad genética.
Conclusiones: Se evidencia una diseminación tanto intrahospitalaria como interhospitalaria de E. faecalis, E. faecium y E. casseliflavus, así como una elevada frecuencia de resistencia de alto nivel a aminoglicósidos. La selección hospitalaria de cepas multirresistentes a antibióticos y con factores de virulencia asociados, parece ser el paso previo a una diseminación clonal que contribuye a elevar dicha tasa de resistencia y afecta a lugares geográficamente distantes sin que exista relación física entre ellos.
089 CARACTERIZACIÓN MOLECULAR DE UN BROTE POR ENTEROCOCCUS FAECALIS RESISTENTE A GLUCOPEPTIDOS EN UNA UNIDAD DE CUIDADOS INTENSIVOS
M.D. Maciá*, C. Juan*, A. Oliver*, O. Hidalgo** y J.L. Pérez*
*Servicio de Microbiología. **Servicio de Medicina Preventiva. Hospital Universitario Son Dureta. Palma de Mallorca.
Objetivos: Caracterización molecular de un brote por Enterococcus faecalis resistente a glucopéptidos (EFRG) producido en la UCI del Hospital Son Dureta desde enero a agosto de 2003.
Material y métodos: La identificación de las cepas de E. faecalis se realizó mediante el sistema Rapid ID 32 Strep. Para evaluar la sensibilidad a los antibióticos se empleó inicialmente la técnica de difusión con discos (ampicilina, vancomicina, teicoplanina, gentamicina, kanamicina y estreptomicina). Posteriormente se confirmó la resistencia a glucopéptidos determinando las CMIs para vancomicina y teicoplanina por Etest. Los estudios de colonización intestinal por EFRG se realizaron mediante la siembra de torundas rectales en placas selectivas con 10 µg/ml de vancomicina. Para determinar la clonalidad de los aislados de E. faecalis se utilizó la técnica de Electroforesis de Campo Pulsado (PFGE). Después de la lisis del ADN cromosómico embebido en los bloques de agarosa, éste fue digerido con SmaI y sometido a electroforesis (Chef DrIII system) con las siguientes condiciones: Pulso inicial 1S, pulso final 20S, tiempo total de electroforesis 20h a 6 V/cm2.
Resultados: Entre enero y abril de 2003 se detectaron 4 casos de infección por EFRG en pacientes ingresados en la UCI. A finales de abril se realizó un estudio de colonización intestinal a todos los pacientes de la UCI, aislándose EFRG en dos nuevos pacientes (de un total de 6). A pesar de las medidas de control establecidas, en agosto se detectó un nuevo caso de infección por EFRG. Mediante un segundo estudio de colonización en 11 pacientes de la UCI se aisló EFRG en un nuevo paciente. De los 8 casos totales de EFRG 5 fueron infecciones: cuatro infecciones de herida (uno de ellos con hemocultivo positivo) y una bacteriemia sin foco aparente. Todos los aislados fueron sensibles a ampicilina y presentaron resistencia de alto nivel a gentamicina, kanamicina y estreptomicina. La CMI a vancomicina fue > 256 µg/ml y la CMI a teicoplanina fue de 32 64 µg/ml (fenotipo VanA). Mediante la técnica de PFGE se demostró que todos los aislados constituían un único clon.
Conclusiones: Entre enero y agosto de 2003 se produjo en la UCI un brote por EFRG con fenotipo VanA. La diseminación de EFRG en determinadas unidades hospitalarias supone un grave problema tanto clínico como epidemiológico del que no están exentos los hospitales españoles. La detección temprana de los brotes, así como el establecimiento de las medidas control adecuadas, es esencial para evitar su persistencia de forma endémica en el ambiente hospitalario.
090 EPIDEMIOLOGÍA MOLECULAR DE LOS STAPHYLOCOCCUS AUREUS RESISTENTES A METICILINA EN EL HOSPITAL SON DURETA
E. Ruiz de Gopegui*, A. Oliver*, M.I. Galmés*, O. Hidalgo** y J.L. Pérez*
*Servicio de Microbiología y **Servicio de Medicina Preventiva. Hospital Universitario Son Dureta. Palma de Mallorca.
Objetivos: Estudio de epidemiología molecular de los Staphylococcus aureus resistentes a meticilina (SARM) aislados recientemente (2002-2003) en muestras clínicas de los pacientes ingresados en el Hospital Universitario Son Dureta (850 camas), comparando los resultados con datos históricos de 1999- 2000.
Material y métodos: Se documentaron todos los pacientes con aislamiento de SARM en muestras clínicas ingresados en nuestro hospital entre el 1 de julio del 2002 hasta el 30 de junio del 2003. El perfil de sensibilidad antibiótica se determinó mediante difusión con discos. El estudio de epidemiología molecular se realizó por electroforesis de campo pulsado (PFGE) utilizando SmaI como enzima de restricción.
Resultados: El porcentaje de resistencia a meticilina en S. aureus durante el periodo de estudio fue del 38%. Se aisló SARM en 110 pacientes distintos, de los cuales en 86 (78%) fue en una única muestra, mientras que en 24 (22%) en diferentes muestras. El SARM se aisló con mayor frecuencia en secreciones respiratorias (51 pacientes, 46%), exudados (36, 33%), hemocultivo (19, 17%), y catéter (14, 13%). Mediante PFGE, se detectaron 3 clones mayoritarios (93% de los pacientes) y 8 clones minoritarios, cada uno de ellos en un único paciente. Estos tres clones estaban ya presentes en un estudio previo realizado en 1999-2000, aunque en menos de 2 años ha habido un importante cambio en su distribución. Mientras que en 1999-2000 el mayoritario fue el clon A (clon A 63%, clon B 20%, y clon C 11%), actualmente éste ha sido desplazado por el clon B (clon B 58%, clon A 19%, clon C 16%). En cuanto a la distribución por servicios, el clon B fue más frecuente en pacientes de UCI (clon B 76%, clon A 8%) y de áreas quirúrgicas (clon B 69%, clon A 18%); mientras que en los servicios médicos la frecuencia de los clones A y B fue similar (clon B 38%, clon A 30%). Todos los SARM fueron sensibles a rifampicina y vancomicina, el 95,5% fueron sensibles a cotrimoxazol, mupirocina y ácido fusídico. La sensibilidad fue variable para la eritromicina (10%), clindamicina (21%) y gentamicina (39%). El nuevo clon mayoritario (clon B) fue significativamente más resistente que los otros, presentando de forma uniforme resistencia a ciprofloxacino, eritromicina, clindamicina y gentamicina.
Conclusiones: La situación epidemiológica de SARM en nuestro hospital se caracteriza por la presencia endémica de 3 clones mayoritarios desde 1999. En los últimos años se ha producido un desplazamiento del clon inicialmente predominante por otro con más resistencias asociadas.
091 CARACTERIZACIÓN DEL GEN MEC EN STAPHYLOCOCCUS AUREUS RESISTENTES A METICILINA
C. Aspichueta, C. Ezpeleta, F. Calvo, J.L. Barrios y R. Cisterna.
Hospital de Basurto. Bilbao.
Introducción y objetivos: La caracterización completa de los SAMR requiere la definición de la estructura de heterólogo SCCmec (Staphylococcal Chromosomal Casette) para entender su evolución de resistencia a los antimicrobianos. El objetivo de este estudio es la caracterización por tipado del SCCmec y estudio del perfil de resistencia antimicrobiana de las cepas de SAMR aisladas en el hospital de Basurto durante el año 2003 y su comparación con las del hospital de Santa Marina.
Métodos: Se seleccionaron las cepas de SAMR aisladas en el hospital de Basurto durante el año 2003 y las de Santa Marina de los años 2002-2003. Se identificaron por el antibiograma de difusión de disco y la placa de 4 µg de oxacilina, confirmándose por PCR mediante la detección del gen mecA. Estas cepas fueron caracterizadas por tipado en uno de los 4 tipos de SCCmec mediante PCR múltiple, de acuerdo con Oliviera et al. La susceptibilidad antibiótica se testó por difusión de disco según las normas del NCCLS.
Resultados: En el 2003, en el hospital de Basurto, se aislaron Staphylococcus aureus en 249 muestras, de las cuales el 28% (71) fueron meticilin-resistentes. La distribución de estos 71 SAMR fue: 46,5% exudados de herida, 20% hemocultivos, 8% urocultivos, 8% muestras respiratorias, 4% catéteres y el 5% restante otros. Estos 71 SAMR corresponden a 65 pacientes, 66% hombres frente al 34% mujeres, con una edad media de 65 años. Respecto al tipado del SCCmec, el 63%(41) fueron de tipo IV, el 35%(23) correspondieron a su variante IVA y 1 de las cepas (2%) fue de tipo III. Las resistencias antimicrobianas de estos 65 SAMR fueron: 60% resistente a Ofloxacino, 27% R a Eritromicina, 8% R a Gentamicina, 7% R a Clindamicina, 6% R a Cotrimoxazol. No se encontraron diferencias en el perfil de resistencia entre las cepas de tipo IV y las de IVA, a excepción de Ofloxacino con un 71% de R en el tipo IV frente al 38% del tipo IVA. Con respecto a la comparación con Santa Marina del tipado del SCCmec, se tiparon 53 cepas de SAMR aisladas en los años 2002 y 2003, con los siguientes resultados: 64%(34) de tipo IV y el 36% (19) del tipo IVA, con las siguientes R: 96% R a Ofloxacino, 50% R a Eritromicina, 21% R a Gentamicina, 7% R a Clindamicina.
Conclusiones: 1) La incidencia de SAMR en el hospital de Basurto aumentó desde un 4% en 1999 hasta un 28% en el 2003. 2) El clon predominante en el área de Bilbao es el tipo IV y su variante IVA, sin existir diferencias entre las cepas comunitarias y las nosocomiales. 3) La única diferencia en el perfil de resistencia antimicrobiana entre las cepas de tipo IV y IVA del hospital de Basurto es el Ofloxacino (71% vs. 38%) y 4) Las cepas SAMR de Santa Marina son más resistentes, no encontrándose esa diferente resistencia al Ofloxacino.
092 STAPHYLOCOCCUS AUREUS RESISTENTE A METICILINA (SARM) EN GUIPUZCOA
M.A. von Wichmann*, J.M. García Arenzana**, P. Busca***, J. Arrizabalaga*, J.A. Iribarren*, F.J. Rodríguez Arrondo*, X. Camino*, A. González**, J.R. Sáenz*** y L. Labayen***
*Unidad de Enfermedades Infecciosas, **Servicio Microbiología, *** Servicio Urgencias, ****Servicio Medicina Preventiva. Hospital Donostia. San Sebastián.
Introducción: Cada vez se describe con mayor frecuencia, la presencia de pacientes colonizados-infectados por SARM tanto en hospitales como en centros sociosanitarios y en la comunidad. Describimos los datos correspondientes a un área sanitaria de 350.000 personas.
Material y métodos: Se han valorado prospectivamente, los datos demográficos (edad, sexo, lugar de residencia), patología de base, ingresos en el año previo, tipo de muestra en la que se cultivó por primera vez, centro donde se ha obtenido la muestra y tipo de resistencia antibiótica de SARM, en los pacientes con cultivo positivo entre el 1 de diciembre de 2002 y el 1 de diciembre de 2003.
Resultados: 165 pacientes 64 mujeres/101 varones, con una edad media de 71 ± 17 años estaban infectados o colonizados por SARM. Se ha cultivado en las siguientes localizaciones: lesiones cutáneas en 90 (de ellos 74 en úlceras), 44 en secreciones respiratorias, 12 en fluidos habitualmente estériles, 6 en orina y 6 en otras localizaciones. El 47% había tenido ingresos hospitalarios en el año previo y residían en el domicilio familiar, 22% residían en centros cerrados y en el 20% el ingreso actual era el único en el último año y residían en el domicilio familiar. El 11,5% no había tenido ningún ingreso. La mayoría de los pacientes tenía patología relevante previa, sobre todo de origen cardiovascular, neurológica y respiratoria crónica. A destacar que el 48% presentaba úlceras cutáneas. Se observaron 11 tipos diferentes de resistencia antibiótica (no se incluyó sistemáticamente la rifampicina). Un 85% era resistente a fluorquinolonas, 75% a eritromicina, 48% a gentamicina, 7% a fluorquinolonas y gentamicina y 7% sólo a betalactámicos.
Conclusiones: la infección-colonización por SARM es significativa en la comunidad. Como se ha descrito previamente, en nuestro medio circulan simultáneamente diversas cepas con distinta sensibilidad a los antibióticos. Parecen especialmente susceptibles a la colonización, los pacientes con ulceración o ruptura de la integridad cutánea.
093 STAPHYLOCOCCUS AUREUS RESISTENTE A METICILINA (SARM) EN LA COMUNIDAD ¿UN PATÓGENO COMUNITARIO?
M.A. Von Wichmann*, J.M. García Arenzana**, F. Alberdi***, J. Arrizabalaga*, J.A. Iribarren*, F.J. Rodríguez Arrondo*, X. Camino*, J. Larruskain** y H. Esparza***
*U. Enf. Infecciosas, **Servicio Microbiología, ***Cuidados Médicos Intensivos, ****Servicio Medicina Preventiva. Hospital Donostia. San Sebastián.
Introducción: En los últimos años se han descrito varios brotes por SARM en la comunidad, con especial virulencia en el caso de afectar a edades pediátricas.
Material y métodos: Entre diciembre de 2002 y diciembre de 2003, se ha detectado la presencia de SARM en 165 pacientes, en un área sanitaria de 350.000 habitantes. De ellos 19 no habían tenido ingresos hospitalarios en el año previo y no residían en centros cerrados (NIC). Comparamos sus características con los 77 pacientes con ingreso hospitalario previo (IP). Se utilizaron las pruebas estadísticas de chi2, estadístico de Fisher y T de student.
Resultados: Hubo diferencia significativa en la distribución por sexos (47 y 71%, eran hombres, p = 0,046), presencia de patología respiratoria crónica 11% y 40% (p = 0,026) y úlceras cutáneas 78 y 44% (p = 0,017). 11% versus 35% eran diabéticos (p = 0,052). No había diferencia significativa en la media de edad (61 ± 25 y 71 ± 12), enfermedad neoplásica, vascular o patología neurológica previa. Entre los IP. 11 habían sido intervenidos y 5 habían estado en cuidados intensivos. Sólo 4/19 NIC no tenían patología relevante de base. Tenían resistencia aislada a betalactámicos el 23,5 y el 6,5% (p = 0,053). Se observó resistencia a macrólidos en el 53 y 80% (p = 0,012). No hubo diferencias significativas en la resistencia a aminoglucósidos (47 y 51%), fluorquinolonas (71 y 87%), o clindamicina (21 y 38%). Los cultivos extrahospitalarios, han sido positivos en: úlceras vasculares en 9 casos, 2 en úlceras de presión, 1 en herida quirúrgica, 1 en una herida en labio y 1 en las siguientes localizaciones: exudado ótico, absceso hombro, celulitis, exudado nasal, sonda urinaria. La muestra se obtuvo en 9 casos en consultas de especialidades, en 7 en centros de Salud y en 3 casos en otras instancias.
Conclusiones: Los pacientes detectados en la comunidad, con frecuencia tienen patología de base y contacto con el sistema sanitario de forma reiterada (consultas de especialidades o urgencias) aunque no haya relación directa con la hospitalización. En esta población la prevalencia de úlceras cutáneas es elevada. Los SARM no relacionados con centros institucionales, tienen en nuestro medio significativamente menor resistencia a macrólidos y con mayor frecuencia resistencia aislada a betalactámicos.
094 CARACTERÍSTICAS DE LOS CASOS DE INFECCIÓN/COLONIZACIÓN POR STAPHYLOCOCCUS AUREUS METICILIN-RESISTENTE (SARM) ADQUIRIDOS EN LA COMUNIDAD
C. Mirete, J. Blázquez, B. Escrivá, M. Maciá, M. Priego, C. Serrano, M. Bermúdez, T. Gea, M. Serrano y L. de Teresa
Servicios de Medicina Interna y Medicina Preventiva. Hospital de San Vicente. San Vicente del Raspeig. Alicante.
Introducción: Los aislamientos de cepas de Staphylococcus aureus resistente a meticilina (SARM) se describían clásicamente asociados a hospitales o asilos de ancianos. Sin embargo, la prevalencia de estas cepas en pacientes procedentes de su domicilio parece estar en aumento. Las características epidemiológicas, clínicas y microbiológicas de estos casos adquiridos en la comunidad no están bien establecidas, así como tampoco la eficacia de los métodos de intervención como las pruebas de detección de SARM en el momento de admisión.
Objetivo: Conocer la prevalencia de aislamientos de SARM en pacientes procedentes de su domicilio y estudiar los factores de riesgo asociados con su adquisición.
Métodos: Estudio retrospectivo de todos los aislamientos de SARM comunitarios recogidos durante el año 2003 por parte de la enfermera del Servicio de Medicina Preventiva. Se ha realizado un análisis univariante con el objetivo de identificar variables de riesgo asociadas. Se han considerado como estadísticamente significativas aquellas con valor de p < 0,05.
Resultados: Durante el periodo de estudio se identificaron un total de 189 casos de infección/colonización por SARM, de los que 35 (18,5%) fueron comunitarios. De ellos, la mitad fueron considerados como casos de infección. Se objetivó un predominio de varones (71,4%) y la edad media fue de 75,6 años (rango 46-100). Las localizaciones más frecuentes fueron úlceras por presión (UPP) o piel (57%), seguidas de la orina (20%) y el esputo (17%). Sólo en un caso se objetivó bacteriemia. Como factores de riesgo para su adquisición destacaban la presencia de UPP (54,3%), el antecedente de infección previa en cualquier localización (45,7%), diabetes mellitus (17%) o la existencia de dispositivos (sonda vesical en el 31% de los casos y sonda nasogástrica (SNG) en el 17%). De los 35 casos, ocho pacientes fallecieron. Se han encontrado dos variables asociadas con la mortalidad en el análisis univariante: la existencia previa de UPP (OR 8,75, IC 95% 1,4-22, p = 0,03) y la presencia de SNG (OR 12,50, IC 95% 1,25-16, p = 0,01).
Conclusiones: El porcentaje de casos de infección por SARM comunitario frente al total de aislamientos de SARM es similar a las series publicadas al respecto (1). También coincide con trabajos previos la piel o partes blandas como lugar más frecuente de localización. Destacan como factores predisponentes para su adquisición la edad avanzada, la infección previa por este microorganismo y la presencia de enfermedades de base debilitantes o procedimientos invasivos, factores de riesgo ya conocidos para el SARM en general. El mal pronóstico de estas infecciones parece más relacionado con la situación basal de los pacientes que con la localización de la misma. (1). Comparison of community and health care- associated methicillin-resistant Staphylococcus aureus infection.
Naimi TS et al. JAMA 2003; 290: 2976-84.
095 CARACTERIZACIÓN MOLECULAR DE LA RESISTENCIA A MUPIROCINA EN STAPHYLOCOCCUS AUREUS RESISTENTES Y SENSIBLES A METICILINA AISLADOS DE MUESTRAS NASALES
J. García Martínez, F. Chaves, S. de Miguel, M. Aguilera Valor, A. Martín Rodríguez y J.R. Otero
Introducción: La mupirocina es un antibiótico utilizado en la erradicación de la colonización nasal por Staphylococcus aureus para la prevención de infecciones graves en determinadas situaciones clínicas. La alta resistencia se asocia a la presencia de un gen adicional de la enzima isoleucil-tRNA sintetasa (ileS-2). Los objetivos fueron: 1) Determinar la prevalencia de la resistencia a mupirocina (Mup®) en los S. aureus resistentes (SARM) y sensibles a meticilina (SASM) aislados de muestras nasales, 2) La detección y localización del gen ileS-2 en los aislados MupR y 3) La determinación de sus genotipos.
Métodos: Desde octubre 2001 a octubre 2002 se estudiaron las muestras nasales de dos grupos de pacientes: 1) Adultos que iban a ser intervenidos de cirugía cardíaca y 2) Todos los nuevos casos de infección hospitalaria por SARM. Las muestras se inocularon en placas de agar manitol-sal y se incubaron durante 48h a 37ºC. En todos los aislamientos se testó la sensibilidad a oxacilina y mupirocina mediante el método de difusión con discos. Se consideró MupR una zona de inhibición ¾13 mm y se determinó en estos su CMI mediante E- test® para la detección de alta resistencia (>256 mg/L). En los aislamientos SARM y/o Mup® se realizó una PCR para detectar los genes mecA y ileS-2, respectivamente. Las cepas Mup® se genotiparon mediante una electroforesis en campos pulsados (ECP) con SmaI. El ADN plasmídico fue digerido con HindIII, transferido a una membrana e hibridado mediante el sistema ECL® usando como sonda un fragmento de 456 pb del gen ileS-2.
Resultados: Se recuperaron 101 SARM, de los que 15 (14,8%) fueron Mup®, y 154 SASM, entre los que 1 (0,6%) fue Mup®. De las 16 cepas Mup®, 14 (88,5%) mostraron un alto nivel de Mup® y contenían el gen ileS-2. Dos genotipos fueron identificados mediante ECP, conteniendo uno de ellos el 92.8% de los aislados con alta Mup®. El análisis de Southern blot confirmó la localización plasmídica del gen ileS-2 en todos los aislados con alta MupR, encontrando 2 fragmentos plasmídicos de 6,1 (10 aislados SARM) y 4,5 kb (3 aislados SARM y 1 SASM).
Conclusión: Al elevado porcentaje de Mup® entre los aislamientos de SARM en nuestro hospital probablemente han contribuido tanto la transmisión horizontal de plásmidos conteniendo el gen responsable de la Mup® como la expansión clonal de determinadas cepas portadoras de dicho gen.
096 RESISTENCIA A ANTIBIÓTICOS EN 3113 STAPHYLOCOCCUS AUREUS AISLADOS DE SANGRE EN 40 HOSPITALES ESPAÑOLES DEL EUROPEAN ANTIMICROBIAL RESISTANCE SURVEILLANCE SYSTEM (EARSS)
J. Oteo, J. Campos y miembros de la red EARSS-España.
Centro Nacional de Microbiología. Instituto de Salud Carlos III. Majadahonda. Madrid.
Objetivos: EARSS es la red oficial europea para la vigilancia de la resistencia a antibióticos en patógenos invasores. Presentamos los resultados de Staphylococcus aureus aislados de sangre obtenidos por los hospitales españoles participantes en EARSS (2000-2002).
Material y métodos: Cuarenta hospitales españoles han participado en el estudio, con una cobertura poblacional de casi el 30% de la población española. Se incluyeron todos los S. aureus aislados de sangre, a excepción de aquéllos que se produjeron en pacientes que ya tenían un aislamiento previo en ese mismo año. Los laboratorios participantes realizaron la identificación y el estudio de la sensibilidad a antibióticos según su metodología de rutina. Se realizó un control de calidad externo anual. Se recogieron datos del hospital, del paciente y del microorganismo por cada aislamiento. Los resultados obtenidos se incluyeron en una base de datos y se procedió a su validación y análisis con el programa Whonet 5.
Resultados: Se aislaron de sangre 3113 cepas de S. aureus. La resistencia a oxacilina, ciprofloxacino, eritromicina y gentamicina fue del 24,5%, 25,4%, 25,4% y 12,1%, respectivamente. No se detectó disminución de sensibilidad a vancomicina. El 68,1% de las cepas resistentes a oxacilina fueron multirresistentes. Los perfiles de multirresistencia más prevalentes fueron oxacilina-ciprofloxacino-eritromicina- gentamicina (7,4%) y oxacilina-ciprofloxacino- eritromicina (7,1%). La resistencia a oxacilina fue significativamente mayor en los aislamientos nosocomiales que en los adquiridos en la comunidad (26,7% vs. 14,2%), en los aislamientos de adultos que en los de niños (27,3% vs. 4,7%), en hospitales con > 500 camas que en los de < 500 (31,1% vs. 18,3%), y en aislamientos de UCIs que en los de otros servicios hospitalarios (39,3% vs. 24%).
Conclusiones:1) En España, los aislamientos de sangre de S. aureus presentan una alta prevalencia de resistencia a oxacilina, eritromicina y ciprofloxacino, así como de multirresistencia, 2) La resistencia a oxacilina no experimentó diferencias significativas en los años estudiados y 3) Sin embargo, se observaron importantes variaciones en la resistencia a oxacilina en función del tamaño del hospital, edad del paciente, servicio hospitalario y según fuera o no de adquisición nosocomial.
097 VIGILANCIA DE LA RESISTENCIA A ANTIBIÓTICOS EN PATÓGENOS INVASORES POR LA RED OFICIAL EUROPEA EARSS EN ESPAÑA: RESULTADOS DE 14.299 AISLAMIENTOS DE ESCHERICHIA COLI, STAPHYLOCOCCUS AUREUS, STREPTOCOCCUS PNEUMONIAE Y ENTEROCOCOS DURANTE 2000-2003
J. Oteo, J. Campos y miembros españoles de EARSS
Centro Nacional de Microbiología. Instituto de Salud Carlos III. Majadahonda. Madrid.
Objetivos: EARSS es la red oficial europea para la vigilancia y control de la resistencia a antibióticos en patógenos invasores. En este estudio presentamos los resultados de sensibilidad de aislamientos de sangre y líquido cefalorraquídeo de Escherichia coli (ECO), Staphylococcus aureus (SAU), Streptococcus pneumoniae (SPN), Enterococcus faecalis (EFA) y Enterococcus faecium (EFM) obtenidos por los hospitales españoles que participaron en EARSS durante 2000-2003.
Material y métodos: En este estudio participaron 40 hospitales españoles, con una cobertura aproximada del 30% de la población española y con una representación de las principales regiones españolas proporcional a su número de habitantes. Cada laboratorio aisló, identificó y estudio la sensibilidad con sus métodos de rutina. Se realizó un control de calidad externo anual por la empresa NEQAS.
Resultados: En total se aislaron 14.299 cepas, 6.424 ECO, 4.153 SAU, 2.357 SPN, 1.121 EFA y 242 EFM. La resistencia en ECO a ampicilina, ciprofloxacino, cotrimoxazol y gentamicina fue del 58,3%; 19,8%; 30,6% y 7,3%, respectivamente. La resistencia en SAU a oxacilina, eritromicina, ciprofloxacino, gentamicina y vancomicina fue del 25,3%, 24,2%, 24,9%, 11,6% y 0%, respectivamente. En SPN, la disminución de sensibilidad a penicilina alcanzó el 35,2%, un 25,9% con sensibilidad intermedia y un 9,3% resistentes; la disminución de sensibilidad a cefotaxima fue del 10,3%, un 1,4% de alto nivel. En enterocococos, la resistencia en EFA/EFM fue del 1,8%/60,2% a ampicilina, 0,5%/3,6% a vancomicina y 33,9%/21,1% a gentamicina de alta carga.
Conclusiones:1) Se observó una alta prevalencia de resistencia a antibióticos en aislamientos invasores de SPN y ECO que se encuentra entre las más altas de Europa y 2) La prevalencia de resistencia a antibióticos en SAU y enterococos, aunque elevada, no se encuentra entre las mayores detectadas por EARSS entre los distintos países europeos.
098 RELACIÓN ENTRE EL CONSUMO DE COTRIMOXAZOL Y EL PERFIL DE SENSIBILIDADES DE LAS CEPAS DE E. COLI EXTRA E INTRAHOSPITALARIAS PROCEDENTES DE BACTERIEMIAS
C. Segura1, S. Grau2, E. Ribes2, M. Comas3, R. Terradas4, M. Salvadó1, H. Knobel5, J. Mateu de Antonio2, J.A. Morales2, C. Zara6, E. Salas2 y M. Riu3
1Laboratorio de Referencia de Catalunya. 2Servicio de Farmacia. 3Servicio de Estudios. 4Programa de Control de Infecciones. 5Servicio de Medicina Interna-Infecciosas. 6Consorci Sanitari de Barcelona. Hospital del Mar (IMAS). Barcelona.
Introducción: El porcentaje de aislamientos de cepas de E. coli resistentes a cotrimoxazol (CML), tanto en el medio ambulatorio como hospitalario, es muy elevado en España.
Objetivos: Analizar si la evolución de la resistencia a CML de cepas de E. coli procedentes de hemocultivos correspondientes a bacteriemias extra (BEH) o intrahospitalarias (BIH), se asocian, respectivamente, con el consumo en el ámbito extra (CMLEXTRA) o intrahospitalario (CMLINTRA) de este antibiótico.
Métodos: El estudio se realizó en un hospital universitario de tercer nivel, con una dotación de 450 camas. Se recogieron durante 8 años (1996-2003) el número de aislamientos de E. coli (Necoli) relacionados con BEH y BIH y su resistencia (R) a CML. Como indicador de CMLEXTRA se calcularon las dosis diarias definidas por 1000 habitantes-día para cada año (DHD/año), a partir del total de recetas de CML procedentes de todos los centros de asistencia primaria de nuestra ciudad, de unos 1,5 millones de habitantes, en el periodo de 1995 a 2002. Como indicador de CMLINTRA se calcularon las dosis diarias definidas por 100 estancias-día para cada año (DDD/año) correspondientes al hospital donde se efectuó el estudio. Se realizó una comparación de perfiles para comprobar si la R y el consumo de CML mostraban un comportamiento paralelo. Se calcularon las diferencias entre índices para cada año y se analizaron si estas diferencias eran constantes, es decir, si los perfiles eran paralelos. Este análisis se efectuó a través del contraste de la hipótesis para confirmar si el coeficiente de variación de las diferencias, para un intervalo de confianza del 95%, era igual a cero.
Resultados: BEH: Necoli entre 1996 y 2003: 887, rango de porcentajes de R a CML entre 1996 y 2003: 28,4-46, rango de DHD/año entre 1995 y 2002: 0,045-0,049. BIH: Necoli entre 1996 y 2003: 283, rango de porcentajes de Recoli a CML entre 1996 y 2003: 33,3-52,9, rango de DDD/año entre 1995 y 2002: 6,66-9,26. El intervalo de confianza del 95% para el coeficiente de variación en el análisis de las sensibilidades de las cepas extrahospitalarias fue de 0,17-0,83 y de 0,11-0,44 en el de las cepas extrahospitalarias.
Conclusiones: Se rechazó la hipótesis de una posible relación entre el consumo de CML y el perfil de sensibilidades de las cepas de E. coli tanto extra como intrahospitalarias.
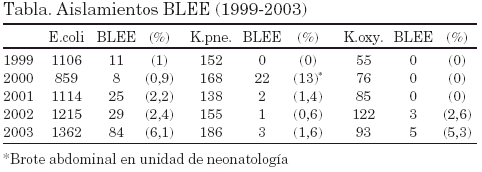
099 PREVALENCIA Y EPIDEMIOLOGÍA DE AISLADOS CLÍNICOS DE E. COLI Y KLEBSIELLA SP. PRODUCTORES DE BETALACTAMASAS DE ESPECTRO EXTENDIDO (BLEE) EN EL PERIODO 1999-2003
A. Moreno*, R. Sánchez*, N. Batista*, M.C. Durán**
*Servicio Microbiología y **Servicio Preventiva. Hospital Ntra. Sra. de Candelaria. Tenerife.
Objetivo: Determinar la prevalencia y características epidemiológicas de los aislados clínicos de E. coli y Klebsiella sp. productores de BLEE durante un período de 5 años.
Material y métodos: En todos los aislados de E. coli y Klebsiella sp. en los cuales se sospechaba la presencia de BLEE (normas NCCLS) se realizaron los siguientes métodos: 1) Difusión doble-disco, 2) Confirmatorio fenotípico y 3) E-test (ceftazidima, cefotaxima y cefepima± ác.clavulánico). Controles: E. coli ATCC25922 (BLEE-) y K. pneumoniae ATCC700603 (BLEE+). En los casos confirmados de BLEE se analizaron la procedencia, el tipo de muestra y el fenotipo de resistencia.
Resultados:
Conclusiones:1) La prevalencia de E.coli BLEE+ ha aumentado de forma significativa desde 1999 y de K.oxytoca desde 2002, mientras que K.pneumoniae se mantiene más estable en el tiempo y 2) La mayoria de aislados de E.coli BLEE+ proceden de muestras de orinas (40%) y exudados de herida (30%).
100 SENSIBILIDAD DE ESCHERICHIA COLI DE BACTERIURIA ASINTOMÁTICA DE MUJERES EMBARAZADAS: UN BUEN MODELO PARA ESTIMAR LOS NIVELES DE RESISTENCIA EN CIERTAS ITU ADQUIRIDAS EN LA COMUNIDAD
J. Tamayo, J.L. Gómez-Garcés y J.I. Alós
Servicio de Microbiología, H. de Móstoles, Móstoles, Madrid.
Introducción: En España se ha descrito desde hace años un elevado porcentaje de resistencias a antibióticos en cepas de Escherichia coli de ITU extrahospitalaria. Los estudios que tratan de cuantificar estos niveles de resistencia se basan, en una alta proporción, en las muestras de orina que llegan al laboratorio. Estos resultados pueden estar sesgados. A la hora de recoger una muestra que sea representativa de gran parte de la población con ITU extrahospitalaria, en concreto de la de 16 a 45 años, el grupo de mujeres gestantes con bacteriuria asintomática podría ser válido ya que la muestra no está seleccionada y las cepas de E. coli que producen bacteriuria asintomática en las gestantes son las mismas que causan ITUs no complicadas en no embarazadas de edad semejante.
Objetivo: Determinar la sensibilidad de E. coli aislados de bacteriuria asintomática de gestantes como forma sencilla de obtener resultados que se puedan extrapolar a mujeres no embarazadas de edad similar. También comparamos los resultados obtenidos con los datos de sensibilidad de E. coli de orinas extrahospitalarias del mismo lugar y del mismo periodo de tiempo.
Material y métodos: Durante 1 año todo E. coli proveniente de bacteriuria asintomática (>105 ufc/ml) de gestantes fue incluido en el estudio. Se estudió la sensibilidad por microdilución en caldo a los siguientes antibióticos: amoxicilina, gentamicina, nitrofurantoína, ácido nalidíxico, ciprofloxacino, norfloxacino, cotrimoxazol y fosfomicina. Los resultados de sensibilidad de E. coli de orinas extrahospitalarias se obtuvieron de las estadísticas de nuestro laboratorio.
Resultados: Se recogieron 139 aislados de gestantes con bacteriuria asintomática (una por embarazada). La edad media de las pacientes fue de 30 años ± 4,1 (con un intervalo de 16 a 42 años). E. coli fue el aislado más frecuente, 90/139 (64,7%). De las 90 cepas de E. coli el 51,1 % eran resistentes a la amoxicilina, el 16,7% al cotrimoxazol, el 13,3% al ácido nalidíxico, el 1,1% al ciprofloxacino y norfloxacino, el 1,1% a la nitrofurantoína y el 2,2% a la fosfomicina. De los 2.061 aislados de orinas extrahospitalarias, el 58,4% eran resistentes a la amoxicilina, el 30,7 % al cotrimoxazol, el 29,7% al ácido nalidíxico, el 18,8 al norfloxacino, el 19,1% al ciprofloxacino, el 1,4% a la nitrofurantoína y el 2,4% a la fosfomicina. Comparando ambos resultados, se encuentran diferencias estadísticas significativas en el cotrimomoxazol (p < 0,01) y las quinolonas (p < 0,001).
Conclusiones: Los patrones de sensibilidad de los E. coli aislados de bacteriuria asintomática de embarazadas difieren de los globales obtenidos de los laboratorios de microbiología y, por provenir de una muestra sin seleccionar, nos ofrecen un patrón más adecuado de la sensibilidad de cepas de E. coli causantes de ITU extrahospitalaria en mujeres de parecida edad.
101 SENSIBILIDAD IN VITRO A ERTAPENEM Y OTROS ANTIBIÓTICOS DE PATÓGENOS URINARIOS RECIENTES RESISTENTES A ANTIBIÓTICOS
J.I. Alós*, A. Alambra*, J.A. Cuadros**, J. Cacho*** y J.L. Gómez-Garcés*
*Servicios de Microbiología de Hospital de Móstoles, **Hospital Universitario Príncipe de Asturias, Alcalá de Henarés, *** Hospital Universitario de Getafe. Madrid.
Objetivo: Estudiar la sensibilidad in vitro de patógenos urinarios de la familia de las enterobacterias resistentes a antibióticos.
Material y métodos: Se incluyeron 482 cepas aisladas en el año 2003 en 3 centros de la Comunidad Autónoma de Madrid, que se seleccionaron por su resistencia antibiótica a quinolonas y/o aminoglucósidos, por su producción de beta-lalactamasas de espectro extendido (BLEE) y/o beta-lactamasas tipo AmpC. De muestras de orina de mujeres había 289 (60%) y de varones 193 (40%). Las 482 cepas estudiadas se distribuyeron finalmente de la siguiente forma: Escherichia coli (n = 315), Proteus mirabilis (n = 42), Klebsiella spp. (n = 14), y enterobacterias productoras de AmpC (n = 111). Se probaron por el método de dilución en agar, siguiendo la normativa del NCCLS, los siguientes antibióticos: ertapenem, ampicilina, cefazolina, cefuroxima, cefotaxima, amoxicilina/clavulánico, piperacilina/tazobactam, imipenem, gentamicina, amikacina, fosfomicina, ciprofloxacino y cotrimoxazol.
Resultados: Todas las cepas resultaron sensibles a ertapenem, imipenem y amikacina. Además, la totalidad de Proteus vulgaris estudiados fueron también sensibles a piperacilina/tazobactam, cefotaxima y gentamicina; todos los P. mirabilis a cefotaxima y piperacilina/tazobactam; y todos los Enterobacter a gentamicina. La CMI90 de ertapenem varió entre la cifra más baja de 0,03 mg/L frente a P. vulgaris y la más alta de 1 mg/L frente a Enterobacter, siendo en todos los casos el agente más activo de los probados. Ertapenem presentó una CMI menor o igual que imipenem, a excepción de cuatro cepas de Enterobacter cloacae, tres de E. coli y una de Klebsiella pneumoniae que presentaron CMIs de una a dos diluciones mayores para ertapenem que para imipenem. Al comparar la resistencia a antibióticos de las cepas de E. coli productoras de BLEE (n = 35) y las cepas de E. coli no productoras de BLEE (n = 280) obtuvimos una diferencia estadísticamente significativa para ciprofloxacino (p = 0,002) y gentamicina (p = 0,011). En cuanto al ertapenem, tan solo se observó un discreto aumento de la CMI50, siendo 0,015 mg/L en las bacterias no productoras de BLEE y 0,03 mg/L en las productoras de BLEE.
Conclusiones: Ertapenem, por su elevada potencia antibiótica frente a enterobacterias resistentes a antibióticos, puede suponer una buena alternativa terapéutica en las infecciones urinarias causadas por estos patógenos.
102 DETECCIÓN DE β-LACTAMASAS DE ESPECTRO AMPLIADO EN E. COLI Y KLEBSIELLA SPP. DE ORIGEN URINARIO EXTRAHOSPITALARIO
M. Alonso, C. González, J.J. Moreno y J.L. Sánchez
Introducción: En los últimos años se está produciendo un incremento en el número de cepas productoras de β- lactamasas de espectro ampliado (BLEA) en la comunidad, lo cual supone una seria amenaza para el tratamiento de las infecciones extrahospitalarias, en especial la infección urinaria. Por lo tanto, es importante la detección de BLEA, así como estudiar el patrón de sensibilidad antibiótica de los aislamientos con el fin de instaurar el tratamiento adecuado y conseguir un uso racional de los antibióticos.
Objetivos: Conocer el porcentaje de producción de BLEA de los aislamientos de E. coli y Klebsiella spp. productores de infecciones urinarias extrahospitalarias en nuestra Área sanitaria, así como el patrón de sensibilidad de éstos.
Material y métodos: Se analizaron todos los urocultivos procedentes del medio extrahospitalario durante el periodo 1 de Enero de 2002 a 31 de Diciembre de 2003 en el Área sanitaria de Mérida. La identificación y sensibilidad de los aislamientos de E. coli y Klebsiella spp. fueron realizados mediante el sistema automatizado VITEK2 (Biomerieux) utilizando las tarjetas ID- GNB y AST-N020. Los aislamientos sospechosos de ser productores de BLEA se confirmaron mediante el método disco-difusión con ceftazidima, ceftazidima/clavulánico, cefotaxima y cefotaxima/clavulánico, según indican las normas de la NCCLS vigentes.
Resultados: Durante el periodo 2002-2003 se realizaron 15349 urocultivos procedentes de Atención Primaria. De ellos, 1858 (12,10% del total) fueron positivos y de éstos, 1298 (69,86%) fueron positivos con E. coli y 91 (4,89%) con Klebsiella spp. Los aislamientos de E. coli productores de BLEA fueron 78 (6%) y de Klebsiella spp. uno (1,09%). El patrón de sensibilidad para el resto de antibióticos fue: Un 76% de los aislamientos de E. coli fue sensible a norfloxacino, el 84% a amoxicilina/clavulánico, 92% a gentamicina, 67% a cotrimoxazol y 89% a nitrofurantoína. El 98% de los aislamientos de Klebsiella spp. fue sensible a norfloxacino y también a amoxicilina/clavulánico, el 99% a gentamicina, 93% a cotrimoxazol y el 77% a nitrofurantoína.
Conclusiones:1) En nuestra Área sanitaria, la frecuencia de E. coli productor de BLEA en el medio extrahospitalario es alta, como ya se ha informado en otras áreas geográficas y 2) Para el tratamiento de la infección urinaria en nuestra Área son buenas alternativas a los β-lactámicos amoxicilina/clavulánico, gentamicina y nitrofurantoína. El uso de cotrimoxazol y quinolonas puede ser ineficaz con mayor frecuencia.
103 FACTORES EPIDEMIOLÓGICOS Y CLÍNICOS ASOCIADOS A LA INFECCIÓN POR KLEBSIELLA PNEUMONIAE CON DIFERENTES TIPOS DE BETA-LACTAMASAS DE ESPECTRO EXTENDIDO (BLEE) (1989-2003)
L. García San Miguel, A. Valverde, S. Diz, T.M. Coque, F. Grill, F. Baquero, J. Cobo y R. Cantón
Introducción: La aparición y diseminación de BLEE es un problema emergente en el entorno hospitalario y en la comunidad.
Objetivos: Describir la epidemiología de K. pneumoniae con BLEE y los factores asociados a los distintos tipos de enzimas en nuestro entorno intra y extrahospitalario entre 1989 y 2003.
Material y métodos: Los pacientes con aislados de K. pneumoniae con BLEE fueron seleccionados a partir del registro de microbiología. Las BLEE, caracterizadas por IEF, PCR y secuenciación, se clasificaron en cuatro grupos: SHV, TEM, CTX-M-9,14 y CTX-M-10. A partir de las historias clínicas se obtuvieron las variables epidemiológicas y clínicas descritas en estudios previos relacionados con las BLEE. Las tendencias temporales se calcularon mediante la prueba de Mantel-Haeszel. Se realizó análisis univariado para investigar la relación entre el tipo de BLEE y las variables epidemiológicas. Resultados: Se obtuvo información en 81 casos de los 93 pacientes con aislamientos con BLEES. La edad media fue de 33 años (0-96), 45 mujeres (56%). Setenta casos (87%) fueron de origen nosocomial: 43, UCI (61%); 16, área médica (23%); 7, área quirúrgica (10%); y 4, pediatría (6%). La frecuencia de aparición de BLEE fue: 40 SHV (49%), 19 TEM (23%), 2 CTX-M-9,14 (2%) y 19 CTX-M-10 (11%). Entre 1989 y 2003 se produjo un aumento de K. pneumoniae con BLEE sin predominio de un determinado tipo. El aumento fue homogéneo en la comunidad y en el hospital aunque descendieron en UCI (p = 0,046). CTX-M-10 se asoció con infección comunitaria (p = 0,037) mientras que las BLEE-SHV y -TEM predominaron en UCI (p = 0,031 y p = 0,059). Las BLEE-TEM se asociaron a pacientes jóvenes (media 5,7 años, p ≤ 0,001) y la CTX-M-10 a adultos (media 67,3 años, p ≤ 0,001). CTX-M-10 no se asoció a factores clásicos relacionados con las BLEE (p = 0,042). La hospitalización previa y el uso de catéter central se asociaron a BLEE-SHV (p = 0,044 y p = 0,044) y la cardiopatía de base y el catéter central a BLEE-TEM (p = 0,003 y p = 0,049). Se observó asociación entre el tratamiento con aminoglucósidos y BLEE-SHV (p = 0,008) y amox/clavulánico y cef. orales con CTX-M-10 (p ≤ 0,001 y p = 0,043). Ninguna BLEE se asoció a algún tipo concreto de infección ni a peor evolución clínica.
Conclusiones: Observamos un incremento en la detección de BLEEs en K. pneumoniae tanto en el medio hospitalario como el comunitario y la aparición de nuevas enzimas (CTX-M). Las BLEE-TEM y -SHV se detectaron con mayor frecuencia en UCI y las CTX-M en la comunidad. La utilización de diferentes antibióticos podría condicionar la selección de determinadas BLEE.
104 DETECCIÓN DE SENSIBILIDAD DE S. AGALACTIAE AISLADO DE EXUDADOS VAGINALES EN MUJERES GESTANTES
C. González, M. Alonso, J.L. Sánchez, J.J. Moreno y E. Gesteiro
Introducción:S. agalactiae es actualmente la causa más frecuente de sepsis bacteriana perinatal de transmisión vertical. En mujeres gestantes portadoras es fundamental el tratamiento intraparto con penicilina o como alternativas clindamicina o eritromicina. Se ha comunicado un aumento de cepas resistentes a estos dos últimos antibióticos.
Objetivos: Conocer el porcentaje de colonización vaginal por S. agalactiae en mujeres gestantes en el Área sanitaria de Mérida durante los años 2002 y 2003, así como el patrón de sensibilidad de las cepas aisladas.
Material y métodos: Durante el periodo 1 de Enero de 2002 a 31 de Diciembre de 2003 se analizaron los exudados vaginales de las gestantes en la semana 36-37. Se cultivaron en placas de Agar Columbia Colistina Ac Nalidíxico (CNA). Se identificaron mediante la aglutinación con látex Streptococcal Grouping Kit (Oxoid) y las pruebas de sensibilidad se realizaron mediante difusión disco-placa en Agar Columbia con sangre, siguiendo para su lectura las normas de la NCCLS vigentes.
Resultados: Se analizaron 2696 exudados vaginales. De ellos, se aisló S. agalactiae en 287 pacientes (10,64%). Todas las cepas fueron sensibles a penicilina y glucopéptidos, 40 cepas (14%) presentaron resistencia a eritromicina y 57 (20%) a clindamicina.
Conclusiones:1) El porcentaje de gestantes portadoras de S. agalactiae en nuestro grupo de población coincide con lo descrito en otros estudios y 2) Las resistencias a eritromicina y clindamicina encontradas hacen recomendable realizar pruebas de sensibilidad a estos antibióticos a todos los aislamientos, sobre todo si no conocemos el estado de alergia a penicilina de las pacientes.
105 EPIDEMIOLOGÍA MOLECULAR DE LA SALMONELOSIS MULTIRRESISTENTE EN CASTILLA Y LEÓN
N. Delgado Ronda, J.L. Muñoz Bellido, M.I. García García, S. Muñoz Criado, R. Ibáñez Pérez, M.C. Sáenz González y J.A. García-Rodríguez
Objetivos: Conocer la epidemiología molecular de los aislamientos de Salmonella Typhimurium obtenidos en tres centros hospitalarios de Castilla y León, en especial de la cepas multirresistentes.
Material y métodos: Se estudiaron 157 aislamientos de Salmonella Typhimurium, que fueron tipados mediante RAPD y PFGE.
Resultados: El estudio de los aislamientos demuestra un alto grado de proximidad genética entre los mismos. El 45,7% de los aislamientos obtenidos en Zamora, el 9,2% de los obtenidos en Salamanca y el 21,2% de los obtenidos en Ávila fueron idénticos usando ambas técnicas de manera combinada. En aquellos aislamientos que aparecieron como diferentes, el nivel de proximidad genética fue alto (>70% en la mayor parte de los casos). De manera global, un 57,9% de los aislamientos habrían sido considerados idénticos mediante RAPD, un 35% mediante PFGE, y un 27% combinando ambas técnicas.
Conclusiones: Un 27% de los aislamientos de Salmonella Typhimurium resistentes a antimicrobianos (ACSSuT) obtenidos en el área de Castilla y León incluida en el estudio, proceden de la expansión de una clona resistente, que en algunos casos podría haberse ido diferenciando moderadamente y modificando de manera discreta su perfil de resistencia.
106 OPTIMIZACIÓN DE LA DOSIS DE MEROPENEN(MRP)EN INFECCIONES GRAVES
B. Álvarez Sánchez, J.L. Romero, L. Fernández Quero, F. Ruiz Ferrón y Grupo Estudio Meropenen en Enfermos Críticos (GEMEC).
Objetivos: 1) Evaluar la evolución de pacientes con infecciones graves ingresados en Servicios de Medicina Intensiva (SMI) a los que fue posible ajustar la administración de Meropenem (MRP) a la mitad de la dosis habitual, 2) Valorar la respuesta bacteriologica, 3) Identificar la aparición de flora emergente y 4) Vigilar la aparición de efectos adversos.
Material y métodos: Estudio prospectivo, observacional y multicéntrico en 16 SMI. Los sujetos del estudio fueron pacientes críticos con infecciones graves. El tratamiento inicial fue MRP 1 g IV/ 8 horas, que se redujo a 0,5 g IV /8 al 3º-5º día en función de la clínica y antibiograma.
Resultados: Se incluyeron 92 casos, de los que 18 no fueron evaluables por datos incompletos. Se alcanzó curación completa en 53 casos (71,6%) y mejoría en 13 (17,6%), con 7 fracasos (9,5%). En 53 de los 74 pacientes que llegaron hasta el final del estudio, se pudo evaluar la eficacia microbiológica del tratamiento. En 26 casos (49,1%) se produjo erradicación completa de los patógenos iniciales; en 24 (45,3%) supuesta erradicación y en 3 (5,7%) se continuo aislando el microorganismo inicial (Acinetobacter baumannii en dos ocasiones y P. aeruginosa en una). En 3 casos se detectaron superinfecciones con microorganismos resistentes (2 Acinetobacter baumannii y uno de S. aureus MR). En 19 pacientes (25,7%) se realizó tratamiento antimicrobiano concomitante al MRP por infección sospechada de otros patógenos. No aparecieron efectos adversos atribuibles a la administración de MRP. Fallecieron 15 pacientes (20,3%). El éxitus se relacionó con la patología basal o complicaciones secundarias en 12 (16,2%), mientras que en 3 (4%) fue consecuencia de su cuadro infeccioso.
Conclusiones: La reducción de la dosis de MRP se ha demostrado útil en el tratamiento de infecciones graves en pacientes críticos.
Estudio esponsorizado por el Laboratorio Astra Zeneca
107 COLONIZACIÓN RESPIRATORIA POR HAEMOPHILUS INFLUENZAE EN PACIENTES CON FIBROSIS QUÍSTICA Y ALTA PREVALENCIA DE CEPAS HIPERMUTABLES
F. Román, R. Cantón, M. Pérez-Vázquez, F. Baquero y J. Campos
Centro Nacional de Microbiología, Instituto de Salud Carlos III. Majadahonda. Madrid. Departamento de Microbiología. Hospital Universitario Ramón y Cajal. Madrid.
Objetivos: Estudiar la persistencia, variabilidad e hipermutabilidad de 188 aislamientos de Haemophilus influenzae (Hi) en el tracto respiratorio de 30 pacientes de fibrosis quística (FQ) durante 7 años.
Material y métodos: Se llevaron a cabo pruebas de serotipificación, biotipificación, susceptibilidad a los antibióticos, huella del ADN (poliformismo en el tamaño de fragmentos de restricción) y análisis de los perfiles de las proteínas de membrana externa en todos los aislamientos. También se determinaron las frecuencias de mutación, tanto en las cepas de pacientes con FQ como en un grupo control de pacientes no-FQ.
Resultados: Se identificaron 115 perfiles de ADN mediante electroforesis en campo pulsado. El 90% de los pacientes fueron co- colonizados con dos o más clonas en el período estudiado. Una tercera parte de los pacientes tuvieron colonización entrecruzada con una o dos cepas de Hi; el 11% de las clonas persistieron tres o más meses. El biotipo, los perfiles de proteínas de membrana externa y los perfiles de resistencia variaron a lo largo del período estudiado, incluso en las clonas persistentes. La mayoría de las cepas fueron no capsuladas pero se aislaron 4 cepas (2,1%) de 3 pacientes con cápsulas del serotipo f, tres de ellas del mismo clon. Se detectó producción de β-lactamasa en 23,9% de los aislamientos, mientras que el 7% de los aislamientos β-lactamasa negativos presentaron sensibilidad disminuida a ampicilina (fenotipo β-lactamasa negativo resistente a ampicilina). El 21,3% de los aislamientos de Hi presentaron sensibilidad decrecida a ciprofloxacino, sobre todo en las clonas persistentes. De los aislamientos de Hi de los pacientes con FQ, el 14,5% fueron hipermutables, mientras que entre los pacientes-control no-FQ sólo el 1,4% lo era (p < 0,0001). Diez pacientes con FQ (33,3%) fueron colonizados por cepas hipermutables en el período estudiado.
Conclusiones: Estos resultados sugieren que la colonización bronquial por Hi en los pacientes con FQ es un proceso dinámico; sin embargo, las clonas mejor adaptadas pueden persistir durante largos períodos de tiempo. Se observó que la multirresistencia a antibióticos y la clonalidad fueron significativamente asociados en algunos casos durante siete años.