La infestación por Strongyloides stercoralis es más prevalente en regiones tropicales, pero existen casos autóctonos en España, principalmente en La Safor (Valencia). Nuestro objetivo era estudiar los casos de un hospital de la provincia de Alicante y conocer si existían casos autóctonos.
ProcedimientoEstudio retrospectivo de los casos diagnosticados de estrongiloidiasis en el Hospital Vega Baja (Orihuela, Alicante) entre enero de 1999 y marzo de 2016.
ResultadosSe registraron 10 casos, 4 de ellos autóctonos, presentando 2 de ellos un cuadro de hiperinfestación con desenlace fatal. Todos los casos autóctonos fueron en personas ≥69años con síntomas digestivos, cutáneos y/o respiratorios. La serología fue positiva en los 8casos en los que se realizó. En 3 casos se visualizaron larvas en el estudio histopatológico.
ConclusionesComunicamos los primeros casos autóctonos de estrongiloidiasis en la región Vega Baja. Se deben implantar programas de cribado principalmente en pacientes inmunosuprimidos o en tratamiento corticoideo.
Strongyloides stercoralis infection is more prevalent in tropical regions but autochthonous cases have been reported in Spain, mainly in La Safor (Valencia). The objective is to describe the strongyloidiasis cases registered in a regional hospital of Alicante province (Spain) and to determine if they were autochthonous cases.
MethodsRetrospective study of all diagnosed cases of strongyloidiasis in Vega Baja Hospital (Orihuela, Alicante) between January 1999 and March 2016.
ResultsA total of 10 cases were found, four of which were autochthonous cases. Two of them presented with a hyper-infection syndrome, with a fatal outcome. All autochthonous cases were in patients ≥69years old with gastrointestinal, cutaneous, and/or respiratory symptoms. Serology was positive in the 8 cases studied. Larvae were found in histopathological samples of the gastrointestinal tract of three patients.
ConclusionsWe communicate the first autochthonous cases of strongyloidiasis in the region of Vega Baja. Screening programs should be implemented, especially in immunosuppressed patients or patients under chronic corticosteroid treatment.
Strongyloides stercoralis es un nematodo intestinal adquirido normalmente por caminar descalzo en suelos contaminados y que tiene la peculiaridad de poder autoinfestar al hospedador y, por tanto, producir infestaciones persistentes a lo largo de décadas1. El espectro clínico puede variar desde estados asintomáticos a clínica cutánea (prurito, larva currens, urticaria), digestiva (diarrea, dolor abdominal…), respiratoria (tos crónica, disnea) o situaciones potencialmente letales, como el síndrome de hiperinfestación. Este último se asocia principalmente a situaciones de inmunosupresión, especialmente al tratamiento con corticoides2.
La estrongiloidiasis es una parasitosis más prevalente en áreas tropicales y subtropicales, aunque también se han descrito casos esporádicos en zonas templadas1. En nuestro país su incidencia ha aumentado recientemente debido a los flujos migratorios y a los viajes internacionales3. Existen, además, descripciones de casos autóctonos en nuestro país, principalmente en la región de La Safor y Marina Alta (Valencia)4. Nuestro objetivo era describir los casos de estrongiloidiasis en el Hospital Vega Baja (Orihuela, Alicante), un hospital comarcal del Levante español, y conocer si existían casos autóctonos.
Material y métodosSe realizó un análisis retrospectivo de todos los casos registrados con diagnóstico de estrongiloidiasis en los registros de admisión y documentación clínica, microbiología y anatomía patológica del Hospital Vega Baja (Orihuela, Alicante) entre enero de 1999 y marzo de 2016. Se incluyeron todos los casos con diagnóstico parasitológico (examen en fresco y/o cultivo de heces, cultivo de aspirado duodenal u otros cultivos), serológico (IgG Strongyloides positiva) o anatomopatológico (visualización de larvas de Strongyloides en biopsia). El estudio serológico se realizó en el Centro Nacional de Microbiología mediante técnica ELISA (DRG Instruments GmbH, Marburg, Alemania), considerándose positivo un título ≥1,1. Para el estudio de parásitos en heces se realizó concentración de heces, utilizándose el sistema ParaSAF (con 3,3ml de solución de acetato sódico-ácido acético-formalina y TritonX), y recogiéndose al menos 3 muestras de cada paciente. Para el cultivo de Strongyloides se sembró en agar Mueller Hinton incubándose a 28°C y observándose durante 5días en busca de las trayectorias sinuosas.
Los casos fueron clasificados como: a)autóctono, cuando el paciente nunca había viajado a una zona considerada endémica para Strongyloides, o b)importado, cuando el paciente procedía (inmigrante) o había viajado (viajero) a una zona endémica.
Se recogieron características demográficas (edad, sexo, lugar de nacimiento, viajes a zonas endémicas para Strongyloides, dedicación a agricultura), clínicas (síntomas, comorbilidades, tratamiento y evolución), analíticas (eosinofilia) y microbiológicas (título de anticuerpos, visualización de larvas, cultivo para Strongyloides, serología VIH). Se consideró eosinofilia una cifra absoluta de eosinófilos >0,5×109/l. Se definió síndrome de hiperinfestación como la aparición de signos y síntomas atribuibles a una autoinfección acelerada y una migración aumentada de las larvas. La migración de larvas fuera de la piel, del tubo digestivo y de los pulmones con afectación de otros órganos fue considerada como estrongiloidiasis diseminada.
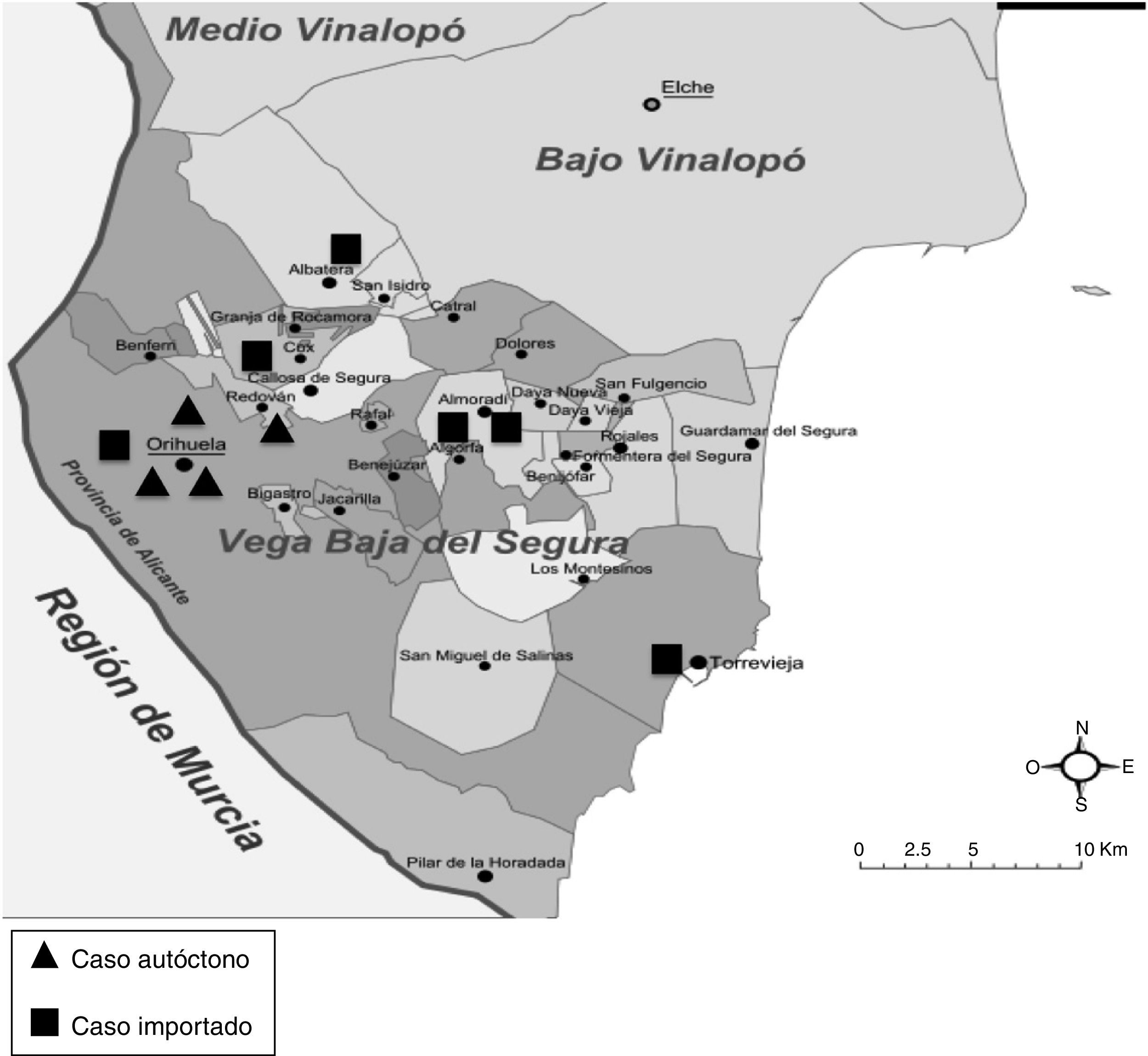
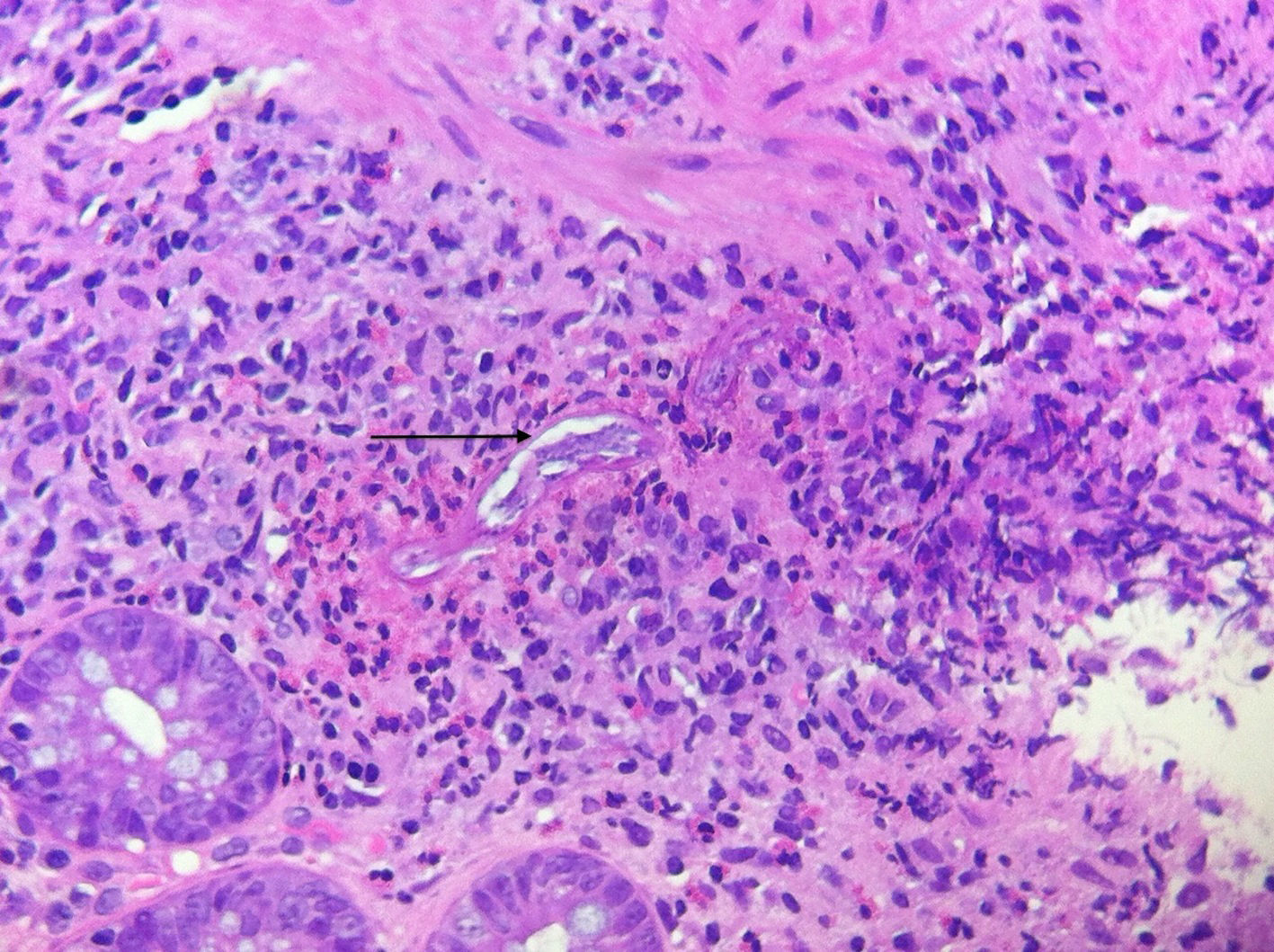
ResultadosEntre enero de 1999 y marzo de 2016 se diagnosticaron 10 casos de estrongiloidiasis (70% varones, edad media 68±11años), 4 de los cuales eran autóctonos (tabla 1). En los 4 casos autóctonos los pacientes realizaban tareas agrícolas, laboralmente o con carácter lúdico (caso 2). Cuatro de los casos importados provenían de Latinoamérica (República Dominicana [1], Ecuador [1] y Bolivia [2]), otra era una inglesa con viajes frecuentes a Caribe (caso7) y otro un español residente en Argelia más de 5años (caso5). En todos los casos el tiempo de residencia en España en el momento del diagnóstico fue >7años. En la figura 1 se muestra la distribución de los casos según el municipio de residencia en la región de la Vega Baja. De los 6 casos importados, 2 estaban asintomáticos; los 4 restantes presentaron síntomas digestivos. Todos los casos autóctonos estaban sintomáticos, presentando clínica digestiva (principalmente diarrea y dolor abdominal) y/o cutánea (prurito, en muchos casos de varios años de evolución). Dos de ellos presentaron un síndrome de hiperinfestación. El primero es un paciente con neoplasia pulmonar y tratamiento quimioterápico (caso1) que desarrolló un cuadro consistente en disnea, fiebre y hemoptisis, encontrándose abundantes larvas en el examen de esputo y que falleció a las 48h del ingreso, atribuyéndose dicho fallecimiento a complicaciones de su neoplasia. El segundo caso de hiperinfestación es un paciente con EPOC en tratamiento corticoideo crónico (caso2) que reingresó pocos días después de haber sido dado de alta de una agudización de su EPOC por un cuadro de fiebre, dolor abdominal e íleo paralítico, realizándose una colonoscopia que evidenció una colitis granulomatosa. En la biopsia de colon se encontraron larvas de Strongyloides, que también se encontraron en un cultivo de heces posterior; se inició tratamiento con ivermectina, que se tuvo que sustituir por albendazol a los 2días por desabastecimiento, falleciendo el paciente 14días más tarde. El 90% de los casos tenían eosinofilia en el momento del diagnóstico. La serología para Strongyloides stercoralis fue positiva en los 8casos en los que se realizó. El cultivo de heces se realizó en 6 pacientes, siendo positivo en 2. En 3 pacientes el diagnóstico se hizo por la visualización de larvas en el examen anatomopatológico (2 biopsias de colon [fig. 2] y una biopsia duodenal), en uno por cultivo de aspirado duodenal y en otro por cultivo de esputo. Un caso recibió tratamiento con tiabendazol, 5 con ivermectina y 2 con ivermectina más albendazol. Tres pacientes se perdieron en el seguimiento, uno de ellos antes de iniciar tratamiento.
Casos de estrongiloidiasis diagnosticados en el Hospital Vega Baja (Orihuela, Alicante) en el periodo de estudio
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | Caso 7 | Caso 8 | Caso 9 | Caso 10 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Fecha diagnóstico | Julio 2007 | Marzo 2015 | Mayo 2015 | Diciembre 2015 | Mayo 1999 | Agosto 2011 | Julio 2015 | Septiembre 2015 | Diciembre 2015 | Marzo 2016 | |
| País de nacimiento | España | España | España | España | España | Rep. Dominicana | Reino Unido | Ecuador | Bolivia | Bolivia | |
| Tiempo de residencia en España | − | − | − | − | − | 23 años | 7,5 años | > 10 años | 13 años | 16 años | |
| Lugar de residencia en España | Orihuela | Orihuela | Redován | Orihuela | Torrevieja | Almoradí | Albatera | Cox | Orihuela | Almoradí | |
| Viaje/residencia en región endémica | No | No | No | No | Sí (Argelia) | Sí (Rep. Dominicana y Ecuador) | Sí (Caribe) | Sí (Ecuador) | Sí (Bolivia) | Sí (Bolivia) | |
| Tipo de caso | Autóctono | Autóctono | Autóctono | Autóctono | Importado (viajero) | Importado (inmigrante) | Importado (viajero) | Importado (inmigrante) | Importado (inmigrante) | Importado (inmigrante) | |
| Sexo/edad, años | Varón, 69 | Varón, 72 | Mujer, 73 | Varón, 80 | Varón, 70 | Mujer, 80 | Mujer, 78 | Varón, 57 | Varón, 51 | Varón, 52 | |
| Ocupación | Agricultura | Transportista | Agricultura | Agricultura | Desconocida | Ama de casa | Comercial | Metalurgia | Construcción | Agricultura | |
| Comorbilidades | Carcinoma pulmonar/QT/corticoides inhalados | EPOC/corticoides | Diverticulosis | Tumor vesical | Tumor vesical, asma, corticoides inhalados | − | Enfisema pulmonar | Patología biliar | Enfermedad de Chagas Úlcera duodenal | Enfermedad de Chagas | |
| Clínica | Hemoptisis/síndrome de hiperinfestación | Síndrome de hiperinfestación | Dolor abdominal y diarrea | Dolor abdominal/prurito cutáneo | Diarrea | Diarrea y vómitos | Diarrea | Dolor abdominal, colangitis | Asintomático | Asintomático | |
| Eosinofilia (cél./l) | Sí (0,6×109/l) | Sí (2,4×109/l) | Sí (2,7×109/l) | Sí (0,7×109/l) | Sí (0,67×109/l) | Sí (2-3×109/l) | No | Sí (0,80×109/l) | Sí (1,3×109/l) | Sí (0,6×109/l) | |
| Serología VIH | NR | Negativa | Negativa | Negativa | NR | Negativa | Negativa | NR | Negativa | Negativa | |
| Diagnóstico | Cultivo heces | NR | Positivo | Negativo | Positivo | NR | NR | NR | NR | Negativo | Negativo |
| Examen copro-parasitológico | NR | Negativo | NR | Negativo | NR | Positivo | NR | NR | Negativo | Negativo | |
| ELISA (título) | NR | Positivo (8.88) | Positivo (1.93) | Positivo (4.45) | NR | Positivo (ND) | Positivo (1,57) | Positivo (3,33) | Positivo (13,73) | Positivo (15,86) | |
| Otros | Visualización de larvas y cultivo de esputo | Biopsia colon (larvas) | Gastroenteritis y colitis eosinofílica | Biopsia duodenal (larvas) | Cultivo aspirado duodenal | Biopsia colon (larvas) | |||||
| Tratamiento | No tratamiento | Ivermectina + albendazol | Albendazol + ivermectina | Ivermectina | Tiabendazol | Ivermectina | Ivermectina | No tratamiento | Ivermectina | Ivermectina | |
| Evolución de estrongiloidiasis | Fallecimiento | Fallecimiento | Favorable clínicamente. Serorreversión | Favorable clínicamente. Serorreversión | Favorable clínicamente. No control serológico | Favorable clínicamente. No control serológico | Pérdida de seguimiento | Pérdida de seguimiento | Favorable clínicamente. En seguimiento serológico | Favorable clínicamente. En seguimiento serológico | |
EPOC: enfermedad pulmonar obstructiva crónica; ND: no disponible; NR: no realizado; QT: quimioterapia.
En este estudio presentamos los casos de infestación por Strongyloides stercoralis en el Hospital Vega Baja (Alicante), un hospital que atiende un área de 171.000 habitantes y que tiene un promedio de 15.479 ingresos al año y en el que no se habían descrito previamente casos autóctonos.
En España el primer caso de estrongiloidiasis autóctona fue descrito en 1895, y en 1987 se publicó el primer caso de estrongiloidiasis diseminada en estudio necrópsico5. Posteriormente se ha comunicado un número importante de casos autóctonos, la gran mayoría restringidos a un área concreta de las regiones de La Safor y Marina Alta, correspondientes al Área de Salud 11 de la Comunidad Valenciana y comunicados por un mismo grupo4,6. En dichas regiones la prevalencia oscila en torno al 0,3% en población general y al 12,4% en grupos de alto riesgo, siendo la mayoría varones en edad por encima de la quinta década de la vida y con actividad agrícola7. En un estudio más reciente del mismo grupo, la prevalencia en el municipio de Oliva fue del 0,9%; probablemente no hay una transmisión activa en la actualidad, dada la ausencia de casos en jóvenes y los cambios en prácticas agrícolas7. Existen también 4 casos comunicados en pacientes EPOC de la región rural de la Vega del Segura en Murcia, región muy cercana a la nuestra8,9. Fuera de estas regiones, hay algunos casos aislados comunicados en pacientes autóctonos, la mayoría con diagnóstico únicamente serológico10-13, por lo que algunos autores consideran que España no debería ser considerada un país endémico para estrongiloidiasis14.
En este estudio describimos al menos 4 casos autóctonos de estrongiloidiasis en una región diferente, aunque no muy alejada, de la que es hasta la fecha la región con mayor número de casos. Las características sociodemográficas parecen ser similares a las descritas en dicha región, esto es, el predominio de varones de edad avanzada y con dedicación a la agricultura7. El hecho de que todos los pacientes autóctonos estuviesen sintomáticos y 2 de ellos presentasen síndrome de hiperinfestación es preocupante y hace pensar que probablemente la estrongiloidiasis en nuestra región esté infradiagnosticada. Dada la potencial gravedad de la estrongiloidiasis en pacientes inmunodeprimidos y, sobre todo, en los tratados con corticoides, consideramos urgente la implantación de protocolos de cribado de estrongiloidiasis en pacientes que procedan de la Vega Baja y presenten factores de riesgo ocupacionales o que presenten eosinofilia o clínica compatible, de manera similar a lo que se recomienda en inmigrantes y viajeros a zonas endémicas2,15. Una alternativa, sobre todo si no se dispone de las técnicas diagnósticas adecuadas o del tiempo suficiente para completar el cribado, es realizar tratamiento empírico con ivermectina en los pacientes que se van a inmunodeprimir y pertenecen a un grupo de riesgo de infestación por Strongyloides6. El tratamiento de elección de la estrongiloidiasis es la ivermectina, que en España está disponible como medicamento extranjero; otros fármacos, como el albendazol o el tiabendazol, tienen una efectividad inferior, por lo que actualmente no se recomienda su uso. Es importante, por tanto, contar con un stock suficiente de dicho fármaco.
En nuestro estudio muchos de los casos se han concentrado en el último año, probablemente por una mayor alerta del personal sanitario de la existencia de casos autóctonos y de la necesidad de realizar cribado en inmigrantes. Por otra parte, no podemos descartar la adquisición del geohelminto en España en alguno de los casos clasificados como importados, puesto que varios habían residido un tiempo prolongado en la región de la Vega Baja y tenían factores de riesgo epidemiológicos. Otra de las limitaciones de nuestro estudio es el uso de diferentes métodos diagnósticos a lo largo del tiempo. Es bien conocido que la sensibilidad de las técnicas de detección de larvas y de cultivo en heces no supera el 50%1. La serología presenta una mejor sensibilidad, pero no se ha usado de forma rutinaria hasta recientemente; por otra parte, existen falsos positivos por reacciones cruzadas con otros helmintos, principalmente filarias. Sin embargo, se considera una técnica de elección en el cribado de inmigrantes asintomáticos, que además puede servir también para comprobar la eficacia del tratamiento15,16. El uso de RT-PCR en heces es prometedor, con sensibilidad >90%17, y podría utilizarse en el futuro.
ConclusionesEn la región de la Vega Baja existen casos autóctonos de estrongiloidiasis que parecen afectar principalmente a personas de edad avanzada con dedicación a la agricultura. Se deben instaurar urgentemente protocolos de cribado en pacientes asintomáticos con riesgo de desarrollar un síndrome de hiperinfestación, tanto en población autóctona como en inmigrantes. Así mismo, debe considerarse la estrongiloidiasis en todo paciente autóctono o inmigrante con clínica cutánea, digestiva y/o pulmonar compatible, especialmente si presentan factores de riesgo epidemiológicos.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.
Al Centro Nacional de Microbiología, y en especial a la Dra. Esperanza Rodríguez de las Parras, por la realización de técnicas serológicas. A todos los facultativos del Hospital Vega Baja implicados en el cuidado de estos pacientes, especialmente a los Dres. Belén Martínez López y Carlos Jiménez Guardiola, del servicio de Medicina Interna, y a los Dres. Nieves Gonzalo Jiménez y Emilio Federico Borrajo Brunete, del servicio de Microbiología.