Mujer de 52 años de edad que ingresó en el servicio de neumología con diagnóstico de neumonía de 10 días de evolución tórpida pese a tratamiento antibiótico con cefditoreno y azitromicina. Como antecedentes refería neumonía derecha en su juventud. Vida sedentaria, trabaja como economista. Consultó por tos no productiva, fiebre y deposiciones blandas. En la auscultación pulmonar se escuchaban soplo tubárico, hipofonesis y crepitantes húmedos en base pulmonar derecha. El resto de la exploración era normal.
Analíticamente presentaba: hematíes 368.0000; hemoglobina 11,9; Hto 36,6; VCM 99,4; leucocitos 21.800 (88N); plaquetas 414.000 y PCR 150; bioquímica normal y orina sin alteraciones. En la radiografía de tórax se evidenció consolidación alveolar mal definida en el lóbulo inferior derecho (LID). No había derrame pleural. El estudio inmunológico completo, incluyendo inmunoglobulinas G, A y M, factor reumatoideo y anticuerpos anti-celulares y anticitoplasma del neutrófilo, fue normal. El estudio microbiológico de los esputos fue negativo, incluyendo baciloscopias y estudio de hongos. El antígeno de Legionella en orina, así como los estudios serológicos para Coxiella burnetii, Mycoplasma pneumoniae, Chlamydia, Brucella, virus Epstein-Barr, varicela-zóster, virus de hepatitis A, B y C, virus de la inmunodeficiencia humana, toxoplasma, herpesvirus, CMV, los coprocultivos y la toxina para Clostridium difficile fueron todos ellos negativos.
Se inició tratamiento con piperacilina/tazobactam y levofloxacino con escasa respuesta, manteniéndose fiebre irregular (hasta 38,5°C), diarrea, náuseas y malestar general por lo que se decidió suspender el tratamiento empírico establecido. La suspensión del tratamiento se acompañó de la desaparición de la fiebre y mejora del estado general. Mantenía no obstante, la tos no productiva y signos físicos de afectación parenquimatosa, con aparición de crepitantes en ambas bases. Una nueva radiografía de tórax evidenció consolidación en ambos lóbulos inferiores (LLII). Se realizó estudio ecocardiográfico, dentro de la normalidad.
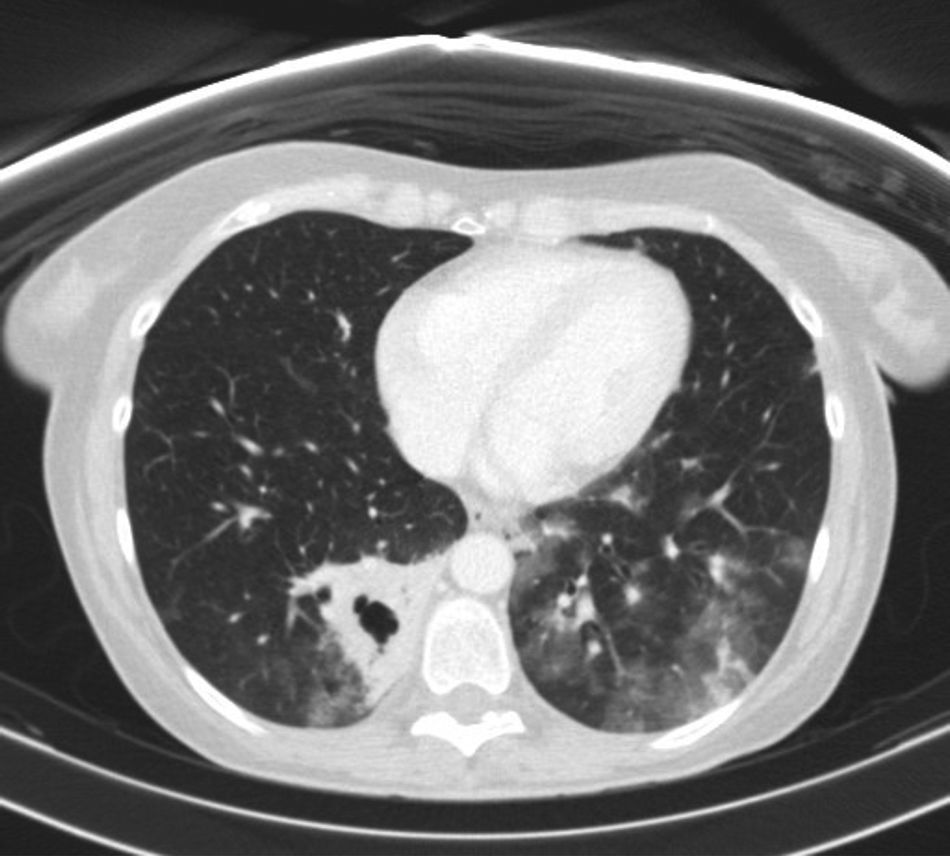
En la tomografía computarizada (TC) (fig. 1) se apreció una consolidación cavitada en el LID con extensas áreas de vidrio deslustrado en ambos LLII, hallazgos que sugerían como primera posibilidad una causa infecciosa con cavitación y diseminación broncógena (fig. 2). La intradermorreacción de Mantoux fue negativa. Galactomanano en sangre negativo.
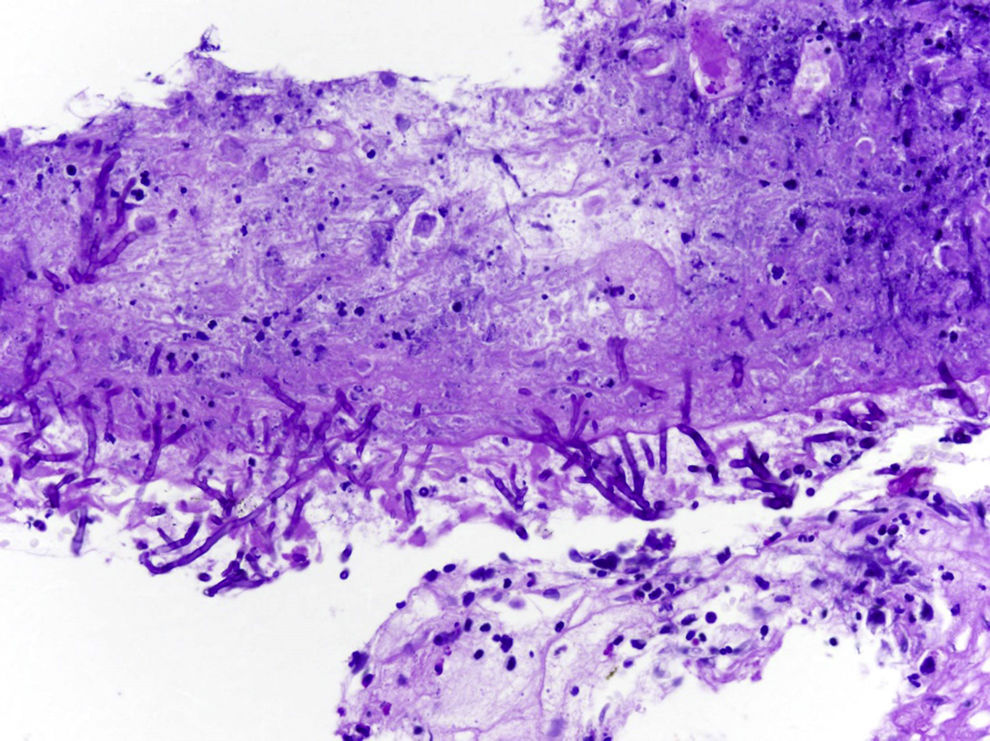
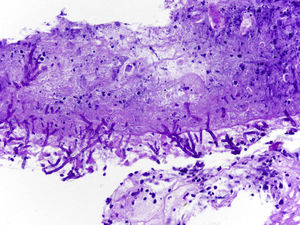
Se realizó fibrobroncoscopia (FB), que mostró signos inflamatorios a la entrada del bronquio segmentario posterior del lóbulo superior del pulmón derecho. La biopsia bronquial (BTB) reveló una mucosa necrótica con presencia de estructuras fúngicas sugestivas de Aspergillus (fig. 2). En el broncoaspirado, lavado broncoalveolar y material de cepillado telescopado del LID se apreció crecimiento de Aspergillus fumigatus complex.
EvoluciónSe inició tratamiento con voriconazol y micafungina según protocolo de la guía IDSA 20161. Al aparecer molestias abdominales y vómitos con el cambio a la terapia oral se sustituyó por itraconazol. El tratamiento con micafungina se cumplió durante 10 días.
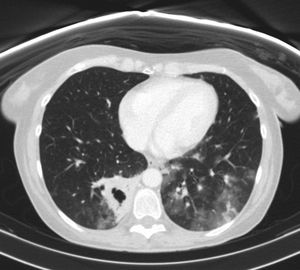
A los 6 meses de tratamiento con itraconazol la paciente permanece asintomática y con normalización de los estudios analíticos con persistencia de una pequeña lesión nodular en el LID (fig. 3).
ComentarioSe reconocen varios factores de riesgo para el desarrollo de aspergilosis pulmonar invasiva (API), la mayoría inmunodeficiencias, siendo excepcional en pacientes sanos. Tanto en pacientes neutropénicos como en inmunocompetentes la clínica es poco específica, como neumonía de evolución tórpida con fiebre y tos no productiva2,3.
Recientemente ha aumentado la incidencia de API en pacientes sin factores de riesgo clásicos. Radowsky et al.4 describen una coinfección por Mucor en un varón sano de 22 años. Existen otros casos en inmunocompetentes con enfermedades concomitantes. Olaechea Astigarraga et al.5 hacen una revisión de casos ingresados en medicina intensiva no inmunodeprimidos asociados a enfermedad pulmonar obstructiva crónica y cirrosis. Moreno-González et al.6 presentan el caso de una mujer con enfermedad diseminada por Aspergillus fumigatus y flavus y antecedentes de enfermedad renal.
Consideramos que nuestro caso es excepcional al tratarse de una mujer sana con API sin ningún antecedente médico relevante ni posteriormente objetivado. Debido a la persistencia de síntomas, la progresión radiológica y la ausencia de un diagnóstico específico, tras unos resultados no concluyentes analíticos y radiológicos, recurrimos a la fibrobroncoscopia, que demostró la presencia de Aspergillus fumigatus en la biopsia transbronquial7–9.
Si bien la guía IDSA 20161 no recomienda el uso de terapia combinada de inicio (voriconazol y equinocandina), permite su uso en casos seleccionados. Dado lo excepcional de nuestro caso, decidimos tratamiento inicial con voriconazol intravenoso durante 15 días, comprobando los niveles terapéuticos, y micafungina durante 10 días. Posteriormente, ante la mala tolerancia a voriconazol oral, cambiamos a itraconazol. Desestimamos posaconazol por tratarse de una paciente inmunocompetente que toleró bien itraconazol, ante la buena respuesta clínica, considerando que ambos antifúngicos han demostrado una similar evidencia clínica como tratamiento de rescate10.