El diagnóstico tardío (DT) de la infección por el virus de la inmunodeficiencia humana (VIH) (linfocitos CD4<350/μl al diagnóstico de la enfermedad) empeora el pronóstico de los afectados y aumenta las probabilidades de transmisión. El objetivo del presente trabajo fue analizar la prevalencia de DT, identificar las oportunidades diagnósticas perdidas (ODP) y averiguar el nivel asistencial donde se produjeron.
MétodosEstudio retrospectivo, observacional, descriptivo de la población diagnosticada de infección por VIH/sida en el periodo 2011-2015 en Aragón. Se identificaron las ODP durante los 3 años previos al diagnóstico de la enfermedad en todos los niveles asistenciales, así como la frecuentación asistencial. Se analizaron las condiciones indicadoras (CI) que generaron más ODP, según las últimas recomendaciones para el diagnóstico precoz del VIH en el medio sanitario.
ResultadosSe analizaron 435 nuevos casos de VIH/sida. El 45,1% fueron diagnosticados en Atención Primaria (AP). El 49,4% presentaron criterios de DT y el 61,1% se contagiaron vía heterosexual. La mayor parte de ODP (68,5%) se dieron en AP. Las CI que generaron más ODP fueron la dermatitis seborreica/exantema (19,4%) y la fiebre sin causa aparente (10,3%). Sin embargo, las CI que se asociaron a mayor DT fueron la neumonía adquirida en la comunidad y la pérdida de peso injustificada.
ConclusiónEn Aragón, la prevalencia de DT es elevada, la principal vía de transmisión es la heterosexual y la mayor parte de las CI pasan desapercibidas en AP. La difusión de las guías actuales para solicitar una prueba de VIH orientada por CI y el screening VIH en todo preoperatorio es una medida eficaz para disminuir el DT.
Late Diagnosis (LD) of Human Immunodeficiency Virus (HIV) infection (CD4 lymphocytes <350/μl at diagnosis of the disease), deteriorates the condition of those affected and increases the probability of transmission. The objective of the present study was to analyse the prevalence of LD, to identify missed diagnostic opportunities (MDO) and to find out which level of the health care delivery system they took place.
MethodsRetrospective, observational and descriptive study of the population diagnosed with infection of HIV/AIDS in the period 2011-2015 in Aragon. MDO were identified during the 3 years prior to diagnosis of the disease in all levels of the health care delivery system as well as frequentation of consultations. The indicator conditions (IC) that generated more MDO were analysed according to the latest recommendations for early diagnosis of HIV in the health care setting.
Results435 newly diagnosed HIV/AIDS cases were analysed. 45.1% were diagnosed in Primary Healthcare (PH). 49.4% presented criteria of LD and 61.1% were infected through heterosexual contact. The majority of MDO (68.5%) were given in PH. The IC that generated the most MDO were seborrheic dermatitis/exanthema (19.4%) and fever of unknown origin (10.3%). However, the IC that were associated with higher LD were pneumonia acquired in the community and unjustified weight loss.
ConclusionIn Aragon, prevalence of LD is high, the main route of infection is heterosexual and most of MDO go unnoticed in PH. The dissemination of current guidelines for requesting IC guided HIV testing and HIV screening across the preoperative period will result in an effective measure to decrease the LD.
El diagnóstico tardío (DT) de la infección por el virus de la inmunodeficiencia humana (VIH) se ha definido como la presencia de menos de 350 CD4/μl al diagnóstico de VIH1. El DT supone un importante problema de salud pública tanto en España como en Europa, ya que aumenta la morbimortalidad de los pacientes afectados (hasta 8-10 veces) y el riesgo de desarrollar eventos definitorios de sida (EDS), puesto que los pacientes que inician el tratamiento antirretroviral (TAR) con un menor número de linfocitos CD4 tardan más en recuperar la inmunidad2,3. Los pacientes con CD4 inferiores a 200/μl o un EDS en el momento del diagnóstico presentan un riesgo de muerte 5,22 veces superior al de los que no se presentan con DT4.
Teniendo en cuenta la eficacia del TAR actual, la pérdida de oportunidades diagnósticas representa el punto clave para cambiar el curso de la epidemia y disminuir la expansión de la misma. Para realizar un diagnóstico más precoz, es necesario crear unas directrices que motiven a los clínicos a buscar de forma activa casos de infección por VIH. Según estimaciones del Plan Nacional sobre Sida, aproximadamente el 30% de los infectados por VIH en España están sin diagnosticar5, y la tasa de transmisión de la infección en pacientes que desconocen su estado de VIH positivo es 3,5 veces superior a la de aquellos que conocen su situación de infección, ya que no reciben tratamiento6,7. La promoción del diagnóstico precoz es una de las estrategias prioritarias de los programas de prevención y asistencia en la infección por VIH en los países desarrollados.
Aunque no se ha llegado a un consenso en los criterios en cuanto a las estrategias a seguir para conseguir un diagnóstico precoz de la infección por VIH y disminuir de forma significativa el DT8, en los últimos años se han creado dos documentos cuyo objetivo es mejorar el diagnóstico precoz siguiendo una estrategia dirigida, basándose en una serie de enfermedades o patologías asociadas a una alta prevalencia de VIH no diagnosticado. Estos dos documentos son: en Europa, la guía Enfermedades indicadoras de infección por VIH: Guía para la realización de la prueba del VIH a adultos en entornos sanitarios9 y, en España, la Guía de recomendaciones para el diagnóstico precoz del VIH en el ámbito sanitario10 (tabla 1). De acuerdo con estas recomendaciones, en caso de presentar alguna de esas patologías o condiciones indicadoras (CI) hubiera estado indicado realizar la prueba de VIH.
Condiciones indicadoras ante las que estaría indicado solicitar una prueba de VIH
| Enfermedades definitorias de sida | Enfermedades asociadas a una prevalencia de VIH no diagnosticado >0,1% | Factores de riesgo |
|---|---|---|
| 1. Cáncer de cuello uterino | 27. Infecciones de transmisión sexual | |
| 2. Linfoma no Hodgkin | 28. Linfoma maligno | 57. A todas las personas que lo soliciten por sospechar una exposición de riesgo |
| 3. Sarcoma de Kaposi | 29. Cáncer/displasia anal | 58. Parejas sexuales de personas infectadas por VIH |
| 4. Mycobacterium tuberculosis, pulmonar o extrapulmonar | 30. Displasia cervical | 59. UDVP actualmente o con antecedentes de haberlo sido, y sus parejas sexuales |
| 5. Complejo Mycobacterium avium (MAC) o Mycobacterium kansasii, diseminado o extrapulmonar | 31. Herpes zóster | 60. HSH y sus parejas sexuales (hombres y mujeres) |
| 6. Mycobacterium, otras especies o especies no identificadas, diseminado o extrapulmonar | 32. Hepatitis B o C (aguda o crónica) | 61. Personas que ejercen la prostitución: mujeres, hombres y transexuales, sus parejas sexuales y sus clientes |
| 7. Neumonía recurrente (2 o más episodios en 12 meses) | 33. Síndrome mononucleósico | 62. Personas heterosexuales con más de una pareja sexual y/o prácticas de riesgo en los últimos 12 meses |
| 8. Septicemia por salmonela recurrente | 34. Leucocitopenia/trombocitopenia idiopática que dure >4 semanas | 63. Personas que desean dejar de utilizar el preservativo con sus parejas estables |
| 9. Retinitis por citomegalovirus | 35. Dermatitis seborreica/exantema | 64. Personas que han sufrido agresión sexual |
| 10. Citomegalovirus, otras (excepto hígado, bazo, ganglios linfáticos) | 36. Enfermedad neumocócica invasiva | 65. Personas que han tenido una exposición de riesgo al VIH, ocupacional o no ocupacional (accidental) |
| 11. Bronquitis/neumonitis por herpes simple, úlcera(s) por herpes común >1 mes | 37. Fiebre sin causa aparente | |
| 12. Leucoencefalopatía multifocal progresiva | 38. Candidemia | |
| 13. Herpes simple: úlceras crónicas (>1 mes de duración) o bronquitis, neumonía o esofagitis | 39. Leishmaniosis visceral | |
| 14. Toxoplasmosis cerebral | Otras enfermedades de las que se considera que es probable que tengan una prevalencia de VIH no diagnosticado >0,1% | |
| 15. Criptosporidiosis diarreica, >1 mes | 40. Cáncer de pulmón primario | Otras situaciones |
| 16. Isosporiasis, >1 mes | 41. Meningitis linfocítica | 66. Personas procedentes de países de alta prevalencia (>1%) y sus parejas sexuales |
| 17. Leishmaniosis diseminada atípica | 42. Leucoplasia vellosa oral | 67. Gestación (implicaciones para el feto) |
| 18. Reactivación de la tripanosomiasis americana (meningoencefalitis o miocarditis) | 43. Psoriasis grave o atípica | |
| 19. Infecciones micóticas | 44. Síndrome de Guillain-Barré | |
| 20. Neumonía por Pneumocystis carinii | 45. Mononeuritis | |
| 21. Candidiasis, esofágica | 46. Demencia subcortical | |
| 22. Candidiasis, bronquial/ traqueal/ pulmonar | 47. Enfermedad del tipo esclerosis múltiple | |
| 23. Criptococosis, extrapulmonar | 48. Neuropatía periférica | |
| 24. Histoplasmosis, diseminada/extrapulmonar | 49. Pérdida de peso injustificada | |
| 25. Coccidioidomicosis, diseminada/extrapulmonar | 50. Linfadenopatía idiopática | |
| 26. Penicilliosis, diseminada | 51. Candidiasis bucal idiopática | |
| 52. Diarrea crónica idiopática | ||
| 53. Insuficiencia renal crónica idiopática | ||
| 54. Hepatitis A | ||
| 55. Neumonía adquirida en la comunidad | ||
| 56. Candidiasis |
HSH: hombres que mantienen relaciones sexuales con otros hombres; UDVP: usuarios de drogas vía parenteral; VIH: virus de la inmunodeficiencia humana.
Fuente: elaboración a partir de las recomendaciones recogidas por la plataforma VIH en Europa (Enfermedades indicadoras de infección por VIH: Guía para la realización de la prueba del VIH a adultos en entornos sanitarios, 2013) y el Plan Nacional sobre el Sida (Guía de recomendaciones para el diagnóstico precoz del VIH en el ámbito sanitario, 2014).
Creemos que, hasta el momento del diagnóstico, las personas que viven con VIH aún no diagnosticadas consultan por un gran número de episodios en diferentes niveles asistenciales, generándose importantes oportunidades diagnósticas perdidas (ODP).
El objetivo principal del estudio es determinar la prevalencia de DT en los nuevos diagnósticos de infección VIH/sida en Aragón, y describir las características epidemiológicas y relacionadas con el diagnóstico.
Como objetivos secundarios se pretende analizar los contactos con el Sistema Aragonés de Salud, las ODP en los 3 años previos al diagnóstico y su relación con el DT.
MétodosDiseñoEstudio retrospectivo, observacional y descriptivo de los pacientes diagnosticados de infección por VIH/sida entre el 1 de enero de 2011 y el 31 de diciembre de 2015, comunicados al Sistema de Información de Nuevos diagnósticos de Infección por VIH (SINIVIH) en Aragón.
PoblaciónLa población a estudio la constituyeron todos los nuevos diagnósticos de infección por VIH/sida en el periodo 2011-2015 recogidos en el SINIVIH en Aragón. Tras la revisión de cada caso en la historia clínica electrónica (HCE) del Servicio Aragonés de Salud, se excluyeron aquellos sujetos diagnosticados de infección VIH/sida anteriormente al año 2011 y comunicados erróneamente al SINIVIH en el periodo 2011-2015, ya fueran de Aragón o procedentes de cualquier otra comunidad autónoma.
Recogida de datosEn Aragón desde el año 2008, todos los episodios o motivos por los cuales un paciente solicita atención sanitaria, independientemente del nivel asistencial, se registran en la HCE. Además, quedan reflejadas las derivaciones a consultas de Atención Especializada (AE).
Se estudió la prevalencia de la población con DT (diagnóstico de infección por VIH con un nivel de linfocitos CD4<350/μl) según los criterios de definición establecidos1, el mecanismo de transmisión de la muestra y el ámbito donde se realizó el diagnóstico de infección por VIH/sida. Se calculó la incidencia de la enfermedad por cada 100.000 habitantes, global, y por sexo, grupos de edad, provincia, nacionalidad, región de origen y años a estudio.
Se analizó la existencia de las CI justificantes de una prueba de VIH, siguiendo las recomendaciones de la OMS, la Plataforma VIH en Europa y del Plan Nacional sobre el Sida9,10 (tabla 1). Las situaciones o factores de riesgo para el contagio de VIH se codificaron de manera unificada en la variable «factores de riesgo» con el fin de simplificar el registro en la recogida de datos. Se registró además la mortalidad de la muestra hasta diciembre de 2016 y la supervivencia en el primer año desde el momento del diagnóstico de la enfermedad.
Para identificar posibles ODP previas al diagnóstico de VIH/sida, se revisó en la HCE la atención prestada a cada nuevo diagnóstico de infección por VIH/sida en los 3 años previos al diagnóstico, ya fuera en el ámbito de la Atención Primaria (AP), Urgencias o durante posibles ingresos hospitalarios. Además, se investigó la frecuentación previa en consultas de AE.
Adicionalmente, se analizó la frecuentación asistencial en todos los ámbitos sanitarios, el número de ODP y su asociación con la variable principal y dependiente del estudio: DT. En el presente trabajo no se incluyó como variable el diagnóstico únicamente de sida. La clasificación de cada nuevo diagnóstico de infección por VIH/sida en las categorías VIH o sida se realiza una vez diagnosticado el paciente. En este estudio se analizan los factores previos al diagnóstico de la enfermedad, por lo que nos referiremos a la muestra como nuevos diagnósticos de infección por VIH/sida, sin hacer distinciones entre ambas categorías.
Para el análisis de la frecuentación en los diferentes niveles asistenciales y de las ODP asociadas a los nuevos diagnósticos de VIH/sida en los 3 años precedentes al diagnóstico de la enfermedad, se excluyeron aquellos pacientes cuyo mecanismo de transmisión fue materno-fetal, ya que la condición de VIH les vino impuesta desde el mismo momento del nacimiento.
El estudio fue aprobado por el Comité Ético de Investigación Clínica de Aragón (CEICA) con fecha 20/4/2016.
VariablesSe investigaron las variables sociodemográficas (sexo, edad, fecha de nacimiento, provincia en la que residía el paciente al diagnóstico y país de origen), las relacionadas con el diagnóstico (fecha de diagnóstico, mecanismo de transmisión y centro que solicitó la primera prueba de VIH) y las variables clínico-analíticas en el momento del diagnóstico (cifras de linfocitos CD4/μl y presencia de enfermedades definitorias de sida).
A los efectos de este trabajo, se ha denominado «condición indicadora» al evento o episodio subsidiario de solicitud de una prueba VIH, teniendo en cuenta las recomendaciones actuales9,10. Por otro lado, se ha definido «oportunidad diagnóstica perdida» como la falta de solicitud de una prueba VIH a cualquier persona diagnosticada de infección por VIH/sida del estudio que, habiendo sido atendida en el Sistema Aragonés Público de Salud, haya presentado una CI. Se registró de manera global, y por nivel asistencial, el número de ODP por cada CI. Según el número de ODP en cada nivel asistencial, se establecieron los siguientes grupos: «ninguna ODP», «una ODP» y «más de una ODP».
Se contabilizó el número de consultas en cada nivel asistencial y si precisó algún ingreso hospitalario en los 3 años previos al diagnóstico de la enfermedad. Según el número de consultas en cada ámbito sanitario o número de ingresos hospitalarios, se establecieron diferentes categorías:
- -
En AP: «ninguna consulta», «una consulta» y «más de una consulta».
- -
En Urgencias: «no visitas», «una visita» y «más de una visita».
- -
Ingresos hospitalarios: «precisar ingreso» y «no precisar ingreso».
- -
En AE: «ninguna consulta», «una consulta» y «más de una consulta».
Los datos se recogieron en una base de datos estructurada en Microsoft Excel® y se analizaron con el programa informático IBM SPSS Statistics v. 23.0® para Windows.
Para el cálculo de las tasas de incidencia por cada 100.000 habitantes de las variables sociodemográficas, se utilizaron los datos poblacionales del Instituto Aragonés de Estadística (IAEST) como referencia11.
Los datos demográficos facilitados por el SINIVIH de los europeos diagnosticados de infección por VIH/sida en Aragón se clasifican, según su región de origen, en «Europa Occidental» y «Europa del Este». En nuestro estudio, el cálculo en estos dos grupos de la tasa de incidencia de VIH/sida por cada 100.000 habitantes tuvo que realizarse de manera conjunta, ya que la clasificación de europeos empadronados en Aragón empleada por el IAEST sigue otros criterios.
Se realizó un análisis descriptivo de los datos. Las variables cualitativas estudiadas (variables sociodemográficas, características diagnósticas, ODP por cada CI a nivel global y en cada nivel asistencial del total de la muestra, así como la prevalencia de las CI que generaron más ODP en la población con DT) se presentaron mediante la distribución de frecuencias de los porcentajes de cada categoría. Se dieron indicadores de tendencia central (media) y de dispersión (desviación estándar [DE]) para la edad promedio de la población a estudio y para el valor medio de consultas tanto a nivel global como en cada nivel asistencial.
El efecto sobre el DT de las variables sociodemográficas, las variables relacionadas con el diagnóstico, y sobre las CI que generaron más ODP, se investigó mediante el test Chi-cuadrado (prueba de contraste de hipótesis), con comparación de proporciones al tratarse de variables cualitativas. En el caso de múltiples comparaciones de proporciones, para averiguar el efecto sobre el DT de las variables sociodemográficas y de las variables relacionadas con el diagnóstico, se aplicó al p-valor la corrección de Bonferroni.
Para hallar los factores de riesgo asociados a la presencia de DT, se realizó un análisis mediante modelos de regresión logística, tomando como variable dependiente la presencia o no de DT y como variables independientes aquellas variables que, o bien resultaron significativas en el análisis bivariante, o se consideraron importantes para controlar su efecto.
Se estimaron los odds ratio (OR) en modelos univariantes (modelos sin ajustar por el resto de covariables), y se estimaron OR ajustando por el resto de covariables (modelo de regresión multivariante). Se dieron OR estimados con su intervalo de confianza (IC) al 95% y su p-valor asociado. Se comprobó la bondad de ajuste del modelo multivariante a través del test de Hosmer y Lemeshow. Dicho test presentó una significación mayor de 0,05, lo que indica que el modelo es adecuado.
Los efectos se consideraron significativos si p<0,05, y los valores presentados son de dos colas.
FinanciaciónEl desarrollo del presente estudio no ha requerido fuentes de financiación.
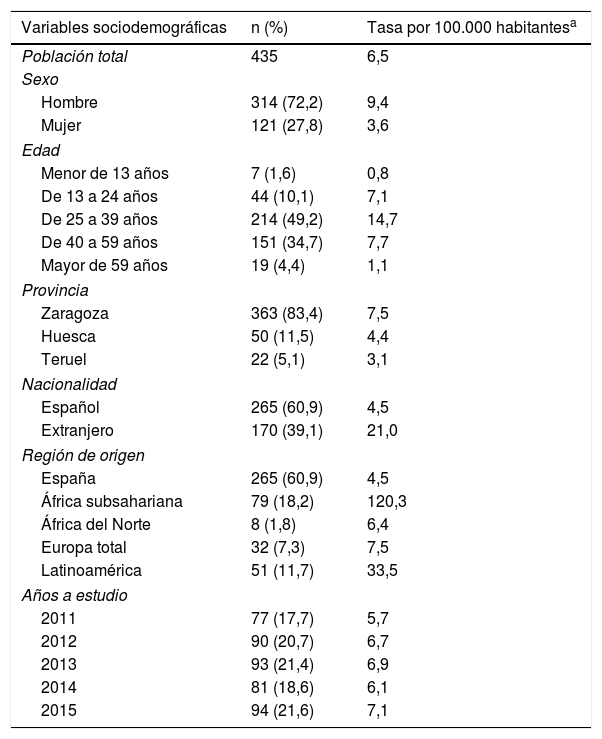
ResultadosSegún datos facilitados por el SINIVIH en Aragón, el número de nuevos diagnósticos de infección por VIH/sida en el periodo 2011-2015 fue de 518 casos. Se descartaron 83 casos por tratarse de diagnósticos anteriores al año 2011. La población final a estudio fue de 435 nuevos casos de VIH/sida, con una incidencia de 6,5 nuevos diagnósticos por cada 100.000 habitantes, sin ajustar por retraso en la notificación por parte de los clínicos al SINIVIH (tabla 2).
Características sociodemográficas (tasas por cada 100.000 habitantes) y relacionadas con el diagnóstico de los nuevos diagnósticos de infección por VIH/sida
| Variables sociodemográficas | n (%) | Tasa por 100.000 habitantesa |
|---|---|---|
| Población total | 435 | 6,5 |
| Sexo | ||
| Hombre | 314 (72,2) | 9,4 |
| Mujer | 121 (27,8) | 3,6 |
| Edad | ||
| Menor de 13 años | 7 (1,6) | 0,8 |
| De 13 a 24 años | 44 (10,1) | 7,1 |
| De 25 a 39 años | 214 (49,2) | 14,7 |
| De 40 a 59 años | 151 (34,7) | 7,7 |
| Mayor de 59 años | 19 (4,4) | 1,1 |
| Provincia | ||
| Zaragoza | 363 (83,4) | 7,5 |
| Huesca | 50 (11,5) | 4,4 |
| Teruel | 22 (5,1) | 3,1 |
| Nacionalidad | ||
| Español | 265 (60,9) | 4,5 |
| Extranjero | 170 (39,1) | 21,0 |
| Región de origen | ||
| España | 265 (60,9) | 4,5 |
| África subsahariana | 79 (18,2) | 120,3 |
| África del Norte | 8 (1,8) | 6,4 |
| Europa total | 32 (7,3) | 7,5 |
| Latinoamérica | 51 (11,7) | 33,5 |
| Años a estudio | ||
| 2011 | 77 (17,7) | 5,7 |
| 2012 | 90 (20,7) | 6,7 |
| 2013 | 93 (21,4) | 6,9 |
| 2014 | 81 (18,6) | 6,1 |
| 2015 | 94 (21,6) | 7,1 |
| Características diagnósticas n (%) | Total pacientes |
|---|---|
| Ámbito diagnóstico | |
| Atención Primaria | 196 (45,1) |
| Atención Especializada | 239 (54,9) |
| Mecanismo de transmisión | |
| Heterosexual | 266 (61,1) |
| HSH | 97 (22,3) |
| UDVP | 20 (4,6) |
| Materno-fetal | 7 (1,6) |
| No conocido | 45 (10,3) |
| Diagnóstico tardío | |
| Sí | 215 (49,4) |
| No | 220 (50,6) |
HSH: hombres que mantienen relaciones sexuales con hombres; UDVP: usuarios de drogas vía parenteral.
No hubo diferencias estadísticamente significativas en la incidencia según los años a estudio. La edad media de la muestra fue 37,1 años (DE: 11,9), el diagnóstico de la enfermedad fue más frecuente en el grupo de edad entre 25 y 39 años, y la mayor parte de los nuevos casos residían en la provincia de Zaragoza. Más de la mitad de los nuevos diagnósticos eran españoles, sin embargo, la incidencia de VIH/sida fue 5 veces superior en la población extranjera. De estos, los procedentes del África subsahariana fueron el grupo mayoritario, representando la mitad del total, seguido de los latinoamericanos. Destaca la incidencia en los subsaharianos, casi 30 veces superior a la de la población autóctona (tabla 2).
El diagnóstico de VIH/sida de la muestra se realizó casi por igual tanto en AP como en AE. El mecanismo de transmisión principal de la enfermedad fueron las relaciones heterosexuales, suponiendo más de la mitad del total de los casos, seguido de la transmisión entre hombres que tienen sexo con hombres (HSH). Más del 80% de los afectados se contagiaron vía sexual. La mitad de los nuevos diagnósticos de infección por VIH/sida presentaron criterios compatibles con DT (tabla 2).
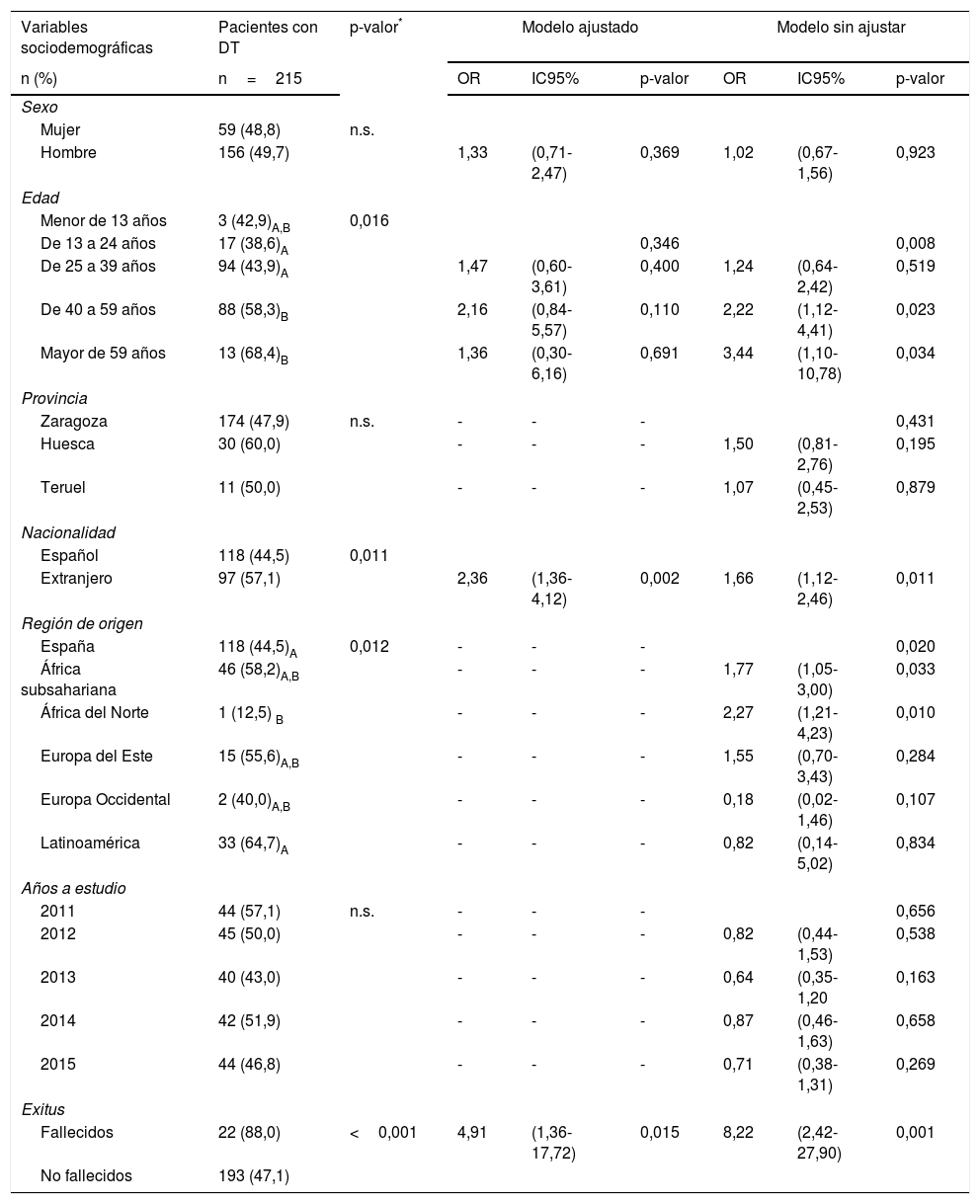
El DT de VIH/sida fue más frecuente conforme aumentó la edad, especialmente a partir de 40 años (tabla 3). La prevalencia de DT fue mayor en la población extranjera que en la población autóctona (p=0,011) (tabla 3). De los 8 casos originarios del África del Norte, solo uno presentó DT. La mortalidad de nuestra población hasta diciembre de 2016 fue del 5,7% y la supervivencia en el primer año fue del 95,4%. El 88% de los fallecidos hasta diciembre de 2016 presentaron criterios de DT, frente al 47,1% de los no fallecidos, con p<0,001.
Características sociodemográficas, relacionadas con el diagnóstico, frecuentación asistencial y número de oportunidades diagnósticas perdidas de la población con diagnóstico tardío. Regresión logística de los factores asociados a diagnóstico tardío
| Variables sociodemográficas | Pacientes con DT | p-valor* | Modelo ajustado | Modelo sin ajustar | ||||
|---|---|---|---|---|---|---|---|---|
| n (%) | n=215 | OR | IC95% | p-valor | OR | IC95% | p-valor | |
| Sexo | ||||||||
| Mujer | 59 (48,8) | n.s. | ||||||
| Hombre | 156 (49,7) | 1,33 | (0,71-2,47) | 0,369 | 1,02 | (0,67-1,56) | 0,923 | |
| Edad | ||||||||
| Menor de 13 años | 3 (42,9)A,B | 0,016 | ||||||
| De 13 a 24 años | 17 (38,6)A | 0,346 | 0,008 | |||||
| De 25 a 39 años | 94 (43,9)A | 1,47 | (0,60-3,61) | 0,400 | 1,24 | (0,64-2,42) | 0,519 | |
| De 40 a 59 años | 88 (58,3)B | 2,16 | (0,84-5,57) | 0,110 | 2,22 | (1,12-4,41) | 0,023 | |
| Mayor de 59 años | 13 (68,4)B | 1,36 | (0,30-6,16) | 0,691 | 3,44 | (1,10-10,78) | 0,034 | |
| Provincia | ||||||||
| Zaragoza | 174 (47,9) | n.s. | - | - | - | 0,431 | ||
| Huesca | 30 (60,0) | - | - | - | 1,50 | (0,81-2,76) | 0,195 | |
| Teruel | 11 (50,0) | - | - | - | 1,07 | (0,45-2,53) | 0,879 | |
| Nacionalidad | ||||||||
| Español | 118 (44,5) | 0,011 | ||||||
| Extranjero | 97 (57,1) | 2,36 | (1,36-4,12) | 0,002 | 1,66 | (1,12-2,46) | 0,011 | |
| Región de origen | ||||||||
| España | 118 (44,5)A | 0,012 | - | - | - | 0,020 | ||
| África subsahariana | 46 (58,2)A,B | - | - | - | 1,77 | (1,05-3,00) | 0,033 | |
| África del Norte | 1 (12,5) B | - | - | - | 2,27 | (1,21-4,23) | 0,010 | |
| Europa del Este | 15 (55,6)A,B | - | - | - | 1,55 | (0,70-3,43) | 0,284 | |
| Europa Occidental | 2 (40,0)A,B | - | - | - | 0,18 | (0,02-1,46) | 0,107 | |
| Latinoamérica | 33 (64,7)A | - | - | - | 0,82 | (0,14-5,02) | 0,834 | |
| Años a estudio | ||||||||
| 2011 | 44 (57,1) | n.s. | - | - | - | 0,656 | ||
| 2012 | 45 (50,0) | - | - | - | 0,82 | (0,44-1,53) | 0,538 | |
| 2013 | 40 (43,0) | - | - | - | 0,64 | (0,35-1,20 | 0,163 | |
| 2014 | 42 (51,9) | - | - | - | 0,87 | (0,46-1,63) | 0,658 | |
| 2015 | 44 (46,8) | - | - | - | 0,71 | (0,38-1,31) | 0,269 | |
| Exitus | ||||||||
| Fallecidos | 22 (88,0) | <0,001 | 4,91 | (1,36-17,72) | 0,015 | 8,22 | (2,42-27,90) | 0,001 |
| No fallecidos | 193 (47,1) | |||||||
| Características diagnósticas | Pacientes con DT | p-valor* | Modelo ajustado | Modelo sin ajustar | ||||
|---|---|---|---|---|---|---|---|---|
| n (%) | n=215 | OR | IC95% | p-valor | OR | IC95% | p-valor | |
| Ámbito diagnóstico | ||||||||
| Atención Primaria | 79 (40,3) | 0,001 | ||||||
| Atención Especializada | 136 (56,9) | 2,80 | (1,62-4,86) | <0,001 | 1,99 | (1,35-2,93) | <0,001 | |
| Mecanismo de transmisión | ||||||||
| Heterosexual | 130 (48,9) | n.s. | 0,688 | 0,801 | ||||
| HSH | 47 (48,5) | 1,25 | (0,71-2,18) | 0,572 | 0,98 | (0,62-1,57) | 0,944 | |
| UDVP | 12 (60,0) | 1,06 | (0,36-3,13) | 0,588 | 1,57 | (0,62-3,96) | 0,340 | |
| Materno-fetal | 3 (42,9) | |||||||
| No conocido | 23 (51,1) | 1,21 | (0,59-2,48) | 0,625 | 1,09 | (0,58-2,06) | 0,781 | |
| Nivel asistencial | Pacientes con DT | p-valor* | Modelo ajustado | Modelo sin ajustar | ||||
|---|---|---|---|---|---|---|---|---|
| n (%) | n=212 | OR | IC95% | p-valor | OR | IC95% | p-valor | |
| Atención Primaria | ||||||||
| Ninguna consulta | 12 (54,5) | n.s. | 0,518 | 0,775 | ||||
| Una consulta | 11 (55,0) | 1,17 | (0,29-4,69) | 0,819 | 1,02 | (0,30-3,44) | 0,976 | |
| Más de una consulta | 189 (49,0) | 0,71 | (0,25-1,98) | 0,508 | 0,80 | (0,34-1,89) | 0,611 | |
| Urgencias | ||||||||
| No visitas | 47 (35,6)A | 0,001 | 0,059 | <0,001 | ||||
| Una visita | 57 (51,8)B | 2,07 | (0,98-4,37) | 0,056 | 1,95 | (1,16-3,26) | 0,012 | |
| Más de una visita | 108 (58,1)B | 2,38 | (1,15-4,93) | 0,019 | 2,20 | (1,58-3,97) | <0,001 | |
| Ingreso hospitalario | ||||||||
| Ningún ingreso | 167 (47,3) | 0,046 | ||||||
| Uno o más ingresos | 45 (60,0) | 1,19 | (0,66-2,12) | 0,563 | 1,67 | (1,01-2,77) | 0,047 | |
| Número de ODP | ||||||||
| Ninguna ODP | 19 (32,2)A | <0,001 | 0,021 | 0,001 | ||||
| Una ODP | 24 (38,1)A | 1,67 | (0,28-3,07) | 0,902 | 1,30 | (0,61-2,73) | 0,469 | |
| Más de una ODP | 169 (55,2)B | 2,65 | (1,01-6,93) | 0,047 | 2,60 | (1,44-4,69) | 0,002 | |
Se toma como modalidad de referencia la primera categoría en el caso de que haya más de dos categorías. En variables dicotómicas se indica el valor de la variable que se contrasta en relación al valor complementario.
DT: diagnóstico tardío; HSH: hombres que mantienen relaciones sexuales con hombres; IC: intervalo de confianza; n.s.: no significativo; ODP: oportunidades diagnósticas perdidas; OR: odds ratio; UDVP: usuarios de drogas vía parenteral.
La población diagnosticada en AE presentó mayor prevalencia de DT. No hubo significación estadística en la prevalencia de DT por sexos, provincias, años a estudio o entre los diferentes mecanismos de transmisión de la enfermedad, pese a que el 60% de los nuevos diagnósticos VIH/sida que se contagiaron mediante el uso de drogas inyectadas presentaron criterios de DT (tabla 3).
Los 428 nuevos diagnósticos de infección por VIH/sida en el periodo 2011-2015 generaron un total de 7.475 consultas entre AP, servicios de Urgencias, ingresos hospitalarios y consultas de AE en los 3 años previos al diagnóstico. El 65% de esas consultas se realizaron en AP, el 12,2% en Urgencias, el 1,2% durante ingresos hospitalarios y el 21,6% en consultas de AE.
El número medio de consultas en AP, Urgencias y en AE de cada nuevo caso de infección por VIH/sida fue de 17,2 (DE: 14,7): 11,4 consultas en AP (DE: 9,9), 2,1 valoraciones en Urgencias (DE: 3,0) y 3,7 consultas en AE (DE: 5,7).
Las consultas de especialistas más frecuentadas fueron: primero el conjunto de especialidades puramente quirúrgicas, segundo Dermatología y tercero Digestivo, representando el 34,6% del total de consultas en este ámbito sanitario.
Uno de cada 5 nuevos casos de VIH/sida estuvo ingresado en los 3 años previos al diagnóstico (media: 0,2; DE: 0,5). Los 3 servicios donde más ingresó nuestra población fueron, por orden: servicios quirúrgicos agrupados, Medicina Interna y Digestivo, representando más de la mitad del total de ingresos.
La prevalencia de DT aumentó cuanto mayor fue la frecuentación asistencial en servicios de Urgencias y mayor número de ingresos hospitalarios precisó nuestra población, previamente al diagnóstico de la enfermedad (tabla 3).
El 13,8% (59 casos) de los nuevos diagnósticos de infección por VIH/sida no presentaron ninguna ODP en los 3 años previos al diagnóstico de la enfermedad en ningún nivel asistencial, el 14,7% (63 casos) una única ODP y el 71,5% (306 casos) más de una ODP.
El DT aumentó cuanto mayor fue el número de ODP: el 32,2% de los afectados sin ninguna ODP presentaron criterios de DT, frente al 55,2% con más de una ODP en los 3 años previos al diagnóstico de infección por VIH/sida, apreciándose diferencias estadísticamente significativas entre ambos grupos (tabla 3).
En la tabla 3 se muestran aquellas variables que demostraron ser factores de riesgo asociados a la presencia de DT en la infección por VIH/sida:
- 1.
Se observa 2 veces más riesgo de presentar DT si pertenece al grupo de edad de 40 a 59 años con respecto al grupo de 13 a 24 años.
- 2.
Ser extranjero proporciona 2 veces más riesgo de presentar DT frente al paciente nacido en España (tabla 3).
- 3.
El riesgo de presentar DT aumenta 2 veces si el diagnóstico de la enfermedad procede del ámbito de la AE.
- 4.
Existe 2 veces más riesgo de comenzar con criterios de DT si se realiza alguna visita a Urgencias con respecto a no acudir ninguna vez.
- 5.
Aunque precisar algún ingreso hospitalario aumenta el riesgo de tener DT casi 2 veces, al ajustar el modelo por el resto de variables no resulta significativo.
- 6.
El presentar más de una ODP aumenta el riesgo de presentar DT casi 3 veces con respecto a los que no tienen ninguna ODP en los 3 años previos al diagnóstico de la enfermedad.
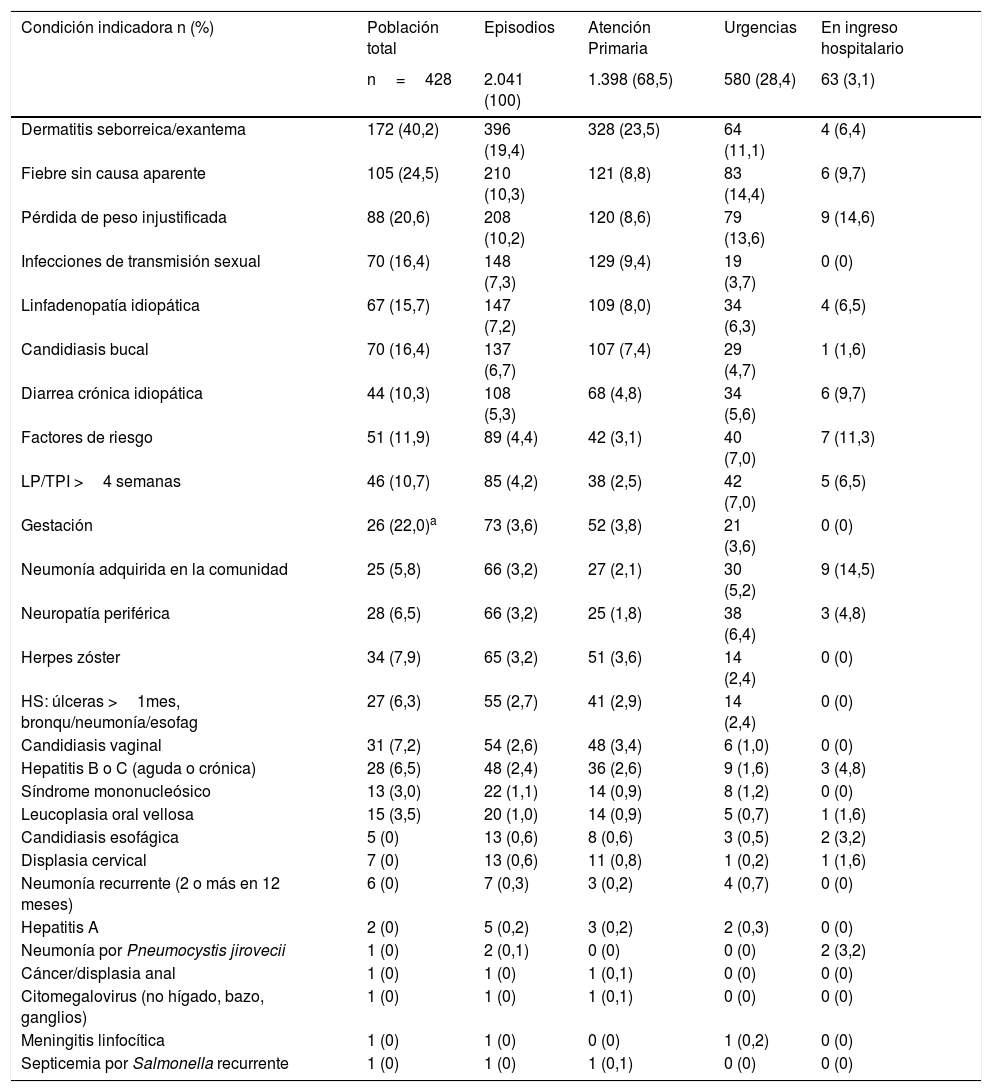
Las 5 CI más frecuentes que generaron más ODP en la población a estudio fueron: la dermatitis seborreica o exantema, la fiebre sin causa aparente, la pérdida de peso injustificada, las infecciones de transmisión sexual y la candidiasis bucal (tabla 4).
Prevalencia y número de oportunidades diagnósticas perdidas por cada condición indicadora de los nuevos diagnósticos de infección por VIH/sida en los diferentes niveles asistenciales
| Condición indicadora n (%) | Población total | Episodios | Atención Primaria | Urgencias | En ingreso hospitalario |
|---|---|---|---|---|---|
| n=428 | 2.041 (100) | 1.398 (68,5) | 580 (28,4) | 63 (3,1) | |
| Dermatitis seborreica/exantema | 172 (40,2) | 396 (19,4) | 328 (23,5) | 64 (11,1) | 4 (6,4) |
| Fiebre sin causa aparente | 105 (24,5) | 210 (10,3) | 121 (8,8) | 83 (14,4) | 6 (9,7) |
| Pérdida de peso injustificada | 88 (20,6) | 208 (10,2) | 120 (8,6) | 79 (13,6) | 9 (14,6) |
| Infecciones de transmisión sexual | 70 (16,4) | 148 (7,3) | 129 (9,4) | 19 (3,7) | 0 (0) |
| Linfadenopatía idiopática | 67 (15,7) | 147 (7,2) | 109 (8,0) | 34 (6,3) | 4 (6,5) |
| Candidiasis bucal | 70 (16,4) | 137 (6,7) | 107 (7,4) | 29 (4,7) | 1 (1,6) |
| Diarrea crónica idiopática | 44 (10,3) | 108 (5,3) | 68 (4,8) | 34 (5,6) | 6 (9,7) |
| Factores de riesgo | 51 (11,9) | 89 (4,4) | 42 (3,1) | 40 (7,0) | 7 (11,3) |
| LP/TPI >4 semanas | 46 (10,7) | 85 (4,2) | 38 (2,5) | 42 (7,0) | 5 (6,5) |
| Gestación | 26 (22,0)a | 73 (3,6) | 52 (3,8) | 21 (3,6) | 0 (0) |
| Neumonía adquirida en la comunidad | 25 (5,8) | 66 (3,2) | 27 (2,1) | 30 (5,2) | 9 (14,5) |
| Neuropatía periférica | 28 (6,5) | 66 (3,2) | 25 (1,8) | 38 (6,4) | 3 (4,8) |
| Herpes zóster | 34 (7,9) | 65 (3,2) | 51 (3,6) | 14 (2,4) | 0 (0) |
| HS: úlceras >1mes, bronqu/neumonía/esofag | 27 (6,3) | 55 (2,7) | 41 (2,9) | 14 (2,4) | 0 (0) |
| Candidiasis vaginal | 31 (7,2) | 54 (2,6) | 48 (3,4) | 6 (1,0) | 0 (0) |
| Hepatitis B o C (aguda o crónica) | 28 (6,5) | 48 (2,4) | 36 (2,6) | 9 (1,6) | 3 (4,8) |
| Síndrome mononucleósico | 13 (3,0) | 22 (1,1) | 14 (0,9) | 8 (1,2) | 0 (0) |
| Leucoplasia oral vellosa | 15 (3,5) | 20 (1,0) | 14 (0,9) | 5 (0,7) | 1 (1,6) |
| Candidiasis esofágica | 5 (0) | 13 (0,6) | 8 (0,6) | 3 (0,5) | 2 (3,2) |
| Displasia cervical | 7 (0) | 13 (0,6) | 11 (0,8) | 1 (0,2) | 1 (1,6) |
| Neumonía recurrente (2 o más en 12 meses) | 6 (0) | 7 (0,3) | 3 (0,2) | 4 (0,7) | 0 (0) |
| Hepatitis A | 2 (0) | 5 (0,2) | 3 (0,2) | 2 (0,3) | 0 (0) |
| Neumonía por Pneumocystis jirovecii | 1 (0) | 2 (0,1) | 0 (0) | 0 (0) | 2 (3,2) |
| Cáncer/displasia anal | 1 (0) | 1 (0) | 1 (0,1) | 0 (0) | 0 (0) |
| Citomegalovirus (no hígado, bazo, ganglios) | 1 (0) | 1 (0) | 1 (0,1) | 0 (0) | 0 (0) |
| Meningitis linfocítica | 1 (0) | 1 (0) | 0 (0) | 1 (0,2) | 0 (0) |
| Septicemia por Salmonella recurrente | 1 (0) | 1 (0) | 1 (0,1) | 0 (0) | 0 (0) |
HS: úlceras >1 mes, bronqu/neumonía/esofag: herpes simple como agente causal de úlceras crónicas de más de un mes de duración, bronquitis, neumonía o esofagitis; LP/TPI >4 semanas: leucopenia/trombocitopenia idiopática de más de 4 semanas de duración.
Más de dos terceras partes (68,5%) del total de ODP se dieron en AP (tabla 4). Es decir, 1.398 CI que justificaron una prueba de VIH pasaron desapercibidas para los médicos de AP. Casi un tercio (28,4%) del total de ODP se dieron en servicios de Urgencias y un 3,1% durante ingresos hospitalarios, diagnosticándose la enfermedad posteriormente.
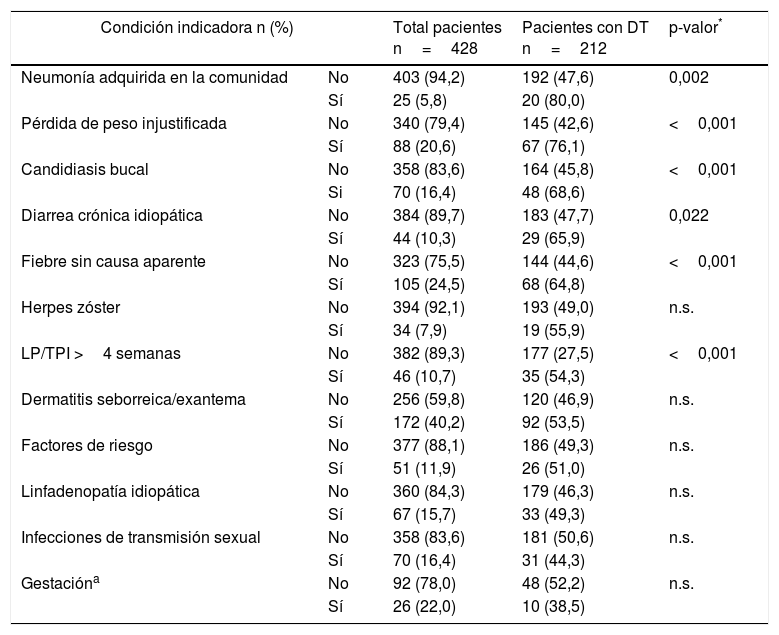
En la tabla 5 se muestra el número y la proporción de pacientes con DT por cada una de las CI más prevalentes en la población a estudio. Existen diferencias estadísticamente significativas en la prevalencia de DT en la población que presentó, previamente al diagnóstico de VIH/sida: neumonía adquirida en la comunidad, pérdida de peso injustificada, candidiasis bucal, diarrea crónica idiopática, fiebre sin causa aparente y leucopenia o trombocitopenia idiopática de más de 4 semanas de duración, frente a la población con DT que no presentó dichas CI.
Prevalencia de las condiciones indicadoras que generaron más oportunidades diagnósticas perdidas en la población con diagnóstico tardío
| Condición indicadora n (%) | Total pacientes n=428 | Pacientes con DT n=212 | p-valor* | |
|---|---|---|---|---|
| Neumonía adquirida en la comunidad | No | 403 (94,2) | 192 (47,6) | 0,002 |
| Sí | 25 (5,8) | 20 (80,0) | ||
| Pérdida de peso injustificada | No | 340 (79,4) | 145 (42,6) | <0,001 |
| Sí | 88 (20,6) | 67 (76,1) | ||
| Candidiasis bucal | No | 358 (83,6) | 164 (45,8) | <0,001 |
| Si | 70 (16,4) | 48 (68,6) | ||
| Diarrea crónica idiopática | No | 384 (89,7) | 183 (47,7) | 0,022 |
| Sí | 44 (10,3) | 29 (65,9) | ||
| Fiebre sin causa aparente | No | 323 (75,5) | 144 (44,6) | <0,001 |
| Sí | 105 (24,5) | 68 (64,8) | ||
| Herpes zóster | No | 394 (92,1) | 193 (49,0) | n.s. |
| Sí | 34 (7,9) | 19 (55,9) | ||
| LP/TPI >4 semanas | No | 382 (89,3) | 177 (27,5) | <0,001 |
| Sí | 46 (10,7) | 35 (54,3) | ||
| Dermatitis seborreica/exantema | No | 256 (59,8) | 120 (46,9) | n.s. |
| Sí | 172 (40,2) | 92 (53,5) | ||
| Factores de riesgo | No | 377 (88,1) | 186 (49,3) | n.s. |
| Sí | 51 (11,9) | 26 (51,0) | ||
| Linfadenopatía idiopática | No | 360 (84,3) | 179 (46,3) | n.s. |
| Sí | 67 (15,7) | 33 (49,3) | ||
| Infecciones de transmisión sexual | No | 358 (83,6) | 181 (50,6) | n.s. |
| Sí | 70 (16,4) | 31 (44,3) | ||
| Gestacióna | No | 92 (78,0) | 48 (52,2) | n.s. |
| Sí | 26 (22,0) | 10 (38,5) | ||
DT: diagnóstico tardío; LP/TPI >4 semanas: leucopenia/trombocitopenia idiopática de más de 4 semanas de duración; n.s.: no significativo.
La incidencia de nuevos diagnósticos de infección por VIH/sida en Aragón en el periodo 2011-2015 fue de 6,5 casos por cada 100.000 habitantes, inferior a la calculada en España y a nivel mundial12,13, y similar a la estimada en Europa14 en el mismo año. La incidencia de infección por VIH/sida fue 5 veces superior en la población extranjera que en la población autóctona, sin embargo, es necesario mencionar que, para el cálculo de este dato, se tuvieron en cuenta los datos demográficos del IAEST11 (basados en el Padrón Municipal), organismo que no incluye a los extranjeros en situación irregular. No existen censos reales de la población extranjera en España en todas las situaciones respecto a la legalidad, por lo que creemos que existe una posible sobrestimación de la incidencia de infección por VIH/sida en la población extranjera en nuestro trabajo.
Considerando que la demora en la notificación es similar en los últimos años, la incidencia global en nuestro estudio, una vez comunicados al SINIVIH en Aragón todos los nuevos diagnósticos de VIH/sida en el periodo a estudio, sería de 7,7 casos por cada 100.000 habitantes.
El DT fue ligeramente superior al conjunto de Europa y España12,14,15. Estas diferencias pueden deberse al mayor porcentaje de población procedente de regiones endémicas, que en nuestro estudio presentó una mayor inmunodepresión al diagnóstico de la enfermedad.
La proporción de mujeres diagnosticadas de infección por VIH/sida fue superior en nuestro estudio que en España y Europa12,14, e inferior a la estimada a nivel mundial13. Estas diferencias con España y Europa se deben al mayor porcentaje de mujeres afectadas procedentes de otros países (65,3%).
El grupo de edad más frecuente fue el de 25 a 39 años. Entre los extranjeros, los procedentes del África subsahariana y Latinoamérica fueron los grupos más numerosos, situaciones similares a las de España y Europa12,14,15. El porcentaje de población extranjera fue ligeramente superior al de España y Europa12,14,15. Estas diferencias pueden deberse también a la influencia que ejerce en nuestro estudio la mayor proporción de mujeres procedentes de otros países. El mecanismo de transmisión principal de nuestra población fue el heterosexual seguido de la transmisión HSH, situación inversa a la observada en España y Europa12,14,15. La influencia de la población subsahariana y del África del Norte, así como la mayor proporción de mujeres en nuestro estudio, podría justificar estas diferencias.
La proporción de pacientes diagnosticados de infección por VIH/sida en AP fue superior a la hallada por Mahendran et al.16 en Reino Unido, país que cuenta con un sistema sanitario público similar. En este sentido la AP es el recurso sanitario más frecuentemente utilizado, por lo que cabe esperar una proporción de nuevos casos de la enfermedad, diagnosticados en este nivel asistencial, superior a la de muchas regiones del mundo con sistemas sanitarios más privativos. Las características de la sanidad en España permiten el acceso de la población extranjera en situación irregular únicamente ante un problema emergente de salud en servicios de urgencias.
El DT afectó por igual a ambos géneros y aumentó cuanto mayor fue la edad al momento del diagnóstico de la enfermedad. El DT fue también mayor en la población extranjera (especialmente en aquellos procedentes del África subsahariana y Latinoamérica), en los fallecidos durante el primer año desde el diagnóstico de la enfermedad y en los usuarios de drogas vía parenteral (UDVP). Estas mismas situaciones se repitieron en España y Europa12,14,15.
La supervivencia al año de nuestra muestra fue ligeramente inferior a la de España15 y superior a la de las investigaciones revisadas, cuyas poblaciones presentaron mayor DT17-19. Además, los avances terapéuticos en el TAR han contribuido también a un aumento en la supervivencia20,21.
Oportunidades diagnósticas perdidasEL 86,2% de nuestra población a estudio presentó al menos una ODP en los 3 años previos al diagnóstico de infección por VIH/sida. Al comparar el número de ODP de nuestra población con el resto de investigaciones, las diferencias son también variables: Levy et al.22, con una población que presentó menor prevalencia de DT (33,2%), hallaron en todos los casos al menos una ODP en los 5 años previos al diagnóstico de la enfermedad. Sin embargo, Wohlgemut et al. (36,8%)23, Rivero et al. (49,1%)24, Gullón et al. (46,6%)25 y Joore et al. (58,8%26 y 60,7%27) encontraron una proporción de casos con al menos una ODP menor a la de nuestro estudio. Estas diferencias se deben a las características de la muestra y al tiempo de búsqueda de ODP previamente al diagnóstico de la enfermedad. En la mayoría de investigaciones referenciadas, la muestra presentó menor DT y la búsqueda de ODP fue inferior a 3 años, por lo que cabe esperar un número menor de ODP.
La distribución de ODP por nivel asistencial de nuestra población se asemeja a la frecuentación si la clasificación se simplifica en AP y AE. La proporción de ODP (tabla 4) en AP en nuestro trabajo fue del 68,5%, inferior a la hallada por Gullón et al.25 (79,3%) y superior a la encontrada por Rivero et al.24 (47,2%) en dos estudios realizados en España. La proporción de ODP en AP fue inferior en otros estudios22,23,28,29 desarrollados fuera de España. Esta situación parece razonable considerando las características de nuestro sistema sanitario y la mayor frecuentación en AP.
Las prevalencias de ODP asociadas a las mencionadas 5 CI más frecuentes de nuestro estudio fueron superiores a las encontradas por la mayor parte de autores22-25,29, salvo por Ellis et al., cuya población a estudio presentó mayor inmunodepresión al diagnóstico de la enfermedad (DT: 71,1%). Existe una fuerte asociación entre el DT y mayor frecuencia de aparición de CI previamente al diagnóstico de VIH/sida. En cambio, no hemos encontrado trabajos que relacionen la prevalencia de DT por cada una de las CI.
Teniendo en cuenta los excelentes resultados del screening VIH en el embarazo, siendo una prueba coste-efectiva13,30, y que los servicios quirúrgicos fue el conjunto de especialidades donde más ingresó y consultó nuestra población previamente al diagnóstico de infección por VIH/sida, creemos que una medida eficaz para mejorar el diagnóstico precoz es el screening VIH en todo preoperatorio.
Aunque la dermatitis seborreica/exantema y la fiebre sin causa aparente fueron las CI más frecuentes, la neumonía adquirida en la comunidad y la pérdida de peso injustificada fueron las CI que se asociaron a mayor DT, por lo que esperamos que la difusión de las guías actuales para la realización de VIH en CI9,10, principalmente en AP, favorezca el progresivo incremento del ofrecimiento de la prueba VIH bajo CI. Hay que mencionar que, las guías utilizadas para la definición de CI fueron publicadas en 2013 y 2014, y el estudio incluye casos diagnosticados en el periodo 2011-2015, por lo que estas recomendaciones no pudieron ser tomadas en cuenta por los profesionales sanitarios antes de su publicación. Es decir, algunas de las CI incluidas no eran consideradas como tales antes del año 2013.
El presente estudio presenta limitaciones. Al tratarse de un estudio observacional retrospectivo, en el que se revisaron las historias clínicas informatizadas de cada paciente, se ha podido perder información no reflejada en la HCE. Otra limitación es el retraso en la notificación al SINIVIH. Este problema se da en todas las comunidades autónomas desde hace años en España, por lo que nuevos casos de infección por VIH/sida notificados posteriormente al año 2015, posiblemente correspondan a nuestro periodo a estudio. A la hora de valorar las ODP, no se tuvieron en cuenta aquellas que pudieron darse en consultas de AE, ya que en este último nivel asistencial la información se recoge aún en la historia física en papel. Del mismo modo, y siguiendo con el análisis de las ODP, cabe esperar que, al tratarse de un estudio que analiza aquellas CI que pasaron desapercibidas en el sistema público de salud de Aragón, no se han podido registrar todas las posibles ODP de pacientes atendidos paralelamente en el ámbito privado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nuestro más sincero agradecimiento a Don Javier Toledo Pallarés, por su colaboración en la redacción del presente estudio.