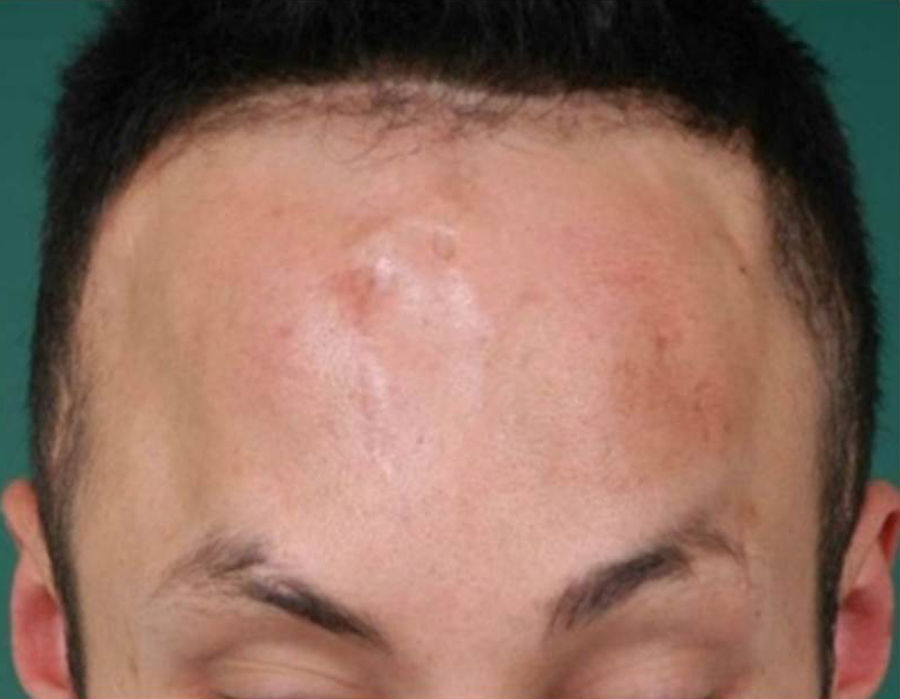
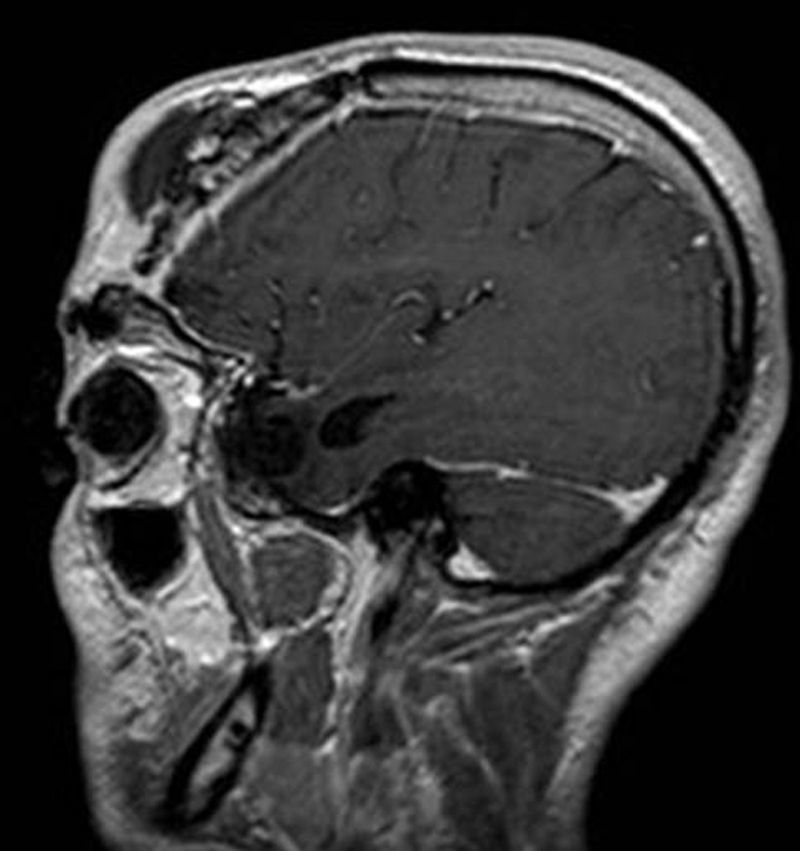
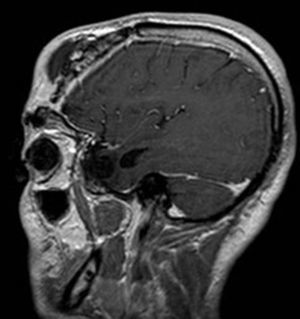
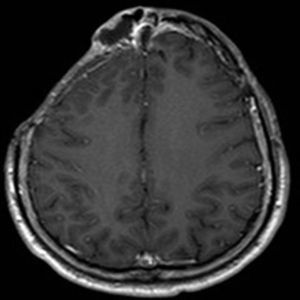
Varón de 32 años, usuario de drogas intranasales, que sufrió accidente de tráfico a los 18 años, con fractura conminuta del hueso frontal y supraorbitario derechos y, posteriormente, fístula recidivante de LCR, asociada a meningitis de repetición por H. influenzae y S. pneumoniae, que requirió hasta 3 intervenciones previas. En abril de 2011 ingresa con meningitis por S. pneumoniae, asociado a tumoración frontal fluctuante y absceso epidural frontal derecho (figs. 1 y 2).
Se decide realizar craneotomía frontal derecha y limpieza del seno, obteniéndose cultivos positivos para S pneumoniae; tras 6 semanas de tratamiento con ceftriaxona intravenosa, y un periodo asintomático sin recurrencias, se implanta craneoplastia frontal derecha (CustomBone®) en septiembre de 2012.
Tras un año asintomático, reingresa en noviembre de 2013 con nueva meningitis por S. pneumoniae, con absceso epidural anterior subyacente a la craneoplastia, requiriendo retirada de la misma, desbridamiento del seno frontal derecho, y tratamiento intravenoso con ceftriaxona y posterior secuenciación a levofloxacino oral. Por intolerancia requiere cambio a clindamicina, que recibe hasta completar 6 meses de tratamiento (junio de 2014).
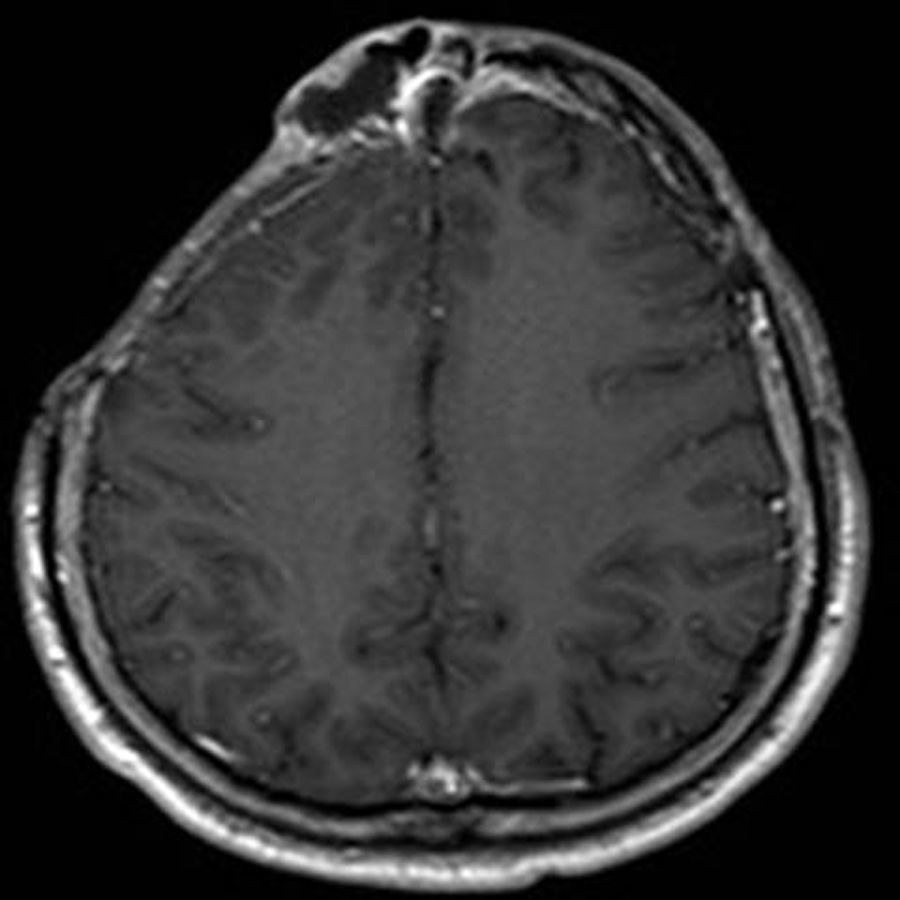
EvoluciónReingresa en octubre de 2014 por reaparición de tumoración fluctuante con supuración espontánea a nivel supranasal y cultivos positivos para S. coagulasa negativo. Tras la instauración de vancomicina+ceftriaxona, y a pesar de no objetivarse en la RMN cerebral claras colecciones intracraneales (fig. 3), se realiza nueva craneotomía frontal, limpieza, desbridamiento de los senos frontal izquierdo, supranasal y supraorbitario derecho residual, y sellado con cera con vancomicina y gentamicina. Los cultivos intraoperatorios resultan negativos y la PCR 16S universal indetectable, por lo que se completa tratamiento intravenoso durante 6 semanas con teicoplanina 600mg/24h IV y ceftriaxona 2g/12h.
Comentario finalLa osteomielitis supurada del hueso frontal, también llamada Pott's Puffy Tumor (tumor blando de Pott) es una entidad infrecuente, poco conocida y poco descrita en la literatura médica, consistente en una tumoración fluctuante en región frontal secundaria a un absceso subperióstico debido a una osteomielitis del hueso frontal. Es más frecuente en niños y adolescentes, en los que el factor predisponente más común es la sinusitis frontal, tanto aguda como crónica1. Sin embargo, en adultos es una entidad infrecuente, destacando como factores de riesgo más frecuentes la presencia de traumatismo frontal, craneotomía o craneoplastia previa, mastoiditis, abuso de drogas vía nasal, infección dental y sinusitis etmoidal2,3.
La patogenia de esta entidad guarda estrecha relación con la peculiar anatomía de los senos y la facilidad de propagación a través del drenaje venoso de la mucosa del seno frontal hacia el díploe del hueso. Las soluciones de continuidad en la pared del seno secundarias a los factores de riesgo descritos, facilitan la progresión de la infección. La presentación varía según el área de expansión de la infección, pudiendo presentarse como tumoración en región frontal sin extensión intracraneal en caso de progresar hacia la tabla externa del hueso frontal, como absceso epidural en caso de hacerlo hacia la tabla interna o como una celulitis orbitaria si se disemina hacia región supraorbitaria4,5.
El diagnóstico se basa en los hallazgos clínicos y radiológicos. La presentación clínica habitual en adultos es fiebre, rinorrea purulenta, celulitis frontal u orbitaria, tumoración fluctuante o fístula frontal, o clínica neurológica en forma de meningitis o síntomas focales frontales3.
El TAC es la prueba de elección para el diagnóstico de la osteomielitis del hueso frontal, y la RMN es de gran utilidad para identificar complicaciones intracraneales. La gammagrafía con leucocitos marcados puede ser útil en el seguimiento de la respuesta al tratamiento6.
Los gérmenes implicados en la patogenia del cuadro son fundamentalmente los presentes en la flora saprófita de los senos, describiéndose fundamentalmente infecciones por S. aureus, Streptococcus sp., anaerobios, Gram negativos y hongos2.
El tratamiento se basa en un planteamiento combinado médico-quirúrgico: tratamiento antibiótico precoz de amplia cobertura antimicrobiana, además de una limpieza de colecciones mediante abordaje quirúrgico (externo o endoscópico) según la localización y extensión de las complicaciones7.
El pronóstico es variable, y está determinado por las posibles secuelas neurológicas y por la alta probabilidad de recurrencias, asociadas a morbilidad importante debido a la necesidad de múltiples cirugías, como en el caso presentado3,8.
FinanciaciónLos autores declaran no haber recibido ningún tipo de financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Nuestro agradecimiento a los clínicos implicados en el caso que figuran como coautores, así como a todos los demás clínicos que contribuyeron al tratamiento de este paciente en sus múltiples reingresos.