Se presenta el caso clínico de un hombre de 87años con prurigo crónico sin tratamiento cutáneo.
El objetivo es aplicar un plan de cuidados individualizado que permita, basándose en las últimas evidencias, conseguir la integridad cutánea al encontrarse deteriorada y así mejorar su calidad de vida debido al fracaso actual del abordaje de la patología.
Se identificaron varias etiquetas diagnósticas NANDA Internacional utilizando la herramienta online NNNConsult y se planificaron los resultados esperados junto con las intervenciones enfermeras planificadas.
El plan de cuidados muestra la dificultad intrínseca de una patología multifactorial poco conocida y poco frecuente pero que conlleva una notable afectación de la calidad de vida y de la integridad cutánea cuando, además, en la actualidad están emergiendo nuevos abordajes de tratamientos inexplorados por pacientes y profesionales. Esta situación hace necesaria la exposición y la formación de casos como el que se presenta, la actualización de vías de tratamiento, la implicación real de los profesionales para una adaptación, individualización y búsqueda continua para suplir las necesidades y problemas que padecen las personas a las que cuidamos, así como la necesidad de conocer nuevos enfoques cutáneos.
Este trabajo traza una línea de cuidados cutáneos respetuosos con la integridad cutánea, siguiendo las últimas evidencias, y señala el abordaje terapéutico médico sin profundizar, al no ser el objetivo del trabajo ni competencia de enfermería.
We present the clinical case of an 87-year-old man who presents with chronic prurigo without skin treatment.
The aim is to apply an individualized care plan that allows, based on the latest evidence, to achieve skin integrity, which is deteriorated, and improve its quality of life due to the current failure toad dress the pathology.
Several NANDA International diagnostic labels were identified using the NNNConsult online tool and the expected outcomes were plan along with the planned nursing interventions.
The care plan shows the intrinsic difficulty of a multifactorial pathology that is little known and rare but that entails a notable impact on the quality of life and skin integrity, especially when new treatment approaches are currently emerging that are un explored by patients and professionals. This situation makes it necessary to expose and train cases like the one presented, update treatment path ways, real involvement of professionals for adaptation, individualization and continuous search to meet the needs and problems suffered by the people we care for, as well as the need to know new skin approaches.
This work outlines a line of skin care that respects skin integrity, following the latest evidence, and points out the therapeutic medical approach without going into depth as it is not the aim of the work or nursing competence.
El término de prurigo crónico (PC) como concepto consensuado no aparece hasta el año 2018, cuando un grupo expertos del European Prurigo Project elaboró un documento en el que se recogían la definición, la terminología y la clasificación1. En él se establece como «enfermedad independiente definida por la presencia de prurito crónico y múltiples lesiones pruriginosas localizadas o generalizadas. El PC ocurre debido a una sensibilización neuronal al picor, es decir, una amplificación de la señalización pruriginosa en el sistema nervioso periférico y central, y el desarrollo de un ciclo de picor-rascado. El PC puede ser de origen dermatológico, sistémico, neurológico, psiquiátrico/psicosomático, multifactorial o indeterminado»1.
Se estima que la prevalencia de esta patología se encuentra infraestimada debido a la heterogeneidad en la etiología, la forma en la que se produce el prurito, así como la apariencia de las lesiones pruriginosas (pápulas y/o nódulos y/o placas escoriadas, descamativas y/o costrosas) y su modificación con la evolución de la enfermedad2, lo que constituye un reto en cuanto a los cuidados realizados a las personas que presentan esta entidad, requiriendo la necesidad de un manejo individualizado3. La distribución de las lesiones suele ser generalizada en zonas accesibles al rascado, a excepción de la zona interescapular, la región central de la espalda («signo de la mariposa»), la cara, las palmas de las manos y las plantas de los pies2.
El diagnóstico se basa en la anamnesis detallada y en la exploración física, donde destaca el prurito como síntoma inicial necesario. Aun así, a veces el diagnóstico no es tan sencillo y se precisa de una biopsia cutánea y/o dermatoscopia como prueba complementaria1,2.
Es una entidad que provoca un serio deterioro en la calidad de vida, siendo el prurito, las lesiones cutáneas originadas y la pérdida de sueño los aspectos más significativos que se ven afectados4.
El tratamiento varía, y a menudo requiere un enfoque multimodal: tratamiento sistémico como el dupilumab, la talidomida o la pregabalina5, corticoides tópicos6 y fototerapia7, entre otros.
Debido a que en la literatura básicamente se recogen enfoques farmacológicos, se expone un caso clínico de un paciente con PC sin adherencia al tratamiento en el que se proponen cuidados de enfermería.
ObjetivoElaborar un plan de cuidados individualizado en un paciente con PC basado en las últimas evidencias que permita mejorar el abordaje de esta patología, su adherencia, además de optimizar su integridad cutánea y la calidad de vida.
Descripción del casoHombre de 87 años sin alergias medicamentosas conocidas, pluripatológico, que ingresa por hematuria franca de 24horas de evolución e imposibilidad de sondaje de tres luces en su hospital de referencia, por lo que es trasladado a otro hospital, donde se procede a dicho sondaje sin incidencias y comienza terapia con lavado vesical continuo e ingreso en el servicio de urología.
Antecedentes personales: hipertensión arterial, fibrilación auricular permanente, hiperplasia benigna de próstata, fractura con aplastamiento de vértebra D11, hipoacusia con audífonos, quiste epidérmico fistulizado en brazo derecho (extirpado), pseudopoliglobulia, prurigo simple (desde 2016), no bebedor, epistaxis habitual y esplenomegalia. Intervenido de cataratas.
Medicación: Fortzaar® 100/25mg, atenolol 50mg, dutasterida 500μg, apixabán 2,5mg, alopurinol 300mg, omeprazol 20mg, digoxina 0,125mg, gemfibrozilo 900mg.
Vive con su esposa, quien es su cuidadora principal, y tienen ayuda de una cuidadora informal tres días a la semana.
Valoración generalAl ingreso se llevó a cabo una valoración de enfermería utilizando las 14 necesidades de Virginia Henderson. A pesar de abordar todas las necesidades alteradas en colaboración con otros profesionales sanitarios, este trabajo se centra en la evitación de peligros y en la higiene y la integridad de piel y mucosas. Como complemento de dicha valoración se utilizó:
- •
Escala de Barthel: 90 puntos (dependencia leve).
- •
Escala EMINA, obteniendo riesgo moderado (4 puntos. Estado mental: 0; Movilidad: 1; Humedad: 0; Nutrición 2; Actividad: 1).
- •
Escala MUST, con una puntuación superior a 2, detectándose riesgo alto de malnutrición.
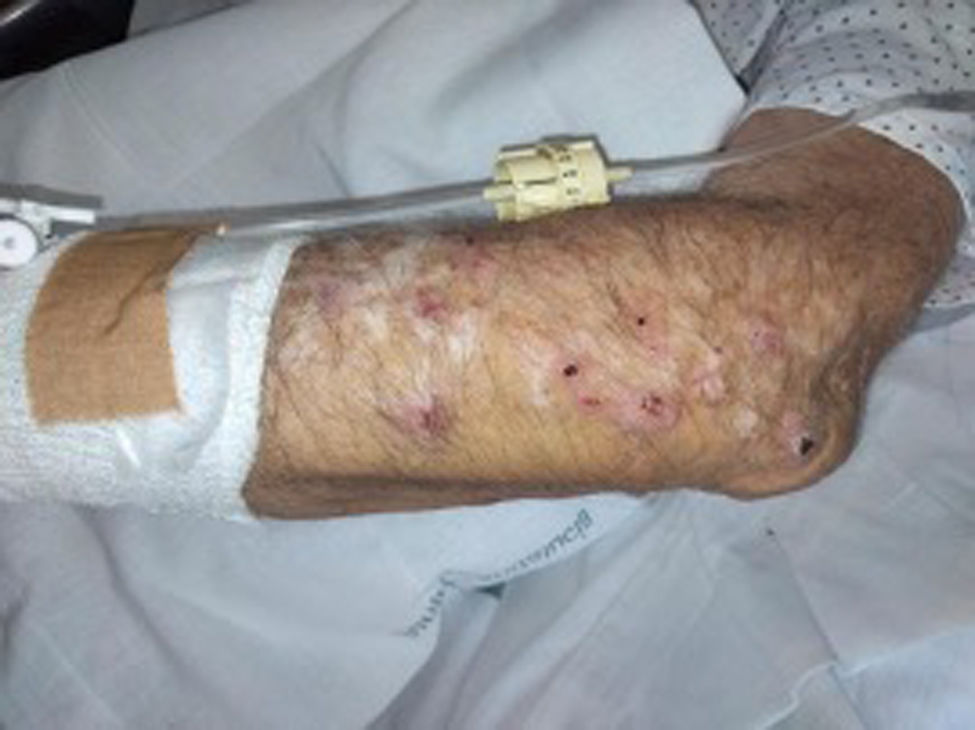
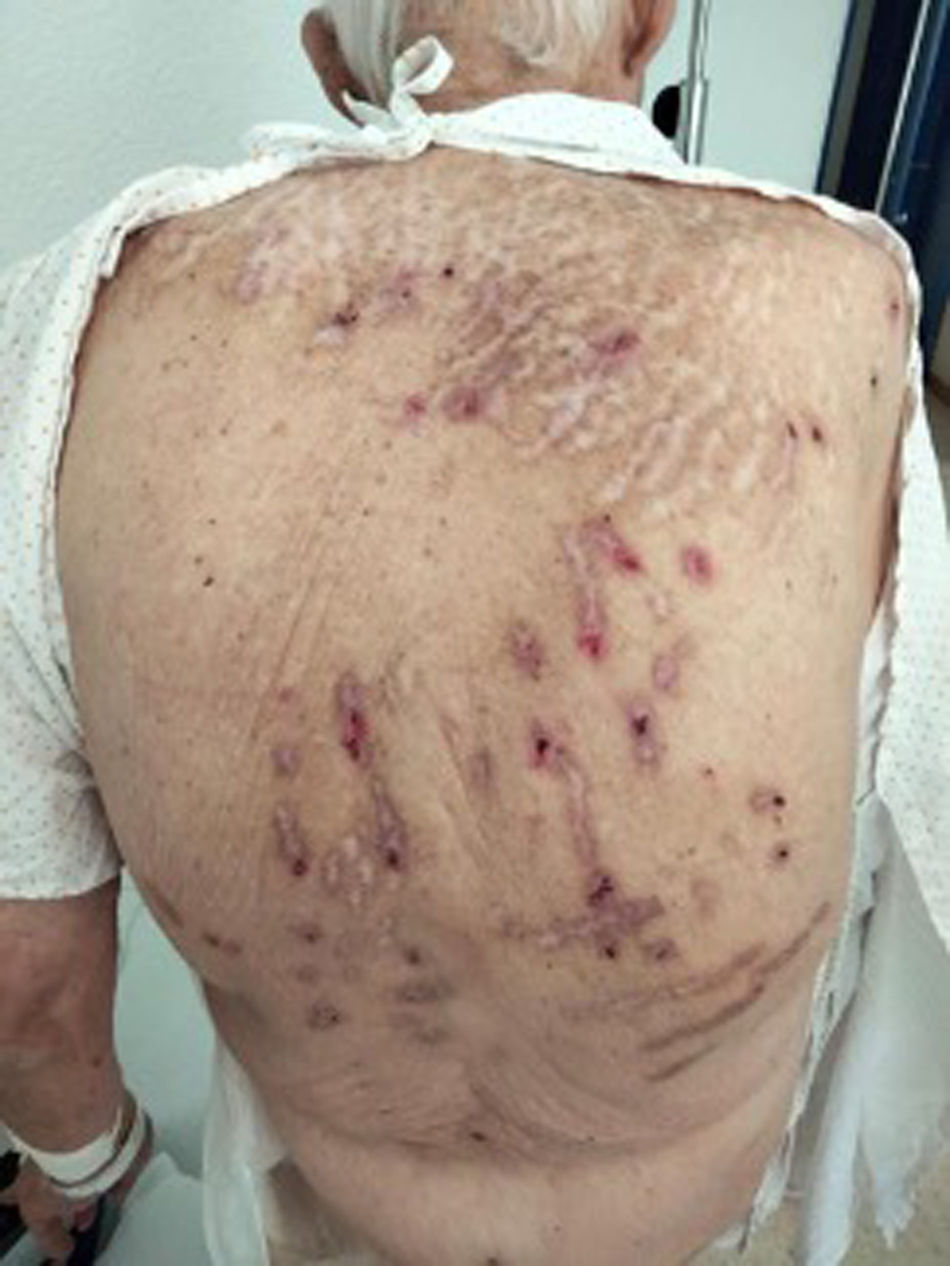
En la realización de la valoración minuciosa de la piel se observan múltiples lesiones escoriadas con bordes hiperpigmentados que producen intenso prurito cutáneo y, en consecuencia, rascado, de predominio en espalda, y en menor medida en ambos brazos (figs. 1 y 2), piernas y de comienzo en un glúteo con sangrado en sábanas continuo y exacerbación nocturna del rascado.
Para valorar de manera objetiva la gravedad y la eficacia de los tratamientos se pasaron la escala Investigator Global Assesment (IGA)8, específica para prurigo nodular en función del número de lesiones que presenta el paciente en un momento dado, desde 0 nódulos (aclarado) a más de 100 (grave); la Escala Verbal Numérica (EVN), que mide la percepción del dolor desde 0 (no dolor) hasta 10 (el peor dolor imaginable); y el Cuestionario de Salud SF-36, el cual ofrece una perspectiva general del estado de salud de la persona abordando diferentes dimensiones.
- •
Escala IGA: grave.
- •
Escala verbal numérica (EVN): 3.
- •
Cuestionario SF-36: función física (45/100); rol físico (0/100); dolor corporal (58/100); salud general (25/100); vitalidad (35/100); función social (88/100); rol emocional (0/100), y salud mental (84/100).
Tras estos hallazgos se revisa el tratamiento pautado por dermatología y seguimiento, se recopila la máxima información mediante entrevista al paciente y a su mujer, y se realiza una revisión de la literatura para poder llevar el abordaje más adecuado e individualizado.
En la historia clínica, en octubre de 2015 acude por prurito y lesiones vesículo-costrosas generalizadas de dos años de evolución. Le realizan biopsia y pautan:
- •
Tomar prednisona 30mg por la mañana y 15mg por la noche durante una semana. A continuación, 30mg diarios por la mañana otra semana, siguiendo con ¾ de 30mg otra hasta finalizar una última semana con ¼ de 30mg.
- •
Aplicar en las lesiones Fucibet® 20mg/g + 1mg/g crema por la noche (vigilar la presión arterial).
- •
Aplicar loción de aceite DK. Loción hidratante corporal intensa del laboratorio International Dermatologic Product, cuyos principales principios activos son lactato amónico y aceite de pepita de uva.
En enero de 2016 aparece registrado prurigo simple como juicio clínico tras estudio de dermatosis ampollosa pruriginosa y realización de biopsia.
Tras conocimiento de lo anterior y consulta con el paciente, nos comenta que no notó mejoría, a pesar de notificarlo a su médico de atención primaria (AP), y abandonó cualquier esperanza y/o solución.
Una vez realizada la valoración enfermera se identificaron las etiquetas diagnósticas NANDA, utilizando como soporte la plataforma online NNNConsult. Los diagnósticos identificados fueron los siguientes:
- •
Deterioro de la integridad cutánea relacionado con conocimiento inadecuado sobre el mantenimiento de la integridad tisular manifestado por presencia de lesiones pruriginosas, prurito y piel desgastada.
- •
Dolor crónico relacionado con agente lesivo manifestado por verbalización y expresión facial de dolor.
- •
Conocimientos deficientes relacionado con información inadecuada sobre medicación y proceso de enfermedad manifestado por conducta inapropiada y declaraciones incorrectas sobre el proceso de enfermedad.
- •
Riesgo de lesión relacionado con disminución de actividad física y pérdida de peso.
A partir de las etiquetas diagnósticas identificadas, se elabora un plan de cuidados donde se detallan los resultados esperados (NOC) y las intervenciones realizadas (NIC). Estos se recogen en el plan de cuidados individualizado de la tabla 1, utilizando la plataforma online NNNConsult, y se determina el valor cuantitativo para cada uno de los indicadores de resultados según una escala Likert de 5puntos.
Plan de cuidados individualizado
| NANDA | NOC | Indicadores | NIC | Actividades |
|---|---|---|---|---|
| (00047)Deterioro de la integridad cutánea | 1101Integridad tisular: piel y membranas mucosas | 110115Lesiones cutáneas.Puntuación 1 | 3660Cuidados de las heridas | • Aplicar una crema adecuada en la piel/lesión, según corresponda• Fomentar la ingesta de líquidos, según corresponda• Remitir al dietista• Enseñar al paciente o a los familiares los procedimientos de cuidado de la herida• Enseñar al paciente y a la familia los signos y síntomas de infección• Documentar la localización, el tamaño y el aspecto de la herida |
| 110113Integridad de la piel. Puntuación 2 | 3550Manejo del prurito | • Determinar la causa del prurito (dermatitis de contacto, trastorno sistémico o medicaciones)• Realizar una exploración física para identificar alteraciones en la piel (lesiones, ampollas, úlceras o abrasiones)• Aplicar cremas y lociones medicamentosas, según sea conveniente• Administrar antipruriginosos, según esté indicado• Administrar antagonistas opiáceos, según esté indicado• Aplicar crema antihistamínica, según sea conveniente• Aplicar frío para aliviar la irritación• Enseñar al paciente a evitar jabones y aceites de baño perfumados• Alentar al paciente a utilizar un humidificador en casa• Aconsejar al paciente a no utilizar ropa muy ceñida y tejidos de lana o sintéticos, decantándose por tejidos suaves• Enseñar al paciente a mantener las uñas cortas• Instruir al paciente para minimizar la sudoración evitando ambientes cálidos• Informar al paciente de la necesidad de limitar el baño a una o dos veces por semana, según sea conveniente• Instruir al paciente a que se bañe con agua tibia y a secarse bien• Enseñar al paciente a utilizar la palma de la mano para frotarse una amplia zona de la piel o a pellizcarse la piel suavemente con el pulgar y el dedo índice para aliviar el prurito | ||
| (00133)Dolor crónico | 2102Nivel del dolor | 210201Dolor referido.Puntuación 3 | 1415Manejo del dolor: crónico | • Realizar una valoración exhaustiva del dolor que incluya localización, aparición, duración, frecuencia e intensidad, así como los factores que lo alivian y lo provocan• Determinar el efecto del dolor en la calidad de vida (p.ej., sueño, apetito, actividad, cognición, estado de ánimo, relaciones, desempeño en el trabajo y desempeño de roles)• Evaluar la eficacia de las medidas de control del dolor mediante el seguimiento continuo de la sensación dolorosa• Estar atento a los signos de depresión (p.ej., insomnio, pérdida de apetito, falta de emociones o ideación suicida)• Utilizar un enfoque multidisciplinar para el manejo del dolor• Incorporar a la familia como medio de alivio del dolor, cuando sea posible |
| (000126)Conocimientos deficientes | 0307Autocuidados: medicación no parenteral | 30718Utiliza la medicación según prescripción.Puntuación 2 | 1800Ayuda con el autocuidado | • Considerar la edad del paciente al promover las actividades de autocuidado• Comprobar la capacidad del paciente para ejercer un autocuidado independiente• Enseñar a familia a fomentar la independencia, para intervenir solamente cuando el paciente no pueda realizar la acción dada• Establecer una rutina de actividades de autocuidado |
| 5616Enseñanza: medicamentos prescritos | • Informar al paciente acerca del propósito y acción de cada medicamento• Instruir al paciente acerca de la posología, vía y duración de los efectos de cada medicamento• Instruir al paciente acerca de la administración/aplicación adecuada de cada medicamento• Incluir a la familia/allegados | |||
| 5602Enseñanza: proceso de enfermedad | • Evaluar el nivel actual de conocimientos del paciente relacionado con el proceso de enfermedad específico• Revisar el conocimiento del paciente sobre su afección• Evitar las promesas tranquilizadoras vacías• Comentar las opciones de terapia/tratamiento• Describir el fundamento de las recomendaciones del control/terapia/tratamiento• Instruir al paciente sobre las medidas para prevenir/minimizar los efectos secundarios de la enfermedad, según corresponda• Enseñar al paciente medidas para controlar/minimizar los síntomas | |||
| (00035)Riesgo de lesión | 1009Estado nutricional: ingestión de nutrientes | 100901Ingestión calórica.Puntuación 1 | 1240Ayuda para ganar peso | • Fomentar el aumento de ingesta de calorías• Instruir sobre alimentos nutritivos de alto contenido calórico• Crear un ambiente agradable y relajado a la hora de la comida• Servir las comidas de forma agradable y atractiva• Determinar las preferencias del paciente respecto a las comidas, condimentos y temperatura preferidos |
Se proporcionó información tanto al paciente como a la cuidadora principal de otras consideraciones que pueden pasar desapercibidas para manejar el prurito, específico de esta patología, y que pueden ser beneficiosas, como atender a las condiciones climatológicas, ya que aquellos más cálidos pueden aumentar la sudoración, la irritación de la piel, el aumento del pH y, con ello, el prurito. En invierno se prefieren preparaciones en forma de pomada, mientras que en verano puede ser más adecuada la presentación en forma de crema, ya que la pomada puede provocar molestias con la obstrucción de los conductos sudoríparos. Se informó, del mismo modo, que diferentes partes del cuerpo pueden tener necesidades terapéuticas específicas9.
Se potenció la necesidad de llevar a cabo intervenciones tópicas no farmacológicas para el cuidado de la piel que promuevan la función barrera cutánea de nuestro paciente. Estas intervenciones iban dirigidas a tratar o prevenir la sequedad de la piel, el prurito y la mejora general de la barrera cutánea10:
- •
Utilización de limpiadores de la piel que contengan syndets o surfactantes anfotéricos en comparación con el agua y el jabón estándar, ya que mejoran la sequedad de la piel.
- •
Utilización de productos lipófilos sin enjuague que contienen humectantes que disminuyen la sequedad de la piel y reducen el prurito.
- •
Elección de productos con pH 4 ya que mejora la barrera cutánea.
- •
Formulaciones que contengan glicerina y vaselina reducen la incidencia de desgarros cutáneos (DC) que pueden aparecer en este tipo de piel.
Como complemento al tratamiento pautado, y al igual que se realiza con los DC, donde en gran medida influye la fragilidad cutánea debido a sus posibles similitudes en pro a mejorar las condiciones cutáneas, se podrían adoptar medidas en las tres áreas sugeridas por el International Skin Tear Advisory Panel (ISTAP)11: salud general, movilidad y piel, exponiéndose a continuación solo las que difieren y no han sido señaladas en la tabla 1.
Piel:
- •
Tratar la piel seca y utilizar un emoliente.
- •
Usar ropa protectora.
Movilidad:
- •
Evitar la fricción y el cizallamiento.
Salud general:
- •
Involucrar activamente al paciente y al cuidador en las decisiones asistenciales.
- •
Educar al paciente y al cuidador sobre el riesgo y la prevención de lesiones.
- •
Proteger de autolesiones.
- •
Promover un ambiente seguro.
El seguimiento de la evaluación de los resultados se llevó a cabo en tres días, debido a la pronta alta hospitalaria por la suspensión de terapia de lavado continuo y resolución de la hematuria, por lo que no se pudo objetivar una mejora evidente en los indicadores de resultados una vez planteado el plan de cuidados. Sin embargo, se informó al paciente y a la familia sobre la pertinencia de una nueva reevaluación de su patología, se realizó educación para la salud al paciente y a su cuidadora principal, y se envió un informe de continuidad de cuidados a su enfermera referente, contactándose con su médico de AP.
En la explicación de las intervenciones se incluyó la participación de la cuidadora principal; no obstante, consideramos primordial estimular el autocuidado del paciente, siendo este un objetivo terapéutico a seguir en la incorporación a la rutina de cuidados que precise.
DiscusiónEl tratamiento del PC es multimodal y abarca en la actualidad desde tratamientos tópicos (emolientes principalmente, corticosteroides, inmunomoduladores, capsaicina, anestésicos locales y antihistamínicos), combinándolos con terapias sistémicas (antihistamínicos, antagonistas/agonistas de opioides, antiepilépticos/neurolépticos, antagonista del receptor de serotonina, resina, inmunosupresores, inmunomoduladores, fármaco antiemético/antagonista de la sustanciaP, inmunosupresores, antidepresivos, fototerapia), sumado a terapias educativas y psicológicas. En desarrollo también se encuentran nuevas moléculas que podrían ser efectivas (anticuerpos monoclonales). Del mismo modo, el tratamiento debe adaptarse a la causa, a la gravedad del picor, al pH, a la zona del cuerpo, al estilo de vida, al clima y a la edad12.
El cuidado de la piel es una competencia fundamental de la práctica enfermera. Las estrategias de cuidados en nuestro paciente fueron dirigidas principalmente a la educación y el establecimiento de medidas no farmacológicas, por un lado específicas, para paliar algunas de las complicaciones derivadas de la patología del paciente, como puede ser el prurito, y por otro lado generales, para promover la barrera cutánea, evitar el riesgo de lesión y mejorar los conocimientos de su patología. Consideramos la necesidad de una correcta identificación y tratamiento posterior óptimos desde la etapa asistencial más temprana para evitar en la medida de lo posible la cronicidad y el avance del PC.
El efecto del PC en la calidad de vida de los pacientes no se ha dilucidado por completo, y obtener conocimientos de las experiencias y perspectivas de los pacientes requiere más investigación.
Entre las principales limitaciones de este trabajo hay que destacar que no se pudo realizar un seguimiento una vez planteado el plan de cuidados, por lo que no fue posible conocer la adherencia al régimen terapéutico y a las pautas dadas debido al alta por desaparecer la hematuria.
Como fortaleza, hay que reseñar que este caso clínico aporta una actualización sobre los cuidados a realizar en pacientes con PC, dado que este tipo de enfermedad y de lesiones no son muy frecuentes y resultan desconocidas para muchos profesionales, lo que no debiera implicar que se le reste importancia al impacto causado y que tengan derecho a unos cuidados basados en la evidencia, por lo que en este sentido ayuda al diagnóstico y al abordaje del PC. Realizar una actualización en el abordaje de esta patología puede ayudar a los profesionales y orientar a los pacientes en busca de una mejor salud y calidad de vida.
ConclusionesLa valoración de la piel debe ser holística y constante, independientemente del motivo de ingreso y/o contacto con el sistema sanitario, para así detectar las necesidades inmediatas de cuidados, aquellas que aún no hayan sido abordadas, y adelantarnos con su prevención a las posibles lesiones futuras. En personas mayores, sobre todo en aquellas con patología dermatológica, es particularmente importante establecer y promover recomendaciones claras para el cuidado de la piel. El enfoque no debe limitarse a la reparación y la recuperación de la piel, sino también al mantenimiento de su salud general, lo cual impacta directamente en el bienestar del paciente. La formación y la sensibilización son cruciales para el éxito en este cuidado, y, por lo tanto, para lograr buenos resultados en términos de salud. Además, es esencial subrayar la importancia de cada profesional involucrado en el cuidado de la salud (incluyendo técnicos auxiliares de enfermería, médicos, nutricionistas y fisioterapeutas, entre otros especialistas) para asegurar un enfoque completo y multidisciplinar del bienestar del paciente, sin olvidar el valioso papel de los cuidadores en este proceso.
Consideraciones éticasLa imagen fue tomada con el consentimiento del paciente y su mujer, además de contar con la autorización escrita para su uso docente y/o investigador.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.
Agradecemos a la persona que ha compartido su experiencia de vivir con esta patología.