Identificar los factores asociados a mortalidad intrahospitalaria, estimar la tasa de intubación y describir la mortalidad intrahospitalaria de mayores de 65 años que requirieron ventilación mecánica invasiva (VMI) en el servicio de urgencias.
MétodosEstudio de cohorte retrospectiva con pacientes mayores de 65 años, intubados en la central de emergencias del adulto entre 2016 y 2018 en un hospital de alta complejidad. Se consignaron datos demográficos, comorbilidades y scores de severidad al ingreso. Se realizaron análisis bivariado y multivariado con regresión logística en relación a mortalidad hospitalaria y posibles confundidores.
ResultadosUn total de 285 pacientes con media de 80 años requirieron VMI en urgencias durante una mediana de 3 días, y con media de 20 puntos de severidad según APACHE II. La tasa de VMI resultó 0,48% (IC95% 0,43-0,54), y 55,44% (158) fallecieron. Los factores asociados a mortalidad tras el ajuste por edad y sexo fueron: accidente cerebrovascular (OR 2,13; IC95%1,21-3,76), insuficiencia renal crónica (OR 4,38; IC95%1,91-10,04), índice de Charlson (OR 1,19; IC95%1,02-1,38), APACHE II (OR 1,07; IC95%1,02-1,12) y SOFA (OR 1,14; IC95%1,03-1,27).
DiscusiónNuestra tasa de VMI fue inferior a la declarada por Johnson et al. en Estados Unidos en 2018 (0,59%). La mortalidad intrahospitalaria de nuestro estudio superó la predicha por el score de APACHE II (40%) y de SOFA (33%), sin embargo fue consistente con la reportada por Lieberman et al. en Israel y Esteban et al. en Estados Unidos.
ConclusionesSi bien la tasa de requerimiento de VMI en el servicio de emergencias fue baja, más de la mitad fallecieron durante su hospitalización. Las enfermedades cerebrovasculares y renales preexistentes y los altos puntajes en el índice de comorbilidades y en los scores de gravedad al ingreso fueron predictores independientes para mortalidad intrahospitalaria.
To identify factors associated with in-hospital mortality, to estimate the intubation rate and to describe in-hospital mortality in patients over 65 years old with invasive mechanical ventilation (IMV) in the emergency department (ED).
MethodsRetrospective cohort study of patients over 65 years old, who were intubated in an ED of a high complexity hospital between 2016 and 2018. Demographic data, comorbidities, and severity scores on admission were described. Bivariate and multivariate analyses were performed with logistic regression according to mortality and possible confounders.
ResultsA total of 285 patients with a mean age of 80 years required IMV in the emergency department, for a median of 3 days, and with a mean APACHE II score of 20 points of severity. The IMV rate was .48% (95% CI .43-.54), and 55.44% (158) died. Mortality-associated factors after age and sex adjustment were stroke (OR 2.13; 95%CI 1.21-3.76), chronic kidney failure, (OR 4.,38; 95%CI 1.91-10.04), Charlson index (OR 1.19; 95%CI 1.02-1.38), APACHE II score (OR 1.07; 95%CI 1.02-1.12), and SOFA score (OR 1.14; 95%CI 1.03-1.27).
DiscussionOur IMV rate was lower than that stated by Johnson et al. in the United States in 2018 (.59%). In-hospital mortality in our study exceeded that predicted by the APACHE II score (40%) and SOFA (33%). However it was consistent with that reported by Lieberman et al. in Israel and Esteban et al. in the United States.
ConclusionsAlthough the IMV rate was low in the ED, more than half the patients died during hospitalization. Pre-existing cerebrovascular and renal diseases and high results in the comorbidities index and severity scores on admission were independent factors associated with in-hospital mortality.
El envejecimiento poblacional produjo un incremento de las consultas de ancianos en los servicios de urgencias. En el contexto de enfermedad crítica, pueden requerir manejo avanzado de la vía aérea como un procedimiento frecuente y de rápida decisión. Aunque la ventilación mecánica invasiva puede permitir la supervivencia en el período agudo, la mortalidad de este grupo etario es elevada. Algunos autores sugieren establecer cuidados limitados en los ancianos frágiles para evitar futilidad, pero no existen modelos predictivos locales en el ámbito de emergencias para dicha decisión.
Se identificaron como factores asociados a mortalidad intrahospitalaria a una alta carga de comorbilidad y de gravedad al ingreso, representadas por altos puntajes de Charlson, APACHE II y SOFA, independientemente de la edad y el sexo. Si bien la tasa de requerimiento de ventilación mecánica invasiva en el servicio de urgencias fue baja, más de la mitad de los pacientes ancianos fallecieron durante su hospitalización.
¿Implicaciones del estudio?Nuestros hallazgos son originales en el ámbito de urgencias y pueden ser disparadores de futuros estudios sobre predictores de mortalidad de ancianos en urgencias, con importantes implicaciones prácticas para la toma de decisiones en salud, tan necesaria en los escenarios de sobrecupo en urgencias.
En las últimas décadas el aumento de expectativa de vida ha ocasionado que los ancianos sean el grupo que más ha crecido en la mayoría de los países, tanto desarrollados como en vías de desarrollo1,2. La República Argentina es uno de los países más envejecidos de América Latina, donde la población mayor de 65 años aumentó de 7 a 10,20% entre 1970 a 20103. Este cambio demográfico va apareado con un incremento en la demanda de los servicios de salud, incluidos los servicios de emergencias4,5. En un estudio de Pines et al., reportaron un aumento de las consultas de pacientes mayores de 65 años del 26,6% en el período 2001-2009 en urgencias y del 131,3% de las admisiones a las unidades de cuidados intensivos (UCI)6. Además, este grupo etario no solamente ingresa en una condición más grave y compleja que los pacientes jóvenes, sino que también requiere internación de forma más frecuente y presenta un riesgo aumentado de eventos adversos2,7,8.
El manejo avanzado de la vía aérea es un procedimiento frecuente en pacientes críticos en urgencias9. Sin embargo, ha sido remarcado por varios autores que dicho ámbito no es diseñado para las necesidades de los adultos mayores2,4,5,10,11. Aunque la ventilación mecánica invasiva (VMI) puede permitir la supervivencia en el período agudo, la mortalidad intra- y extrahospitalaria de los pacientes ancianos es elevada9,12. En los sobrevivientes, la VMI puede ser prolongada, al igual que la estadía hospitalaria, con baja calidad de vida al alta y el consiguiente costo elevado en salud9. Por esta razón algunos autores sugieren establecer cuidados limitados en los ancianos frágiles para evitar futilidad1,13. Sin embargo, los argumentos que se usan para la adecuación terapéutica están basados en la edad, calidad de vida al alta o la probabilidad de supervivencia, siendo las últimas dos difíciles de predecir en urgencias1,14. Más aún, dos revisiones sistemáticas sugieren que los instrumentos disponibles en urgencias no deberían ser utilizados como predictores válidos de eventos adversos al alta en adultos mayores15,16. Algunos utilizan herramientas predictivas en las urgencias, de mortalidad intrahospitalaria; no utilizados en nuestro medio17–22. Asimismo la mayoría de los estudios sobre factores asociados a mortalidad en adultos mayores fueron realizados en países desarrollados o en pacientes internados en UCI10,23–28.
Por estas razones consideramos una meta importante de gestión hospitalaria explorar la frecuencia de esta problemática a nivel local en urgencias, así como describir las características y evolución de estos pacientes críticos, e identificar factores asociados al fallecimiento.
Justificación de la investigaciónSe desconoce cuál es la situación actual del paciente anciano con requerimiento de invasión de la vía aérea en nuestro ámbito. Conocer los factores asociados a la mortalidad intrahospitalaria en los pacientes mayores de 65 años nos permitirá, en un futuro, elaborar una herramienta predictiva para la toma de decisiones en salud, tan necesaria en los escenarios de sobrecupo en urgencias.
El objetivo del presente estudio es identificar factores asociados a mortalidad intrahospitalaria de adultos mayores de 65 años que requieren VMI en urgencias y estimar la tasa de este procedimiento en dicho ámbito.
Material y métodosDiseño y ámbito de estudio: observacional, monocéntrico, de tipo cohorte retrospectiva en la Central de Emergencias del Adulto (CEA) de un hospital de alta complejidad en la Ciudad de Buenos Aires, con una capita de 173.912 socios, siendo el 33% de los afiliados mayores de 65 años de edad. La CEA está constituida por tres áreas para la atención de pacientes mayores de 18 años, diferenciadas en orden decreciente de complejidad como «A», «B» y «C». La complejidad se define por la condición del paciente al ingreso mediante un triaje, que consiste en una valoración clínica y un breve interrogatorio. Recibe aproximadamente 500 consultas diarias. La intubación orotraqueal (IOT) se realiza en el área A siguiendo la secuencia rápida de intubación y en todos los casos, el kit de fármacos incluye la succinilcolina como agente para la parálisis neuromuscular29.
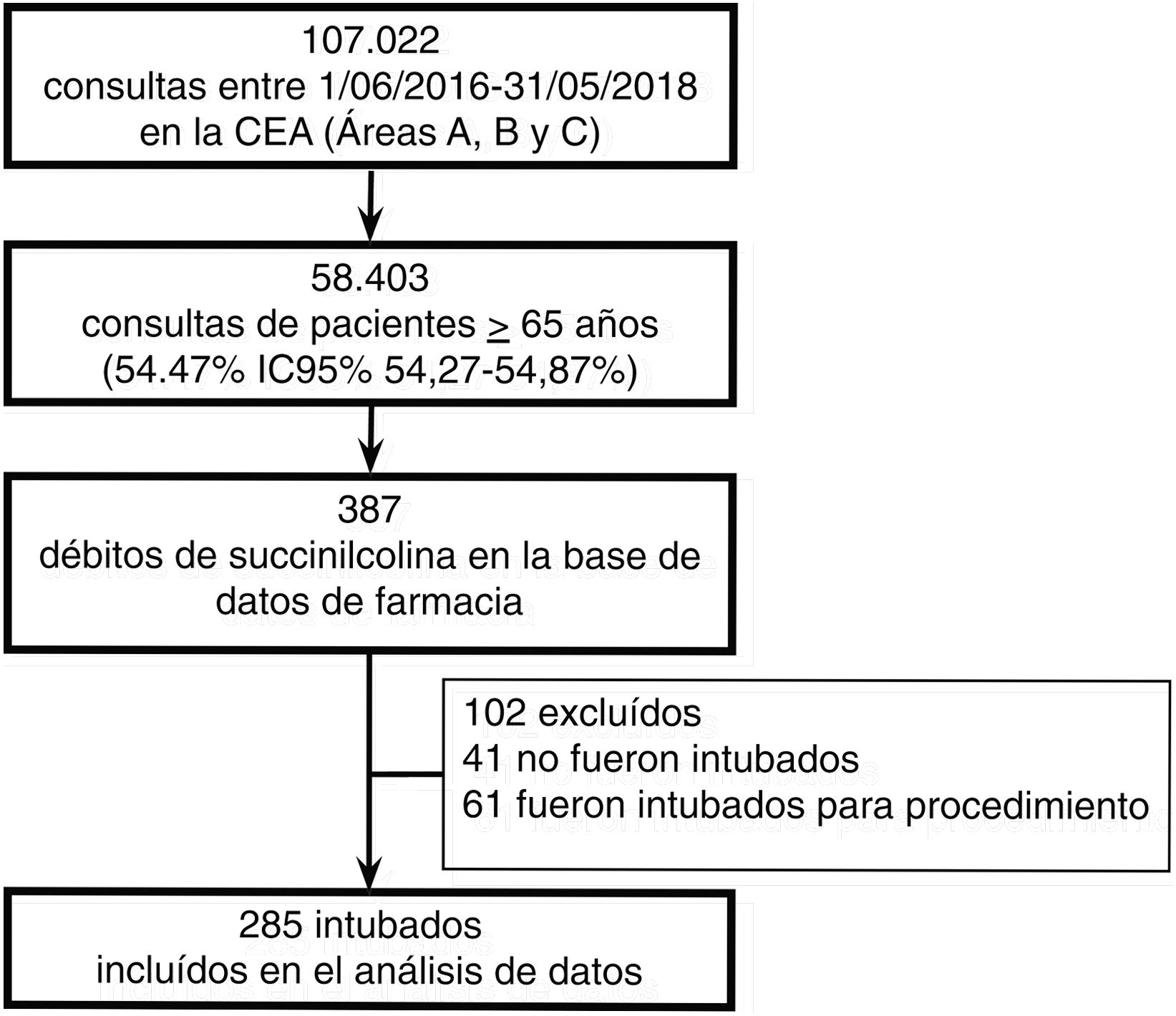
Población: todas las consultas consecutivas entre el 1 de junio de 2016 y 31 de mayo de 2018 en el servicio de emergencias de un hospital de alta complejidad, correspondientes a pacientes mayores o igual a 65 años, afiliados a la prepaga institucional. Se incluyeron todos los casos de IOT en CEA, los cuales se extrajeron desde bases de datos administrativas secundarias de alta calidad (débitos de succinilcolina de la base de datos administrativa de farmacia) y fueron revisados manualmente por investigadores. Se excluyeron dentro de esta definición aquellos pacientes con directivas anticipadas, aquellos con requerimiento de IOT para procedimiento (ejemplo: videoendoscopia digestiva alta de urgencia), quienes tuvieran cánula de traqueostomía previa, o aquellos que se derivaron intubados y con VMI de otro centro.
Variables: las variables independientes se dividieron en tres dominios: 1) aspectos sociodemográficos: edad y el sexo; 2) aspectos relacionados con el estado funcional previo y las comorbilidades: la capacidad funcional mediante el índice de Katz de independencia para actividades de la vida diaria (AVD)30 y Barthel, internación domiciliaria previa, consultas a la guardia e internaciones en el último año, antecedentes y carga de comorbilidad mediante el índice de Charlson al ingreso31; 3) aspectos relacionados con el estado agudo: diagnóstico principal, score de Acute Physiology and Chronic Health Evaluation (APACHE) II32, score de Sequential Organ Failure Assesment (SOFA)33 y días de VMI desde su intubación en urgencias. Para la estimación de la tasa de IOT, se definió el denominador como la totalidad de los pacientes mayores o iguales a 65 años que consultaron a la CEA durante el período del estudio, y el numerador a los casos de IOT de urgencia durante la atención en CEA, previamente definido. El seguimiento se realizó desde el ingreso a CEA hasta el alta o la muerte intrahospitalaria. La variable dependiente fue la mortalidad.
Análisis estadístico: las variables continuas se reportan como media y desvío estándar (DE) o mediana y rango intercuartil (RIC) según su distribución. Las variables categóricas se muestran como frecuencias absolutas y relativas con sus respectivos intervalos de confianza (IC95%). En el análisis bivariado se utilizaron T test (para medias), test de Mann-Whitney (para medianas) y chi cuadrado para categóricas. Se exploraron los factores asociados al fallecimiento mediante regresión logística. Se reportan odss ratio (OR) crudos y ajustados con sus respectivos IC95%. Se consideró significación estadística cuando el valor de p de una prueba fue menor de 0,05.
Consideraciones éticas: el estudio fue aprobado por el comité de ética institucional (CEPI#3782), y se realizó respetando las consideraciones relativas al cuidado de los participantes en investigación clínica incluidas en la Declaración de Helsinki y todas sus enmiendas. Por sus características (observacional, anónimo y sin intervención) se eximió de la necesidad de solicitar consentimiento informado. Toda la información fue obtenida de la historia clínica electrónica y fue usada por los investigadores con la más estricta confidencialidad de acuerdo con la normativa legal vigente Ley Nacional de Protección de Datos Personales 25.326/00 (Ley de Habeas data) y la Ley 26. 529 /09.
ResultadosUn total de 58.403 pacientes mayores de 65 años concurrieron a la CEA durante el período del estudio, y 285 requirieron VMI, arrojando una tasa de 0,48% (IC95% 0,43-0,54). En un análisis de sensibilidad que incluyó el denominador restringido a las áreas de atención de la CEA de mayor complejidad (que en nuestra institución denominamos A y B), la tasa aumentó al 1,97% (285/14421, con IC95% 1,76-2,21), figura 1.
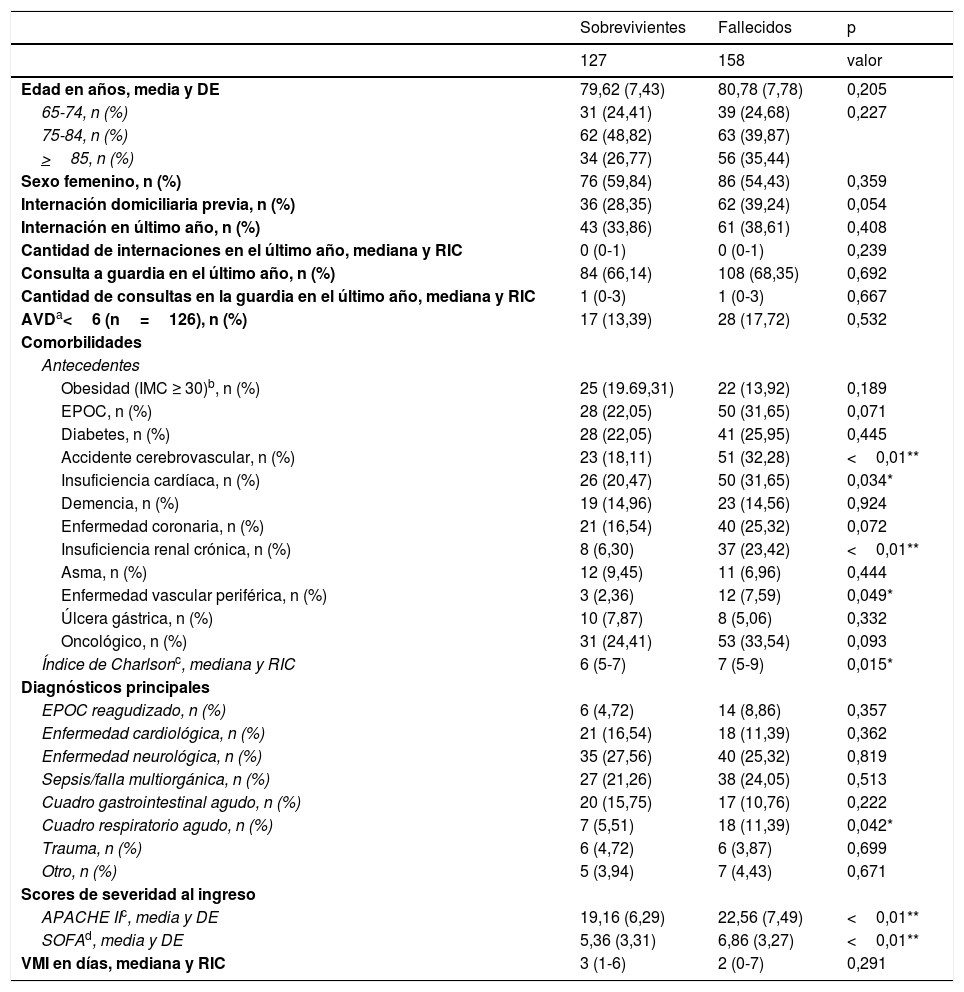
La tabla 1 muestra las características basales de los 285 pacientes que requirieron VMI en la CEA, que poseían una edad media de 80 años. Los motivos de VMI más frecuentes fueron por patología neurológica (26,30%), sepsis/falla multiorgánica (22,80%) y cardiológica (13,70%).
Características basales de la población
| n: 285 | |
|---|---|
| Edad en años, media y DE | 80,27 (7,63) |
| Sexo femenino, n (%) | 162 (56,84) |
| Internación domiciliaria previa, n (%) | 98 (34,39) |
| Internación en último año, n (%) | 104 (36,49) |
| Cantidad de internaciones en el último año, mediana y RIC | 0 (0-1) |
| Consulta a guardia en el último año, n (%) | 192 (67,37) |
| Cantidad de consultas a la guardia en el último año, mediana y RIC | 1 (0-3) |
| AVDa, mediana y RIC | 6 (3-6) |
| AVDa<6, n (%) | 45 (15,79) |
| Comorbilidades | |
| Antecedentes | |
| Obesidad (IMC ≥ 30)b, n (%) | 47 (16,49) |
| Enfermedad pulmonar obstructiva crónica, n (%) | 78 (27,37) |
| Diabetes, n (%) | 69 (24,21) |
| Accidente cerebrovascular, n (%) | 74 (25,96) |
| Insuficiencia cardíaca, n (%) | 76 (26,67) |
| Demencia, n (%) | 42 (14,74) |
| Enfermedad coronaria, n (%) | 61 (21,40) |
| Insuficiencia renal crónica, n (%) | 45 (15,79) |
| Asma, n (%) | 23 (8,07) |
| Enfermedad vascular periférica, n (%) | 15 (5,26) |
| Úlcera gástrica, n (%) | 18 (6,32) |
| Oncológico, n (%) | 84 (29,47) |
| Índice de Charlsonc, mediana y RIC | 6 (5-8) |
| Diagnósticos principales | |
| EPOC reagudizado, n (%) | 20 (7,00) |
| Enfermedad cardiológica, n (%) | 39 (13,70) |
| Enfermedad neurológica, n (%) | 75 (26,30) |
| Sepsis/falla multiorgánica, n (%) | 65 (22,80) |
| Cuadro gastrointestinal agudo, n (%) | 37 (13,00) |
| Cuadro respiratorio agudo, n (%) | 25 (8,80) |
| Trauma, n (%) | 12 (4,20) |
| Otro, n (%) | 12 (4,20) |
| Scores de severidad al ingreso | |
| APACHE IIc, media y DE | 20,71 (7,05) |
| SOFAd, media y DE | 6,04 (3,37) |
| VMI en días, mediana y RIC | 3 (1-7) |
APACHE II: Acute Physiology and Chronic Health Evaluation; AVD: actividades de la vida diaria; DE: desvío estándar; EPOC: enfermedad pulmonar obstructiva crónica; IMC: índice de masa corporal; RIC: rango intercuartílico; SOFA: Sequential Organ Failure Assesment.
Fallecieron 158 pacientes arrojando una mortalidad global intrahospitalaria de 55,44%. Un solo fallecimiento ocurrió durante la atención en guardia, mientras que los restantes (157) ocurrieron durante la internación no programada posterior, que desencadenó el mismo episodio agudo relacionado al motivo de consulta o ingreso.
Los pacientes se clasificaron según la mortalidad intrahospitalaria para explorar factores asociados, como se evidencia en la tabla 2. En cuanto al diagnóstico principal relacionado al requerimiento de VMI, los fallecidos presentaron mayor tasa de cuadro respiratorio agudo en comparación con los sobrevivientes (11,39% vs. 5,51% respectivamente; p=0,042).
Características según subgrupo (sobrevivientes y fallecidos)
| Sobrevivientes | Fallecidos | p | |
|---|---|---|---|
| 127 | 158 | valor | |
| Edad en años, media y DE | 79,62 (7,43) | 80,78 (7,78) | 0,205 |
| 65-74, n (%) | 31 (24,41) | 39 (24,68) | 0,227 |
| 75-84, n (%) | 62 (48,82) | 63 (39,87) | |
| >85, n (%) | 34 (26,77) | 56 (35,44) | |
| Sexo femenino, n (%) | 76 (59,84) | 86 (54,43) | 0,359 |
| Internación domiciliaria previa, n (%) | 36 (28,35) | 62 (39,24) | 0,054 |
| Internación en último año, n (%) | 43 (33,86) | 61 (38,61) | 0,408 |
| Cantidad de internaciones en el último año, mediana y RIC | 0 (0-1) | 0 (0-1) | 0,239 |
| Consulta a guardia en el último año, n (%) | 84 (66,14) | 108 (68,35) | 0,692 |
| Cantidad de consultas en la guardia en el último año, mediana y RIC | 1 (0-3) | 1 (0-3) | 0,667 |
| AVDa<6 (n=126), n (%) | 17 (13,39) | 28 (17,72) | 0,532 |
| Comorbilidades | |||
| Antecedentes | |||
| Obesidad (IMC ≥ 30)b, n (%) | 25 (19.69,31) | 22 (13,92) | 0,189 |
| EPOC, n (%) | 28 (22,05) | 50 (31,65) | 0,071 |
| Diabetes, n (%) | 28 (22,05) | 41 (25,95) | 0,445 |
| Accidente cerebrovascular, n (%) | 23 (18,11) | 51 (32,28) | <0,01** |
| Insuficiencia cardíaca, n (%) | 26 (20,47) | 50 (31,65) | 0,034* |
| Demencia, n (%) | 19 (14,96) | 23 (14,56) | 0,924 |
| Enfermedad coronaria, n (%) | 21 (16,54) | 40 (25,32) | 0,072 |
| Insuficiencia renal crónica, n (%) | 8 (6,30) | 37 (23,42) | <0,01** |
| Asma, n (%) | 12 (9,45) | 11 (6,96) | 0,444 |
| Enfermedad vascular periférica, n (%) | 3 (2,36) | 12 (7,59) | 0,049* |
| Úlcera gástrica, n (%) | 10 (7,87) | 8 (5,06) | 0,332 |
| Oncológico, n (%) | 31 (24,41) | 53 (33,54) | 0,093 |
| Índice de Charlsonc, mediana y RIC | 6 (5-7) | 7 (5-9) | 0,015* |
| Diagnósticos principales | |||
| EPOC reagudizado, n (%) | 6 (4,72) | 14 (8,86) | 0,357 |
| Enfermedad cardiológica, n (%) | 21 (16,54) | 18 (11,39) | 0,362 |
| Enfermedad neurológica, n (%) | 35 (27,56) | 40 (25,32) | 0,819 |
| Sepsis/falla multiorgánica, n (%) | 27 (21,26) | 38 (24,05) | 0,513 |
| Cuadro gastrointestinal agudo, n (%) | 20 (15,75) | 17 (10,76) | 0,222 |
| Cuadro respiratorio agudo, n (%) | 7 (5,51) | 18 (11,39) | 0,042* |
| Trauma, n (%) | 6 (4,72) | 6 (3,87) | 0,699 |
| Otro, n (%) | 5 (3,94) | 7 (4,43) | 0,671 |
| Scores de severidad al ingreso | |||
| APACHE IIc, media y DE | 19,16 (6,29) | 22,56 (7,49) | <0,01** |
| SOFAd, media y DE | 5,36 (3,31) | 6,86 (3,27) | <0,01** |
| VMI en días, mediana y RIC | 3 (1-6) | 2 (0-7) | 0,291 |
APACHE II: Acute Physiology and Chronic Health Evaluation; AVD: actividades de la vida diaria; EPOC: enfermedad pulmonar obstructiva crónica; IMC: índice de masa corporal; SOFA: Sequential Organ Failure Assesment.
Los pacientes que fallecieron, en comparación con los sobrevivientes, presentaron mayores comorbilidades o carga de enfermedad preexistente al ingreso como: accidente cerebrovascular (ACV) e insuficiencia renal crónica (IRC) (p<0,01); insuficiencia cardíaca (p=0,034) y enfermedad vascular periférica (p=0,049); así como mayor puntaje en los scores de severidad utilizados al ingreso (p<0,01).
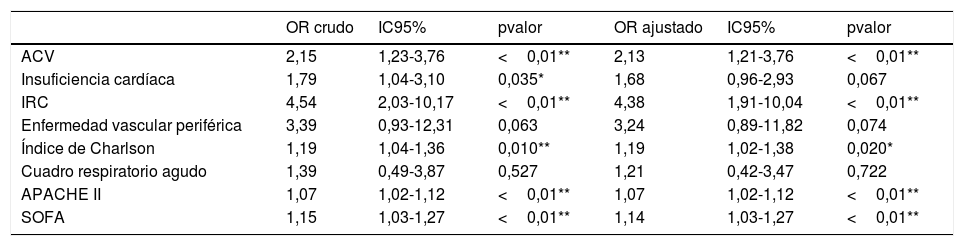
La tabla 3 reporta los correspondientes OR crudos y ajustados con sus respectivos IC95%. Los factores asociados a muerte en el análisis univariado resultaron: ACV, insuficiencia cardíaca, IRC, Índice de Charlson, APACHE II, y SOFA. Después del ajuste por sexo y edad, todos excepto la insuficiencia cardíaca, continuaron siendo factores de riesgo con significación estadística.
Análisis univariado y multivariado de factores asociados a fallecimiento
| OR crudo | IC95% | pvalor | OR ajustado | IC95% | pvalor | |
|---|---|---|---|---|---|---|
| ACV | 2,15 | 1,23-3,76 | <0,01** | 2,13 | 1,21-3,76 | <0,01** |
| Insuficiencia cardíaca | 1,79 | 1,04-3,10 | 0,035* | 1,68 | 0,96-2,93 | 0,067 |
| IRC | 4,54 | 2,03-10,17 | <0,01** | 4,38 | 1,91-10,04 | <0,01** |
| Enfermedad vascular periférica | 3,39 | 0,93-12,31 | 0,063 | 3,24 | 0,89-11,82 | 0,074 |
| Índice de Charlson | 1,19 | 1,04-1,36 | 0,010** | 1,19 | 1,02-1,38 | 0,020* |
| Cuadro respiratorio agudo | 1,39 | 0,49-3,87 | 0,527 | 1,21 | 0,42-3,47 | 0,722 |
| APACHE II | 1,07 | 1,02-1,12 | <0,01** | 1,07 | 1,02-1,12 | <0,01** |
| SOFA | 1,15 | 1,03-1,27 | <0,01** | 1,14 | 1,03-1,27 | <0,01** |
Se reportaron los odds ratio (OR) crudos y ajustados por edad y sexo.
ACV: accidente cerebrovascular; APACHE II: Acute Physiology and Chronic Health Evaluation; IRC: insuficiencia renal crónica; SOFA: Sequential Organ Failure Assesment.
Nuestros resultados muestran que más de la mitad de las consultas en la CEA fueron de mayores de 65 años, pero con una tasa de VMI de cinco cada mil consultas, la cual se cuadruplica en el análisis de sensibilidad al considerar un denominador restringido a las áreas más críticas. Sin embargo, en cuanto al pronóstico evolutivo, más de la mitad de los pacientes fallecieron durante la internación, que no resulta un dato menor en términos de costos en salud34,35. El presente trabajo pretende identificar variables incluidas en la valoración geriátrica integral y otras variables clínicas al ingreso que se asocian a un incremento de riesgo de muerte después del requerimiento de IOT de urgencia. Los factores asociados al fallecimiento tras el ajuste por edad y sexo resultaron ACV, IRC, Índice de Charlson, APACHE II y SOFA.
Nuestra tasa de IOT de mayores de 65 años en urgencias fue similar (0,48% con IC95% 0,43-0,54) a la declarada por Johnson en Estados Unidos (0,59%), y en este mismo trabajo se menciona una disminución relativa del 29% (IC del 95%: 17%, 38%) entre los años 1999 a 201436. Sin embargo, cabe destacar la similitud entre las poblaciones: edad de 80,27 (DE 7,63) años y 56,84% mujeres en nuestro estudio, mientras de 80 (DE 8) años y 54% mujeres en el americano. Por otro lado la mortalidad intrahospitalaria de nuestro estudio superó la predicha por el score de APACHE II (40%) y de SOFA (33%), si bien cabe destacar la diferencia etárea en esta otra cohorte con pacientes más jóvenes (59 años) y por ende probablemente otras causas de ingreso37. La sobrevida fue consistente con la reportada por Lieberman et al. y Esteban et al.12,38. Sin embargo Ouchi et al. mencionan una mortalidad del 33% en los adultos mayores después de la IOT en urgencias, con diferencias entre los grupos etarios9. Debido a que los estudios previos no encontraron diferencias en la mortalidad con respecto a la edad7,23,26, no nos propusimos volver a explorarlo. Los ancianos no puedan ser definidos frágiles solamente por la edad, sino por una compleja combinación de comorbilidades, calidad de vida y capacidad funcional7. La población de nuestro estudio tuvo una alta carga de comorbilidad representado por el alto Índice de Charlson, sin embargo la capacidad funcional reportada por AVD fue alta y una mínima proporción tenía una AVD inferior a los 6 puntos, considerada en otras publicaciones como predictor de mortalidad15,23. Quizás, las decisiones sobre el alcance de los esfuerzos de reanimación (o en este caso requerimiento de IOT en contexto agudo) deberían incorporar estas evaluaciones, sumado a las preferencias de los pacientes y familiares (por ejemplo: directivas anticipadas)13.
La preocupación por el incremento de la población anciana en las UCI se viene produciendo desde hace tiempo35,39,40. La magnitud del problema radica en el impacto de esta situación en el sistema sanitario, en términos de costos en salud. En nuestro hospital, cada día de VMI en la UCI cuesta aproximadamente 680 dólares estadounidenses. Existe un problema económico y ético que debería ser cuidadosamente analizado y previsto por los responsables de salud, que radica en que la vejez se asocia con una alta prevalencia de enfermedades crónicas y deterioro funcional, con una esperanza de vida limitada, a veces una mala calidad de vida, y a priori en UCI se les considera pacientes con un pronóstico desfavorable34. Indudablemente, esto implica una mayor demanda de servicios de salud y, por lo tanto, también de camas en la UCI, lo que hará necesario racionalizar cada vez más los recursos disponibles.
Sin embargo, debemos mencionar algunas limitaciones inherentes al diseño del trabajo. En primer lugar es un estudio de diseño retrospectivo, con algunas variables de interés que no se pudieron recolectar debido a los datos faltantes o no disponibles por factibilidad, como el índice de Barthel, con solamente 16 registros, por lo cual no lo incluimos en los resultados. Probablemente hubiera aportado información adicional considerar otras variables como la mortalidad extrahospitalaria, la calidad de vida posterior al alta o si los pacientes no intubados en urgencias fueron intubados durante su hospitalización, aunque interesante, escapa a los objetivos de este trabajo. En contraposición, una fortaleza que cabe ser mencionada es la magnitud de la problemática para ser abordada (en términos de mortalidad intrahospitalaria global), que redunda en la incertidumbre del pronóstico en el anciano y en la importancia de estos datos locales desde la perspectiva de gestión. Por otro lado, lo novedoso de nuestra aproximación con este trabajo se centra en el ámbito del trabajo, focalizado en la central de emergencias en lugar de las unidades cerradas (como la mayoría de los trabajos publicados), y que representa la puerta de entrada al hospital en muchos escenarios clínicos agudos. En segundo lugar, el punto de corte de 65 años para categorizar a los adultos mayores podría ser cuestionado, sin embargo es el que utilizamos habitualmente en nuestro país debido a la edad jubilatoria y la media de edad resultó de 80 años23. Por otro lado, la adecuación terapéutica tras la IOT pudo haber contribuído en incrementar la tasa de mortalidad. Finalmente el carácter monocéntrico y la muestra escasa podría dificultar la posibilidad de generalización de los resultados.
En conclusión, tras el ajuste por sexo y edad, se consideran factores de riesgo para fallecimiento algunas comorbilidades preexistentes y las escalas de clasificación de severidad utilizadas al ingreso. Quizás, esta información pueda ser el puntapié inicial para, en un futuro, poder contar con la generación de una herramienta predictiva de mal pronóstico. Debido a las previsiones en cuanto al cambio de la pirámide poblacional y esta problemática actual, son necesarios nuevos estudios que evalúen la utilización de recursos hospitalarios (en términos de costos de salud), la supervivencia posterior al alta y la calidad de vida al alta hospitalaria de esta población, para poder dar respuesta a la previsible demanda de recursos en las unidades de cuidados críticos en los próximos años.
ConclusionesSi bien la tasa de instrumentación de la vía aérea fue baja en urgencias, más de la mitad de los pacientes ancianos fallecieron durante su hospitalización. Independientemente de la edad y el sexo, las comorbilidades cerebrovasculares y renales preexistentes, así como la gravedad al ingreso, representada por los altos puntajes de APACHE II y SOFA, se asociaron con mayor mortalidad intrahospitalaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.