Identificar los medicamentos intravenosos de uso común en el ámbito hospitalario con capacidad de producir daño endotelial.
MétodoEstudio experimental in vitro. La muestra estuvo formada por 62 medicamentos de uso común en los servicios de urgencias y hospitalización. Las variables estudiadas fueron la osmolaridad y el pH. Posteriormente, en base a esos valores, se determinó la capacidad teórica para provocar daño endotelial, clasificándola en alta, moderada y baja.
ResultadosSe analizaron 19 medicamentos para fluidoterapia, 21 antibióticos y 22 medicamentos intravenosos. Las soluciones de glucosa, el bicarbonato 1M y el manitol 10% presentaron una capacidad elevada para provocar irritación venosa. Vancomicina, ciprofloxacino, amiodarona, haloperidol y labetalol mostraron una capacidad irritativa elevada derivada de su pH marcadamente ácido. Los antibióticos, dexketoprofeno, diazepam, digoxina, etomidato, fenitoína, levetiracetam y metamizol presentaron valores extremos de osmolaridad en su presentación reconstituida o sin diluir, y mantuvieron sus valores de tonicidad elevados después de diluirlos en 100ml de suero salino el diazepam, la digoxina y la fenitoína.
ConclusionesConocer el pH y la osmolaridad de los medicamentos intravenosos permite evaluar su capacidad para provocar daño endotelial. La creación de tablas comprensivas en base a las propiedades químicas de los medicamentos puede constituir una herramienta útil que contribuya a prevenir la flebitis químicamente inducida.
To identify commonly used intravenous drugs that may produce endothelial damage.
MethodsAn experimental research study was performed using a sample of 62 intravenous drugs commonly used in emergency care, pH and osmolarity were measured. Subsequently, based on these values, the theoretical capacity to cause irritation or endovascular damage was determined and classified as high, moderate, and low.
ResultsSamples from 19 drugs for fluid therapy, 21 antibiotics and 22 drugs for intravenous use were studied. Glucose solutions, sodium bicarbonate 1M and mannitol 10% showed a high capacity to cause venous irritation. Vancomycin, ciprofloxacin, amiodarone, haloperidol, and labetalol solution presented a high capacity for irritation based on their acidic pH. The antibiotics, dexketoprofen, diazepam, digoxin, etomidate, phenytoin, levetiracetam and metamizole also showed high osmotic values in their reconstituted or undiluted presentations. Moreover, osmolarity of diazepam, digoxin and phenytoin remained high despite being diluted in 100mL of saline.
ConclusionsKnowing the pH and osmolarity of intravenous drugs allows their capacity to cause endothelial damage to be assessed. The use of comprehensive tables based on the chemical properties of the drugs can be a useful tool to help prevent chemically-induced phlebitis.
La flebitis químicamente inducida es una respuesta inflamatoria del endotelio vascular ante la administración intravenosa de soluciones farmacológicas irritantes. Se trata de una complicación habitual en pacientes hospitalizados que reciben terapia intravenosa a través de catéteres periféricos.
Qué aportaConocer las propiedades fisicoquímicas de los medicamentos intravenosos, como el pH y la osmolaridad, ayuda a evaluar su capacidad para provocar irritación venosa o daño endotelial.
Implicaciones del estudioLa creación de tablas comprensivas en base a las propiedades fisicoquímicas de los medicamentos puede constituir una herramienta útil que, junto con la evaluación de otros factores, contribuya en la prevención de la aparición de flebitis químicamente inducida mediante la adopción de medidas apropiadas para el cuidado del acceso vascular.
La flebitis es una complicación habitual en pacientes hospitalizados que reciben terapia intravenosa a través de catéteres periféricos. Se ha estimado que cerca del 30% de los pacientes portadores de un catéter venoso periférico pueden presentar flebitis1. Según su etiología, las flebitis pueden clasificarse en infecciosas, mecánicas o químicas.
La flebitis químicamente inducida es una respuesta inflamatoria del endotelio vascular ante la administración intravenosa de soluciones farmacológicas irritantes. Con independencia de otros factores, la aparición de flebitis química se ha relacionado con la administración de antibioterapia intravenosa u otras soluciones irritantes2-4, condicionadas principalmente por sus características químicas, como la osmolaridad (que define el número de partículas por litro de solución) y el pH (es decir, el grado de acidez o alcalinidad de la solución).
El plasma sanguíneo presenta un pH comprendido entre 7,35 y 7,45 y una osmolaridad aproximada de 290mOsm/l. La incidencia de flebitis aumenta si el pH y la osmolaridad de la solución intravenosa difieren de los de la sangre. Los líquidos con mayor osmolalidad y las soluciones de pH ácido o alcalino causan irritación y daño endotelial, propiciando la aparición de flebitis e incluso la formación de trombos en los casos más graves5.
Las enfermeras son las profesionales responsables de la preparación y la administración de medicamentos por vía parenteral, pero no siempre todas las condiciones que pueden generar la flebitis son bien conocidas en el entorno clínico no especializado6. De hecho, es escasa la información detallada de las características químicas de los medicamentos intravenosos que pueda servir para identificar su potencial para provocar daño endotelial, y la existente a menudo está desactualizada o descontextualizada.
Además, las enfermeras son las principales gestoras del capital venoso de los pacientes ingresados en el hospital. En función de las características del medicamento intravenoso a administrar, de la duración del tratamiento y de la condición clínica del paciente deben elegir el tipo de catéter más apropiado. Además del criterio profesional, la evidencia científica y las herramientas de apoyo a la toma de decisiones clínicas otorgan una garantía de calidad en los cuidados del acceso vascular7.
El objetivo de este trabajo se centra en identificar los medicamentos intravenosos de uso común en el ámbito hospitalario con capacidad de producir daño endotelial debido a sus características químicas.
MétodoDiseño, muestra y ámbito de estudioSe realizó un estudio experimental in vitro en un laboratorio independiente de la Universidad del País Vasco.
Los investigadores seleccionaron una muestra de 62 medicamentos de uso habitual intrahospitalario. La selección de los medicamentos se realizó por consenso entre los investigadores y tres enfermeras de un hospital terciario, procurando una muestra representativa y equitativa de los medicamentos para sueroterapia, antibióticos y otros medicamentos más habitualmente administrados en el servicio de urgencias o unidades de hospitalización. Los medicamentos estudiados estaban comercializados en España a fecha de noviembre de 2020.
Variables de estudioSe determinaron el pH y la osmolaridad de diferentes medicamentos intravenosos bajo diferentes formas de dilución.
Recogida de datosLos valores de pH y de osmolaridad fueron determinados utilizando un osmómetro (Fiske, modelo 210) y un pHmetro con sistema de compensación automática de temperatura (Mettler-Toledo, modelo SevenCompact). Para determinar el pH se realizó una única medición de una alícuota de cada muestra a temperatura ambiente (20±1°C). Para la osmolaridad se realizaron dos mediciones, registrando la de valor superior. Los aparatos de medición fueron calibrados antes de cada determinación, acorde a las recomendaciones del fabricante.
En los antibióticos se analizó la osmolaridad y el pH del medicamento diluido en 100ml de suero compatible: salino 0,9% (pH5,7; 280mOsmol/l). En los casos con indicación de administración intravenosa directa se realizaron, además, mediciones de osmolaridad del principio reconstituido en 10ml de suero salino 0,9%. Siempre que existían, se utilizaron especialidades farmacéuticas genéricas.
En el resto de medicamentos se realizaron mediciones de osmolaridad de la solución sin diluir, y en aquellos con indicación de perfusión intermitente se determinó la osmolaridad y el pH del medicamento diluido en 50-100ml de suero salino 0,9% o suero glucosado 5% (pH4,3; 289mOsmol/l), en caso de incompatibilidad.
Como norma general, la concentración de las diluciones se ajustó a la habitual en el uso clínico. La preparación de las diluciones se realizó acorde a las instrucciones dispuestas en la ficha técnica del medicamento.
Análisis de datosEn base a la información obtenida referente al pH y a la osmolaridad, se determinó la capacidad teórica para provocar irritación venosa o daño endotelial de cada medicamento, de acuerdo a la siguiente clasificación clásica8:
- •
Alta: pH<4,5 o>9 y/o >500mOsm/l (extrema si >900mOsm/l).
- •
Moderada: pH comprendido entre 4,5-6,9 o 8-9 y/o 350-500mOsm/l.
- •
Baja: pH comprendido entre 7,0-7,9 y/o <350mOsm/L.
La información derivada ha sido reflejada en forma de tres tablas comprensivas diferenciadas para soluciones destinadas a fluidoterapia, antibióticos y otros medicamentos.
ResultadosSe analizaron en el laboratorio muestras procedentes de 19 soluciones comerciales para fluidoterapia, 21 antibióticos y 22 medicamentos intravenosos de uso habitual en servicios de urgencias y hospitalización.
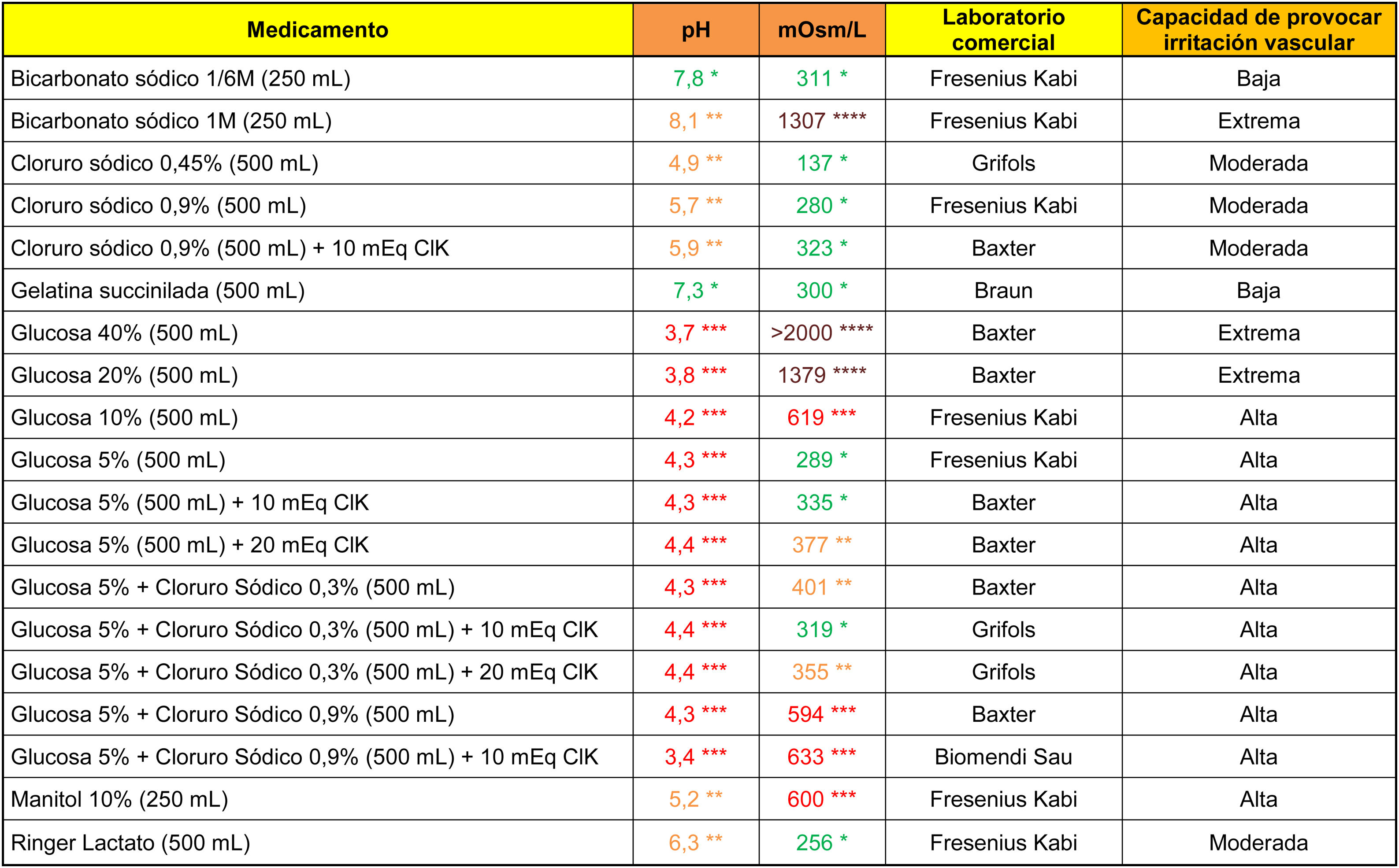
En la tabla 1 se muestran los datos analíticos de las soluciones para fluidoterapia de uso común. Todos los sueros glucosados analizados presentaron pH ácidos (inferiores a 4,5). Las soluciones de glucosa en proporción superior al 5%, el suero glucosalino, el manitol 10% y el bicarbonato 1M mostraron una capacidad elevada para provocar irritación venosa, derivado de sus propiedades hipertónicas.
Osmolaridad (mOsm/l), pH y capacidad teórica de provocar irritación vascular de distintos medicamentos para sueroterapia intravenosa
****Marrón: > 900 mOsm/l; ***Rojo: pH<4,5 o >9 o 500-900 mOsm/l; **Naranja: pH en rangos 4,5-6,9 o 8-9 o 350-499 mOsm/l; *Verde: pH en rango 7,0-7,9 o <350 mOsm/l.
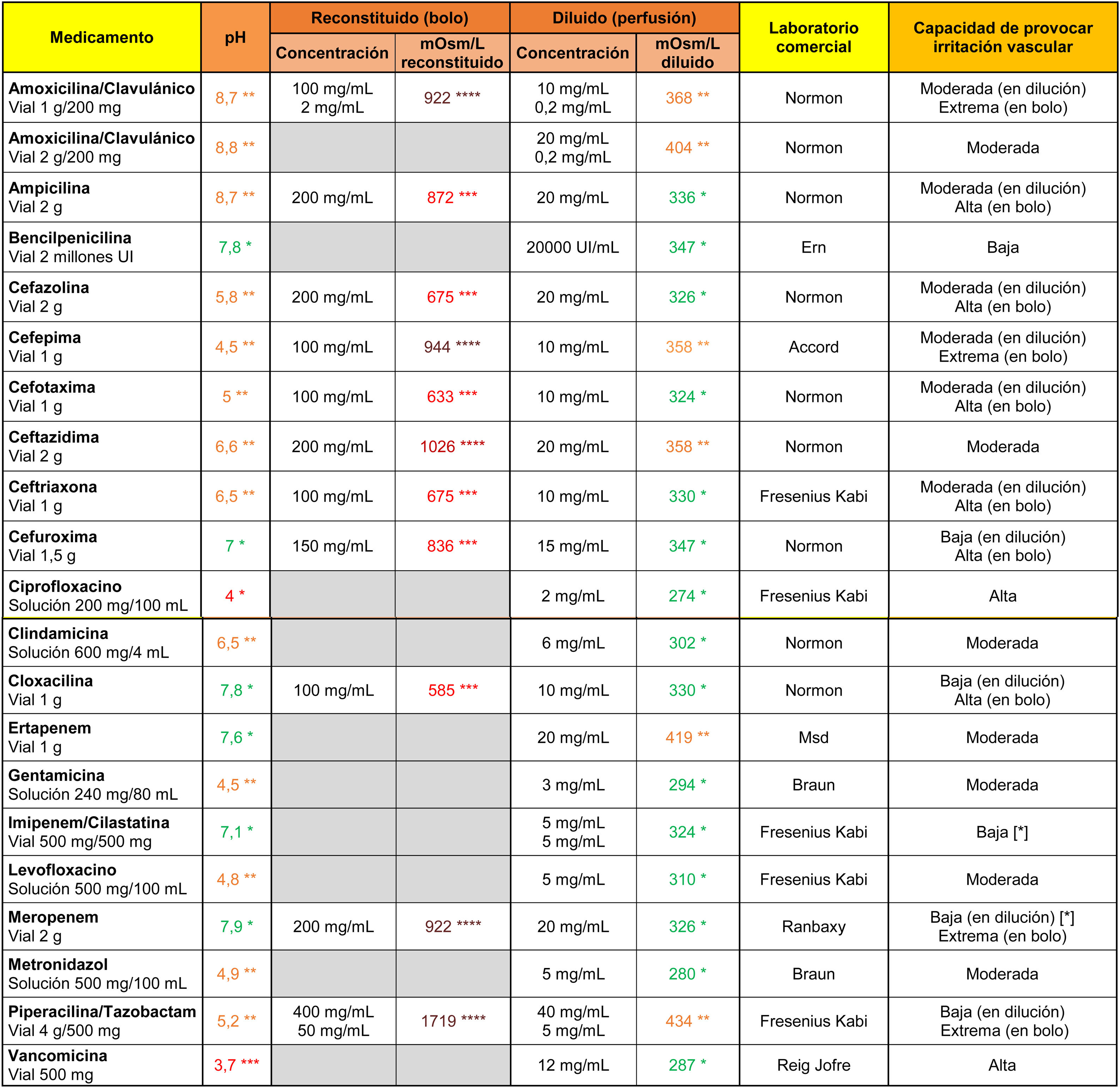
En el caso de los antibióticos (tabla 2), la vancomicina y el ciprofloxacino presentaron una capacidad irritativa elevada relacionada con su pH marcadamente ácido. Todos los antibióticos con indicación de administración intravenosa directa fueron altamente hipertónicos al reconstituirse en 10ml de suero salino 0,9%. Su capacidad para provocar irritación vascular disminuyó a valores moderados o bajos cuando se diluyó en 100ml de suero salino.
Osmolaridad (mOsm/l), pH y capacidad teórica de provocar irritación vascular de distintos antibióticos intravenosos
[*] Medicamentos con capacidad de producir daño endotelial derivado de sus características tóxicas, con independencia de los valores de pH y osmolaridad.
****Marrón: > 900 mOsm/l; ***Rojo: pH<4,5 o >9 o 500-900 mOsm/l; **Naranja: pH en rangos 4,5-6,9 o 8-9 o 350-499 mOsm/l; *Verde: pH en rango 7,0-7,9 o <350 mOsm/l.
Celdas en gris: administración no recomendada bajo esta presentación.
Nota 1. La reconstitución de los viales en polvo se realizó con 10ml de suero salino 0,9%. Únicamente se calculó la osmolaridad del producto reconstituido de los antibióticos con indicación de administración intravenosa directa.
Nota 2. La dilución de los medicamentos se realizó en suero salino 0,9%. Es posible calcular la osmolaridad teórica que hubiese resultado de haberse reconstituido con agua destilada restando el valor de la osmolaridad del suero salino 0,9% al valor reflejado en la tabla.
Datos obtenidos en laboratorio.
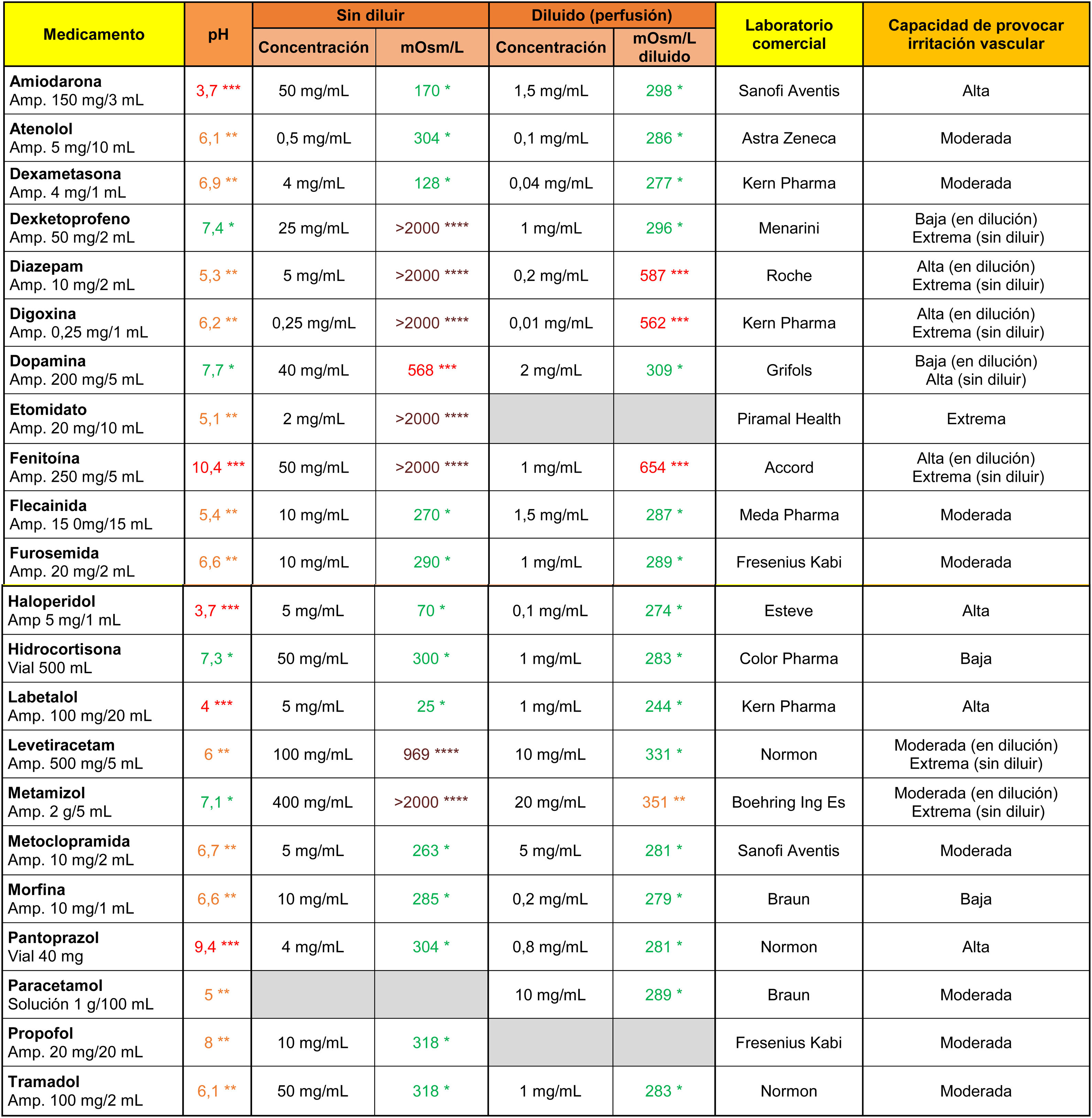
Sobre el resto de medicamentos (tabla 3) destacaron la amiodarona, el haloperidol y el labetalol por su pH marcadamente ácido, y la fenitoína y el pantoprazol por su alcalinidad. Por otro lado, el dexketoprofeno, el diazepam, la digoxina, el etomidato, la fenitoína, el levetiracetam y el metamizol mostraron valores extremos de osmolaridad en su presentación original (sin diluir), y mantuvieron sus valores de tonicidad elevados después de diluirlos en 100ml de suero salino el diazepam, la digoxina y la fenitoína.
Osmolaridad (mOsm/l), pH y capacidad teórica de provocar irritación vascular de distintos medicamentos intravenosos
****Marrón: > 900 mOsm/l; ***Rojo: pH <4,5 o >9 o 500-900 mOsm/l; **Naranja: pH en rangos 4,5-6,9 o 8-9 o 350-499 mOsm/l; *Verde: pH en rango 7,0-7,9 o <350 mOsm/l.
Celdas en gris: administración no recomendada bajo esta presentación.
Amp: ampolla.
Nota 1. La reconstitución de los viales en polvo se realizó con 10ml de suero salino 0,9%.
Nota 2. La dilución de los medicamentos se realizó en suero salino 0,9% (salvo amiodarona y labetalol, que se realizó con suero glucosado 5%).
Datos obtenidos en laboratorio.
Este estudio ha permitido identificar la capacidad de producir irritación y/o daño endotelial que presentan algunos de los medicamentos más habitualmente administrados por vía intravenosa periférica en el contexto hospitalario. Además de la condición clínica del paciente y de las indicaciones de tratamiento, la obtención de los valores analíticos de pH y osmolaridad de estos medicamentos ofrece una información de utilidad a la hora de tomar decisiones sobre la forma de administración o de elección del dispositivo de acceso venoso más adecuado, con la finalidad de disminuir el riesgo de flebitis químicamente inducida.
Los resultados de este trabajo han sido consistentes con los hallazgos de otros estudios similares más extensos realizados de forma paralela con medicamentos comercializados en España9. La realización de diferentes ensayos basados en análisis de laboratorio con diferentes medicamentos, preparaciones y diluciones supone una contribución a la composición de un mapa de riesgos de flebitis químicamente inducida todavía escasamente desarrollado.
Ocasionalmente, las fichas técnicas de los medicamentos facilitan datos sobre su osmolaridad y pH. En el pasado, otros autores han estratificado el riego de flebitis química de diversos medicamentos basándose en la información aportada en las fichas técnicas del laboratorio fabricante10. Aunque la información de esos estudios ha sido empleada para enunciar recomendaciones y alertas sobre su administración en la práctica clínica11,12, es preciso advertir la necesidad de ser cauteloso en la toma de decisiones fundamentadas en esos datos por varias razones. En primer lugar, porque se trata de estudios desarrollados hace más de una década y fuera de nuestro contexto geográfico, donde las marcas comerciales y, por ende, las particularidades fisicoquímicas de los fármacos y sus excipientes pueden diferir de las formulaciones actuales desarrolladas en España. Y, en segundo lugar, porque la información sobre pH que figura en las fichas técnicas corresponde al rango de valores en los que ha sido autorizado un producto y en el que se puede certificar su eficacia, seguridad y calidad, pero no representa el valor exacto de la solución. Además, los datos de osmolaridad suministrados por las fichas técnicas (cuando son suministrados) se refieren al medicamento sin diluir. Esta última puntualización es relevante, puesto que es habitual (cuando no necesario) que los medicamentos se reconstituyan o diluyan para poder ser administrados correctamente. En este caso, la dilución del medicamento en un líquido compatible puede suponer importantes cambios en la osmolaridad final. Sería deseable que los datos referidos al pH y la osmolaridad en diferentes diluciones fuese una información contenida por defecto en las fichas técnicas de los medicamentos. En cualquier caso, resultaría más correcto hablar de capacidad de provocar irritación o daño vascular de los medicamentos, y no directamente de riesgo flebítico, ya que el riesgo de aparición de flebitis depende de más factores además de las características físico-químicas del medicamento, como la frecuencia o el tiempo de administración o la idiosincrasia del paciente.
Con la información obtenida a partir de las mediciones de laboratorio de este trabajo es posible establecer o remarcar una serie de recomendaciones para minimizar las consecuencias de las características irritantes derivada de la administración intravenosa de medicamentos con valores de osmolaridad y/o pH fuera del rango óptimo, como el dolor durante la administración o el subsecuente riesgo de provocar daño vascular.
Osmolaridad y pH de las solucionesLas soluciones hiperosmolares provocan una entrada de agua desde los espacios intersticial y celular hacia el plasma, pudiendo producir efectos locales, tales como inflamación, calor y dolor.
Para calcular la osmolaridad de un soluto en una disolución basta con calcular el número de moles y dividirlo por el volumen de disolvente en litros. El número de moles a su vez se calcula dividiendo los gramos de sustancia por el peso molecular de esa misma sustancia. Puesto que el valor de la osmolaridad es dependiente del volumen, es posible reducir la concentración molar incrementando la cantidad de diluyente (suero isotónico, por ejemplo).
De forma paralela, una forma de reducir la concentración molar en los medicamentos reconstituidos es emplear un diluyente hipotónico, como agua destilada para inyección (0mOsm/l). Este aspecto es altamente interesante para los medicamentos que se desean administrar en bolo, puesto que la reconstitución con suero fisiológico 0,9% de algunos medicamentos liofilizados o en polvo puede ofrecer soluciones hiperosmolares, mientras que resultarían isotónicas o levemente hipertónicas si se reconstituyesen con la misma cantidad de agua destilada. En nuestro trabajo utilizamos 10ml de suero fisiológico para reconstituir los medicamentos en polvo, replicando la técnica más habitual en los servicios consultados. La forma teórica de aproximar la osmolaridad final del medicamento si se hubiese reconstituido con agua destilada es restando el valor de osmolaridad del suero fisiológico (280mOsm/l, en nuestro caso) al valor obtenido. Así, por ejemplo, y en la misma línea que han sugerido otros autores13, en nuestro ensayo hubiésemos observado una reducción de la osmolaridad clínicamente relevante tras la reconstitución de la cloxacilina 1g o la cefotaxima 1g (entre otros) si hubiésemos empleado agua destilada en lugar de suero fisiológico en su reconstitución.
En aras de lograr diluciones con menor carga osmótica, debería recomendarse la administración de antibióticos en perfusión intermitente, diluyendo el medicamento al menos en 100ml de suero compatible, siempre que no exista contraindicación. Cuando sea necesaria la administración en bolo directo, la reconstitución de los antibióticos en polvo o liofilizados debería realizarse, cuando sea posible, con agua destilada para inyección.
A diferencia de la osmolaridad, el pH no varía de forma clínicamente relevante en función de los volúmenes de dilución habitualmente empleados, pero es necesario tener en cuenta que el pH de un medicamento puede diferir según la presentación farmacéutica y el laboratorio fabricante o incluso la temperatura de la solución.
En los datos de laboratorio de nuestro estudio destacan la vancomicina y la amiodarona por sus valores de pH marcadamente ácidos (pH=3,7), siendo catalogados como «con elevada capacidad de provocar irritación vascular». Esta calificación es concordante con los hallazgos clínicos documentados, que describen una asociación habitual entre flebitis y la administración reiterativa por vía venosa periférica de estos medicamentos14,15.
Sin embargo, algunos autores han recomendado que ni la osmolaridad ni el pH como parámetros aislados sean considerados criterio de riesgo que determine la colocación de un acceso venoso central16,17, sino que debería valorarse su concomitancia y otros factores, como el volumen, la duración y la velocidad de la perfusión, el tipo de catéter o el flujo sanguíneo venoso, entre otros.
Velocidad de administración de medicamentosEn soluciones con osmolaridad y/o pH elevado la duración de la perfusión intravenosa es un factor de suma importancia en la aparición de lesiones del endotelio venoso.
El riesgo de irritación vascular es superior en perfusiones prolongadas que en administraciones en bolo directo o perfusión intermitente a ritmo rápido. Según los resultados obtenidos en estudios animales, la tolerancia vascular está directamente relacionada con la osmolaridad y la duración de la perfusión: cuanto más rápida sea la administración de soluciones hipertónicas, mejor será la tolerancia de las venas. Por ejemplo, se han identificado tolerancias de perfusión a través de venas periféricas de soluciones de 880mOsm/l administradas durante 8h, pero de solo 550mOsm/l durante 24h18. Del mismo modo, administraciones rápidas (en pocos minutos) de pequeños volúmenes de soluciones con pH fuera del rango (e incluso con valores extremos) no han producido alteraciones vasculares clínicamente apreciables19,20.
Aunque la biología animal y humana presenta claras diferencias, parece razonable extrapolar que el tiempo de exposición del endotelio vascular a soluciones irritantes debe reducirse en la medida en que las características del medicamento y del paciente lo permitan. Cuando esta situación no sea posible, o sean precisas múltiples dosis, debe valorarse la indicación de colocar un catéter venoso central.
Elección del vaso y del dispositivo de acceso vascularLa velocidad de flujo sanguíneo en la punta del catéter se ha relacionado con el riesgo de aparición de flebitis química. Cuanto mayor caudal tenga la vena, mayor será la dilución del medicamento al entrar al torrente circulatorio y, por tanto, el daño vascular provocado será menor3,21,22. Puesto que la velocidad del flujo sanguíneo en la vena cava superior es mayor que en una vena periférica, en la administración continua o a medio-largo plazo de soluciones con riesgo con capacidad elevada/extrema de provocar irritación debe valorarse la necesidad de colocar un catéter venoso central5,23.
Otros factores relacionados con las características intrínsecas del medicamentoLa estructura físico-química o naturaleza de una solución también influye en la aparición de lesiones vasculares tras la administración intravenosa. Existen medicamentos que, a pesar de presentar valores de osmolaridad y pH dentro del rango deseable, pueden producir daño en el endotelio vascular debido a su toxicidad (como el imipenem, el meropenem o algunas cefalosporinas, entre otros)24 o incluso a la tolerancia vascular individual del paciente. Además de la osmolaridad y el pH, las características tóxicas de los medicamentos y la idiosincrasia del paciente deben ser consideradas en la práctica clínica.
LimitacionesEste trabajo presenta algunas limitaciones que es necesario mencionar. En primer lugar, el listado de medicamentos presentado en este trabajo no ha pretendido ser exhaustivo, sino más bien un ejemplo para su consideración. Tan solo ha sido representada una muestra de medicamentos de uso frecuente en servicios de urgencia y unidades de hospitalización y se han contemplado unas pocas diluciones de todas las posibles, por lo que la información contenida en las tablas de resultados debe interpretarse con cautela y teniendo en cuenta la forma en que se ha realizado la preparación de los medicamentos. Además, los medicamentos han sido preparados asumiendo que serían administrados a pacientes adultos, no contemplándose las particularidades de los tratamientos en pediatría.
También debe remarcarse que las mediciones laboratoriales se han realizado únicamente sobre una única alícuota en el caso del pH, y en todo caso sobre una sola presentación comercial de cada medicamento. La precisión de los analizadores empleados y la homogeneidad de las diluciones estudiadas hace poco probable que existan diferencias clínicamente relevantes entre las mediciones de dos alícuotas (presentaron una diferencia inferior al 3% en determinaciones de osmolaridad). Sin embargo, los mismos análisis sobre medicamentos de otros fabricantes podrían haber ofrecido resultados distintos, aunque también es poco probable que estas diferencias sean relevantes desde el punto de vista clínico9.
Por último, también conviene destacar que los intervalos empleados para estratificar la capacidad de provocar irritación vascular están basados en consensos y opiniones de expertos, ya que se desconocen los valores exactos a partir de los cuales un pH y/o una osmolaridad determinada provocan daño endotelial por sí mismos.
ConclusiónA la luz de los resultados de nuestro estudio, cabría concluir que es necesario conocer las propiedades fisicoquímicas de los medicamentos intravenosos, como el pH y la osmolaridad, con objeto de identificar las presentaciones de los medicamentos con capacidad para provocar daño endotelial. La creación de tablas comprensivas en base a las propiedades químicas de los medicamentos puede constituir, junto con la valoración de otros factores, una herramienta útil que contribuya a la prevención de la aparición de flebitis químicamente inducida mediante la adopción de medidas apropiadas para el cuidado del acceso vascular.
FinanciaciónSin financiación.
Conflicto de interesesNinguno.
A Victoria Armenteros Yeguas, por su revisión y aportaciones a este texto.