1) Explorar las principales características de la transición de la unidad de cuidados intensivos de acuerdo a la experiencia vivida de los pacientes y 2) identificar la terapéutica enfermera para facilitar la transición de los pacientes desde la unidad de cuidados intensivos a la unidad de hospitalización.
MetodologíaAnálisis secundario de los hallazgos de un estudio cualitativo descriptivo sobre la experiencia de los pacientes ingresados en una UCI durante la transición a la unidad de hospitalización, en base a la teoría de las transiciones de enfermería. Los datos para el estudio primario se generaron de 48 entrevistas semiestructuradas de pacientes que habían sobrevivido a una enfermedad crítica en 3 hospitales universitarios de tercer nivel.
ResultadosSe identificaron 3 temas principales durante la transición de los pacientes de la unidad de cuidados intensivos a la unidad de hospitalización: 1) naturaleza de la transición de la UCI, 2) patrones de respuesta y 3) terapéutica enfermera. La terapéutica enfermera incorpora la información, educación y promoción de la autonomía del paciente; además del apoyo psicológico y emocional.
ConclusionesLa teoría de las transiciones como marco teórico ayuda a comprender la experiencia de los pacientes durante la transición de la UCI. La terapéutica enfermera de empoderamiento integra las dimensiones dirigidas a satisfacer las necesidades y expectativas de los pacientes durante la misma.
1) To explore the main characteristics of intensive care unit transition according to patients’ lived experience and 2) to identify nursing therapeutics to facilitate patients’ transition from the intensive care unit to the inpatient unit.
MethodologySecondary analysis of the findings of a descriptive qualitative study on the experience of patients admitted to an ICU during the transition to the inpatient unit, based on the nursing transitions theory. Data for the primary study were generated from 48 semi-structured interviews of patients who had survived critical illness in three tertiary university hospitals.
ResultsThree main themes were identified during the transition of patients from the intensive care unit to the inpatient unit: 1) nature of ICU transition, 2) response patterns and 3) nursing therapeutics. Nurse therapeutics incorporates information, education and promotion of patient autonomy; in addition to psychological and emotional support.
ConclusionsTransitions theory as a theoretical framework helps to understand patients’ experience during ICU transition. Empowerment nursing therapeutics integrates the dimensions aimed at meeting patients’ needs and expectations during ICU discharge.
Esta investigación amplia la comprensión de la complejidad de la transición de la UCI de los pacientes que han sobrevivido a una enfermedad crítica.
Implicaciones del estudioEl conocimiento de las principales características de la transición de la UCI, expresado por los propios pacientes ayudará a las enfermeras a desarrollar intervenciones enfermeras, protocolos, planes de cuidados individualizados y políticas de actuación en estas unidades.
Estas intervenciones contribuirán a disminuir las complicaciones negativas que produce la transición de la UCI en los pacientes que han sobrevivido a una enfermedad crítica.
Asimismo, los hallazgos de este estudio ponen de manifiesto la inclusión de nuevos roles enfermeros como la enfermera de práctica avanzada, la enfermera clínica o la enfermera de enlace, para contribuir en la disminución de las complicaciones y garantizar la continuidad de los cuidados durante la transición de la UCI a la unidad de hospitalización.
La transición es un proceso de paso desde una fase de la vida, condición, o estatus hacia otra, durante el cual los cambios en el estado de salud, la relación de roles, las expectativas y habilidades provocan un periodo de vulnerabilidad en las personas1. Esta vulnerabilidad está relacionada con experiencias, interacciones y condiciones del entorno de la transición que exponen a los individuos a un daño potencial, a una recuperación larga o problemática, o a un afrontamiento nocivo2.
Una de estas transiciones es la de los pacientes críticos ingresados en la unidad de cuidados intensivos (UCI). El incremento del número de pacientes críticamente enfermos hace que la demanda de camas de cuidados críticos sea elevada, lo que provoca un rápido y a veces repentino traslado de los pacientes recuperados desde la UCI hasta otros niveles de cuidados. Existe conciencia de que las camas de cuidados intensivos son un recurso escaso. En consecuencia, la decisión de trasladar a los pacientes depende no solo de su condición física, sino también de la demanda de camas. La transición de la UCI a la unidad de hospitalización, incluye riesgos asociados a la readmisión de pacientes tanto en las UCI como en las unidades de hospitalización3. En este sentido se está poniendo énfasis en analizar la transición de la UCI incluso en realizar el seguimiento post-UCI de estos pacientes después del alta al domicilio.
Se ha demostrado que la transición de la UCI puede producir en los pacientes un periodo de vulnerabilidad4–6, provocando diversos patrones de respuesta mediante comportamientos observables o no observables4, como las alteraciones emocionales, ansiedad y depresión7. Estos cambios están motivados por la sensación de abandono8, inseguridad9, la comentada vulnerabilidad10, la incertidumbre y la sensación de pérdida de control. La incertidumbre asociada a la transición se ha relacionado con el desconocimiento y confusión sobre el significado del entorno11, sobre el significado de la salud12–14 o cuando un evento no se puede definir o categorizar adecuadamente debido a la falta de información15. Esta falta de información es un factor que influye durante la transición de la UCI16–18. Por lo que respecta a la pérdida de control, como otra causa que influye en el comportamiento de los pacientes, también está bien descrita. El paciente en la UCI tiene la sensación de estar atrapado en una situación en la que el sistema de cuidados asume el control de su propia vida19.
El papel de la enfermera en situaciones de transición de las personas es fundamental para la calidad de los cuidados. Asimismo, las guías de buenas prácticas desarrollada por Registered Nurses’ Associacion of Ontario hacen referencia al cuidado de las personas durante las transiciones como el conjunto de acciones diseñadas para garantizar una coordinación y continuidad seguras y eficaces en la atención de las personas durante un cambio en su estado de salud20.
Una de las intervenciones enfermeras descritas en la literatura, es el empoderamiento. El empoderamiento es un proceso en el que los profesionales utilizan sus conocimientos para proporcionar a los pacientes las habilidades, los recursos, las oportunidades y el poder necesarios para cambiar su propio estado o circunstancias21 y desarrollar habilidades para la resolución de problemas y la toma de decisiones de forma independiente22. Existen varias definiciones del empoderamiento23–27, que se han ido adaptando cada vez más a la investigación enfermera, llegando incluso en algunos casos a convertirse casi en sinónimo del concepto del cuidado enfermero28. El empoderamiento en los pacientes mejora el bienestar29, disminuye la ansiedad y la depresión30, mejora el autocuidado31 y la calidad de vida32,33. Asimismo, los beneficios del empoderamiento en los pacientes de la UCI se han relacionado con un menor nivel de angustia y tensión, mayor sentido de coherencia y control sobre la situación, desarrollo y crecimiento personal, y mayor satisfacción34.
Por otro lado, la teoría de las transiciones de Afaf Meleis ofrece una perspectiva holística de la persona que experimenta una transición en su vida35 y describe cuatro conceptos principales de las transiciones: su naturaleza, sus condiciones, los patrones de respuesta y la terapéutica enfermera1,2. La naturaleza de las transiciones incluye los tipos, patrones y las propiedades que caracteriza una transición; las condiciones son circunstancias que facilitan o impiden el logro de una transición saludable; los patrones de respuesta de los pacientes se conceptualizan como indicadores de proceso y resultado; y la terapéutica enfermera constituye las intervenciones enfermeras aplicables durante las transiciones1,2.
Diversas transiciones experimentadas en la vida de las personas han sido analizadas recientemente en base a la teoría de la transiciones: el proceso de divorcio35, la inmigración36, la maternidad37, la transición de la UCI neonatal38, la menopausia39, la transición del rol enfermero40 o de las personas mayores en residencias41. Sin embargo, pocos estudios42 se han centrado en analizar la experiencia de la transición de la UCI de los pacientes que han sobrevivido a una enfermedad crítica desde la teoría de las transiciones. El presente estudio presenta un marco integral que reconoce la importancia de la transición de la UCI, identifica las principales características y propone al empoderamiento como una alternativa a la terapéutica enfermera.
ObjetivosExplorar las características de la transición de la unidad de cuidados intensivos a la unidad de hospitalización desde la experiencia vivida de los pacientes.
Identificar la terapéutica enfermera durante la transición de los pacientes de la unidad de cuidados intensivos.
MetodologíaÁmbito de estudioEl estudio se desarrolló en 3 UCI de tres hospitales universitarios de tercer nivel del área metropolitana de Barcelona: Área de Vigilancia Intensiva del Hospital Clínic de Barcelona, UCI de Traumatología del Hospital Vall d’Hebron y la Unidad de Cuidados Críticos Cardiológicos del Hospital de Bellvitge. Entre las 3 suman un total de 28 camas de UCI en las que el principal diagnóstico fue médico (56%), el nivel de gravedad APACHE II fue de 15 (3–45), la media de los días de estancia fue de 10,6 (2–44) y con una ratio enfermera: paciente de 1:2 y en las unidades de hospitalización de 1:7-12, y una ratio de auxiliar de enfermería: paciente en UCI de 1:8 y en las unidades de hospitalización de 1: 8-12.
ParticipantesSe incluyeron pacientes que ingresaron en las diferentes UCI entre septiembre de 2016 y enero de 2017. Los participantes del estudio fueron pacientes mayores de 18 años, con más de 48h de estancia en la UCI, que hablasen español o catalán y con capacidad para realizar una entrevista personal y contestar y completar los instrumentos de medida y el consentimiento informado. Los pacientes que participaron en el estudio fueron posteriormente trasladados a unidades de hospitalización. No participaron en el estudio los pacientes con un diagnóstico previo de enfermedad mental.
En el estudio primario se utilizó una muestra teórica o intencionada de variación máxima con base en las siguientes características estructurales: sexo, edad, presencia o no de familia, presencia o no de eventos (reanimación cardiopulmonar, prueba diagnóstica invasiva, ventilación mecánica no invasiva, ventilación mecánica invasiva, autoextubación, reintubación, posición de prono y terapias de sustitución), presencia o no de comorbilidades (hipertensión, diabetes, dislipidemia, enfermedad pulmonar obstructiva crónica, enfermedad hematológica, enfermedad oncológica). Así, se crearon 64 perfiles basándose en estas características, lo cual dio lugar a una muestra estimada de entre 128 y 192 participantes. Sin embargo, el tamaño final de la muestra se determinó con base a las necesidades de información, teniendo en cuenta el principio de saturación teórica de los datos de los diferentes perfiles; es decir, se entrevistaron pacientes hasta el punto en que ya no se obtuvo nueva información43,44.
Recogida de datosSe realizaron entrevistas en profundidad45, en la sala de destino entre los días 2-7 después del alta de la UCI. Las entrevistas tuvieron una duración de 30 a 60 min y fueron realizadas por las enfermeras investigadoras que no habían atendido al paciente durante su estancia en la UCI. Se realizaron las siguientes preguntas durante la entrevista: 1) ¿Me podría describir con sus propias palabras su experiencia relacionada con el proceso de transición de la UCI a la unidad de hospitalización?, 2). ¿Qué elementos o condiciones cree que le ha facilitado o limitado el proceso de transición de la UCI?, 3). ¿Qué es lo que usted esperaba en relación con el proceso de traslado de la UCI? y 4). ¿Qué le gustaría saber antes de irse de la UCI?
Todas las entrevistas fueron grabadas en audio para garantizar que no se perdiera ningún comentario y facilitar el posterior análisis. Además, se utilizó el diario de campo de la investigadora en el que se hicieron anotaciones de sucesos importantes ocurridos durante la entrevista, que luego sirvieron como apoyo para el análisis46. Posteriormente, las entrevistas se transcribieron textualmente por cada una de las enfermeras investigadoras y se introdujeron en un programa de software de análisis de datos cualitativos (NVivo qualitative data analysis software; QSR International Pty Ltd. Version 11, 2015).
Análisis secundarioSe ha utilizado el análisis secundario (AS) de datos cualitativos47. Este método de investigación tiene como objetivo el estudio de un fenómeno a partir de los datos recogidos en un estudio previo, proporcionando, por tanto, respuestas a preguntas de investigación adicionales que no se han desarrollado en el estudio primario47,48. En el AS se puede utilizar un conjunto de datos compartidos entre los investigadores o también puede implicar el uso de datos existentes recopilados en el estudio primario por el mismo investigador principal47. Entre las diferentes tipologías de AS, se ha optado por la de expansión analítica por diferentes motivos: primero, los datos recogidos en el estudio primario son suficientemente ricos, de los cuales surgieron varios elementos que no habían sido analizados por no ser objeto de las principales preguntas de investigación y segundo, porque la reinterpretación de los datos la realiza el mismo investigador que realiza el estudio primario49. Además, se considera adecuado realizar un AS cuando el objetivo de la investigación está estrechamente relacionado con el del estudio primario50. En este AS, las preguntas están relacionadas con el análisis de las experiencias vividas de los pacientes que sobrevivieron a una enfermedad crítica para profundizar en las dimensiones de la transición de la UCI, propuestas por la teoría de las transiciones de Afaf Meleis. Específicamente, utilizamos los datos recopilados para un propósito específico para un desarrollo teórico más amplio.
Análisis de los datosLos aspectos relevantes del estudio primario se muestran en la tabla 1. La pregunta de investigación para este AS fue: ¿Cuáles son las principales características de la transición de la unidad de cuidados intensivos de acuerdo a la experiencia vivida de los pacientes? Usando el marco teórico de la teoría de las transiciones como guía para el análisis de las principales dimensiones y conceptos de la transición de la UCI y la identificación de una terapéutica enfermera para ayudar a los pacientes durante la transición de la UCI. Asimismo, se utilizó el análisis de contenido descrito por Graneheim & Lundman46,51 determinando unidades de significado, códigos, subcategorías, categorías y temas. En un primer paso para el proceso de codificación se utilizó como herramienta de soporte el software NVivo de acuerdo con el diseño del estudio cualitativo. Los textos se codificaron originalmente en códigos o nodos. Los mismos datos fueron revisados para determinar su relevancia para la nueva pregunta de investigación. Al considerarlo apropiado, conservamos los códigos como punto de partida para el AS.
Descripción del estudio primario
| Estudio primario | |
|---|---|
| Objetivo | Describir la experiencia vivida de los pacientes durante la transición de la UCI a la unidad de hospitalización |
| Diseño | Fenomenológico descriptivo |
| Participantes ycontexto | 48 participantes de tres UCI de tres hospitales de tercer nivel |
| Recogida de datos | Entrevistas individuales en profundidadDiario de campo de la investigadora |
| Resultados | Tema principal: impacto en el bienestar emocional del paciente.Categorías: necesidad de información, mezcla de sentimientos, expectativas y factores relacionados con la transición.Subcategorías: falta de información, emociones negativas, preocupación por el cuidado, esperanza de futuro, elementos facilitadores y limitadores durante la transición de la UCI |
La investigadora principal codificó todos los datos relacionados con la evidencia del estudio primario. No fue necesario crear nodos adicionales para los datos del AS porque los nodos originales fueron suficientes para responder a la nueva pregunta de investigación. Luego, cada investigadora de cada hospital, revisó los datos combinados dentro de cada uno de los nodos principales en nuevos nodos. Creamos subcategorías para analizar las dimensiones y los procesos inherentes a cada uno de los nodos principales de nivel superior, agrupando y reagrupando códigos en niveles más altos de abstracción. Dos de las investigadoras revisaron, criticaron y discutieron el análisis de cada paso, editando según fue necesario hasta llegar a un consenso sobre el análisis y las conclusiones.
RigorSe aplicaron los criterios de credibilidad, transferibilidad, confiabilidad y confirmabilidad de Lincoln y Guba52. Para aumentar la representatividad de los resultados se incluyeron pacientes con diferentes perfiles definidos al inicio del estudio53. La transferibilidad se abordó proporcionando detalles de los datos y el contexto de transición de la UCI reportando citas directas de los participantes. La credibilidad del análisis de datos mejoró al hacer que cada una de las investigadoras de los tres centros analizaran críticamente los datos antes de reflexionar sobre el proceso analítico para verificar si existía un ajuste (fit) de los datos del estudio primario con la nueva pregunta de investigación. La reflexividad se mantuvo en todo momento a través de la documentación continua en los registros del diario de la investigadora comparando notas con los datos y participando en discusiones con todo el equipo sobre el análisis.
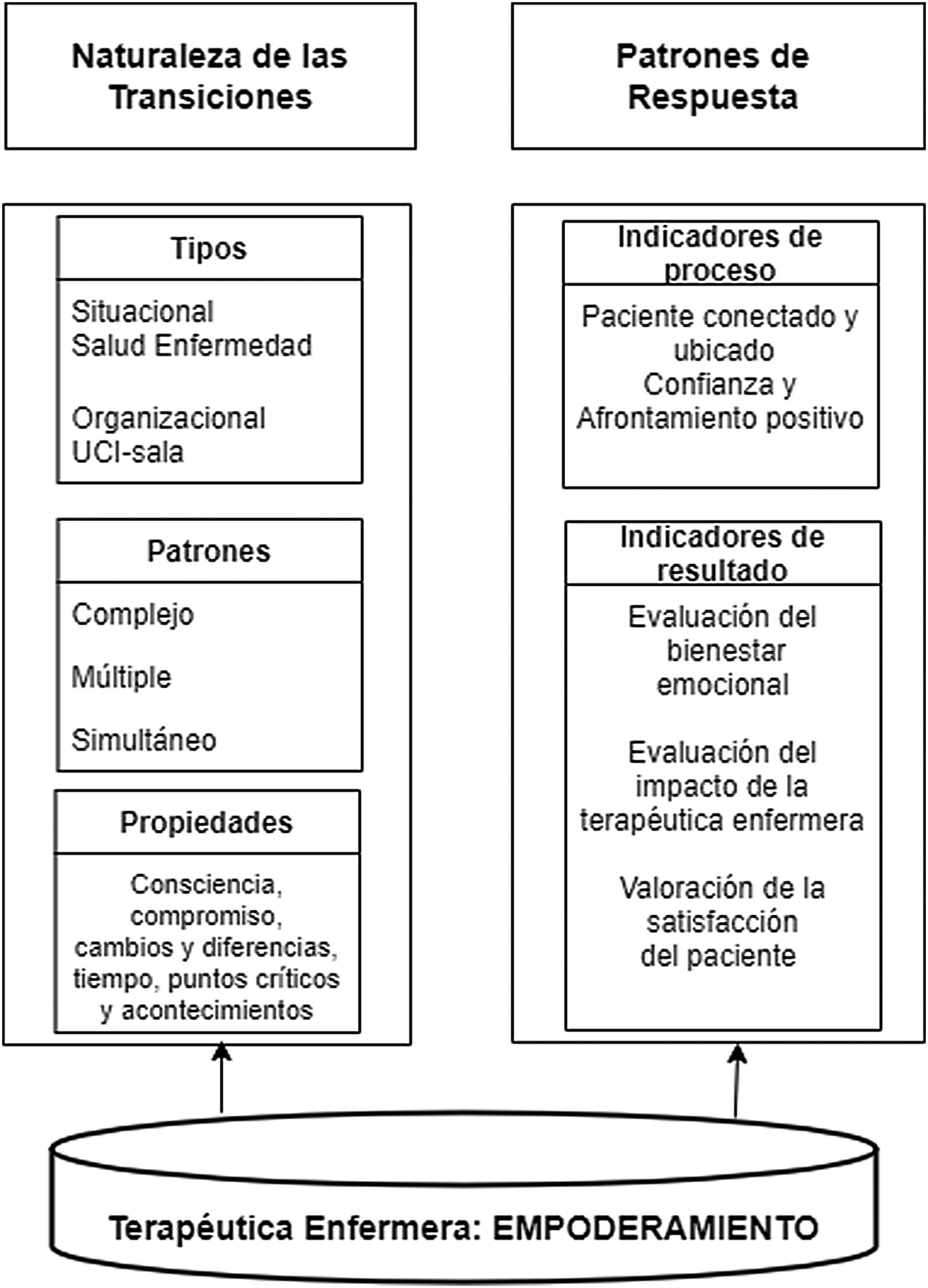
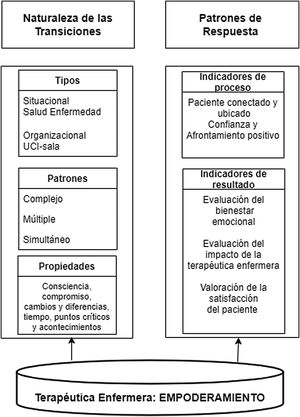
ResultadosSe realizaron 48 entrevistas identificando 3 temas durante la transición de los pacientes de la UCI a la unidad de hospitalización: 1) naturaleza de la transición de la UCI, 2) patrones de respuesta y 3) terapéutica enfermera (fig. 1). Planteamos a continuación el análisis de estos temas a partir de las vivencias de los pacientes manifestado por los propios pacientes.
Principales temas del análisis secundario (AS).Traducido y adaptado de Schumacher y Meleis1.
En relación con la transición de la UCI a la unidad de hospitalización, los pacientes expresaron una sensación de seguridad en la UCI, y una sensación de abandono y desconexión entre las dos unidades (UCI-unidad de hospitalización) como una falta de continuidad de los cuidados en la unidad de destino.
«Que hubiese un nexo, un poco de contacto y colaboración entre los dos equipos para al fin y al cabo por lo menos para ver si el tema está bien encarrilado por unos y por otros. Porque a lo mejor lo que arriba prevén, el doctor de aquí o enfermería de aquí dicen que no, que de otra manera. Y claro entonces yo lo que querría sería un nexo y una continuidad» (participante 2).
«Tampoco me podían acompañar y quedarse conmigo o venir cada día. Para mí hubiera sido más fácil, pero no puede ser eso, porque allí hay gente que está muy mal. No sé el hecho de irme ya fue horroroso. Dejarlos a ellos y dejar la seguridad; pero entiendo que no pueden hacer otra cosa» (participante 10).
«Ellos ya me dijeron: ya iremos a verte. Y venir, no ha venido nadie. Al único que sigo viendo es al chico de la grúa, el que iba a levantarme y es el único que he visto; pero ellas: ya iremos a verte, no te preocupes que ya iremos a verte; pero claro (…). A él le digo dales recuerdos, dales recuerdos, diles que me acuerdo de ellas, dile a ver si vienen a verme. Están ellas muy liadas y tienen mucho trabajo…» (la paciente llora) (participante 31).
Cuando el paciente ha superado el motivo agudo de ingreso en la UCI y se encuentra en periodo de recuperación y transición a otro nivel de cuidados, el paciente es consciente y manifiesta los cambios emocionales y las preocupaciones de la situación percibida durante la transición.
«Estoy un poco preocupado porque no sé cómo será allí, si voy a estar en una habitación un poco como la UCI, no sé si tendrán un tipo de sala, no con tanta vigilancia. Estoy un poco nervioso porque no sé a dónde voy y dónde me pondrán. Y además veo que me tienen que ayudar mucho y eso me hace estar más nervioso» (participante 27).
«Ahora me tengo que ir a otro sitio desconocido, no sé si me van a atender bien o no me van a atender bien (…) me da miedo, tengo mucho miedo» (participante 31).
En lo referente al tiempo, desde que se comunica a los pacientes en la UCI que están recuperados y del inminente traslado a otra unidad pasa un tiempo en el cual experimentan diversas emociones. En un primer momento experimentaron inestabilidad e incertidumbre, provocando en el paciente confusión, estrés, ansiedad y tristeza.
«El tiempo se hace muy largo es mejor decir: “estamos pendientes de un informe para ver si te puedes ir. Ya hemos llamado, si no te vas hoy, te vas mañana”. Ese día parece que no, pero la cabeza se te puede girar. Te puedes levantar e irte en ese momento porque 24 h son muy largas» (participante 19).
«Es que te da todo mucho miedo después de estar allí, como me pasaron tantas cosas, y pensaba que aún me tenía que pasar más o repetirse. Y aún tengo miedo que se repita algo. Cuando me duele algo, ya les digo: “mírame la presión, mírame la temperatura rápido”. Y me dicen: “cuando cambiemos de turno”. Entonces te da miedo y lloro todos los días» (participante 10).
«Estoy pensando en qué circunstancias estaré allí, cómo estaré allí» (participante 27).
Finalmente, respecto a los puntos críticos y acontecimientos, el motivo de ingreso en la UCI es un punto crítico que se produjo en el paciente en el momento de la admisión, y los acontecimientos que se presentaron durante la estancia en la UCI hace que el paciente se convierta en una persona dependiente, generando en el paciente sensación de pérdida de autonomía.
«Cuando te adaptas ya a que no te puedes mover y que te tienen que ayudar para hacer las cosas, es que es eso, tú te encuentras mejor y quieres hacerlo tú y no te dejan y eso te pone nervioso porque es como que si yo puedo levantarme sola de la cama por qué me tenéis que ayudar, ¿por qué?» (participante 5).
«Una de las cosas por las cuales tenía ganas de ir a planta es por tener más autonomía» (participante 9).
«El no tener autonomía, me lo hacían todo, la cama y todo. Era muy agobiante» (participante 28).
Patrones de respuestaAlgunos pacientes manifestaron que el proceso de transición de la UCI les provocaba impotencia e irritabilidad.
«Me provocaba sensación de impotencia algunas veces, cuando hablabas con el personal, te da la sensación como que no se te escucha, que hay un protocolo, que hay una forma de funcionar y tú no importas» (participante 30).
Otros pacientes señalaron que la falta de información durante la transición le provocaba angustia.
«Quizás lo que más eché de menos es más información sobre mi proceso, cómo evolucionaría (...) si podré hacer la vida que llevaba (...) y eso todo es paciencia, y cuesta de asimilar. Hago rehabilitación, voy al logopeda (...) pero nadie me dijo pues tienes para un mes o tienes para dos. Es muy ambiguo y te angustia (…) (participante 35).
Algunos de los participantes sostuvieron que tenían dificultades para aceptar y afrontar la nueva situación.
«Solo de pensar que no podía caminar y qué podría pasar y ahora también tengo miedo porque no sé qué haré cuando me den el alta de aquí, también tengo miedo» (participante 20).
Terapéutica enfermeraLa terapéutica enfermera se refiere a las intervenciones realizadas por las enfermeras para aumentar la confianza y las habilidades de los pacientes para facilitar la transición de la UCI.
Los pacientes señalaron la información y educación por parte de los profesionales como la principal intervención enfermera durante la transición de la UCI.
«Yo que no he estado nunca ingresada, en otros casos no hace tanta falta a lo mejor; pero sí explicar un poco que pasar a planta no es como estar allí arriba porque igual que allí, hubo una enfermera también que me dijo: “allí es mejor, te podrás mover, aquí en la UCI estas más agobiada porque es como un búnker”. Bueno, sí y no» (participante 15).
El apoyo psicológico y emocional también fue manifestado por los pacientes como una intervención enfermera necesaria durante la transición de la UCI.
«Encontré a faltar un poco más de humanidad y no decir: “mira te subimos a la planta” y ya está. Pero cuidada sí he estado. No tengo ninguna queja de ninguno, pero haría falta un poco más de cariño, de apoyo, ¿sabes? Un poco más de apoyo» (participante 16).
«Y hay quien te dicen que no se puede y no se puede y ya está. Por eso hay cosas que es necesario. Por ejemplo, para mi caso en gente joven, apoyo psicológico y emocional e información de lo que está pasando» (participante 5).
DiscusiónEste AS permitió completar la definición de las características de la transición de la UCI desde la vivencia de los pacientes durante la transición de la UCI e identificar al empoderamiento como parte de la terapéutica enfermera.
Teniendo en cuenta las características de una transición sustentadas en la teoría de las transiciones, en este AS se ha identificado que, durante la transición de la UCI, existe una transición de tipo situacional, organizativa y múltiple. Situacional, ya que los pacientes experimentaron una transición de salud-enfermedad desde la admisión a la UCI, el diagnóstico de salud crítico, el proceso de recuperación y rehabilitación y el alta de la UCI. Organizativa, por la transición del paciente entre dos unidades, la UCI y la unidad de hospitalización, cada una con sus características propias de organización. Además, los pacientes experimentaron una transición múltiple debido a la transición situacional y organizativa. Asimismo, los pacientes fueron trasladados desde un nivel de cuidados con muchos recursos (UCI), el cual dispone de la más alta tecnología para la monitorización y vigilancia, con una ratio de 1 enfermera para 2 pacientes, a un nivel de cuidados con menos recursos humanos con una ratio enfermera: paciente de 1:8-12. Otro hallazgo importante ha sido la percepción de los pacientes de falta de continuidad de los cuidados cuando fueron trasladados de la UCI a otra unidad. Estos hallazgos fueron descritos con anterioridad en otro estudio6 y podría tener como causa la falta de información y comunicación entre los profesionales17. En este sentido la trasferencia de la información entre profesionales de ambas unidades con la participación del paciente, sería una buena estrategia para disminuir esta percepción de falta de continuidad de los cuidados. En concordancia con de Grood et al., la transición de la UCI es una de las transiciones más complejas y de alto riego18 y puede interrumpir en la continuidad de los cuidados de los pacientes. Este hallazgo también es consistente con el estudio de Vázquez-Calatayud y Portillo10 quienes afirmaron que la transición de la UCI es compleja y puede producir en el paciente inestabilidad y vulnerabilidad. Por consiguiente, explorar más profundamente cada una de estas características ha sido esencial para resaltar la complejidad de la transición de la UCI. Para abordar esta complejidad, las iniciativas de mejora de la calidad de los cuidados durante la transición de la UCI deben emplear un modelo interdisciplinario que involucre a todas las partes interesadas (médicos, enfermeras UCI/sala y pacientes-familiares).
Por otro lado, analizar las propiedades de la experiencia de la transición nos ha permitido averiguar las causas de los patrones de respuestas de los pacientes. El cambio de un entorno donde el paciente crítico ha sido admitido de manera urgente y en el que ha sido vigilado, tratado, controlado y cuidado exhaustivamente, a otro entorno donde probablemente exista una incongruencia entre las expectativas y las percepciones reales del paciente, o una incompatibilidad entre sus necesidades y la disponibilidad y acceso a los medios para su satisfacción4, provoca en el paciente un estado de inestabilidad generado por la incertidumbre. Sin embargo, existen estudios que refieren que el impacto de la admisión en la UCI lo sufren más profundamente los familiares que los propios pacientes54,55. Por el contrario, nuestros hallazgos concuerdan con otro estudio en que, el desconocimiento de la situación de salud actual ocasionado por la falta de información, provoca incertidumbre, miedo y ansiedad en los pacientes12. En esta línea, Ramsay et al., concluyeron que la transición entre la dependencia del paciente en la UCI y la independencia del paciente en la unidad de hospitalización, es una fuente importante de angustia42 y puede ser problemática desde la perspectiva no solo de los pacientes, sino también de los familiares y enfermeras56. Por lo tanto, es necesario una intervención enfermera durante la transición de la UCI.
En lo que respecta a las emociones de los pacientes, en este AS se ha identificado la incertidumbre como una de las causas que podrían producir emociones negativas en el paciente como el miedo, ansiedad, preocupación y depresión. La incertidumbre podría actuar como un factor limitador durante la transición de la UCI y se identificó como falta de conocimientos y de información de los pacientes para poder afrontarla. Los pacientes además de la información de la situación actual, también demandan información sobre las consecuencias físicas y mentales posteriores a la enfermedad crítica16 y, por lo tanto, debemos buscar la satisfacción de las necesidades de información durante la transición de la UCI para disminuir la incertidumbre manifestada por los pacientes. Enfrentarse a una incertidumbre extrema conduce a sentimientos de caos y pérdida de control. En este sentido, manejar la incertidumbre es fundamental para la adaptación del paciente a una nueva situación.
Con relación a los patrones de respuesta de los pacientes, como la ansiedad, la irritabilidad, el estrés y la depresión, son comunes durante la transición de la UCI, como se ha observado en otras investigaciones7,8. Estos patrones de respuesta se conceptualizaron en la teoría de las transiciones como indicadores de proceso y resultado. De acuerdo a esta teoría, los indicadores de proceso implican sentirse conectado, poder interactuar, estar situado y ubicado, desarrollar confianza y afrontamiento positivo2. Sin embargo, nuestros hallazgos muestran que durante la transición de la UCI algunos pacientes manifestaron incertidumbre, irritabilidad y sensación de desconexión. La visita al paciente de la enfermera de UCI a la unidad de hospitalización resultaría beneficioso para disminuir la sensación de desconexión. La identificación de indicadores de proceso en los pacientes permitirá una evaluación y una intervención temprana por parte de las enfermeras. Asimismo, la evaluación de indicadores de proceso facilitará la obtención de indicadores de resultados1, como el dominio de nuevas habilidades y comportamientos, y se reflejará en el bienestar emocional y la satisfacción del paciente17. Estos están fuertemente relacionados con el hecho de recibir una adecuada información durante la transición de la UCI17. El desarrollo de nuevas habilidades de afrontamiento durante este proceso podría ayudar a los pacientes durante la transición de la UCI. Cuanto más alto es el nivel de conocimientos y de habilidades adquiridas en una situación, mejor será la adaptación y la respuesta del paciente. Los comportamientos integradores se manifiestan por el bienestar emocional y la satisfacción del paciente y corresponderían a los indicadores de resultados descritos en la teoría de las transiciones. En este sentido, Stelfox et al., encontraron que la satisfacción del paciente se asoció fuertemente con recibir información, responder adecuadamente las preguntas, la visita del médico de la unidad de destino antes de la transición y la valoración de la enfermera poco después de la llegada a la unidad de hospitalización; asimismo, las recomendaciones más comunes brindadas por los pacientes para mejorar este proceso de transición fueron informar y educar sobre la transición antes de que ocurra17.
Otro punto importante desde la perspectiva de los pacientes es recuperar la autonomía y el control de su actual situación. El ingreso en la UCI donde existe la más alta tecnología puede a veces intervenir en el cuidado sin tener en cuenta la autonomía del paciente. Muchas veces los profesionales ven al paciente como un objeto medible centrándose en la monitorización y en datos cuantitativos y no en la persona. Desde que el paciente ingresa en la UCI se vuelve dependiente y eso hace que el paciente sienta la pérdida de su autonomía. Esta sensación de pérdida de autonomía puede desarrollar ansiedad y depresión en los pacientes durante la transición de la UCI.
Finalmente, la intervención enfermera debería contribuir a que los pacientes que sobreviven a una enfermedad crítica afronten adecuadamente las complicaciones que puedan experimentar durante la transición de la UCI. El desarrollo y la implementación de una intervención con información y educación durante la transición de la UCI ayudará a los pacientes a desarrollar el significado de la experiencia de la transición, y contribuirá a disminuir la incertidumbre y, por consiguiente, la ansiedad14. Esta intervención tiene que enfocarse en facilitar el proceso de transición del individuo, y consiste en ayudar al paciente a adaptarse a una nueva condición y a vivir con ella2, a reconocer su potencial, sus recursos y aprender nuevas habilidades, así como también del conocimiento de su nueva situación de salud o problema para poder gestionarlo y afrontarlo positivamente. Sin embargo, no todos los pacientes experimentan una transición negativa y, por lo tanto, las enfermeras necesitan comprender los patrones de respuesta del paciente durante la transición, además de identificar las principales características de una transición para poder intervenir y llevar a cabo un plan de cuidados con una atención individualizada y centrada en las personas durante todo el proceso. Involucrar y habilitar al paciente y fomentar su autonomía son elementos clave para lograr una transición saludable. Por último, con el objetivo de que la terapéutica enfermera pueda ser optimizada, deberían tenerse en cuenta aspectos psicológicos del paciente; es decir, además de brindarle los conocimientos necesarios y promover y fomentar su autonomía, se ha observado también la importancia de la demanda de apoyo psicológico y emocional. Estos resultados apoyan la evidencia encontrada previamente37 y se sugiere como una intervención esencial durante la transición de la UCI. Sin embargo, en un ensayo clínico aleatorizado con intervención psicológica, no se demostraron cambios en el bienestar emocional del paciente57. A tal efecto, promover la autonomía de los pacientes podría ayudar a conseguir mejores resultados. Por lo tanto, el empoderamiento emerge como una intervención clave durante la transición de la UCI para que el paciente sienta sensación de control de la situación y recupere su autonomía. La intervención enfermera de empoderamiento es un desafío para las enfermeras involucradas en la transición del paciente de la UCI frente a una carga de trabajo cada vez mayor. Con este fin haría falta más investigaciones para demostrar su impacto.
ConclusionesEste AS ha resaltado 3 temas durante la transición de los pacientes de la UCI a la unidad de hospitalización: 1) naturaleza de la transición de la UCI, 2) patrones de respuesta y 3) terapéutica enfermera. El AS ofreció la oportunidad de resaltar y aumentar el conocimiento de la complejidad de la transición de la UCI.
El empoderamiento, como terapéutica enfermera, dirigido a los pacientes que han sobrevivido a una enfermedad crítica, integra la información, educación y promoción de la autonomía, identificados como las principales intervenciones enfermeras durante la transición de la UCI; además del apoyo psicológico y emocional.
Consideraciones éticasSe obtuvo la aprobación del Comité de Ética de Investigación de los tres hospitales para el estudio primario. Hospital Clínic de Barcelona (HCB/2016/0484), Hospital Universitario de Bellvitge (PR209/16/070716) y Hospital Universitario Vall d’Hebron, –PR(ATR)197/2016–. Siguiendo las recomendaciones de autores clave en AS47,48, no fue necesario solicitar un nuevo consentimiento de los participantes debido a que la pregunta del estudio actual estaba dentro de la pregunta del estudio primario, la misma investigadora del primer estudio realizó también el AS preservando así la confidencialidad y porque en el consentimiento informado inicial se especificaba que el uso de los datos sería con fines de investigación.
Limitaciones del estudioLas principales limitaciones que surgen al utilizar un método de AS están relacionadas con cuestiones metodológicas y éticas, pero la mayoría de las veces estos problemas se deben a que un investigador realiza el AS de un estudio previo que no realizó48. Con respecto a los aspectos metodológicos, algunos autores afirman que uno de los problemas con el diseño del AS es que el investigador no tiene control sobre cómo se recolectaron los datos y, en cuanto al contenido, los datos pueden no ser exactamente adecuados para los propósitos de la investigación propuesta58. En nuestro caso, destacamos el hecho de que estos dos problemas metodológicos no están presentes en el contexto del presente estudio. Por un lado, describimos cómo se llevó a cabo el proceso de investigación del estudio primario, especificando la recolección de datos. Por otro lado, mostramos cómo los datos del estudio primario se ajustan (fit) a las preguntas de investigación del presente estudio.
Si bien el uso del AS tiene ciertas limitaciones, también ofrece algunas fortalezas como el hecho que las narrativas de los pacientes fueron totalmente espontáneas ya que respondieron a unas preguntas generales sobre su experiencia durante la transición de la UCI, es decir no fueron preguntas específicas para describir las características de la transición de la UCI. Otra fortaleza del estudio radica en que los participantes fueron recogidos de tres hospitales y esto podría reforzar la transferibilidad de los hallazgos encontrados.
Implicaciones y recomendaciones para la práctica clínicaEl presente AS ha contribuido a cambiar el enfoque de la transición de la UCI describiendo sus características e identificando su complejidad para considerarlo en futuras investigaciones. Reconocer las dimensiones de la transición de la UCI es fundamental para facilitar la transición de los pacientes de la UCI a la unidad de hospitalización. La valoración de los pacientes durante este proceso y la aplicación de intervenciones enfocadas en ayudar a estos pacientes podrían contribuir a disminuir las complicaciones en los sobrevivientes de la UCI. De igual manera, es necesaria la incorporación de la experiencia de los sobrevivientes de la UCI sobre la transición de la UCI en el desarrollo de protocolos, planes de cuidados y programas de bienestar emocional basados en la evidencia. Además, la certeza de la complejidad de la transición de la UCI debería ayudar a mejorar la práctica clínica, apoyar la toma de decisiones de las enfermeras y mejorar el razonamiento clínico y pensamiento crítico hacia la aplicación de nuevas intervenciones enfermeras como el empoderamiento de los pacientes durante la transición de las UCI. Del mismo modo, la inclusión de nuevos roles enfermeros como la enfermera de práctica avanzada, la enfermera clínica o la enfermera de enlace de la UCI podrían ser de gran utilidad para el desarrollo y aplicación de esta intervención.
FinanciaciónEste estudio ha sido parcialmente financiado por la Fundación Enfermería y Sociedad (Barcelona, España) en el marco de las Ayudas a la Investigación Enfermera (PR-248 /2017).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.