Introducción
El uso adecuado de los recursos farmacoterapéuticos es una de las cuestiones que más preocupa a las administraciones sanitarias1. En este sentido, la sanidad pública, en los últimos años ha incorporado diferentes estrategias para conseguir un uso más eficiente de los medicamentos, como la aplicación de precios de referencia2, la reducción de márgenes comerciales o la prescripción por principio activo.
A pesar de las mejoras aportadas por estos cambios, sigue siendo necesario plantear nuevas estrategias3 y posiblemente en un futuro no muy lejano se aborden profundos cambios estructurales en el sistema sanitario público.
En Andalucía, se han instaurado programas pioneros como la aplicación de precios máximos4 o, más recientemente, la receta electrónica (receta XXI)5.
Este nuevo sistema de prescripción permite la dispensación de medicamentos durante un máximo de un año a través de la tarjeta sanitaria, sin necesidad de acudir a la consulta médica exclusivamente a por nuevas recetas. Se constituye como una excelente herramienta para gestionar la demanda, al permitir una disminución considerable de la frecuentación y la presión asistencial gracias a la desburocratización de la consulta médica que supone. Como durante este período máximo de tiempo pueden ocurrir cambios de dosis, de pauta o incluso del tratamiento completo por otro médico distinto al que realizó la prescripción, corresponde a todos los agentes del equipo de salud y al propio usuario velar continuamente por el uso adecuado de esta herramienta.
Desde la implantación de la receta XXI en un distrito sanitario de Atención Primaria, que da cobertura a una población aproximada de medio millón de habitantes, se ha venido observando, a través de los datos mensuales cuantitativos de prestación farmacéutica, un aumento injustificado en el número de recetas y el importe generado que es preciso abordar.
Con este objetivo es necesario establecer un programa sistemático de revisión de receta XXI, especialmente para aquellos pacientes de mayor riesgo, que conduzca a un uso más eficiente y seguro de la farmacoterapia, buscando mejorar y garantizar una prestación sanitaria de calidad.
Material y método
En mayo de 2010 se emprende el proyecto Revisión protocolizada de la receta electrónica, que se fundamenta, como su nombre indica, en la revisión y seguimiento estrecho por parte de los médicos de familia de las prescripciones electrónicas de los pacientes en el módulo destinado a ello dentro de su historia de salud digital (Programa Diraya®).
En esta revisión se debe incluir a todos los pacientes con prescripciones electrónicas pero de forma preferente, a los pluripatológicos y polimedicados, por encontrarse en una situación de susceptibilidad frente al uso inadecuado de medicamentos. Estos pacientes especialmente frágiles, están perfectamente identificados mediante el informe que desde el Servicio de Farmacia se envía a todos los centros de salud desde el año 2008 para la revisión del tratamiento completo de todos los pacientes polimedicados.
El Servicio de Farmacia junto a la Dirección de Salud elaboraron además un protocolo con un algoritmo que proporciona las recomendaciones para realizar una prescripción adecuada por receta electrónica y se le dio la máxima difusión entre los médicos. En él se hizo especial hincapié en:
1. Evitar duplicidades terapéuticas.
2. Evitar prescripciones innecesarias o erróneas.
3. Evitar acúmulo de medicamentos.
4. Ajuste de posologías: este aspecto es fundamental en todos aquellos medicamentos prescritos sin pauta fija como analgésicos, ansiolíticos, antiulcerosos, cremas...
5. Realizar un adecuado seguimiento de cada prescripción.
El seguimiento de la implantación del programa lo realizaron los directores de los centros de salud que periódicamente solicitaron a sus compañeros médicos el número de pacientes revisados. Además, fueron los responsables de verificar que ciertamente se habían realizado tales revisiones mediante auditoría interna de varias historias de salud elegidas al azar, comprobando que en el apartado de las hojas de seguimiento y consulta se habían anotado las intervenciones acometidas.
Para asegurar el éxito del programa, este se incluyó como punto crítico dentro de la batería de objetivos individuales de los médicos de todos los centros. La realización o no de este proyecto se ligó estratégicamente a la obtención de los incentivos económicos que los profesionales pueden alcanzar en cada Contrato Programa. A su vez, cada director debe establecer una función de valor con un rango comprendido entre el médico con el mayor número de pacientes revisados y aquel que no haya revisado ninguno, a fin de dar una puntuación proporcional al esfuerzo realizado por cada facultativo.
Para objetivar el impacto del proyecto puesto en marcha, se analizaron como indicadores de seguimiento los valores del importe estimado anual por tarjeta según peso en farmacia y edad (importe/TAFE) y del número de recetas estimadas anuales por TAFE (recetas/TAFE), obtenidos a través de la herramienta de explotación de datos de facturación de recetas MicroStrategy® del Servicio Andaluz de Salud. Ambos valores estimados se calcularon sencillamente extrapolando el número obtenido de importe/TAFE y recetas/TAFE en el mes en estudio, al resultado que alcanzaría a los doce meses, es decir, al valor que alcanzaría al final del Contrato Programa (noviembre 2009-octubre 2010).
Las TAFE (tarjeta sanitaria ajustada según peso en farmacia y edad) es un concepto empleado en Andalucía para el estudio cuantitativo de la prestación farmacéutica. Es, como su nombre indica, una tarjeta ponderada que resulta de multiplicar cada tarjeta sanitaria por un valor que guarda relación con la edad del paciente y el gasto en farmacia que teóricamente le correspondería por pertenecer a ese grupo de edad. Así, un paciente con 65 años supone muchas más TAFE que otro de 14 años. Este concepto surge para poder comparar los importes generados en recetas entre los diferentes cupos médicos que atienden a poblaciones de pacientes de distintas edades.
Resultados
A los dos meses de la implantación, se habían revisado, según datos de los directores, un total de 6.852 pacientes. A los cinco meses ese número había ascendido a 26.236.
En septiembre de 2010, se objetivó el éxito de la medida adoptada tras corroborar una clara disminución tanto del importe/TAFE (fig. 1) como de las recetas/TAFE (fig. 2) calculados según los datos mensuales de farmacia del distrito.
Figura 1 Evolución del importe/TAFE estimado (de mayo a septiembre de 2010).
Figura 2 Evolución de recetas/TAFE estimadas (de mayo a septiembre de 2010).
La tabla 1 muestra la reducción absoluta en el número estimado de recetas al finalizar el Contrato Programa 2010 tras la implantación del proyecto de revisión sistemática de recetas electrónicas.
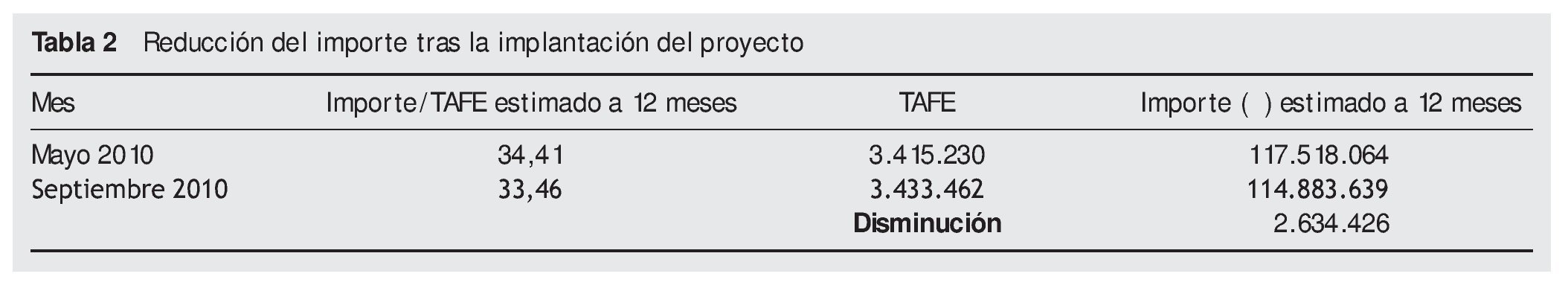
De igual forma la tabla 2 muestra el descenso absoluto en el importe calculado con el que el distrito finalizará el Contrato Programa 2010.
Si se tiene en cuenta que el importe medio por receta en el distrito es aproximadamente 11,75 €, la reducción de 145.477 recetas conlleva aparejado un ahorro de 1.706.445 €. Puesto que, el ahorro en importe estimado ha ascendido a 2.634.426 €, la diferencia entre este valor y el ahorro asociado a la disminución de recetas debe ser fruto de la implantación de otras medidas de contención del gasto impulsadas por las autoridades sanitarias como los decretosleyes que han entrado en vigor a lo largo del 2010 para racionalizar el gasto público y por tanto el gasto sanitario.
Discusión
La receta electrónica ha supuesto un gran avance en el ámbito sanitario público andaluz pero, al permitir una dispensación de hasta un año de duración, se hace necesario un método de seguimiento de este tipo de prescripción para evitar problemas relacionados con la medicación y alcanzar un uso eficiente de los recursos farmacoterapéuticos. En este sentido, la Revisión protocolizada de la receta electrónica emprendida en el distrito y considerada crítica por la dirección del mismo, se ha mostrado como un método efectivo para lograr los objetivos buscados. Estos resultados coinciden con los descritos en los estudios disponibles, los cuales concluyen que las intervenciones en pacientes polimedicados mejoran los resultados en salud y, con los costes de sanidad permanentemente en alza, esto conlleva un importante ahorro6-8. Esta justificación ha supuesto que en los últimos años se haya implementado este tipo de intervenciones en las distintas comunidades autónomas, no solo mediante su inclusión en los Contratos Programa de las instituciones sanitarias sino con la puesta en marcha de diferentes decretos9,10.
En conclusión, la revisión periódica y sistemática de los tratamientos en pacientes ancianos polimedicados, población en aumento en los próximos años, es un campo novedoso e importante, que nos permitirá avanzar en el uso adecuado de los medicamentos.
Conflicto de intereses
Los autores declaran que no tienen conflictos de intereses al redactar el manuscrito.
* Autor para correspondencia.
Correo electrónico: lomeque@yahoo.es (J. López-Palomino)
Recibido el 13 de enero de 2011;
aceptado el 2 de febrero de 2011