Ningún paciente muere de mareo, pero el mareo invalida a quien lo padece y le imposibilita hacer una vida normal. El termino vértigo denota la errónea percepción de movimiento o de los objetos que rodean a la persona que lo presenta. Suele ir acompañado de náuseas, vómitos y falta de estabilidad para andar. Una sensación que usualmente el paciente indica es: «parecía que la habitación giraba a mi alrededor». El mareo se define por el paciente como una debilidad o una sensación de desmayo al levantarse o al andar.
OÍDO EXTERNO
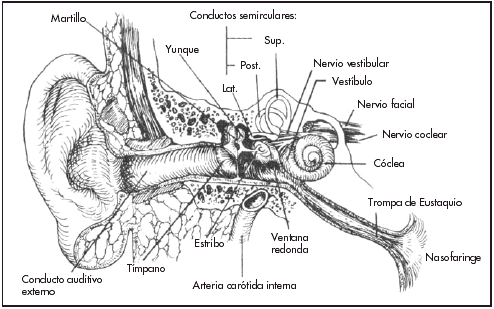
Las orejas dirigen las ondas sonoras al orificio auditivo externo. Del orificio externo, el conducto auditivo se dirige hacia el interior hasta llegar a la membrana timpánica o tímpano.
Lo que se conoce como oído medio está constituido por una cavidad llena de aire, dentro del hueso temporal, que se abre en la nasofaringe a través de la trompa auditiva (de Eustaquio) y a través de la nasofaringe se comunica al exterior. Los tres huesecillos del oído (el martillo, el yunque y el estribo) se hallan en el oído medio.
OÍDO INTERNO Y MEDIO
El oído interno o laberinto se compone de dos partes, una dentro de la otra. El laberinto óseo es una serie de conductos en la porción petrosa del temporal. Dentro de estos conductos, rodeado por un líquido llamado perilinfa, se encuentra el laberinto membranoso. Este laberinto esta lleno de un líquido denominado endolinfa. No hay comunicación entre los espacios que están llenos de endolinfa y los que contienen perilinfa.
La porción coclear del laberinto es un tubo enrollado. La membrana basilar y la membrana de Reissner la dividen en tres cámaras o escalas. La escala vestibular superior y la escala timpánica inferior contienen perilinfa y se comunican entre sí en el vértice de la cóclea o caracol. La estructura que contiene las células ciliares receptoras auditivas es el órgano de Corti, que tiene forma de espiral y se extiende desde el vértice hasta la base de la cóclea (figura 1).
Fig. 1. Estructura del oído humano
EQUILIBRIO
En la evolución de las especies, el hombre ha adquirido junto con algunos primates superiores algunas características que lo diferencian de otras especies. Una de ellas es la de marchar erguido sobre las piernas, es decir, la bipedestación.
El encargado de lograr la bipedestación es el cerebro, concretamente, el centro del equilibrio está ubicado en el tronco cerebral, cuya posición dentro del cráneo es aproximadamente a la altura de la nuca.
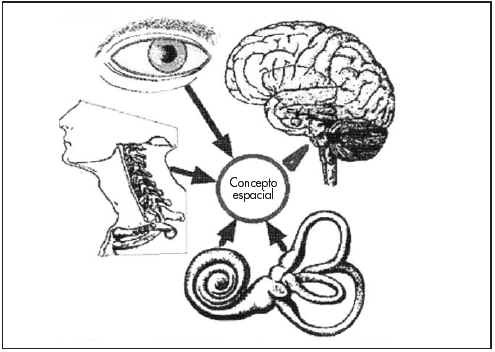
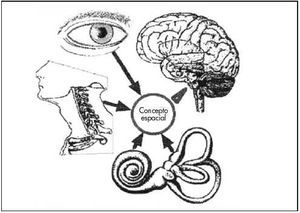
El centro del equilibrio necesita recibir información del medio ambiente para conocer cual es la posición que debe adoptar el cuerpo. Para tal fin utiliza las informaciones de los ojos, que reciben las informaciones visuales; de oídos, que reciben informaciones vestibulares y auditivas, y de articulaciones, que reciben informaciones propioceptivas (ver figura 2).
Fig. 2. Órganos relacionados con el mantenimiento del equilibrio
Los ojos nos indican la posición del horizonte visual, es decir, la relación del cuerpo con el piso. Permiten reconocer si se trata de un plano inclinado, del vacío, etc.
Los oídos, en su posición vestibular, captan las diferentes aceleraciones y desaceleraciones lineales o rotatorias a las que esta expuesto diariamente el individuo. En su porción auditiva, el oído capta un sonido para adoptar la posición adecuada de acuerdo al origen de este.
Las articulaciones perciben sensaciones táctiles profundas de acuerdo con la posición en que ellas se encuentran.
Los ojos, oídos y articulaciones (órganos sensoriales periféricos) envían sus informaciones al centro del equilibrio, que las elabora y responde.
TIPOS DE VÉRTIGO
Una clasificación del tipo de vértigo puede ser atendiendo a si se trata de un vértigo periférico, un vértigo central o un vértigo de comienzo periférico y final central.
Vértigo periférico
Afecta generalmente al oído medio, laberinto coclear y al par VIII. Las enfermedades conocidas que pueden provocar como síntoma este tipo de vértigo son las que se especifican a continuación.
Laberintitis
En la mayoría de los casos suele ser secundaria a una infección viral del oído interno. En otras ocasiones puede ser debida a una extensión de la infección bacteriana del oído medio. Además, la formación de un colesteatoma (masa formada por células epiteliales, que se desarrolla en el oído como inflamación de la caja del tímpano) secundario a las infecciones del oído medio puede producir laberintitis. También se pueden producir fístulas laberínticas como resultado de la erosión secundaria a infección crónica o a colesteatoma.
Normalmente, el paciente refiere vértigo verdadero que puede ser intermitente o constante, si la laberintitis es grave. En el inicio del cuadro, las náuseas y los vómitos son frecuentes. Si el paciente nota que el vértigo ocurre al colocar un dedo en el conducto auditivo externo del oído afecto debe sospechar que se trata de una fístula laberíntica. En la exploración física, el oído afectado puede ser anodino, o bien observarse secreción purulenta, evidencia de otitis o de colesteatoma. En los pacientes con infecciones del oído medio o fístulas laberínticas concomitantes a menudo existe hipoacusia de conducción.
Vértigo posicional benigno
El paciente experimenta vértigo intenso precipitado por el movimiento de la cabeza hacia una dirección concreta. Estos episodios suelen durar de uno a tres minutos y a menudo se notan por primera vez por la noche con el movimiento o al girar la cabeza. Presenta nistagmo (movimiento rápido e incontrolado de los ojos) posicional, no hay hipoacusia y el trastorno es autolimitado. Es mucho más frecuente en mujeres y en el 50% de los casos es de etiología idiopática. Una posible causa podría ser la formación de otolitos (residuos de carbonato cálcico que quedan flotando en el oído interno).
Neuronitis vestibular
Se cree que tiene etiología viral y a menudo aparece de forma epidémica. Los pacientes se quejan de inestabilidad en la marcha y síntomas vertiginosos de unos pocos días o unas cuantas semanas de evolución, sin alteración de la agudeza auditiva. Los pacientes presentan audición normal y exploración otológica también normal. En alguna ocasión se observa nistagmo espontáneo hacia el oído sano y suele ir acompañado de nauseas y vómitos.
Síndrome de Meniere
Los pacientes se quejan de vértigos episódicos asociados con tinnitus (sensación de campanilleo) y pérdida progresiva de audición. Esta enfermedad también tiene su origen en el laberinto. Los cambios patológicos en el síndrome de Meniere consisten en la dilatación del sistema endolinfático que produce una eventual degeneración de las células vestibulares y cocleares.
Los tinnitus y la sordera pueden no aparecer en los ataques de vértigo iniciales, pero aparecen de forma invariable a medida que la enfermedad progresa; a menudo se incrementa la gravedad de los síntomas de forma dramática durante los ataques agudos. En la exploración física de los pacientes con esta enfermedad destaca la existencia de nistagmo, inestabilidad a la marcha y disminución de la agudeza auditiva. El déficit auditivo es unilateral y progresivo.
Vértigo central
En este vértigo se ven afectados el cerebro, el cerebelo y la protuberancia. Las causas de la aparición de este tipo de vértigo en el paciente puede deberse a diversos factores: tumores de la fosa posterior, enfermedad vascular, accidente cerebrovascular agudo, procesos expansivos de la fosa posterior, migraña basilar, esclerosisis múltiple y fármacos y tóxicos.
Tumores de la fosa posterior
Suelen presentar cefaleas, vómitos matinales y vértigo.
Enfermedad vascular
La insuficiencia vertebrobasilar va asociada con el vértigo. Para establecer que la causa es una insuficiencia vertebrobasilar se buscan otros datos relacionados con el tronco cerebral: dipoplia, disartria, entumecimiento facial o disfagia.
Accidente cerebrovascular agudo
Puede producir un cuadro de vértigo muy parecido a la laberintitis aguda con vómitos, imposibilidad de caminar o permanecer de pie y dolores de cabeza graves.
Procesos expansivos de la fosa posterior
Ocasionalmente aparecen como un vértigo posicional central crónico. El tumor más frecuente es el neurinoma del par VIII, caracterizado por una progresión sucesiva de los síntomas: hipoacusia neurosensorial con o sin acufenos (suele ser el primer síntoma), vértigo (20%), inestabilidad, cefalea, entumecimiento facial y síntomas de hipertensión intracraneal.
Migraña basilar
El vértigo se acompaña casi siempre de cefalea, además de déficit visuales, alteraciones sensitivas y/o del nivel de conciencia. Un vértigo recurrente, crónico, en ausencia de otros síntomas puede ser un equivalente migrañoso. Este diagnóstico suele ser de exclusión.
Esclerosisis múltiple
El vértigo como primer síntoma aislado es raro (aparece en el 10% de los casos).
Fármacos y tóxicos
La ingesta de fármacos puede llevar asociado vértigo transitorio. Los fármacos y tóxicos que más frecuentemente lo producen son: anticomiciales (fenitoina, carbamacepina, etc.), benzodiacepinas, etanol, alucinógenos, salicilatos, aminoglucósidos, cloroquina, etc. Fármacos como la fenitoiína y las benzodiacepinas pueden producir nistagmo por impregnación. En el caso de que exista intoxicación, se produce una clara ataxia.
Vértigo de comienzo periférico y final central
Este tipo de vértigo afecta al par VIII y el neurinoma acústico es la enfermedad que puede provocarlo. Esta enfermedad comienza en las células de la vaina de la porción vestibular, en el conducto auditivo interno. Durante su desarrollo aparecen sucesivamente tinnitus e hipoacusia (problemas al oír el teléfono). A medida que el tumor crece aparece pérdida del reflejo corneal y paresia facial, con signos cerebelosos.
En la tabla I se especifican estas y otras enfermedades que pueden causar vértigo como síntoma, tanto central como periférico.
DIAGNÓSTICO
Las declaraciones del paciente acerca de la aparición y curso evolutivo de la enfermedad dan una orientación sobre la causa del vértigo. Además, el médico someterá al paciente a pruebas sencillas de equilibrio como la maniobra de Romberg, que consiste en pedirle al paciente que permanezca de pie con los pies juntos y los ojos cerrados. Una persona sin problemas se mantendrá estática. Un sujeto con vértigo tiende a desplazarse hacia el lado del oído con el laberinto enfermo. También se realiza un estudio de los movimientos del ojo, mediante la exploración física directa o con aparataje (se usa una técnica denominada electronistagmografía). En esta prueba se recogen mediante electrodos los movimientos de los ojos ante diferentes estímulos y quedan registrados en un gráfico para su análisis.
Para diferenciar si se trata de vértigo periférico o vértigo central, el médico se debe fijar en el nistagmo (movimiento involuntario del ojo), la intensidad del vértigo y el desencadenante. El equilibrio se mide en una plataforma que registra los movimientos posturales al ponerse de pie enzima de ella (posturografía de plataforma móvil).
Existen pruebas más sofisticadas y concluyentes como los potenciales evocados que miden la actividad eléctrica del nervio auditivo a nivel del tronco cerebral. Igualmente el médico sugerirá en muchos casos la realización de una TAC (tomografía axial computarizada) o RMN (resonancia magnética nuclear) del cráneo para descartar que las responsables del problema sean masas intracraneales. Los exámenes sanguíneos complementan la evaluación, que descartarán enfermedades como diabetes mellitus no controlada, trastornos circulatorios, de la función renal, etc.
TRATAMIENTO
Consejos higiénicos generales para evitar los síntomas del vértigo y la sensación de mareo son los siguientes:
Usar tapones al nadar.
Prevenir determinadas enfermedades infecciosas vacunándose a tiempo.
No introducir nada en los oídos (como bastoncillos de algodón). Si hay excesivos picores o tapones de cera, acudir al médico.
Evitar estar en zonas en las que haya ruidos muy fuertes; si no puede evitarlo, usar auriculares protectores.
Es recomendable hacerse un examen anual de la vista.
Usar casco en determinadas actividades de riesgo, cuando vaya en bicicleta o en moto para evitar golpes en la cabeza.
No impedir que salga el aire de la nariz cuando se estornuda.
Sonarse la nariz despacio, sin taponar a la vez las dos fosas nasales.
Evitar situaciones en las que el individuo pueda sufrir cambios de presión en los oídos de manera brusca.
Si aparece un catarro, un proceso alérgico, una infección de oído, nariz o garganta, acudir al médico para que prescriba un tratamiento oportuno.
Evitar las sustancias irritantes al limpiar. Si se utilizan, mantener la zona bien ventilada.
Si se presenta una crisis de vértigo, permaner tumbado en la cama, absolutamente en reposo y con la luz apagada.
Consejos dietéticos
Los fluidos del oído están relacionados con ciertas sustancias que están en la sangre. Por este motivo, cuando se lleva a cabo una dieta excesivamente rica en sal o azúcares, los niveles en sangre de estas sustancias se incrementan y esto afecta también a los fluidos del oído interno.
Algunas recomendaciones relativas a la ingestión de alimentos que pueden ayudar a mejorar los síntomas del vértigo son las siguientes:
Distribuir de modo regular la ingesta de comida y líquidos a lo largo de todo el día.
Comer aproximadamente la misma cantidad y no saltarse ninguna comida.
Evitar tomar alimentos ricos en sales o azúcar.
Acostumbrarse a realizar una dieta rica en frutas y verduras.
Disminuir el consumo de productos enlatados, comidas preparadas, congelados, etc.
Evitar el café, el té y los refrescos.
Evitar la cafeína. Se trata de una sustancia diurética que produce una excesiva pérdida de líquidos por la orina. También tiene propiedades estimulantes que hacen empeorar los síntomas.
Beber una cantidad suficiente de líquidos cuando hace calor o al realizar algún ejercicio.
Evitar la ingesta de alcohol y el consumo de tabaco.
Reducir los niveles de estrés.
Tratamiento farmacológico
Entre los fármacos disponibles para tratar el vértigo se pueden incluir los antieméticos, los vasodilatadores cerebrales y los fármacos anticálcicos.
Antieméticos
Calman la sensación de náuseas y disminuyen la frecuencia de los vómitos. Los más usados son la cinarizina y la metoclopramina. Estos fármacos, además provocan sedición y somnolencia que pueden ayudar a controlar la ansiedad generada por la enfermedad. Se debe administrar con precaución en las personas de edad avanzada, pues los efectos secundarios pueden producir caídas y un riesgo de fracturas muy elevado en este tipo de pacientes.
Vasodilatadores cerebrales
Mejoran la cantidad de sangre oxigenada que llega al cerebro. Los más frecuentes son la betahistina, que es un análogo de la histamina y se usa en clínica en desórdenes vestibulares centrales y periféricos. Se ha demostrado su eficacia en la disminución del vértigo, náuseas y vómitos. También se usa como terapia de mantenimiento en el síndrome de Meniere. Su mecanismo de acción se asocia a la capacidad de aumentar el flujo sanguíneo central, coclear y vestibular. La dosis máxima de este fármaco es de 48 mg al día. La dosis normal es de 8 mg tres veces al día. Es importante tomarlo con las comidas. Si se padece asma o gastritis este medicamento debe usarse con precaución. No debe tomarse junto con otros antihistamínicos.
Fármacos anticálcicos
El más usado es la flunarizina. Es un antagonista calcio selectivo. Previene la sobrecarga celular de calcio mediante la reducción del excesivo flujo de calcio a través de la membrana. Inhibe la contracción de la musculatura lisa vascular y posee propiedades protectoras de las células cerebrales contra algunos de los efectos de la isquemia causados o no por trombosis aguda. Además mejora también la viscosidad sanguínea. El tratamiento se inicia con 10 mg diarios por la noche (pacientes menores de 65 años) y 5 mg diarios en pacientes mayores de 65 años. Se debe interrumpir el tratamiento si se produce depresión o cualquier efecto colateral inaceptable.
Si después de un mes de tratamiento para el vértigo crónico o de dos meses para vértigo en paroxismos no se observa mejoría significativa deberá considerarse que el paciente no responde al tratamiento y la administración debe interrumpirse.
Está contraindicada su administración en pacientes con antecedentes de depresión, con síntomas preexistentes de la enfermedad de Parkinson u otros trastornos extrapiramidales. No se puede administrar con alcohol, ya que puede producir sedación excesiva.
Otros fármacos usados para tratar el vértigo son los ansiolíticos, que eliminan la ansiedad asociada a este tipo de trastornos. La trimetazidina es un fármaco antiisquémico que también se usa en estos casos. Su acción ejerce un efecto protector sobre la estructura y las funciones celulares de diversos tejidos frente a los efectos de hipoxia, la isquemia o las perturbaciones metabólicas que deriven de ellas.
En otras situaciones de vértigo se puede recomendar la administración de diuréticos, especialmente en la enfermedad de Meniere.
PAPEL DEL FARMACÉUTICO
El farmacéutico como profesional sanitario cercano al paciente debe tranquilizar a éste, ya que las crisis de vértigo suelen causarle ansiedad y preocupación. Es importante advertir al paciente de su comportamiento ante una crisis vertiginosa, ya que debe permanecer acostado y si es posible en una habitación oscura. Se debe hacer hincapié en las medidas preventivas y en los hábitos de alimentación, explicando al paciente la importancia de éstos y por qué deben realizarse. Si el paciente sigue un tratamiento, el farmacéutico debe informarle de la importancia de seguir con la dosificación adecuada y de los posibles efectos secundarios. Si el tratamiento no remite en cierta forma los síntomas, el paciente debe advertírselo al médico para que éste instaure otras medidas terapéuticas.
BIBLIOGRAFÍA
Guías clínicas. Enfermedad de meniere [revista electrónica]. Disponible en: http: //www.fisterra.com/guias2/meniere.htm
Guías para manejo de urgencias: mareo y vértigo [sitio web]. Disponible en: http://www.fepafem.org/guias/10.6.html.
Haggler WS, Shacklett. Use of Getahistine hydrochloride in postoperative retinal detachement patients. Ann ophthalmol 1971;3:612-16.
Med Spain. Vértigo [revista electrónica] febrero 99. Disponible en: http://www. medspain.com/n3-feb99/ revision.htm.
Patty J, Menon G, Reynolds A, et al: betahistine hydrochloride in cerbrovascular disease; a placebo controlled study. Age ageing 1977;6:179-84.
Pazo Paniagua C, Ventosa J, Álvarez L. Protocolos de urgencia extrahospitalaria. Santiago de Compostela: consejeria de sanidad; 1999.
Pérez Fernández N, Quesada Martínez JL. Enfermedad de Meniere. El sistema vestibular y sus alteraciones. Barcelona: Masson, 1999.