El carcinoma suprarrenal es una patología rara. Son funcionales en el 60% de los casos, presentando síndrome de Cushing (45%), Cushing y virilización (25%), virilización (10%, en niños hasta 85%). Los tumores no funcionales se presentan como incidentalomas, a mayor edad y con peor pronóstico. Se diagnostica mediante tomografía axial computarizada (TAC) o resonancia magnética (RM), en los tumores secretores demostrando hipercortisolismo. El tratamiento potencialmente curativo es quirúrgico. En etapa IV, hay una pobre respuesta a quimioterapia y mitotano. Se debe evitar la insuficiencia adrenal posquirúrgica con el uso de esteroides.
Se presenta paciente femenina de 34 años, obesa (IMC: 55 Kg/m2), hipertensa, hipotiroidea, con insuficiencia venosa y úlceras varicosas, amenorrea, hirsutismo, dermatitis acneiforme y debilidad. Se detecta hipercortisolismo y la TAC abdominal evidencia tumoración suprarrenal izquierda. Se realiza adrenalectomía-nefrectomía izquierda, esplenectomía y pancreatectomia distal. En el posquirúrgico, presenta insuficiencia renal aguda requiriendo hemodiálisis, lo que exacerba su insuficiencia posquirúrgica, falleciendo al quinto día.
Es importante detectar esta patología en etapas tempranas, ya que la sobrevida a cinco años es etapa I 82%, etapa II 61%, etapa III 50% y etapa IV 13%.
Sin tratamiento la sobrevida es de seis a nueve meses aún con el uso de mitotano, su principal beneficio es disminuir los síntomas de hipercortisolismo. Actualmente, se ha mejorado la sobrevida con tratamiento quirúrgico aunado al tratamiento con mitotano y citotóxicos.
The suprarrenal carcinoma is a rare disease. More than 60% of those tumors are functional: Cushing´s syndrome (45%), Cushing and virilization (25%), virilization alone (10%, in children more than 85%). Nonfunctional tumors occur as incidentalomas in advanced age and have worse prognosis. It is diagnosed by CT o MRI. Functional tumors must to be show hypercortisolism. Potentially curative treatment is surgical resection. Advanced disease has poor response to mitotane and chemotherapy. Adrenal insufficiency post resection should be avoided with use of steroids. We present a female 34 year-old, whit morbid obesity (BMI: 55 kg/m2), hypertension, hypotiroidism, venous insufficiency and varicose ulcers, amenorrhea, hirsutism and dermatitis acneiform. Laboratories test detected hypercortisolism and an abdominal CT scan showed a giant left adrenal tumor. She underwent left adrenalectomy-nefrectomy, splenectomy and distal pancreatectomy. During postsurgical period developed acute kidney injury requiring hemodialysis, which exacerbate the postoperative adrenal insufficiency and died at the five day.
It is important detect this condition in early stages due survival rates at 5 years are: Stage I 82%, Stage II 61%, Stage III 50% y Stage IV 13%. Without resection the survival rate is 6-9 months, even whit the use of mitotane; its main benefit is to decrease symptoms of hypercortisolism. Currently the survival has been improved with adequate surgical resection and adjuvant therapy whit mitotane and cytotoxic drugs.
¿ INTRODUCCIÓN
El Carcinoma Adrenocortical (ACC) es una patología rara, se presenta un caso en un millón de personas por año.1,2 Tiene una distribución de edad bimodal en menores de cuatro años, y en la tercera y cuarta década de la vida3,4 Su forma de presentación es hereditaria (asociada a otros síndromes)5 y esporádica, siendo ésta más frecuente.
Hasta el 60% de los ACC son secretores de hormonas,6 lo que genera la siguiente sintomatología: síndrome de Cushing (45%), Cushing más virilización (25%) y virilización (10%), esta última es más común en los niños (hasta 85%).1,7 Los tumores no funcionales producen menos síntomas, tales como dolor ocasional en flanco, masa abdominal palpable, o se detectan como incidentalomas en estudios por otras causas, generalmente se detectan a mayor edad y se asocian a peor pronóstico.8,9
El estudio de imagen de elección es la tomografía axial computarizada (TAC),10-12 encontrando tumor adrenal grande (es decir, masa suprarrenal mayor de 4 cm, lo cual es predictivo de malignidad), unilateral, heterogéneo, con densidad > 20UH, con calcificaciones, bordes irregulares, retardo en eliminación de medio de contraste (< 50% en 10 minutos), invasión a estructuras vecinas, ganglios linfáticos aumentados de tamaño o metástasis a otros órganos.10 La resonancia magnética (RM) se utiliza como segunda línea, tiene mayor especificidad sobre todo en lesiones menores de 4 cm, al detectar lesiones hipointensas respecto al hígado en T1.13 La tomografía con emisión de positrones (PET) tiene una alta sensibilidad y especificidad para lesiones malignas, incluso menores de 1.5 cm, además de detectar metástasis.11,12,14
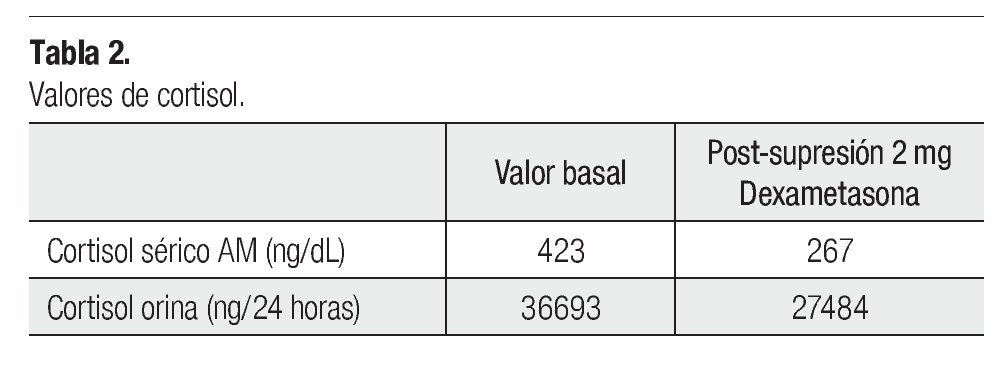
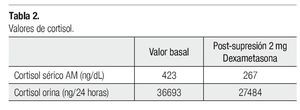
En los ACC funcionales se documenta hipercortisolismo. Se toma cortisol basal en AM y cortisol en orina de 24 horas, el cual no suprime con la aplicación de esteroides exógenos (dexametasona 1 o 2 mg).15 En menor proporción se puede encontrar hiperaldosteronismo, por lo cual se debe medir aldosterona sérica, actividad de renina en plasma, potasio sérico15,16 o hiperandrogenismo, determinando niveles de estradiol.17
La biopsia con aspiración de aguja fina tiene poco valor, ya que no es posible distinguir adecuadamente entre una lesión benigna o maligna, incluso por patólogos experimentados, su principal utilidad es para detectar tumores metástasicos de otro sitio primario (principal-ástasicos de otro sitio primario (principal-stasicos de otro sitio primario (principalmente pulmón).18
Los sitios de metástasis del ACC son hígado, pulmón, ganglios linfáticos y hueso, por lo cual debemos incluir estudios de extensión.4
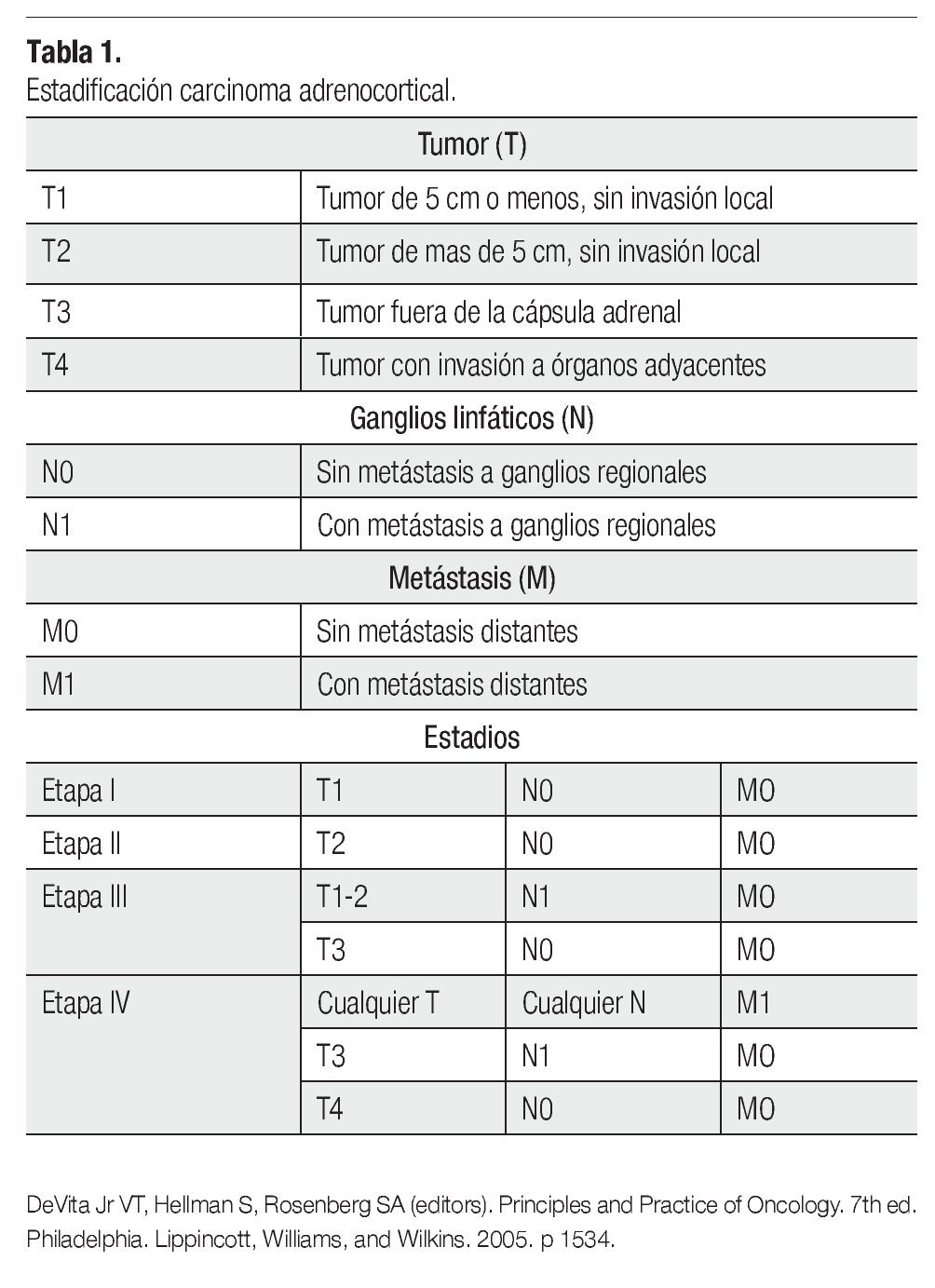
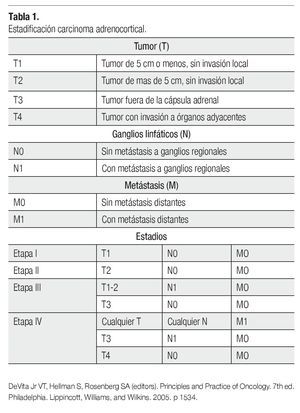
El sistema de estatificación es quirúrgico iniciado en 1958 por MacFarland y modificado por Sullivan,19 depende del tamaño del tumor, invasión a ganglios linfáticos y metástasis distantes (Tabla 1).
El tratamiento potencialmente curativo es quirúrgico, sobre todo en etapas I-III. La invasión a vena cava no es contraindicación para resección.20
El mitotano es la droga adrenocorticolítica de elecítica de electica de elección como adyuvante, posterior a la cirugía o para las recurrencias. En forma primaria, únicamente se utiliza en pacientes que no son candidatos a resección quirúrgica o posterior a resección incompleta. Su principal función en estos casos es disminuir la sintomatología asociada al hipercortisolismo.21 La radioterapia no ha mostrado beneficio ni aumento en la sobrevida.
¿ PRESENTACIÓN DEL CASO
Paciente femenino de 34 años de edad, soltera, nulípara, obesidad mórbida (IMC: 55 kg/m2), con antecedentes de hipertensión arterial hace cuatro años, hipotiroidis- años, hipotiroidis-, hipotiroidismo hace seis años e insuficiencia venosa complicada, con úlceras varicosas crónicas en ambas piernas de dos años de evolución. Inicia su padecimiento hace siete años al presentar incremento importante de peso corporal sin respuesta a tratamiento dietético, se acompaña de trastornos del ciclo menstrual (amenorrea), hirsutismo, dermatitis acneiforme facial y troncal, úlceras varicosas, alteraciones en la cicatrización y debilidad de las extremidades.
Es valorada en medio privado documentando hipercortisolismo, por lo que se envía al Servicio de Endocrinología para completar su evaluación. Es ingresada con diagnóstico de síndrome de Cushing. Durante su estancia se documenta hipercortisolismo que no suprime con esteroides exógenos (Tabla 2), se detecta diabetes mellitus de difícil control ameritando el uso de insulina, además de requerir incremento de la dosis de hormonas tiroideas y antihipertensivos. En el examen físico se encuentra neurológicamente íntegra, facies de luna lleíntegra, facies de luna llentegra, facies de luna llena, hirsutismo y dermatitis acneiforme. Tórax con giba dorsal, área cardiopulmonar sin compromiso. Abdomen globoso por importante panículo adiposo, se palpa aumento de volumen en flanco izquierdo, de bordes lisos, no bien delimitado, con presencia de estrías abdominales. A nivel de extremidades presenta úlceras varicosas crónicas.
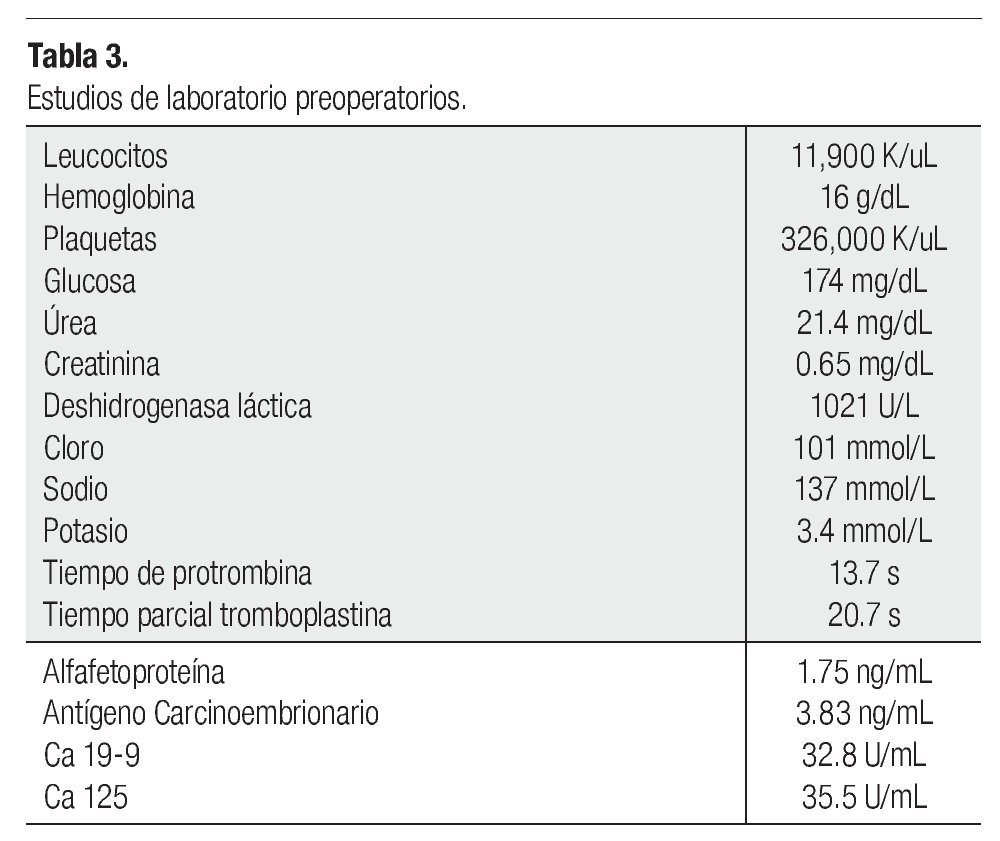
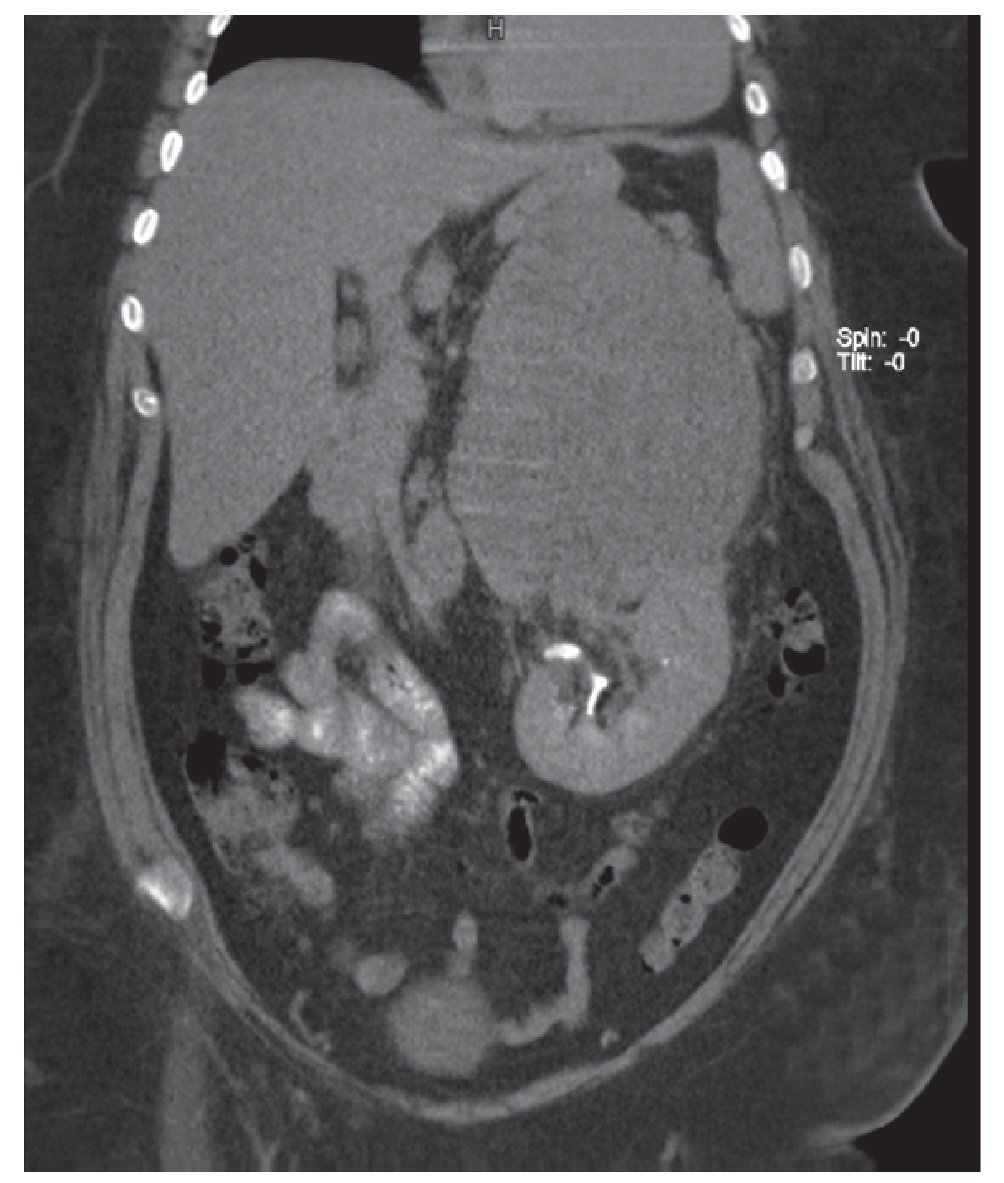
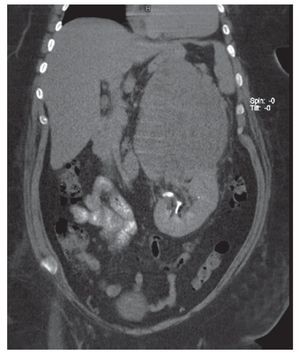
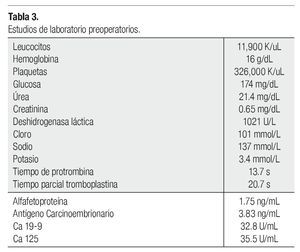
Se realiza TAC de cráneo sin alteraciones. La TAC abdominal con hallazgos de tumoración suprarrenal izquierda de aproximadamente 19.5 x 14 x 22 cm y lesión hepática en segmento V couinaud, probablemente metastásica (Figura 1). Marcadores tumorales normales, estudios de laboratorio preoperatorios únicamente con deshidrogenasa láctica elevada (1021 U/dL), hemoglobina glucosilada elevada (11.2%) resto biometría hemática, pruebas de función tiroidea, pruebas de funcionamiento hepático, química sanguínea y electrolitos séricos, dentro de parámetros normales (Tabla 3).
Figura 1. TAC abdominal.
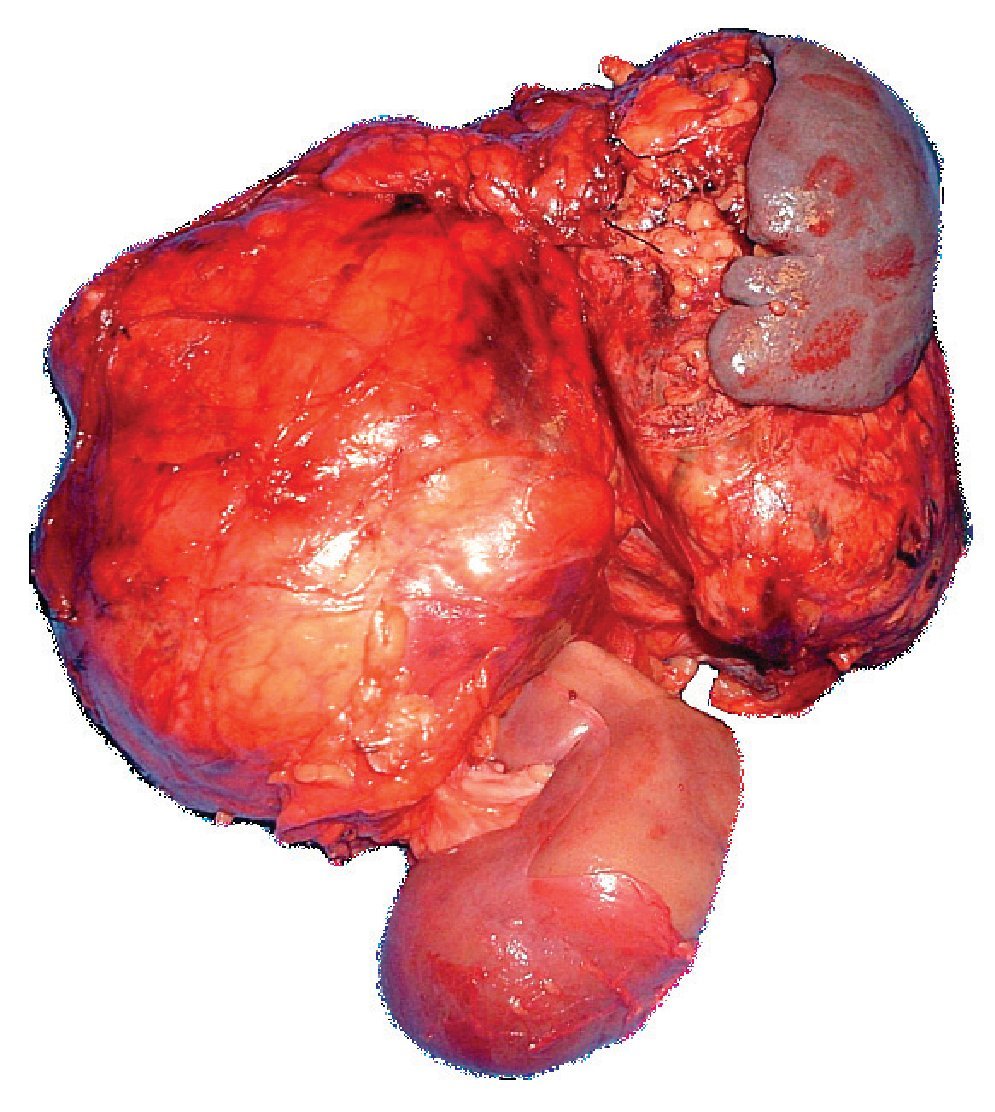
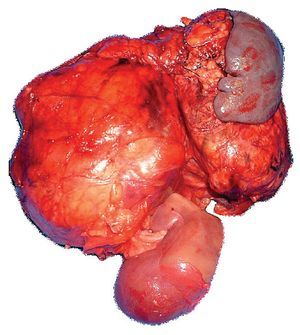
Es valorada por el Servicio de Cirugía Digestiva y Endocrina, decidiéndose programar para laparotomía exploradora, la cual es diferida en una ocasión por descontrol glucémico, ameritando infusión de insulina. Se realiza intervención haciéndose incisión en línea media, encontrando tumoración suprarrenal de aproximadamente 30 x 20 cm, adherida a páncreas, bazo y riñón ipsilateral (Figura 2). Se realiza nefro-adrenalectomia izquierda, esplenectomía y pancreatectomia distal, no se palpan lesiones hepáticas. Durante el transoperatorio cursa con hipotensión, requiriendo el uso de vasopresores. Se reporta un sangrado de 1200 mL.
Figura 2. Imagen macroscópica.
Ingresa a UCI, hemodinámicamente inestable manejándose con volumen, vasopresores, hidrocortisona a dosis de estrés, analgésicos, infusión de insulina, cefalosporina de tercera generación y heparina de bajo peso molecular. Continua con apoyo vasopresor y se extuba a las 24 horas. Es egresada de UCI en el cuarto día del posoperatorio, con apoyo de norepinefrina a dosis bajas, sin datos de sangrado ni descenso de hemoglobina. La paciente desarrolla deterioro renal progresivo (creatinina 5.12 mg/dL, urea 120 mg/dL, BUN 56 mg/dL), acidosis metabólica leve e hipervolemia con balance positivo de aproximadamente 11 L. Es valorada por el Servicio de Nefrología, se decide iniciar sesión de hemodiálisis, lo cual exacerba la insuficiencia adrenal posquirúrgica, presenta descontrol hemodinámico, choque que no responde a manejo y fallece al quinto día.
Reporte histopatológico: Tumoración de 3 300 g, carcinoma suprarrenal de 24 x 16 cm con cápsula rota. Riñón, bazo y páncreas con congestión y edema.
¿ CONCLUSIONES
Existen pocos casos de ACC reportados en la literatura mexicana, incluyendo datos de urología. La casuística con mayor número de pacientes se ha reportado en la comunidad europea.9,22 En etapas avanzadas, el diagnóstico no representa gran problema, ya que los datos clínicos, radiográficos o de laboratorio son muy evidentes y sugerentes de malignidad. Es importante tener una aproximación diagnóstica y alta sospecha para lesiones pequeñas (< 4 cm), con el fin de realizar el diagnóstico en etapas temóstico en etapas temstico en etapas tempranas, ya que la sobrevida a cinco años por etapas, según el último análisis de la Asociación Europea, para la etapa I es de 82%, etapa II 61%, etapa III 50% y etapa IV 13%.23
El ACC se puede presentar de dos formas: 1) tumor funcional en un paciente con alteraciones hormonales, hiperandrogenismo, hiperaldosteronismo o hipercortisolismo, aumento inexplicable de peso, hipertensión o diabetes de difícil control, sobre todo en personas jóvenes, alteraciones menstruales, virilización, feminización o clínica de síndrome de Cushing o 2) presentarse como un tumor no funcional, donde la sintomatología es más vaga, caracterizada por la presencia de una masa intraabdominal, dolor en flanco, debilidad, compresión a otras estructuras, o en un paciente estudiado por un incidentaloma, donde debemos realizar una serie de estudios de imagen y laboratorio, para descartar las patologías principales que afectan a la glándula adrenal: adenoma, feocromocitoma, aldosteronoma, mielolipoma y lesiones metastásicas, entre otras.4,8,15
En nuestro caso, la paciente se encontraba en estadio IV con un pobre pronóstico (13% sobrevida a cinco años). Sin tratamiento, la sobrevida es de seis a nueve meses, aún con el uso de mitotano, no hay mejoría en la sobrevida (media 6.5 meses). Su principal beneficio es disminuir los síntomas de hipercortisolismo en 75%, y reducción del tamaño tumoral en un 30% de los pacientes. Sin embargo, la resección quirúrgica es más efectiva que el mitotano y se evitan los efectos secundarios, que se presentan hasta en un 20% relacionado con la dosis.6,9,15,21,23
Actualmente, se ha ido mejorando la sobrevida gracias a la combinación del tratamiento quirúrgico radical del tumor primario, resección de metástasis o ablación con radiofrecuencia, aunado a tratamiento adyuvante con mitotano solo o en combinación con citotóxicos (doxorrubicina, etopósido o cisplatino), incluso en estadios avanzados.4,24,25
La insuficiencia adrenal posterior a la resección o secundaria a uso de mitotano es manejada con esteroides exógenos, en un inicio hidrocortisona, posteriormente se puede utilizar prednisona. La deficiencia de la aldosterona es reemplazada con fludrocortisona, ajustando la dosis para restaurar la presión sanguínea normal y niveles de potasio y renina. En los casos en que no se logre suprimir el hipercortisolismo, ya sea con el manejo quirúrgico o el uso de mitotano, se pueden utilizar drogas que inhiban la síntesis de esteroides como el ketoconazol, metirapona, aminoglutamido o etomidato, además de agregar suplementos de potasio y/o espironolactona.4,6,15,21
Correspondencia: Dr. César Francisco García Carrazco.
Jardín del Parque #4200-A Col. Jardín de las Mitras C.P. 64300. Monterrey, Nuevo León, México.
Celular: (811) 660 93 89.
Correo electrónico: dr.cesargarcia@hotmail.com