La colangitis esclerosante primaria (CEP) es una enfermedad hepática colestásica rara, que típicamente afecta a varones de mediana edad con colitis ulcerosa (CU). No obstante, estudios recientes apuntan a cambios epidemiológicos. Nuestro objetivo es determinar si la epidemiología, presentación clínica y curso evolutivo de pacientes con CEP seguidos en un centro de referencia se asemejan a lo descrito en la literatura.
Pacientes y métodosBúsqueda retrospectiva de pacientes con diagnóstico de CEP atendidos en nuestro centro entre los años 2000 y 2019.
ResultadosCohorte de 55 pacientes (media de edad: 37 años), el 44% mujeres, afectos de CEP, el 79% de ducto grande. Casi dos tercios fueron diagnosticados a partir de 2011. En el momento del diagnóstico, un 63% de los pacientes se encontraba asintomático. La mediana de tiempo desde la sospecha hasta el diagnóstico fue de 2 años. Un 34% desarrolló cirrosis en el seguimiento, y un 25% requirió trasplante hepático (TH) tras una media de tiempo de 7 años; entre estos, la enfermedad recurrió en un 46%. Un 45% presentaba una enfermedad inflamatoria intestinal (EII), sobre todo CU. Si bien no se alcanzó significación estadística, la CEP en mujeres se caracterizó por mayor tasa de presentación asintomática, mayor asociación con CU frente a otras formas de EII, así como cirrosis al diagnóstico y necesidad de TH con mayor frecuencia que los varones.
ConclusionesLa epidemiología de la CEP está cambiando. El número de mujeres afectas es mayor al descrito previamente, objetivándose un aumento reciente de la incidencia. Podrían existir diferencias entre sexos en la forma de presentación y evolución que deberán confirmarse en estudios posteriores.
Primary sclerosing cholangitis (PSC) is a rare cholestatic liver disease that typically affects middle-aged men with ulcerative colitis (UC). However, recent studies point out to epidemiological changes. Our aim was to determine if the epidemiology, clinical course and outcome of patients with PSC followed at a reference hepatology center resemble what is described in the literature.
Patients and methodRetrospective search of patients with a diagnosis of PSC treated in our center between 2000 and 2019.
ResultsCohort of 55 patients (mean age: 37 years), 44% women. Most were large duct type (79%). Most diagnoses were made after 2011. At time of diagnosis, 63% of patients were asymptomatic. The median time from suspicion to diagnosis was 2 years. After a mean follow-up time of 7 years, one third developed cirrhosis, and 25% required liver transplantation (LT); among these, the disease recurred in almost half. Inflammatory bowel disease (IBD) was present in 45%, especially UC. Although statistical significance was not reached, PSC in women was characterized by higher rate of asymptomatic presentation and more frequent association with UC versus other forms of IBD. Women also had more frequently cirrhosis at diagnosis and required LT more often than men.
ConclusionThe epidemiology of PSC is changing. The number of women affected is greater than what was expected from the literature, with a recent increase in incidence. There seems to be differences between sexes in the form of presentation and disease course that should be confirmed in subsequent studies.
La colangitis esclerosante primaria (CEP) es una enfermedad hepática colestásica poco frecuente caracterizada por la obliteración progresiva de los conductos biliares intra y extrahepáticos, secundaria a inflamación y fibrosis, que conduce a una insuficiencia hepática terminal tras una media de 13-21 años1. Sus tasas de incidencia y prevalencia oscilan entre 0-1,3 por 100.000 habitantes/año y 0-16,2 por 100.000 habitantes/año, respectivamente2. Se caracteriza por un predominio masculino (V:M, 2:1), la edad media de inicio en torno a los 40 años, ausencia de autoanticuerpos específicos y pobre respuesta a la inmunosupresión. El trasplante hepático (TH) constituye el único tratamiento efectivo en aumentar la supervivencia, pero la enfermedad recurre hasta en un 20-30% de los pacientes3,4. Se asocia con un mayor riesgo de cáncer biliar y colorrectal5. Muchos estudios han demostrado su estrecha relación con la enfermedad inflamatoria intestinal (EII), con una prevalencia en pacientes con CEP en torno al 70% según series6–8.
Al igual que en otras enfermedades hepáticas autoinmunes (EHAI), tales como la colangitis biliar primaria (CBP) o la hepatitis autoinmune (HAI), el sexo desempeña un papel no solo en la prevalencia de la enfermedad, sino también en el curso evolutivo de la misma9. Así, por ejemplo, en la CBP, los varones precisan el TH generalmente en edades más tardías que las mujeres, habiendo aumentado la proporción de trasplantes por esta indicación en los últimos años con respecto al sexo femenino10. Por otra parte, presentan peor respuesta al tratamiento, un curso más agresivo y mayor incidencia de carcinoma hepatocelular (CHC) y mortalidad global por la enfermedad comparado con las mujeres11,12.
Respecto a la HAI, el sexo masculino es factor de riesgo de desarrollar CHC13. Sin embargo, reduce la susceptibilidad a desarrollar la propia enfermedad, comparado con el sexo femenino. Además, se ha visto que el pronóstico a largo plazo es mejor en varones que en mujeres con HAI14.
La influencia del sexo en la CEP está menos clara. En España, no existen estudios que investiguen el impacto que tiene el sexo en la CEP, así como tampoco disponemos de datos recientes sobre la epidemiología, el comienzo, la clínica, la evolución y la respuesta al tratamiento de esta enfermedad en el área mediterránea. Por tanto, el objetivo de nuestro estudio es, en primer lugar, realizar una descripción de los aspectos más relevantes de pacientes con CEP, como la asociación con la EII o la necesidad de TH, seguidos en un centro de referencia con TH de la Comunidad Valenciana, y ver si se asemeja a lo descrito en la literatura. En segundo lugar, realizaremos un análisis para ver si existen diferencias relacionadas con el sexo en pacientes con CEP.
Pacientes y métodosSe realizó una búsqueda retrospectiva de pacientes con diagnóstico de CEP atendidos en nuestro centro, el Hospital Universitario y Politécnico La Fe de Valencia, entre los años 2000 y 2019. No se tuvo en cuenta si el diagnóstico se realizó durante ese periodo de tiempo o con anterioridad. Se incluyeron tanto los pacientes seguidos en consultas externas como los que habían precisado alguna hospitalización. Se revisaron las historias clínicas de los pacientes mediante los programas informáticos de Historia de Salud Electrónica del hospital (ORION CLINIC) y del centro de especialidades y atención primaria (ABUCASIS), a través de las cuales se obtuvo la información.
Criterios de inclusión y exclusiónSe incluyeron pacientes ≥16 años (mayoría de edad sanitaria y, por tanto, seguido en CCEE de hepatología del adulto) con diagnóstico establecido de CEP, incluida la CEP de pequeño ducto. Los pacientes con superposición con HAI fueron también seleccionados para el estudio. No se incluyeron otras entidades clínicas similares como la colangitis asociada al aumento de inmunoglobulina G4, la CBP o la HAI aislada15.
Se incluyeron pacientes que habían sido sometidos a TH por esta indicación y pacientes no trasplantados. Aquellos pacientes en los que no se pudiera comprobar el diagnóstico por criterios clínicos, radiológicos y/o histológicos fueron excluidos del estudio.
Se excluyeron todas las causas de colangitis esclerosante secundaria o enfermedades que pueden mimetizar una CEP16,17, entre las que destacan el colangiocarcinoma, la coledocolitiasis, la lesión del conducto biliar tras cirugía, el seudotumor hepático inflamatorio, la colangitis eosinofílica, la colangiopatía mastocítica, la biliopatía portal hipertensiva, la colangiopatía sida, la colangitis piógena recurrente y la colangitis isquémica, entre otras.
VariablesLas principales variables del estudio fueron las siguientes: datos demográficos de referencia, incluyendo edad, sexo, raza/etnia e índice de masa corporal (IMC); coexistencia de EII (tipo, año del diagnóstico, tratamientos recibidos y fechas, colectomía) o de otras enfermedades autoinmunes; forma de comienzo y tiempo hasta el diagnóstico; principales alteraciones analíticas (transaminasa glutámico-oxalacética [GOT], transaminasa glutámico-pirúvica [GPT], gamma-glutamil transpeptidasa [GGT], fosfatasas alcalinas [FA], bilirrubina, índice de Quick [IQ], albúmina) en la analítica al diagnósico, la analítica pre-TH y la de la última consulta; autoanticuerpos y serologías; tipo de CEP (pequeño ducto/ducto grande/mixta); superposición con HAI; estadio de fibrosis al diagnóstico y en última visita; progresión a cirrosis compensada y/o descompensada, desarrollo de CHC y/o colangiocarcinoma (CC); necesidad de TH; éxitus y causa del éxitus. Entre los tratamientos se registró la utilización de ácido ursodeoxicólico (AUDC), fecha de inicio y dosis (mayor o igual a 15mg/kg/día); tratamientos endoscópicos, tratamientos radiológicos e ingesta excesiva crónica de alcohol (si el consumo de alcohol fue superior a 30g/día en los varones y 20g/día en las mujeres).
Métodos estadísticosSe utilizó el programa informático IBM SPSS® Statistics v25.0.0. Las variables continuas se expresaron como media y desviación estándar, o mediana y rangos intercuartílicos. Para las variables cualitativas se utilizó la frecuencia y su porcentaje. Se utilizó la prueba t de Student para el análisis de las variables contínuas, y la prueba de Chi-cuadrado para comparar las variables cualitativas.
Todos los análisis se estratificaron por sexo y se ajustaron por edad al momento del diagnóstico. Un valor de p<0,05 se consideró estadísticamente significativo.
Aprobación éticaFinalmente, se hace constar que el estudio ha sido revisado y aprobado por el Comité de Ética de la Investigación con Medicamentos (CEIM) del Hospital Universitario y Politécnico La Fe.
ResultadosCaracterísticas basales de los pacientes sin diferenciar por sexo (tabla 1)Se identificaron 55 pacientes con diagnóstico de CEP atendidos en nuestro centro entre los años 2000 y 2019. Se excluyeron 2 pacientes seleccionados inicialmente por no cumplir el diagnóstico de CEP: en ambos casos el diagnóstico final fue de colangitis esclerosante secundaria a colangitis de repetición por litiasis intrahepáticas recurrentes.
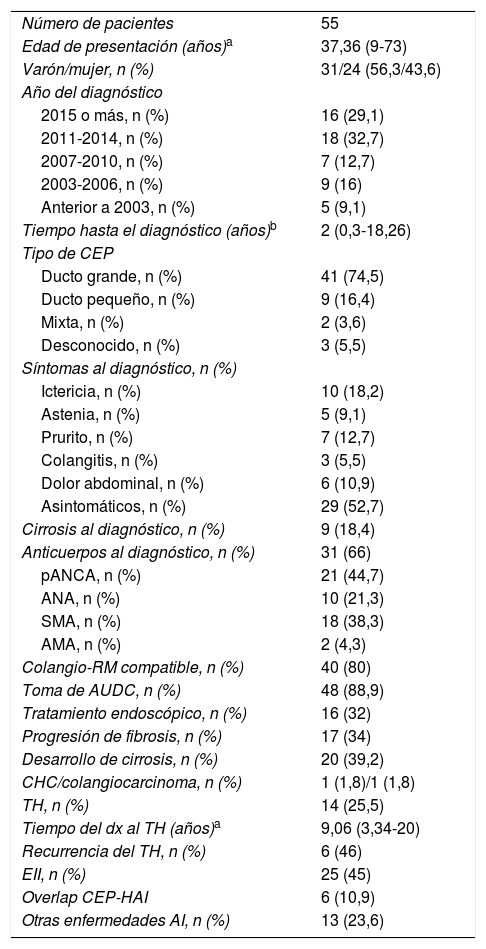
Descripción de las variables basales en los pacientes con CEP
| Número de pacientes | 55 |
| Edad de presentación (años)a | 37,36 (9-73) |
| Varón/mujer, n (%) | 31/24 (56,3/43,6) |
| Año del diagnóstico | |
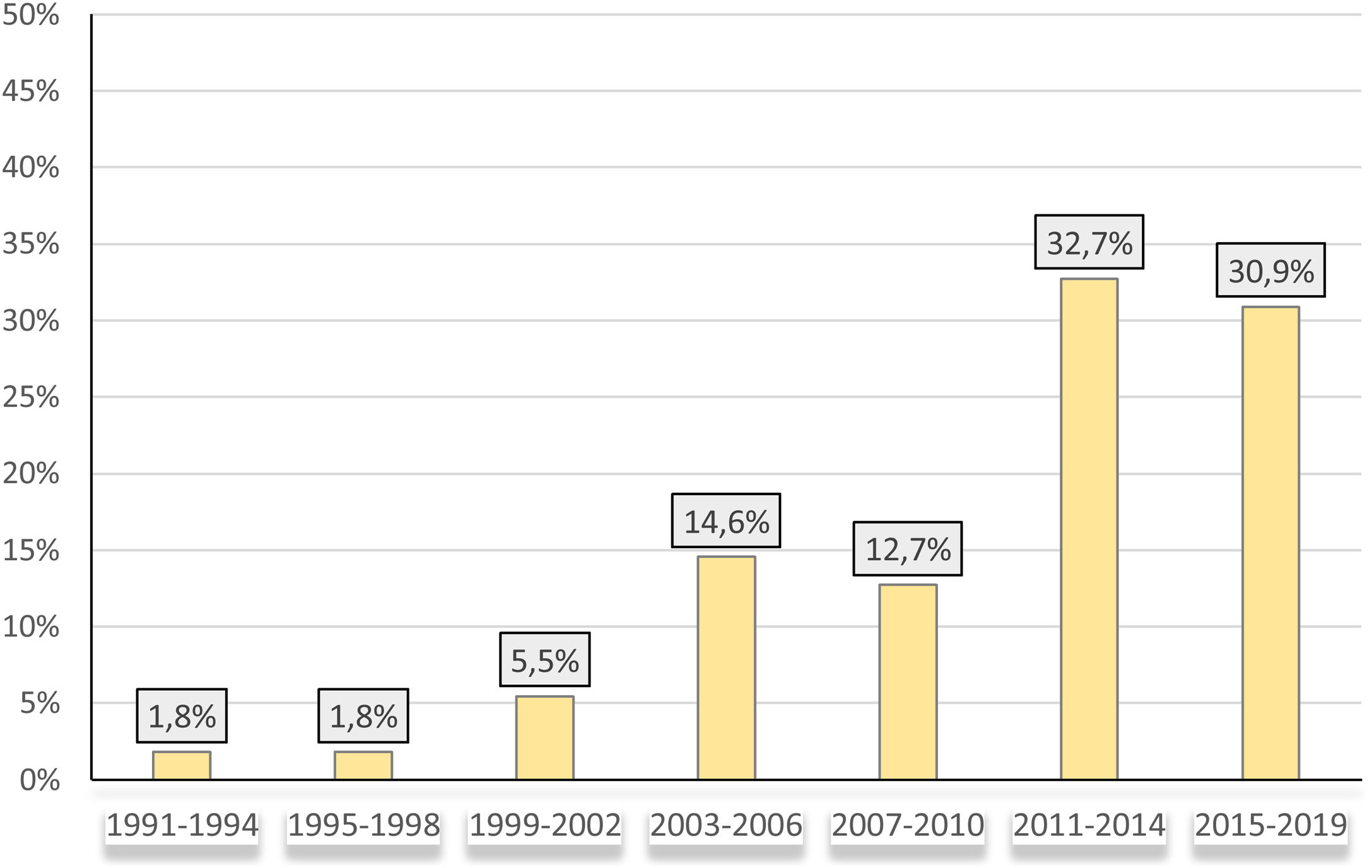
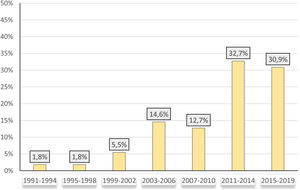
| 2015 o más, n (%) | 16 (29,1) |
| 2011-2014, n (%) | 18 (32,7) |
| 2007-2010, n (%) | 7 (12,7) |
| 2003-2006, n (%) | 9 (16) |
| Anterior a 2003, n (%) | 5 (9,1) |
| Tiempo hasta el diagnóstico (años)b | 2 (0,3-18,26) |
| Tipo de CEP | |
| Ducto grande, n (%) | 41 (74,5) |
| Ducto pequeño, n (%) | 9 (16,4) |
| Mixta, n (%) | 2 (3,6) |
| Desconocido, n (%) | 3 (5,5) |
| Síntomas al diagnóstico, n (%) | |
| Ictericia, n (%) | 10 (18,2) |
| Astenia, n (%) | 5 (9,1) |
| Prurito, n (%) | 7 (12,7) |
| Colangitis, n (%) | 3 (5,5) |
| Dolor abdominal, n (%) | 6 (10,9) |
| Asintomáticos, n (%) | 29 (52,7) |
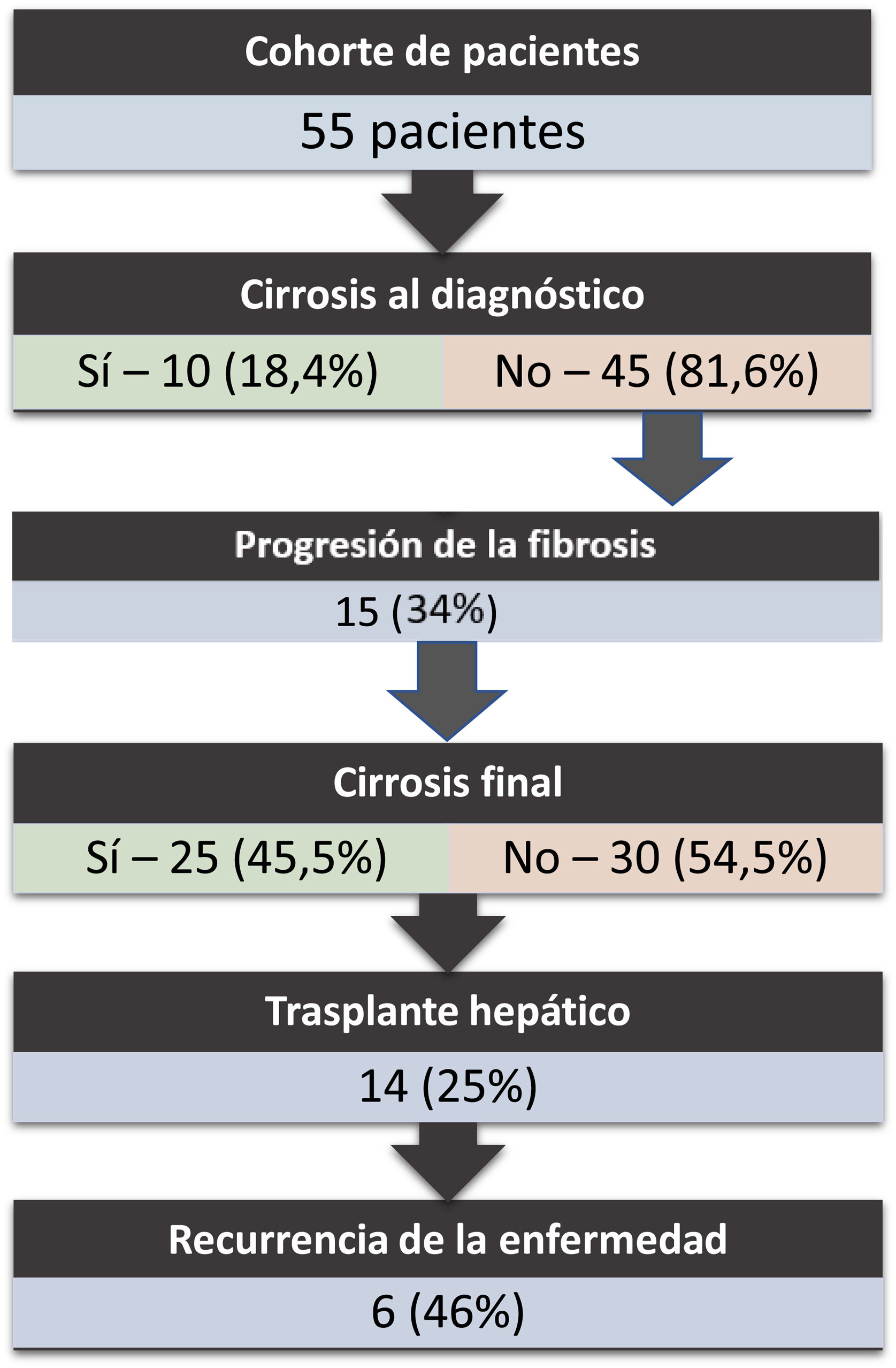
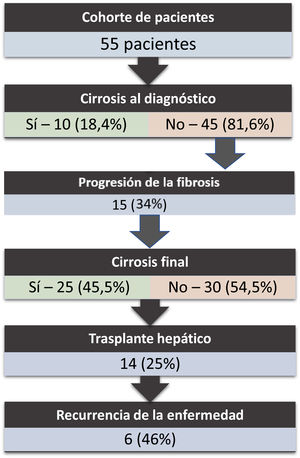
| Cirrosis al diagnóstico, n (%) | 9 (18,4) |
| Anticuerpos al diagnóstico, n (%) | 31 (66) |
| pANCA, n (%) | 21 (44,7) |
| ANA, n (%) | 10 (21,3) |
| SMA, n (%) | 18 (38,3) |
| AMA, n (%) | 2 (4,3) |
| Colangio-RM compatible, n (%) | 40 (80) |
| Toma de AUDC, n (%) | 48 (88,9) |
| Tratamiento endoscópico, n (%) | 16 (32) |
| Progresión de fibrosis, n (%) | 17 (34) |
| Desarrollo de cirrosis, n (%) | 20 (39,2) |
| CHC/colangiocarcinoma, n (%) | 1 (1,8)/1 (1,8) |
| TH, n (%) | 14 (25,5) |
| Tiempo del dx al TH (años)a | 9,06 (3,34-20) |
| Recurrencia del TH, n (%) | 6 (46) |
| EII, n (%) | 25 (45) |
| Overlap CEP-HAI | 6 (10,9) |
| Otras enfermedades AI, n (%) | 13 (23,6) |
Los números en paréntesis indican la prevalencia de la variable.
AI: autoinmune; AMA: anticuerpos antimitocondriales; ANA: anticuerpos antinucleares; ANCA: anticuerpos citoplasmáticos de neutrófilos; AUDC: ácido ursodeoxicólico; CEP: colangitis esclerosante primaria; CHC: carcinoma hepatocelular; EII: enfermedad inflamatoria intestinal; HAI: hepatitis autoinmune; RM: resonancia magnética; SMA: anticuerpos antimúsculo liso; TH: trasplante hepático.
La serología de los virus de la hepatitis C y B fueron negativas en todos los casos, mientras que 16 presentaban inmunidad frente al virus de la hepatitis A. Se descartó enfermedad de Wilson y hemocromatosis en un 74,5 y un 30,9%, respectivamente.
Epidemiología y enfermedad autoinmune asociadaLa ratio varones:mujeres fue en nuestra cohorte prácticamente de 1: 1 (31V:24M). Todos los pacientes eran de etnia caucásica. La edad media al diagnóstico fue de 37,36 años.
El porcentaje de pacientes diagnosticados de CEP en nuestra muestra aumentó con los años, de tal forma que, hasta un 64% de los pacientes fueron diagnosticados a partir de 2011 (fig. 1).
A pesar de que solamente 4 pacientes tenían antecedentes familiares (en familiares de primer grado) de enfermedad autoinmune o hepática, más de un 50% de los pacientes tenía antecedentes personales de otras enfermedades autoinmunes además de la CEP. La EII fue la enfermedad inmunomediada asociada más frecuente (25 pacientes, 45% del total). Las otras enfermedades inmunomediadas fueron, en orden de frecuencia: hipotiroidismo autoinmune-tiroiditis de Hashimoto (5 pacientes, 9,1%), hidrosadenitis perineal (un paciente, 1,8%), asma alérgica (un paciente, 1,8%), vasculitis (1,8%), colitis eosinofílica (1,8%), rinitis alérgica (1,8%), artritis idiopática juvenil poliarticular (1,8%) y celiaquía (1,8%). Respecto a los hábitos tóxicos, 10 eran fumadores y en 5 existía una ingesta excesiva crónica de alcohol.
Clínica, técnicas diagnósticas, autoanticuerpos al diagnósticoLa presentación clínica más frecuente en el momento del diagnóstico de la enfermedad fue la ictericia (21,7%). No obstante, el estado asintomático fue más frecuente, observándose en un 63% de los pacientes. Prurito (15,2%), dolor abdominal aislado (13%), astenia (10,9%) y colangitis (6,5%) constituyeron el resto de las manifestaciones clínicas al diagnóstico.
La mediana de tiempo hasta el diagnóstico desde la primera sospecha fue de 2 años (rango: 0,3 años-18,26 años). Entre las pruebas complementarias de imagen empleadas para el diagnóstico de la enfermedad, se utilizó la ecografía hepática hasta en un 92,7% de los pacientes. No obstante, a pesar de su extendido uso, en 24 pacientes (50%) su resultado fue normal, es decir, no mostró alteraciones biliares ni parenquimatosas. La colangiografía por resonancia magnética, utilizada en un 96,1% de los pacientes, encontró alteraciones patológicas características en la vía biliar en 41 pacientes (74,5%).
Se realizó biopsia hepática en 30 pacientes (54,5%), siendo los principales motivos el descartar una HAI asociada y el diagnóstico por histología de la CEP de pequeño ducto. En 6 pacientes la biopsia fue compatible con HAI-CEP (10,9%).
Los autoanticuerpos se determinaron en 47 pacientes. Un título igual o superior a 1:40 se consideró positivo. Los anticuerpos anticitoplasma de neutrófilo específicos para la mieloperoxidasa (pANCA) fueron los anticuerpos más prevalentes, presentes en un 44,7% del total, seguidos de los anticuerpos antimúsculo liso (SMA) 38,3%, anticuerpos antinucleares (ANA) 21,3% y anticuerpos antimitocondriales (AMA) 4,3%.
La CEP clásica o de ducto grande estaba presente en un 74,5% de los pacientes. La CEP de pequeños ductos constituyó el 16,4% de la muestra. En 2 pacientes se presentaron ambas entidades (CEP mixta).
Curso de la enfermedad, tratamiento y trasplante hepáticoAl diagnóstico, un 18% de los pacientes presentaba ya una cirrosis (solamente en 2 pacientes era descompensada). Transcurrieron 9 años de media desde el comienzo de la enfermedad hasta la primera descompensación de la cirrosis en los pacientes en los que progresó la enfermedad. Tras una media de seguimiento de 7 años, un tercio de los pacientes desarrolló cirrosis, y un 25% requirió TH (n=14).; entre estos, la enfermedad recurrió en prácticamente la mitad. La principal indicación de TH fue la insuficiencia hepática avanzada con hipertensión portal severa (n=7). Otras indicaciones fueron la colangitis de repetición (n=5) o abscesos hepáticos (n=1). De entre los pacientes con recurrencia de la enfermedad, el 33,3% presentaba una EII asociada. La colectomía total o subtotal como tratamiento final de la colitis ulcerosa (CU) fue necesaria en 2 pacientes con TH. No hubo recurrencia de la enfermedad en estos pacientes. La evolución de los pacientes de nuestra cohorte queda representada en la figura 2.
Solamente se notificaron dos casos de cáncer: un caso de CHC y otro de CC; ningún caso de cáncer de colon. Se produjo el fallecimiento de 4 pacientes (7,3%): uno por CC, uno por insuficiencia hepática terminal y 2 por shock séptico.
Entre otras complicaciones de la enfermedad, 5 pacientes refirieron prurito intolerable (9,3%) y en 2 de esos pacientes fue necesaria la utilización de diálisis extracorpórea con albúmina (MARS). Ningún paciente se trasplantó por este motivo. En 11 pacientes (20,4%) se detectó colangitis de repetición.
Hasta en un 88,9% de los pacientes se prescribió AUDC (con una dosis superior a 15mg/kg en el 37% de los mismos). En 16 pacientes (29,1%) se utilizaron, además, tratamientos intervencionistas: CPRE en 14 pacientes y radiología intervencionista en 2. Las indicaciones de estos tratamientos fueron estenosis de la vía biliar en 8 pacientes, colangitis de repetición en 6 y drenaje de abscesos en 2.
Enfermedad inflamatoria intestinal (tabla 2)La EII estaba presente en 25 pacientes (45%). Precedió al diagnóstico de la CEP en el 87% de los pacientes. La forma más frecuente de EII fue la CU (72%), que destacó por encima de la colitis indeterminada (16%) y de la enfermedad de Crohn (12%). La pancolitis fue con diferencia (61,1%) la afectación más frecuente de CU, seguida de la colitis izquierda y de la proctitis.
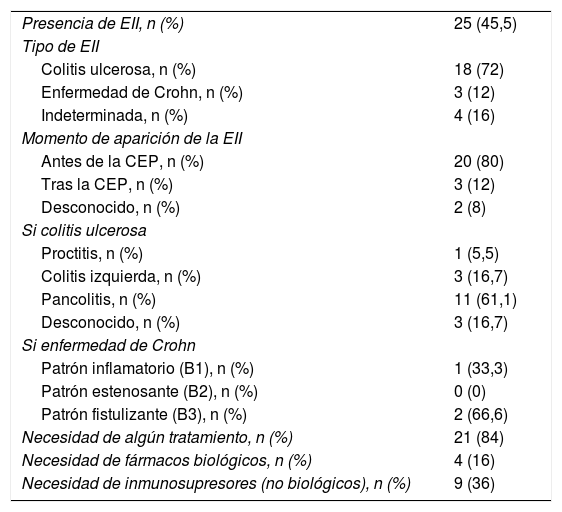
Enfermedad inflamatoria intestinal
| Presencia de EII, n (%) | 25 (45,5) |
| Tipo de EII | |
| Colitis ulcerosa, n (%) | 18 (72) |
| Enfermedad de Crohn, n (%) | 3 (12) |
| Indeterminada, n (%) | 4 (16) |
| Momento de aparición de la EII | |
| Antes de la CEP, n (%) | 20 (80) |
| Tras la CEP, n (%) | 3 (12) |
| Desconocido, n (%) | 2 (8) |
| Si colitis ulcerosa | |
| Proctitis, n (%) | 1 (5,5) |
| Colitis izquierda, n (%) | 3 (16,7) |
| Pancolitis, n (%) | 11 (61,1) |
| Desconocido, n (%) | 3 (16,7) |
| Si enfermedad de Crohn | |
| Patrón inflamatorio (B1), n (%) | 1 (33,3) |
| Patrón estenosante (B2), n (%) | 0 (0) |
| Patrón fistulizante (B3), n (%) | 2 (66,6) |
| Necesidad de algún tratamiento, n (%) | 21 (84) |
| Necesidad de fármacos biológicos, n (%) | 4 (16) |
| Necesidad de inmunosupresores (no biológicos), n (%) | 9 (36) |
Los números en paréntesis indican la prevalencia de la variable.
Clasificación de Montreal: patrón evolutivo (Behavior): B1: patrón inflamatorio; B2: patrón estenosante; B3: patrón fistulizante.
CEP: colangitis esclerosante primaria; EII: enfermedad inflamatoria intestinal.
Dentro de la enfermedad de Crohn, 2 pacientes presentaron un patrón fistulizante (B3 de la Clasificación de Montreal de la enfermedad de Crohn) y otro paciente patrón únicamente inflamatorio (B1 de la Clasificación de Montreal de la enfermedad de Crohn).
Hasta un 84% de los pacientes con EII precisó algún tratamiento (inmunosupresores, 5-ASA, fármacos biológicos, etc.) para su enfermedad durante el seguimiento. En 9 pacientes (36%) fue necesaria la utilización de fármacos inmunosupresores y en 4 de ellos, se utilizaron fármacos biológicos (16%).
Análisis según el sexo de los pacientesEpidemiología y enfermedad autoinmune asociadaEn nuestra muestra la ratio varones:mujeres fue prácticamente de 1:1 (31V:24M). La edad media al diagnóstico fue muy similar en ambos grupos (37,25 años en varones vs. 37,51 años en mujeres) (p=0,947). El tiempo medio hasta el diagnóstico desde la primera manifestación clínica o alteración analítica fue superior en el grupo de las mujeres respecto a los varones (4,45 años de media en mujeres vs. 3,71 años de media en varones; p=0,736). Es decir, se tardó 7,5 meses más de media en diagnosticar a las mujeres que a los varones. No se observaron diferencias significativas en la proporción de la enfermedad entre ambos grupos en los últimos años (desde el 2011 hasta la actualidad, 19 varones [61,3% del total de varones] y 15 mujeres [62,5% del total de mujeres]; p=0,854). Tampoco se vieron diferencias en la presencia de otras enfermedades autoinmunes además de la CEP (15 en varones [48,4%] vs. 14 en mujeres [58,3%); p=0,464).
Manifestaciones clínicas, técnicas diagnósticas y autoanticuerpos al diagnósticoLa presentación clínica al diagnóstico más común en el sexo masculino fue la ictericia (p=0,080), mientras que la clínica más frecuente en el sexo femenino fue el prurito (p=0,705). En ambos grupos, la colangitis fue la manifestación clínica menos frecuente. En algunos casos se presentaron varias manifestaciones simultáneamente. No hubo diferencias significativas respecto a las manifestaciones clínicas en el momento de presentación de la enfermedad, como se muestra en la tabla 3.
Diferencias en las manifestaciones clínicas según sexo
| VarónN=31 | MujerN=24 | p-valor | |
|---|---|---|---|
| Astenia, n (%) | 3 (11,5) | 2 (10) | 0,868 |
| Prurito, n (%) | 3 (11,5) | 4 (20) | 0,705 |
| Colangitis, n (%) | 2 (7,7) | 1 (5) | 0,711 |
| Dolor abdominal, n (%) | 4 (15,4) | 2 (10) | 0,587 |
| Ictericia, n (%) | 8 (30,8) | 2 (10) | 0,080 |
| Asintomático, n (%) | 14 (53,8) | 15 (75) | 0,136 |
Los números en paréntesis indican la prevalencia de la variable.
La enfermedad de pequeño ducto se diagnosticó en 6 varones (19,4% de los V) y 3 mujeres (14,3% de las M).
La presencia o ausencia de autoanticuerpos se encontraba disponible en 26 varones y 21 mujeres. Se encontraron autoanticuerpos en 16/26 (61,5%) varones y 15/21 (71,4%) mujeres, respectivamente, sin diferencias estadísticamente significativas. Los autoanticuerpos más frecuentes fueron los autoanticuerpos anti-citoplasma de neutrófilos (pANCA) en 13 varones (50%) y 8 mujeres (38,1%); p=0,414, y los autoanticuerpos anti-músculo liso (SMA) en 10 varones (38,5%) y 8 mujeres (38,1%); p=0,980.
Al diagnóstico, 28 varones (93,3%) presentaron bioquímica de colestasis. En el grupo de las mujeres, todas (100%) presentaron alteraciones bioquímicas colestásicas. En la tabla 4 se exponen los principales hallazgos relacionados con las alteraciones analíticas.
Diferencias en los parámetros analíticos según el sexo
| VarónN=26 | MujerN=21 | p-valor | |
|---|---|---|---|
| Anticuerpos al diagnóstico (titulo ≥1/40), n (%) | 16 (61,5) | 15 (71,4) | 0,477 |
| pANCA (titulo ≥1/40), n (%) | 13 (50) | 8 (38,1) | 0,414 |
| ANA (titulo ≥1/40), n (%) | 4 (15,4) | 6 (28,6) | 0,272 |
| SMA (titulo ≥1/40), n (%) | 10 (38,5) | 8 (38,1) | 0,980 |
| AMA (titulo ≥1/40), n (%) | 1 (3,8) | 1 (4,8) | 0,877 |
| VarónN=31 | MujerN=21 | p-valor | |
|---|---|---|---|
| Bioquímica de colestasis al diagnóstico, n (%) | 28 (93,3) | 21 (100) | 0,227 |
| ALT/GPT al diagnóstico (UI/l)a | 101,65 | 104,47 | 0,923 |
| AST/GOT al diagnóstico (UI/l)a | 79,69 | 89,73 | 0,674 |
| GGT al diagnóstico (UI/l)a | 542,12 | 274,68 | 0,085 |
| FA al diagnóstico (UI/l)a | 354,75 | 415,35 | 0,583 |
| Bilirrubina total al diagnóstico (mmol/l)a | 3,49 | 1,72 | 0,194 |
| Albúmina al diagnóstico (g/l)a | 4,13 | 4,04 | 0,617 |
Los números en paréntesis indican la prevalencia de la variable.
ALT/GPT: alanina aminotransferasa/transaminasa glutámico-pirúvica; AMA: anticuerpos antimitocondriales; ANA: anticuerpos antinucleares; ANCA: anticuerpos citoplasmáticos de neutrófilos; AST/GOT: aspartato aminotransferasa/transaminasa glutámico-oxalacética; FA: fosfatasa alcalina; GGT: gamma-glutamil transferasa; LKM-1: anticuerpos antimicrosomales hepatorrenales; SMA: anticuerpos antimusculo liso.
Se diagnosticaron 13 varones (52%) y 12 mujeres (48%) con EII asociada a la CEP, sin diferencias significativas. En ambos subgrupos la EII se presentó antes del diagnóstico de la CEP en la mayoría de los pacientes (90,9% en varones y 83,3% en mujeres). Dentro del tipo de EII, la CU destacó por encima de la enfermedad de Crohn y la colitis indeterminada (72% CU vs. 12% EC vs. 16% colitis indeterminada). La proporción de CU en mujeres (91,7%) fue superior a la de los varones (53,8%); estos presentaban una distribución más homogénea de subtipos de EII con la EC y la colitis indeterminada. Estos resultados, sin embargo, no alcanzaron significación estadística (p=0,088).
Se observó una mayor utilización de fármacos biológicos (30,7 vs. 0%) y de fármacos IS (53,8 vs. 16,6%) en varones respecto a las mujeres, p=0,068 y 0,053, respectivamente.
Curso de la enfermedad, tratamiento y trasplante hepáticoLa cirrosis se encontró al diagnóstico en 4 varones y en 5 mujeres, y solamente hubo 2 casos de cirrosis descompensada al diagnóstico, los 2 en mujeres, y en ambos casos en forma de ascitis, sin diferencias significativas (p=0,116).
En el seguimiento de los pacientes, la fibrosis progresó de estadio en 9 varones y 8 mujeres (p=0,754) y el estadio final de cirrosis se alcanzó en un total de 20 pacientes (10 varones vs. 10 mujeres; p=0,427). El TH fue necesario en 7 varones (22,6%) y 7 mujeres (29,2%), sin diferencias significativas entre ambos grupos (p=0,578).
La enfermedad recurrió tras el trasplante con mayor frecuencia en varones que en mujeres: 4 varones (57,1% de los varones trasplantados) vs. 2 mujeres (33,3% de las mujeres trasplantadas), sin significación estadística (p=0,391).
DiscusiónLa CEP es una enfermedad colestásica rara de etiología desconocida para la que no existe tratamiento específico1,3. En este estudio reportamos una cohorte de 55 pacientes con CEP seguidos en un centro de referencia de TH en la cuenca mediterránea, en España. Nuestros pacientes presentaron características epidemiológicas típicas de la enfermedad, similares a las descritas en la literatura, con una edad media entre los 30-40 años5. El porcentaje de sexo masculino fue inferior al 60-70% descrito en la mayoría de las series publicadas hasta la fecha2. Existe evidencia reciente de un incremento de la incidencia de la enfermedad18, tal y como apoyan los resultados de nuestro trabajo. Este aumento en la incidencia en nuestro medio podría tener relación con del aumento de EII en los países occidentales1, en los que cada vez son más prevalentes ambas entidades.
La carga autoinmune de los pacientes con CEP es muy elevada, probablemente superior a la de los enfermos con EII, tal y como demostró un estudio en el que hasta un 24% de los pacientes con CEP presentó una enfermedad autoinmune asociada y, hasta en un 9%, 2 o más enfermedades autoinmunes19. Así mismo, el solapamiento entre CEP y HAI en occidente varía entre el 8-49%3. Es posible que la valoración para el TH, momento en el que se realizan numerosas pruebas diagnósticas tanto analíticas como de imagen y endoscópicas, explique, en parte, la tasa superior al 50% de pacientes con otra enfermedad autoinmune asociada.
En nuestro centro no se realizó una colonoscopia a todos los pacientes con CEP. El porcentaje de pacientes con EII fue inferior al descrito en la mayoría de las series publicadas23. No obstante, las características propias de la EII en estos pacientes, con un diagnóstico anterior a la CEP y con la pancolitis como principal subtipo de la CU, sí se asemejaron a lo descrito en la mayoría de publicaciones24.
El TH es el único tratamiento efectivo para mejorar el pronóstico de la CEP8. Representa un 4% del total de TH en Europa (según el European Liver Transplant Registry)21 y un 1,4% del TH en España (datos del Registro Español de Trasplante Hepático 2018). El criterio usado en la práctica clínica para definir recurrencia, que puede incluir erróneamente casos de estenosis isquémica o rechazo ductopénico4, podría explicar la elevada necesidad de retrasplante tanto en nuestra serie como en otras, habiéndose descrito tasas de recurrencia en la literatura en torno al 10-27%22.
A diferencia de estudios multicéntricos o registros internacionales donde se describen tasas de mortalidad, de CC y cáncer colorrectal en torno al 14-28, 4-11 y 2-7%, respectivamente7, estas tasas fueron muy inferiores en nuestra cohorte. De entre las diferentes razones que podrían justificar la baja mortalidad en nuestro hospital, una de ellas podría ser la elevada tasa de TH y la relativa prontitud de este (7 años de media hasta el TH) en comparación con otras series, donde se describen 9-12 años de media tras el diagnóstico4.
A pesar de la controversia sobre la eficacia del AUDC en mejorar la supervivencia o la necesidad de TH25, la mayoría de nuestros pacientes recibió esta terapia en consonancia con la mayoría de los trabajos publicados.
Se ha demostrado ampliamente que el sexo desempeña un papel importante en las enfermedades autoinmunes hepáticas, sobre todo en la HAI y la CBP9. Nuestra investigación no encontró diferencias significativas en el análisis por sexos en las variables estudiadas, posiblemente debido al pequeño tamaño muestral de los subgrupos. Aun así, se observaron algunas diferencias no significativas que merece la pena mencionar. El tiempo medio transcurrido desde la presentación clínica y el diagnóstico definitivo fue superior en las mujeres respecto a los varones, quizás por el arraigado concepto de que se trata de una enfermedad que afecta fundamentalmente a varones. Respecto a la EII, varios estudios han demostrado mayor prevalencia en el sexo masculino26,27, así como menor frecuencia de CU en mujeres27. Estos datos no se confirman en nuestra cohorte. Varios estudios han analizado la microbiota detectando diferencias entre sexos que pudieran predisponer a enfermedades inmunomediadas, factor que debería tenerse en cuenta y estudiarse en futuras investigaciones sobre EII y CEP28.
Aunque las diferencias entre sexos en la gravedad de la enfermedad no se han demostrado claramente en la CEP, se ha descrito recientemente un mayor riesgo de progresión de la enfermedad en varones comparado con las mujeres27. En nuestra cohorte de pacientes no se encontraron diferencias importantes en la progresión de la fibrosis, fallecimiento, necesidad de TH o la recurrencia post-TH. El sexo masculino y el colon intacto (no intervenido) en el momento del trasplante se asocian con mayor riesgo de recurrencia post-TH3,28. En nuestra serie no se encontraron diferencias en los pacientes con recurrencia, ni en el antecedente de EII ni en el antecedente de colectomía.
La CEP de pequeño ducto se asocia con un mejor pronóstico de la enfermedad a largo plazo y no guarda relación con el CC, mientras no progrese a una CEP de ducto grande, lo que ocurre en un 20-25%3,5. En los países occidentales representa de media entre el 6-16% según estudios20. Aunque se ha descrito que es más frecuente en el sexo femenino, lo que podría explicar el diferente pronóstico de la enfermedad entre varones y mujeres27, en nuestra cohorte fue más frecuente en el sexo masculino.
Entre las debilidades de este estudio observacional destaca el pequeño tamaño muestral, el área geográfica que abarca (estudio unicéntrico) que podría dificultar la extrapolación de resultados a otras zonas de Europa o su naturaleza retrospectiva, que impide la adecuada evaluación de la historia natural y pronóstico de la enfermedad. Además, la ausencia de datos en las historias clínicas para algunas variables provocó pérdida de información. Finalmente, al tratarse de un estudio que se ha realizado en un centro de referencia de TH, no podemos descartar que tanto el aumento de los casos durante los últimos años, así como el elevado porcentaje de pacientes cirróticos en nuestra cohorte, sean secundarios a un sesgo de selección.
ConclusionesEn nuestro centro la epidemiología de la CEP parece estar cambiando. Así, el número de mujeres afectas es mayor al descrito en la literatura, y existe un incremento reciente en los diagnósticos de esta enfermedad. Además, aunque no se han encontrado diferencias significativas entre sexos, si se aprecian tendencias interesantes en la presentación y evolución. Determinar si estos resultados son reales o fruto de un sesgo de selección no es posible con nuestros datos. Este estudio retrospectivo en un centro terciario con TH podría servir de punto de inicio para investigaciones futuras en el mismo ámbito, con la participación de otros centros o regiones para alcanzar un tamaño muestral más elevado que nos permita confirmar o rechazar las tendencias de nuestra investigación.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.