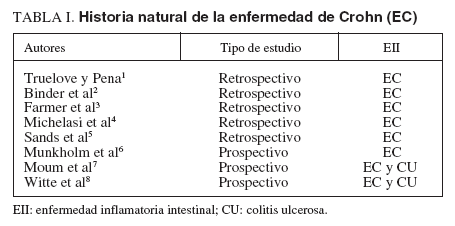
Hasta el momento se han publicado varios estudios que describen el curso clínico y el pronóstico de la enfermedad de Crohn (EC), los cuales se resumen en la tabla I1-8 . A partir de ellos, conocemos muy poco sobre los factores predictivos en el curso clínico de la enfermedad. El único factor consistente descrito es la peor evolución clínica y el mayor índice de recurrencia quirúrgica de los pacientes con EC fumadores. Las publicaciones, fundamentalmente basadas en estudios hospitalarios de centros de referencia, reflejan que aproximadamente dos tercios de los enfermos con EC precisan cirugía en la evolución de su enfermedad9 . A pesar de esta gran frecuencia de cirugía, los pacientes continúan expuestos a la reaparición de la enfermedad (recidiva posquirúrgica, denominada en la bibliografía especializada «recurrencia»). Se ha tratado de identificar en varios estudios los factores de riesgo asociados con la recurren-cia, pero los resultados son muy dispares y ninguno de los factores propuestos resiste el análisis multivarian-10,11 , si se exceptúa, de nuevo, el tabaquismo12,13 , especialmente en mujeres13 . La mayoría de los datos procede de estudios hospitalarios y sobre todo de centros de referencia, con el consiguiente sesgo de selección, y son pocos los datos de pacientes de nuestro entorno. En el presente estudio se analiza la necesidad de cirugía en una cohorte de inicio poblacional (se analizan todos los casos incidentes en un área geográfica durante un período de 3 años) con un seguimiento prolongado, con los objetivos de valorar la necesidad de cirugía, sus indicaciones concretas y características, así como las variables clínicas que actúan como factores de riesgo y/o protectores respecto a la necesidad quirúrgica en los pacientes con EC.
TABLA I. Historia natural de la enfermedad de Crohn (EC)
MATERIAL Y MÉTODOSBasándonos en los resultados de un estudio poblacional y prospectivo que comunica los resultados de la incidencia de enfermedad inflamatoria intestinal en Aragón durante el período 1992-199514 , incluimos en el estudio a 88 pacientes diagnosticados, según los criterios de LennardJones15 , de EC en la región de Aragón durante estos años. Revisamos sus historias clínicas y recogimos las distintas variables clínicas desde su diagnóstico hasta febrero de 2001 en centros de salud y ambulatorios de Zaragoza, Huesca y Teruel (tanto capital como provincia), Hospital Clínico Universitario, Hospital Universitario Miguel Servet, Hospital Provincial y Hospital Militar, de Zaragoza; Hospital San Jorge de Huesca, Hospital Obispo Polanco de Teruel, Hospital Comarcal de Calatayud (Zaragoza), Hospital Comarcal de Barbastro (Huesca), Hospital Comarcal de Alcañiz (Teruel) y clínicas privadas de las 3 provincias. Definimos la localización anatómica en el momento del diagnóstico según los siguientes patrones: ileal (afectación exclusiva de íleon), ileocólica (afectación de íleon y colon), cólica (afectación exclusiva de colon) y gastroduodenal (afectación gástrica e intestino delgado proximal a íleon terminal). Se recogieron los siguientes parámetros clínicos de los pacientes, para lo cual utilizamos las definiciones de estudios previamente publicados en la bibliografía7 :
—Número de brotes. Definimos brote como el empeoramiento clínicoque motiva la modificación del tratamiento de la enfermedad inflamatoria.—Remisión: presencia de un único brote en la evolución del pacientedurante los años de seguimiento.
—Curso crónico: 5 o más brotes durante los años de seguimiento.
—Fallecimiento: fecha y causa (enfermedad inflamatoria u otras).
—Se consideró fumadora la persona con hábito activo en el momentodel estudio; no fumadora aquella que no fumaba en aquel momento ni había fumado en los 10 años previos, y ex fumador a aquel que no fumaba en la actualidad pero había fumado durante los 10 años previos. Se recogieron de la historia clínica, o bien mediante una entrevista telefónica y personalizada a los pacientes, los siguientes datos: año de inicio en el hábito tabáquico, año de finalización (si era ex fumador), número de cigarrillos/día, tiempo de exposición (meses de hábito tabáquico durante el seguimiento).
—Meses de toma de anticonceptivos orales durante el seguimiento.
—Necesidad de cirugía, fechas, tipos de intervención quirúrgica y etio-logía de dichas intervenciones.
—Número de ingresos hospitalarios durante el seguimientoSe ha utilizado una base de datos Access 97 (Microsoft) para la recogida de los datos y se ha realizado un análisis descriptivo de todas las variables incorporadas en el estudio. Asimismo, se ha efectuado un análisis bivariante con objeto de valorar la asociación entre la variable cirugía y un grupo de variables explicativas: mortalidad, sexo, localización anatómica, exposición al tabaco, anticonceptivos, edad en el momento del diagnóstico, número de ingresos y número de brotes. Se han utilizado la prueba de la χ 2 para analizar la relación entre variables cualitativas y el test exacto de Fisher para los casos en los que no se cumplían las condiciones de aplicación. Además, se ha llevado a cabo un análisis de la variancia (ANOVA) para analizar la relación entre variables cualitativas y cuantitativas, comprobando la homogeneidad de las variancias con el test de Bartlett. En caso de falta de homogeneidad de las variancias hemos utilizado un test no paramétrico: el de Kruskall-Wallis.
RESULTADOS
Durante los años 1992-1995 se diagnosticó de EC, según los criterios de Lennard-Jones15 , a 103 pacientes en Aragón. Obtuvimos información, con al menos 6 meses de evolución, de 88 de ellos (85%), con un seguimiento medio de 77 meses (mediana, 81; rango, 6-110); de estos pacientes, 51 eran varones y 37, mujeres. Ni el sexo ni la edad en el momento del diagnóstico se asociaron en nuestros pacientes a la presencia de cirugía durante el seguimiento. Presentaban afectación ileal aislada 33 pacientes (37,5%), afectación cólica aislada 22 (25%), inflamación ileocólica 31 (35,2%), y en tan sólo 2 pacientes la afectación fue gastroduodenal (2,3%). Durante el seguimiento precisaron de algún tipo de intervención quirúrgica 18 pacientes (20,5%; intervalo de confianza [IC] del 95%, 12,6-30,4%). Las causas fueron: obstrucción en 8 casos (5 de localización ileal, 2 ileocólica y uno en el intestino delgado), perforación en 3 (ileal, ileocólica y cólica), fístula en 2 pacientes con localización ileal, absceso en 4 casos (con localización ileocólica 3 y cólica en uno) y un último paciente precisó laparotomía en el momento del diagnóstico por sospecha inicial de apendicitis aguda (tabla II). Precisaron una segunda intervención quirúrgica 9 pacientes (10,2%; IC del 95%, 4,78-18,5%): 3 con localización inflamatoria ileal requirieron cirugía reconstructora; un paciente con EC cólica precisó resección de colon con ileostomía; un paciente con EC ileocólica precisó resección ileal y cólica con anastomosis; un paciente con EC ileal y otro con EC ileocólica precisaron cirugía de fístula anal; un paciente con EC ileocólica requirió drenaje de absceso, y por último un paciente con EC cólica necesitó cirugía combinada de fístula y absceso (tabla III).
TABLA II. Primera intervención quirúrgica: causa, tipo y necesidad de segunda cirugía
TABLA III. Segunda intervención quirúrgica: causa y tipo
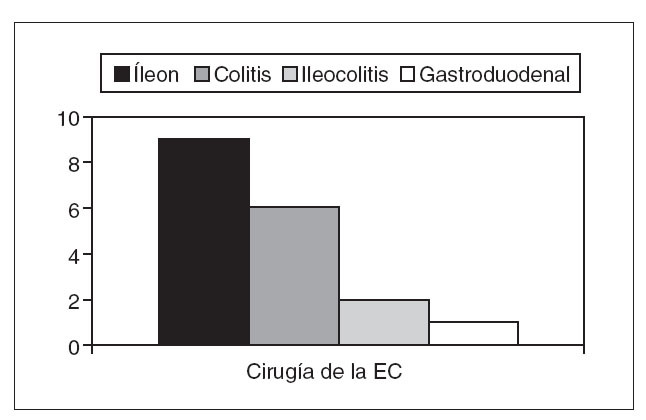
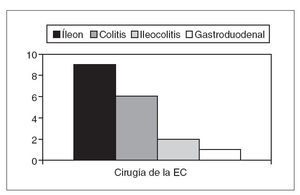
Tan sólo un paciente falleció durante el período de seguimiento por una causa ajena a la EC. La cirugía no se asoció a una mayor mortalidad en estos pacientes. En cuanto a la distribución anatómica de los 28 pacientes que precisaron cirugía, 9 presentaban afectación exclusivamente ileal, 6 asociaban afectación ileocólica, 2 tan sólo afectación cólica y uno de los pacientes con afectación gastroduodenal también precisó cirugía. Aunque la afectación ileal se asocia más frecuentemente a la necesidad de intervención quirúrgica, esta diferencia no alcanzó la significación estadística en nuestro análisis bivariante, con un valor de p de 0,2856 (fig. 1). Respecto al curso clínico de los pacientes, el 22% se mantuvo en remisión, es decir, presentó un sólo brote durante el seguimiento, y el 34% tuvo un curso crónico, es decir, presentó al menos 5 brotes durante el seguimiento. En el análisis bivariante, la necesidad de cirugía durante el seguimiento se había asociado previamente a la aparición de más de un brote (p = 0,0038), así como a un curso crónico (p = 0,0153). Los datos relativos a la variable tabaco los obtuvimos de la historia clínica o bien de una entrevista telefónica en 78 de los 88 pacientes (89%). Se definían como fumadores 41 (hábito activo en la actualidad), como ex fumadores 8 (no fumaban en aquel momento, pero sí durante los 10 años previos) y como no fumadores 29 (no fumaban actualmente ni en los 10 años previos). Para el análisis bivariante, y a fin de conseguir una mayor potencia estadística a la hora de analizar si la exposición al tabaco realmente presentaba diferencias, agrupamos a los pacientes en 2 grupos: «expuestos» (aquellos que en algún momento de la evolución habían estado expuestos al tabaco, esto es, fumadores más ex fumadores), formado por 48 (54,5%), y «no expuestos» (los que nunca habían estado expuestos), constituido por 27 pacientes (30,7%). Al analizar la asociación del tabaco con la necesidad de cirugía en nuestros pacientes no encontramos diferencias significativas; esto es, no hallamos asociación positiva ni negativa con las variables «expuesto» o no fumador. Tampoco encontramos diferencias en la necesidad de cirugía al analizar el tiempo que los pacientes habían permanecido sin exposición al tabaco antes del diagnóstico de su enfermedad. Sí se observó una asociación positiva entre los pacientes con EC que habían precisado cirugía y el tiempo total de exposición al tabaco: a mayor tiempo de exposición, más cirugía. Respecto a la toma de anticonceptivos durante el seguimiento, obtuvimos información de la historia clínica o bien telefónicamente en 26 de las 37 mujeres (70%) de nuestra cohorte. Diez los habían tomado durante el seguimiento, mientras que 16 no los habían tomado. No encontramos diferencias estadísticamente significativas en el análisis bivariante. Veinte pacientes (22,7%; IC del 95%, 14,5-32,9%) no han precisado ingreso durante su seguimiento, mientras que 68 (77,3%) (IC del 95%, 67,1-85,5%) habían ingresado al menos una vez; de ellos, 29 ingresaron tan sólo una vez, 17 lo hicieron 2 veces, 10 ingresaron en 3 ocasiones, 2 lo hicieron 4 veces, 4 pacientes 5 y 6 veces, respectivamente, y 2 pacientes 7 veces. El número de ingresos se asoció significativamente con la presencia de cirugía en estos pacientes (p = 0,00001).
Fig. 1. Localización anatómica y cirugía en pacientes con enfermedad de Crohn (EC) (p = 0,2856).
DISCUSIÓN
La realización de estudios epidemiológicos de las enfermedades inflamatorias intestinales presenta serias dificultades debido a diversos factores en su historia natural, tales como son su comienzo insidioso, que retrasa su diagnóstico incluso meses, así como la existencia de cierto número de casos en los es difícil determinar el diagnóstico diferencial entre colitis ulcerosa y EC. Al no existir criterios diagnósticos universales aceptados, el análisis comparativo de los diversos estudios epidemiológicos en las distintas áreas geográficas es complejo y causante quizá de la variabilidad de datos disponibles hasta el momento. Nuestro estudio está basado en una cohorte poblacional incidente diagnosticada en nuestra comunidad, con un tiempo de seguimiento medio que se acerca a los 7 años, superior al reflejado en los 2 estudios prospectivos poblacionales, con un seguimiento medio de 4 años7,8 , e inferior al estudio prospectivo noruego, aunque este último no es poblacional6 . Globalmente, la indicación quirúrgica en la presente cohorte poblacional es menor de lo publicado hasta el momento: un 20,2% de los pacientes con EC, quizá debido a la mayor utilización de tratamientos inmunodepresores o porque el período de seguimiento es menor de 10 años. En un estudio con un método similar al nuestro publicado recientemente5 , y con un seguimiento clínico de al menos 3 años, se observó un porcentaje de cirugía similar al comunicado en nuestro estudio (20,1%; 69/345). La existencia de obstrucción intestinal motivó cerca del 50% de las intervenciones quirúrgicas de nuestros pacientes (44,4%), con participación en todas ellas del intestino delgado, ya fuera como única afectación (localización ileal o en tramos más altos) o como afectación mixta (ileocólica). En todas ellas se practicó la resección del segmento afectado del intestino delgado y anastomosis, excepto en un paciente en que se realizó ileostomía y precisó una segunda intervención. La presencia de fístula y/o absceso (5 pacientes) o de una ileostomía para posterior reconstrucción del tránsito intestinal fueron las 2 causas que motivaron la realización de una segunda cirugía. Basándose en la localización anatómica de la enfermedad en el momento del diagnóstico, Farmer et al16 describieron en 615 pacientes de la Cleveland Clinic un patrón de distribución y posteriormente analizaron las necesidades quirúrgicas y sus indicaciones3 durante 7-13 años de evolución; los autores observaron que la necesidad de cirugía era mayor en los pacientes con localización ileocólica (más del 90%) frente a las localizaciones ileal o cólica aislada. De los 3 estudios prospectivos realizados hasta el momento, el de Copenhague6 no refleja datos de cirugía durante el seguimiento de sus pacientes. Más recientemente se ha realizado un estudio prospectivo, basado en pacientes del registro noruego de enfermedad inflamatoria intestinal7 , que incluye 228 casos de EC, con un seguimiento de 4 años (1990-1993) en el 94% de ellos. En este estudio se describe un mayor riesgo quirúrgico en los pacientes con EC ileal. Por último, en el estudio europeo8 se incluye a los 796 pacientes diagnosticados de enfermedad inflamatoria intestinal en el norte y sur de Europa durante los años 1991-1993, con un seguimiento de 4 años. Precisaron cirugía el 31% de ellos y no se encontró asociación con la diferente extensión anatómica de la enfermedad. Como ya hemos señalado, en el estudio de seguimiento de Farmer et al3 se describe un incremento del riesgo de cirugía en pacientes con diagnóstico inicial de ileocolitis, pero en otros estudios es la afectación ileal la que se asocia con un mayor riesgo quirúrgico7 . En nuestro estudio, aunque la afectación ileal se asocia más frecuentemente a la necesidad de intervención quirúrgica, esta diferencia no alcanzó la significación estadística; situación similar a la que se ha comunicado en el artículo citado anteriormente5 , en el que, si bien la localización en el intestino delgado se comportó como factor de riesgo en el análisis univariante, perdió su significación estadística cuando los autores realizaron el análisis multivariante. En diversos estudios el tabaco se comporta como factor de riesgo en la recurrencia posquirúrgica de los pacientes 5,17,18 . En el nuestro no encontramos diferencias significativas: no se observó asociación positiva ni negativa con las variables «expuesto», no fumador, ni con el tiempo libre de tabaco. Sí se apreció una asociación positiva entre la necesidad de cirugía y el tiempo total de exposición al tabaco: a mayor tiempo de exposición, más cirugía. Lo limitado de la muestra no permite descartar una mayor influencia del tabaco. No hemos encontrado ninguna asociación de la cirugía con las otras variables analizadas: toma de anticonceptivos orales, edad en el momento del diagnóstico y sexo. En cambio, sí hallamos diferencias estadísticamente significativas al analizar el número de ingresos y el tiempo de permanencia en el hospital; ambas variables se relacionaron significativamentes con la presencia de cirugía. El número de brotes se relacionó de forma significativa con la presencia de cirugía en los pacientes con EC. Este dato probablemente refleja que la indicación quirúrgica de estos pacientes no se produce durante la evolución inicial de su diagnóstico (como probablemente sucede con los pacientes diagnosticados de colitis ulcerosa), sino que viene dada por el transcurso del tiempo y la presencia de un mayor número de brotes clínicos. En conclusión, de estos resultados se desprende que: a) la indicación quirúrgica en nuestra cohorte poblacional es menor de la publicada hasta el momento y deriva fundamentalmente de la presencia de obstrucción intestinal en el intestino delgado; b) la localización ileal en el momento del diagnóstico se asocia más frecuentemente con la necesidad de cirugía en esta cohorte de pacientes, aunque estos datos no alcanzan significación estadística; c) un curso crónico durante la evolución clínica de los pacientes con EC predice la necesidad de cirugía a medio-largo plazo, y d) el tiempo total de exposición al tabaco es un factor de riesgo, pero no se ha encontrado asociación con ninguna otra de las variables analizadas (toma de anticonceptivos orales, edad en el momento del diagnóstico y sexo).
Correspondencia: Dr. F. Gomollón.
Condes de Aragón, 18, 2.o B. 50009 Zaragoza. España.
Correo electrónico: fgomollon@telefonica.net
Recibido el 25-8-2004; aceptado para su publicación el 4-11-2004.