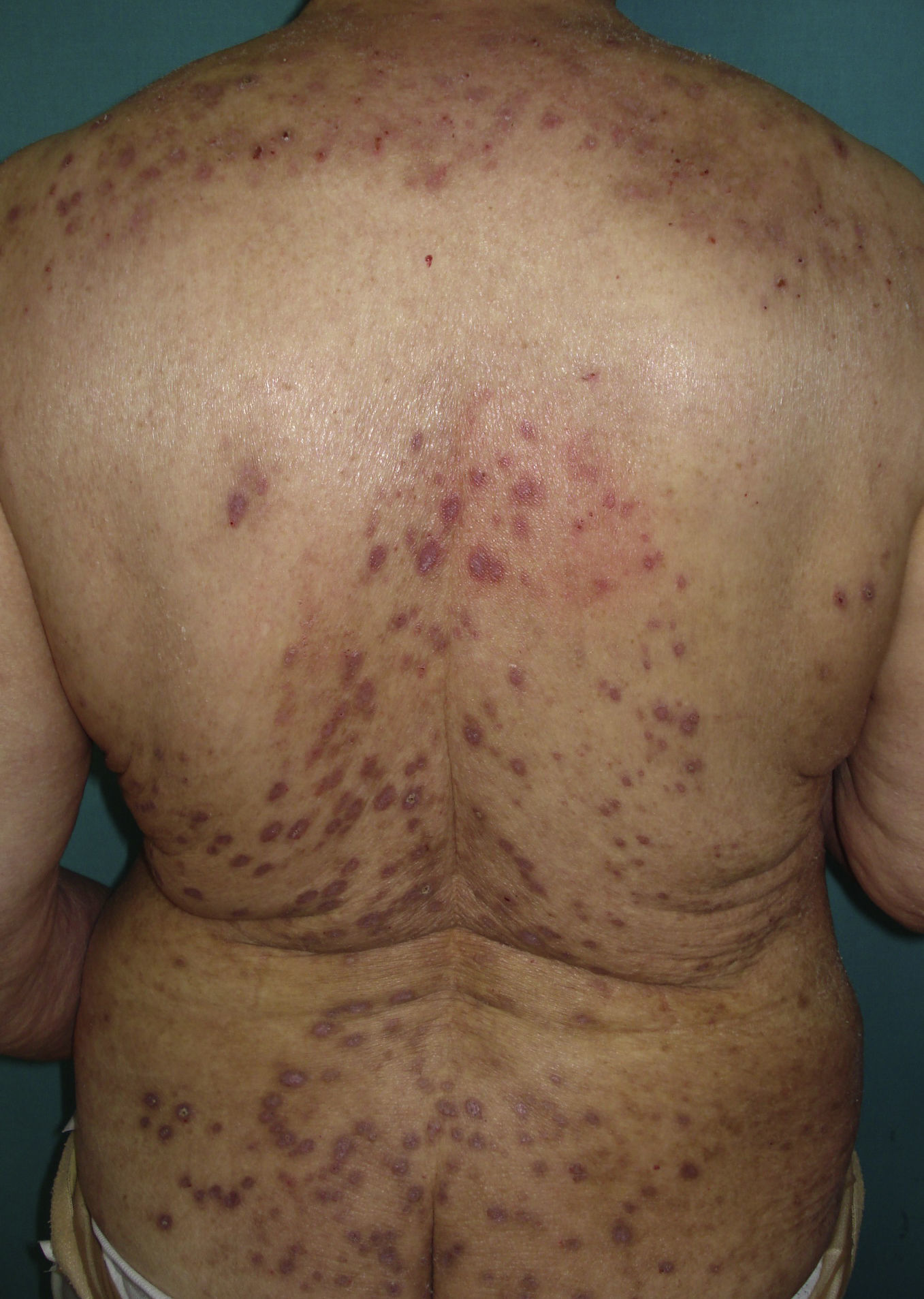
Presentamos el caso de una mujer de 61 años hipertensa, diabética no insulino-dependiente, con dislipemia, síndrome de Sjögren y trastorno ansioso-depresivo en tratamiento ansiolítico, sin antecedentes de hepatopatía crónica. Acudió a la consulta por presentar desde hacía 3 años múltiples pápulo-nódulos eritematosos excoriados en tronco y extremidades, muy pruriginosos, sin afectación facial y respeto de áreas inaccesibles al rascado (fig. 1). La anamnesis y la exploración física no evidenciaron alteraciones salvo las ya conocidas. La biopsia de una de las lesiones mostró una escamo-costra superficial, paraqueratosis focal con acantosis, y un leve infiltrado inflamatorio perivascular superficial. La inmunofluorescencia directa fue negativa. Con el diagnóstico clínico-patológico de prurigo nodular (PN), se inició tratamiento con gabapentina 400mg cada 8 horas y corticoides tópicos, así como tratamiento antidepresivo con paroxetina, y se solicitó un estudio analítico en el que no se halló causa metabólica subyacente. Dada la ausencia de mejoría 6 meses después, se pautó ciclosporina a dosis de 3mg/kg/día y se solicitó un nuevo estudio analítico. Este mostró una elevación leve de las transaminasas (GOT 71mU/ml, GPT 55mU/ml), no existente en controles previos y sin evidencia de colestasis. La paciente no presentaba astenia, artralgias ni otra sintomatología. Se completó el estudio con un nuevo análisis en el que las cifras de transaminasas aumentaron (GOT 103, GPT 83). Se descartaron como factores etiológicos: alcohol, fármacos hepatotóxicos, hierbas, alteración del metabolismo del hierro y del cobre, déficit de α-1-antitripsina, enfermedades tiroideas, así como miopatía o porfiria. Además, toda la serología vírica (VHB, VHA, VHC, VIH) y de treponema pallidum fueron negativas. Sin embargo se hallaron unos anticuerpos antinucleares (ANA) positivos a título 1/80, y antimúsculo liso (AML) a título 1/320. Se realizó una ecografía hepática que evidenció un aumento difuso de ecogenicidad sugestivo de infiltración grasa, con aumento del lóbulo hepático derecho sin lesiones focales. Dado que la esteatohepatitis no alcohólica no justificaba la positividad de los autoanticuerpos y dentro del algoritmo diagnóstico de la hepatopatía crónica, se realizó una biopsia hepática que mostró una hepatitis lobulillar leve, con infiltrado linfocitario y necrosis erosiva de la zona de interfase, junto con esteatosis de gruesa burbuja con alteración de la trama reticular, así como puentes portocentrales. Con estos datos, junto con una inmunoglobulina G (IgG) levemente elevada, se obtuvo un total de 6 puntos respecto al Score Internacional siguiendo los criterios simplificados para el diagnóstico de hepatitis autoinmune (tabla 1)1, por lo que se calificó el diagnóstico de hepatitis crónica autoinmune (HCAI) como probable. El perfil serológico con positividad para ANA y AML y la normalidad de IgA orientó a que se tratase de una HCAI tipo 1, lo cual fue respaldado dada la buena respuesta al tratamiento. La HCAI tipo 2, además de ser más infrecuente, se caracteriza principalmente por la presencia de anti-LKM y anti LC-1, y suele afectar a pacientes más jóvenes, con elevación de IgA y con una respuesta al tratamiento variable, y mayor porcentaje de evolución a cirrosis1.
Criterios simplificados para el diagnóstico de hepatitis autoinmune1
| Variable | Valor | Puntos |
| ANA o AML | ≥1:40 | 1 |
| ANA o SMAo Anti-LKMo Anti-ALS | ≥1:80≥1:40Positivo | 1 |
| IgG | > límite superior normal>1,1 límite superior normal | 12 |
| Histología (es necesaria la presencia de datos de hepatitis) | Compatible con HAIHAI típica | 12 |
| Ausencia de hepatitis vírica | Sí | 2 |
≥6 puntos: hepatitis autoinmune probable; ≥7 puntos: hepatitis autoinmune definitiva.
Dado que la paciente presentaba una mejoría duradera de su clínica de prurito con el tratamiento con ciclosporina tras fracasos previos de varios fármacos, y dado que esta terapia se ha descrito útil en HCAI2, se decidió conjuntamente con hepatología mantener el tratamiento con ciclosporina dirigida a ambos procesos y se añadió prednisona 30mg/día, que posteriormente se retiró de forma progresiva. Seis años después del diagnóstico, y dada la buena evolución tanto de la clínica cutánea como del metabolismo hepático, se suspendió el tratamiento con ciclosporina por empeoramiento del filtrado glomerular. En este momento la HCAI se mantiene en control evolutivo estrecho, sin signos clínicos ni analíticos de actividad. En cuanto a la afectación cutánea, se mantiene estable con corticoides tópicos de forma puntual. En función de la evolución, se valorará iniciar fototerapia como tratamiento dirigido a la piel y/o pautar azatioprina de manera indefinida en caso de reactivación de su HCAI, así como realización de nueva biopsia hepática.
El PN es una dermatosis crónica de etiopatogenia desconocida caracterizada clínicamente por nódulos pruriginosos, excoriados y costrosos. Afecta mayoritariamente a mujeres adultas, y el prurito es su síntoma fundamental. Este puede aparecer de forma brusca y paroxística, siendo el círculo vicioso purito-rascado-liquenificación el que perpetúa la enfermedad. Su origen puede ser metabólico y entre estas causas se encuentran la ferropenia, las alteraciones hepáticas, y en algún caso la hipercalcemia, las alteraciones neurológicas o los linfomas. Generalmente cuando el PN es de origen hepático, tiene un buen pronóstico y cuando se normalizan las transaminasas, suele resolverse el cuadro cutáneo3,4. También puede verse relacionado con patologías cutáneas como la dermatitis atópica o el penfigoide ampolloso subclínico. En un tercio de los pacientes se ha asociado alguna alteración psicológica subyacente.
El diagnóstico se realiza mediante la historia clínica y la realización de una biopsia para descartar otras patologías. Entre los tratamientos utilizados para el PN podemos encontrar los tópicos (corticoides, derivados de la brea, capsaicina, UVB) y los sistémicos (PUVA, eritromicina, ciclosporina, cloroquina, dapsona, pregabalina, gabapentina, azatioprina o talidomida5)3.
La HCAI es una patología cuyo diagnóstico se basa en criterios analíticos (GOT, niveles de IgG, presencia de autoanticuerpos), la histología hepática y la respuesta al tratamiento, en ausencia de etiología viral, enólica o farmacológica de hepatopatía2. Entre los tratamientos utilizados para su manejo se encuentran prednisona, azatioprina, micofenolato mofetilo, ciclosporina, tacrolimus, metotrexate o ácido ursodesoxicólico2. Se considera remisión la normalización de las transaminasas o su valor inferior a 2 veces el valor normal, junto con histología inactiva y ausencia de clínica2. Sin embargo, parece que hasta un 90% de los pacientes con HCAI pueden recaer al suspender el tratamiento.
Revisando la literatura, presentamos el segundo caso de PN como primera manifestación de una HCAI tipo 1. El primer caso, reportado por Savoia et al., fue tratado satisfactoriamente con azatioprina 50mg/día y prednisona 5mg/día6. En nuestro caso, planteamos como siguiente opción terapéutica la azatioprina, de primera elección en la HCAI, y cuya efectividad en el manejo de prurito y PN, sin ser de primera línea, ha sido también descrita4,7.
Queremos resaltar que el hecho de que exista una patología psiquiátrica subyacente en un paciente con PN no nos exime de realizar pruebas complementarias para descartar alteraciones orgánicas subyacentes, entre las cuales podemos encontrar la HCAI. Por otro lado vemos cómo existen fármacos efectivos al mismo tiempo en ambas patologías como la ciclosporina, la prednisona o la azatioprina que serían la mejor opción terapéutica en estos pacientes.