INTRODUCCIÓN
La esteatohepatitis no alcohólica se asocia con frecuencia al síndrome metabólico, caracterizado por obesidad, diabetes mellitus y dislipemia. También la esteatohepatitis no alcohólica se ha relacionado con diversos fármacos, factores nutricionales y algunos procedimientos quirúrgicos. Existen escasas referencias en la bibliografía de esteatohepatitis no alcohólica asociada a enfermedad ovárica. Presentamos el caso de una paciente con esteatohepatitis no alcohólica e hiperplasia estromal ovárica.
OBSERVACIÓN CLÍNICA
Paciente mujer de 61 años, posmenopáusica, sin antecedentes patológicos de interés, remitida a nuestro centro para el estudio de una hipertransaminasemia, conocida desde hacía 3 años. La paciente estaba asintomática, no consumía alcohol y no tomaba ningún fármaco.
De la exploración física destacaba un importante hirsutismo. Su índice de masa corporal (IMC) era de 25 kg/m2. El resultado de la analítica realizada fue: aspartato aminotransferasa (AST) 133 U/l (normal, 10-38), alanino aminotransferasa (ALT) 180 U/l (normal, 0-55), bilirrubina total 0,9 mg/dl (normal, 0,1-1,2), fosfatasa alcalina 120 U/l (normal, 20-130), glucosa 90 mg/dl (normal, 64-107), triglicéridos 120 mg/dl (normal, 40-170), colesterol 190 mg/dl (normal, 150-200). La serología de virus hepatotropos (hepatitis A, B y C) fue negativa. Los marcadores inmunológicos AMA, ANA, ANCA, anti-ADN, anti-LKM y antimúsculo liso fueron indetectables. La ecografía abdominal mostró una alteración difusa de la ecogenicidad, compatible con esteatosis hepática. Se realizó una biopsia hepática que reveló una esteatosis moderada, presencia de hialina de Mallory, infiltrado inflamatorio mixto leve en espacios porta con focos de necrosis hepatocitaria y marcada fibrosis periportal de patrón sinusoidal, con presencia de tractos fibrosos y algún nódulo de regeneración.
Además de las pruebas realizadas para estudiar la hipertransaminasemia, y debido al hirsutismo que presentaba la paciente, se realizó un estudio hormonal. Los valores de prolactina, cortisol y hormona luteínizante (LH) y foliculostimulante (FSH) fueron normales, mientras que los de testosterona (3,7 mg/dl) estaban significativamente por encima del valor normal (0,14-0,90 g/dl). Una tomografía computarizada (TC) abdominal mostró que las glándulas suprarrenales tenían un tamaño y una morfología normales. En la ecografía transvaginal, ambos ovarios se vieron aumentados de tamaño. Ante la sospecha de tumor ovárico virilizante, se realizó una ooforectomía bilateral, con resultado histológico de marcada hiperplasia estromal bilateral.
Seis meses después de la intervención, los valores de transaminasas han disminuido notablemente, el hirsutismo se ha resuelto y los valores de testosterona se han normalizado.
DISCUSIÓN
La expresión esteatohepatitis no alcohólica fue propuesta por Ludwig et al1 en 1980, para describir una forma de enfermedad hepática, histológicamente indistinguible de la hepatitis alcohólica, que se producía en individuos que no ingerían cantidades tóxicas de alcohol.
Una amplia variedad de términos se han empleado para describir esta entidad, como enfermedad de Laënnec no alcohólica, síndrome hepatitis-diabetes y hepatitis grasa del hígado. La expresión más exacta y aceptada actualmente para definir esta entidad es enfermedad hepática por depósito de grasa, que refleja el amplio espectro de la enfermedad, que abarca la esteatosis simple, la esteatohepatitis, la fibrosis avanzada y la cirrosis. Por tanto, estrictamente, la esteatohepatitis no alcohólica representa sólo un estadio en el espectro de la enfermedad hepática por depósito de grasa2.
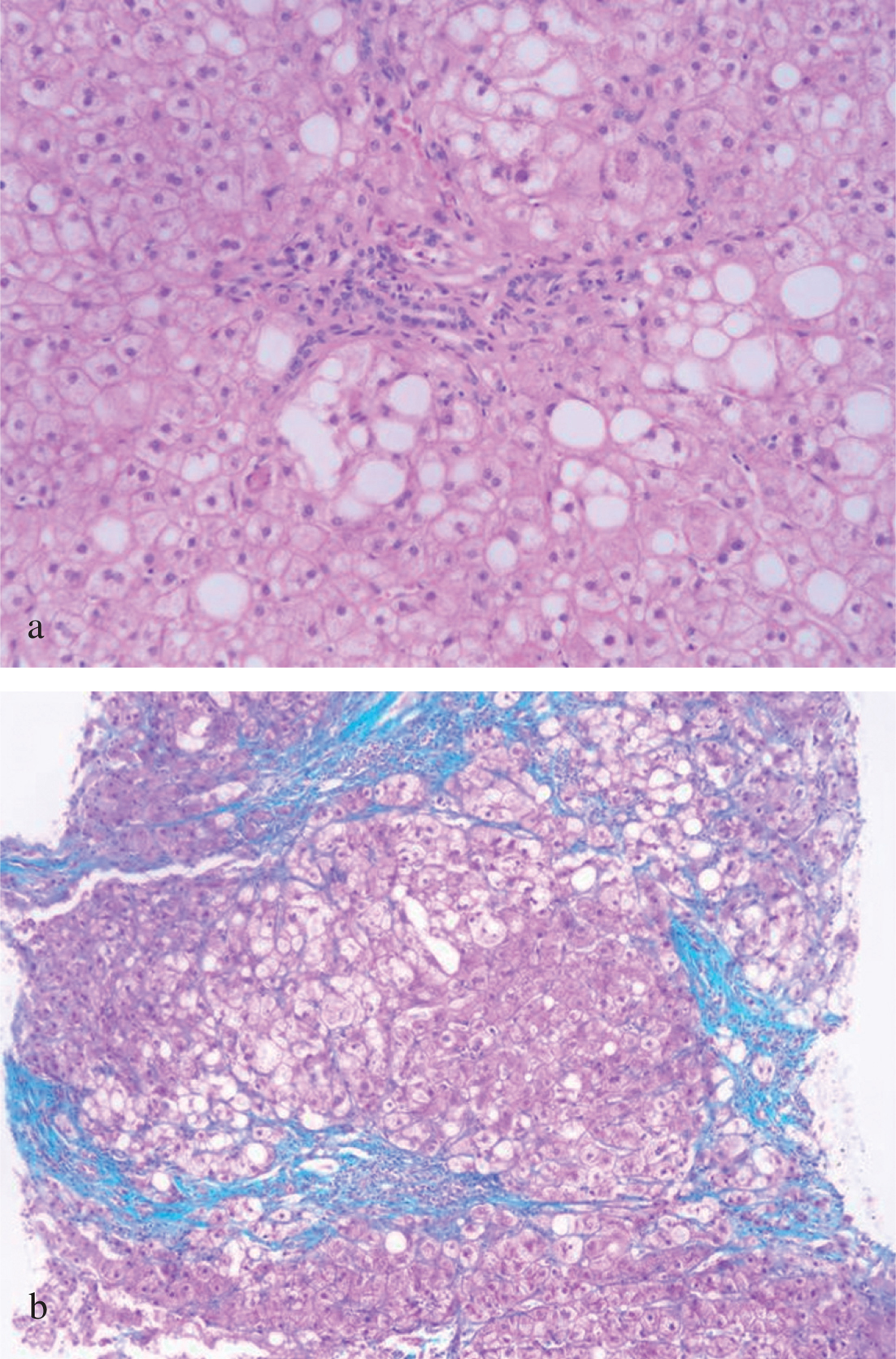
Fig. 1. Biopsia hepática: a) se observa esteatosis, infiltrado inflamatorio, degeneración hialina de Mallory y hepatocitos balonizados; b) se observa fibrosis perisinusoidal con puentes fibrosos y algún nódulo de regeneración.
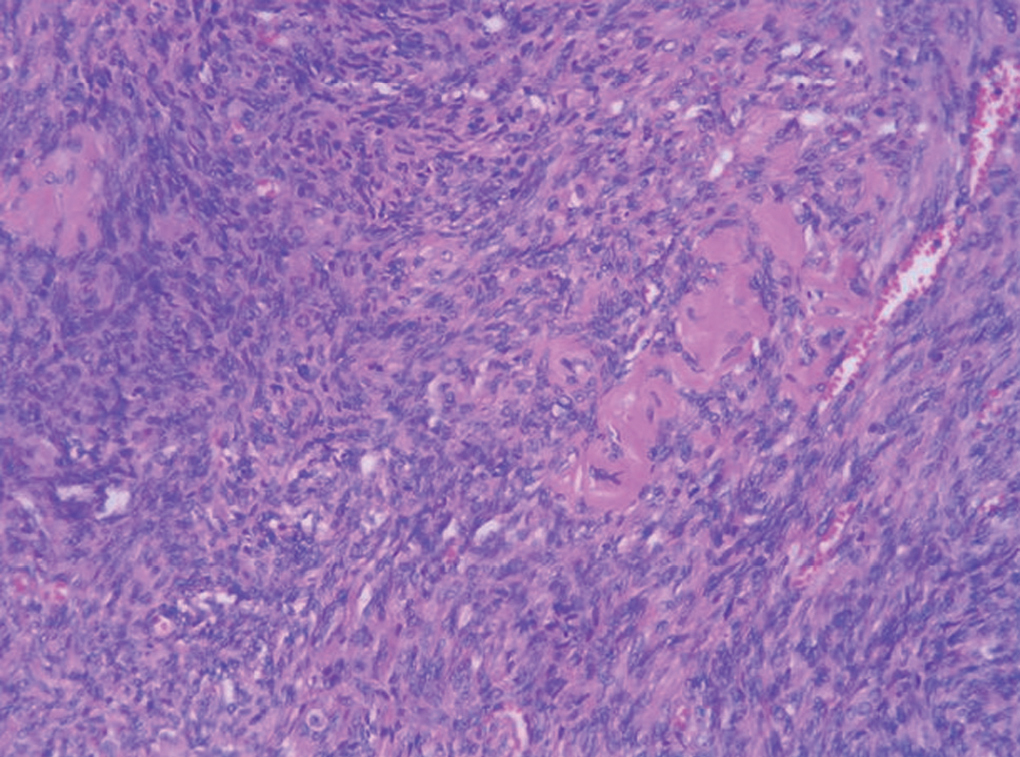
Fig. 2. Biopsia ovárica. Se observa la marcada hiperplasia estromal ovárica.
La verdadera prevalencia e incidencia de la esteatohepatitis no alcohólica no está bien definida. Se estima que afecta a entre un 10 y un 24% de la población general de varios países3, y que es causa de hipertransaminasemia asintomática en más del 90% de los casos, cuando se han descartado otras causas de enfermedad hepática4. Afecta a todos los grupos de edad, incluidos los niños5, y se ha descrito en la mayoría de los grupos raciales. La mayor prevalencia se da entre los 40 y los 49 años6. Aunque los estudios publicados antes de 1990 afirmaban que esta entidad era más prevalente en mujeres, estudios recientes han mostrado que ocurre con igual frecuencia en ambos sexos6.
La etiología de la esteatohepatitis no alcohólica no se conoce con exactitud, y los factores asociados con más frecuencia son la obesidad, la diabetes mellitus tipo 2 y la dislipemia. La obesidad se asocia en un 69-100% de los casos7. La diabetes mellitus tipo 2, una complicación frecuente de la obesidad, se describe entre un 34-75% de los pacientes con esteatohepatitis no alcohólica. En diversas series de autopsias, la obesidad y/o diabetes estaba presente en un 20-22% de los pacientes. La dislipemia (hipertrigliceridemia y/o hipercolesterolemia), frecuentemente asociada con la obesidad y con la diabetes tipo 2, se ha descrito entre un 20-80% de los pacientes8. Además, se ha asociado con diferentes enfermedades metabólicas y genéticas (nutrición parenteral total, rápida pérdida de peso, abetalipoproteinemia9, enfermedad de Weber-Christian10, malnutrición proteinicocalórica), con ciertos procedimientos quirúrgicos (extensas resecciones de intestino delgado, cirugía para obesidad mórbida) y con la diverticulosis yeyunal con sobrecrecimiento bacteriano. La esteatohepatitis no alcohólica también se ha relacionado con diversos fármacos, como la amiodarona, el tamoxifeno, los estrógenos y los corticoides11.
La patogenia de esta entidad, aún hoy, no está bien definida y las teorías de las que se dispone en la actualidad son todavía hipotéticas. Quizá, la más aceptada es la teoría del estrés oxidativo y la peroxidación lipídica de los ácidos grasos acumulados en exceso en los hepatocitos. La causa de la acumulación de grasa hepatocitaria no es bien conocida, pero podría corresponder a alteraciones en los pasos de síntesis, degradación o secreción del metabolismo de las grasas, como resultado de una resistencia insulínica2.
La resistencia insulínica es el mayor factor asociado al desarrollo de esteatohepatitis no alcohólica12 e induce una acumulación de grasa en los hepatocitos a través de 2 mecanismos: lipólisis e hiperinsulinemia. La causa de que la simple esteatosis evolucione a esteatohepatitis en unos pacientes y en otros no, se desconoce; diferencias en la distribución de la grasa y sistemas antioxidantes, posiblemente en el contexto de una predisposición genética, podrían explicarlo.
La mayoría de los pacientes están asintomáticos en el momento del diagnóstico, y el único signo físico detectado con frecuencia es hepatomegalia. La alteración analítica más común es una elevación moderada de las transaminasas, y generalmente el coeficiente AST/ALT es inferior a 1. Otras alteraciones, como descenso del tiempo de protrombina, hipoalbuminemia e hiperbilirrubinemia, pueden hallarse en fases avanzadas de la enfermedad, indicando generalmente un estadio de cirrosis13.
La biopsia hepática es la mejor prueba diagnóstica, así como la mejor prueba para aportar información pronóstica2. La ecografía abdominal muestra, con frecuencia, el parénquima hiperecogénico debido a la infiltración grasa. La TC y la resonancia magnética (RM) pueden identificar esteatosis, pero no son suficientemente sensibles para detectar inflamación o fibrosis14. La principal característica histológica es la presencia de grasa macrovesicular en los hepatocitos. Otros hallazgos característicos son: el infiltrado inflamatorio neutrofílico, la degeneración balonizante, la degeneración hialina de Mallory y fibrosis perisinusoidal. La presencia de estos hallazgos en la biopsia, aislados o en combinación, representan los diferentes espectros de esta enfermedad.
En nuestra paciente, llamaba la atención el hirsutismo que presentaba. Por esta razón, se realizó una serie de pruebas para evaluar su origen. El hirsutismo es un signo de alteración endocrina, producida casi siempre por un exceso de andrógenos. Afecta a entre un 5 y un 15% de las mujeres. Sus causas se dividen en las no androgénicas, las relacionadas con un exceso de andrógenos y las idiopáticas. Las primeras son raras, como el hirsutismo producido en la acromegalia. Las causas relacionadas con un exceso de andrógenos son las más frecuentes y ocurren entre un 75 y un 80% de las pacientes. Entre ellas las más frecuentes son el síndrome del ovario poliquístico, que afecta a un 70-80% de mujeres con hirsutismo, el síndrome de resistencia insulínica y acantosis nigricans, que afecta a un 3%, el déficit de 21-OH-hidroxilasa, que afecta a un 2-8% y, muy raramente, las neoplasias adrenales u ováricas.
Las neoplasias y/o las hiperplasias productoras de andrógenos son relativamente raras, afectan a entre 1 de cada 300 y 1 de cada 1.000 pacientes con hirsutismo y con frecuencia suelen ser de origen ovárico. La hiperplasia estromal ovárica es una causa rara de virilización en mujeres posmenopáusicas, que puede producir testosterona en rangos neoplásicos, y que debe considerarse en el estudio de pacientes con hirsutismo15.
El hiperandrogenismo de origen ovárico es un factor conocido de resistencia insulínica. Hay casos descritos en la bibliografía de normalización de los valores de glucosa en sangre en estos pacientes después de una ooforectomía16.
Alteraciones en las pruebas de función hepática se han documentado previamente en pacientes con enfermedad ovárica. Existen pocos casos publicados de esteatohepatitis no alcohólica asociada a hiperplasia estromal ovárica. En 1956, Bearn et al20 sugirió por primera vez la relación entre la cirrosis y alteraciones hormonales en mujeres jóvenes. En 1976, se describió el caso de una paciente joven con hepatitis crónica activa e hiperplasia ovárica, y en 1987 se publicó el caso de una paciente con hipertecosis ovárica y enfermedad grasa del hígado22.
El caso que describimos relaciona la enfermedad ovárica y la enfermedad grasa del hígado. La biopsia hepática confirmó el diagnóstico histológico de esteatohepatitis y la biopsia ovárica mostró hiperplasia estromal. Se han excluido todos los factores etiológicos conocidos hasta el momento de esteatohepatitis no alcohólica. Por tanto, podría establecerse asociación entre el aumento de testosterona producido por la hiperplasia estromal ovárica y la afección hepática; probablemente, la resistencia insulínica se desencadena por el hiperandrogenismo, el mecanismo inductor de la esteatohepatitis.
Consideramos de interés este caso porque aporta más evidencias entre la disfunción hepática y la ovárica, y porque representa el primer caso bien documentado de esteatohepatitis no alcohólica e hiperplasia estromal ovárica.