La colonoscopia es el gold standard en la detección y prevención del cáncer colorrectal (CCR). No obstante, en la práctica clínica habitual nos encontramos con pacientes que desarrollan un CCR a pesar de que se habían sometido a una colonoscopia previamente.
ObjetivosEstudiar la prevalencia de CCR de novo o no detectados tras la realización de una colonoscopia y valorar los posibles factores de riesgo.
PacientesSe incluyen los pacientes diagnosticados de CCR registrados en la base de datos endoscópicos de nuestro hospital entre marzo de 2004 y septiembre de 2011. Identificamos los pacientes que tenían realizada una colonoscopia en los 5 años previos. Se recogieron: edad, sexo, comorbilidades e indicación de la colonoscopia, tamaño y localización del tumor, así como su grado de diferenciación, su clasificación TNM y las posibles causas. Posteriormente comparamos este subgrupo de pacientes con los que habían sido diagnosticados de CCR en su primera colonoscopia (CCR esporádico, grupo control).
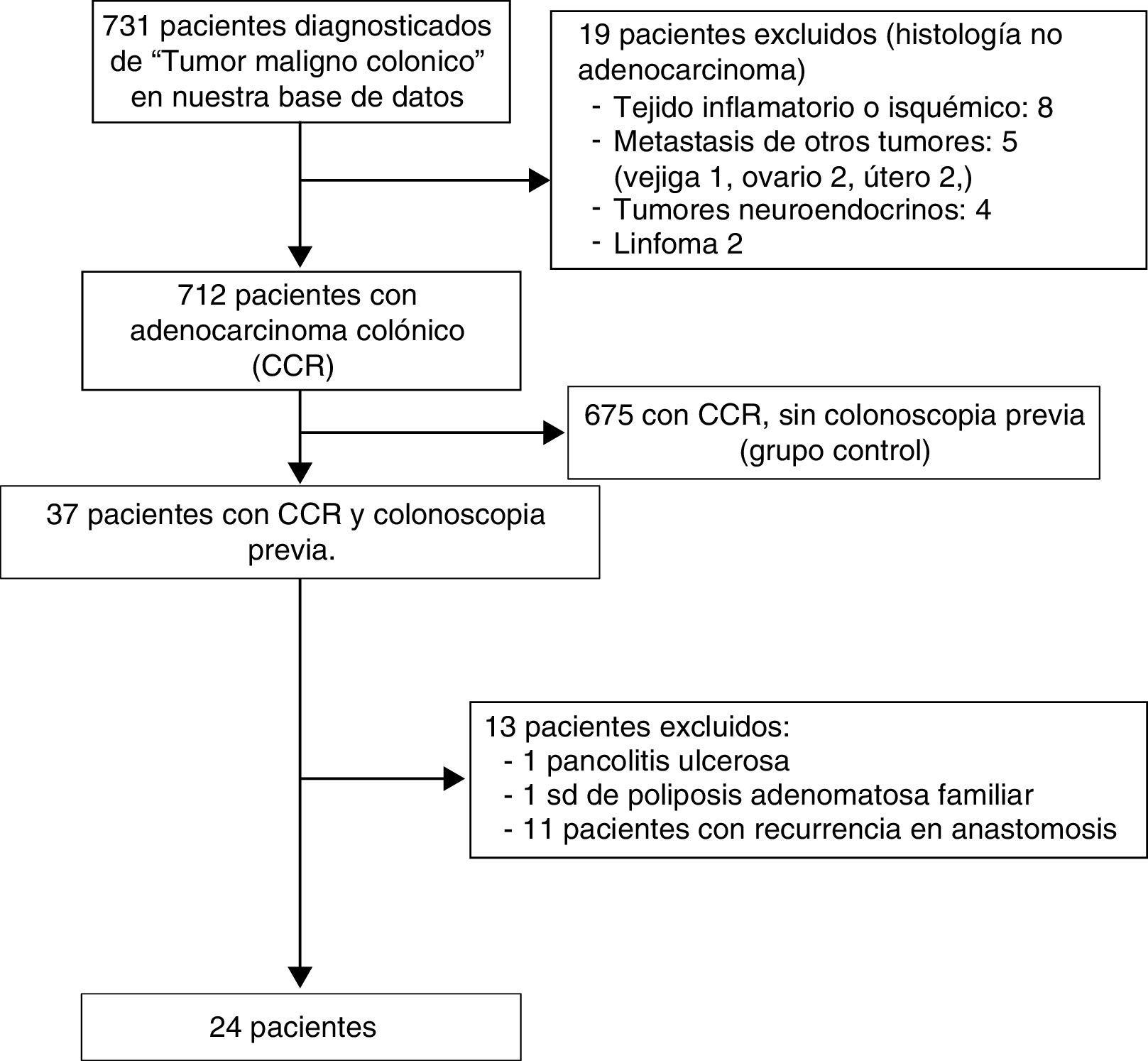
ResultadosSe incluyeron 712 pacientes diagnosticados de CCR. Veinticuatro de ellos (3,6%) tenían una colonoscopia realizada en los 5 años previos (50% varones, 50% mujeres, edad media 72años). Estos CCR poscolonoscopia se atribuyeron: uno (4,2%) a colonoscopia incompleta, 4 (16,6%) a resección incompleta de adenoma, uno (4,2%) a biopsia fallida, 8 (33,3%) a «lesiones no detectadas» y 10 (41,7%) fueron CCR de nueva aparición. Los CCR poscolonoscopia eran de menor tamaño que los CCR esporádicos (3,2 vs 4,5cm, p<0,001), principalmente localizados en colon proximal (62% vs 35%, p=0,006); no hubo diferencias en cuanto al grado histológico (p=0,125), pero sí una tendencia a presentar un mejor estadio TNM (p=0,053).
ConclusionesLa tasa de CCR tras una colonoscopia previa en nuestra serie es del 3,6%. Las posibles causas de estos CCR se atribuyeron en su mayoría (58,4%) a factores relacionados al procedimiento endoscópico y, por tanto, evitables. Estos hallazgos reafirman la importancia de ajustarse a los indicadores de calidad de la colonoscopia. Los CCR poscolonoscopia fueron de menor tamaño, localizados fundamentalmente en colon derecho y con tendencia a presentar un estadio TNM más precoz.
Colonoscopy is the gold standard for the detection and prevention of colorectal cancer (CRC). However, some individuals are diagnosed with CRC soon after a previous colonoscopy.
AimsTo evaluate the rate of new onset or missed CRC after a previous colonoscopy and to study potential risk factors.
MethodsPatients in our endoscopy database diagnosed with CRC from March 2004 to September 2011 were identified, selecting those with a colonoscopy performed within the previous 5years. Medical records included age, gender, comorbidities and colonoscopy indication. Tumour characteristics studied were localization, size, histological grade and TNM stage and possible cause. These patients were compared with those diagnosed with CRC at their first endoscopy (sporadic CRC-control group).
ResultsA total of 712 patients with CRC were included; 24 patients (3.6%) had undergone colonoscopy within the previous 5 years (50% male, 50% female, mean age 72). Post-colonoscopy CRCs were attributed to: 1 (4.2%) incomplete colonoscopy, 4 (16.6%) incomplete polyp removal, 1 (4.2%) failed biopsy, 8 (33.3%) ‘missed lesions’ and 10 (41.7%) new onset CRC. Post-colonoscopy CRCs were smaller in size than sporadic CRCs (3.2cm vs. 4.5cm, P<.001) and were mainly located in the proximal colon (63% vs. 35%, P=.006); no difference in histological grade was found (P=.125), although there was a tendency towards a lower TNM stage (P=.053).
ConclusionsThere is a minor risk of CRC development after a previous colonoscopy (3.6%). Most of these (58.4%) are due to preventable factors. Post-colonoscopy CRCs were smaller and mainly right-sided, with a tendency towards an earlier TNM stage.
El cáncer colorrectal (CCR) es la segunda causa de muerte en los países desarrollados1,2. En España se detectan aproximadamente 22.000 casos anuales, y la mitad de ellos fallecen3. El pronóstico depende de una detección precoz4 y, sobre todo, de la extirpación endoscópica de los pólipos adenomatosos precursores5, como se ha demostrado en estudios americanos (The National Polyp Study)5 y europeos (The Italian Multicenter Study)6. La colonoscopia es, en teoría, la mejor herramienta diagnóstica para la detección del CCR precoz y para la extirpación de los precursores adenomatosos7. Sin embargo, incluso en manos expertas esta técnica no siempre es infalible, y en ocasiones se ha descrito el desarrollo de CCR en pacientes a los que previamente se les había realizado esta exploración endoscópica8,9. Así, en el estudio americano The Polyp Prevention Trial Continued Follow-Up Study los autores encuentran 9 pacientes que desarrollan CCR a pesar de estar en seguimiento periódico endoscópico10. Es por tanto necesario conocer las causas y la naturaleza de estos CCR poscolonoscopia para así mejorar su prevención. Se manejan varias explicaciones al respecto: a)por una parte, existen factores inherentes al mismo proceso endoscópico, tales como una exploración endoscópica incompleta o inadecuada, o una extirpación incompleta de los adenomas precursores, y b)factores biológicos del propio CCR que le confieran un comportamiento más agresivo y de más rápido desarrollo y evolución.
El riesgo de CCR poscolonoscopia, bien sea por desarrollo rápido del mismo o por fracaso en la detección y la extirpación de los pólipos precursores, no es del todo conocida. Si identificamos y mejoramos los factores modificables, como la detección y la extirpación de las lesiones precursoras, podemos disminuir el desarrollo de CCR poscolonoscopia. El objetivo de este estudio es evaluar la tasa de CCR poscolonoscopia (no detectados o de nueva aparición) en nuestra población y los factores de riesgo asociados.
Pacientes y métodoSe trata de un estudio de casos y controles, retrospectivo, realizado en el Servicio de Aparato Digestivo del Hospital Clínico Universitario de Valladolid en el periodo comprendido entre marzo de 2004 y septiembre de 2011. Identificamos los pacientes diagnosticados de «tumor maligno colónico» en la base de datos electrónica de la Unidad de Endoscopia (Endobase, Olympus). Posteriormente seleccionamos los pacientes que tenían realizada una colonoscopia en los 5años previos (esta primera colonoscopia la llamamos «colonoscopia índice»). Se eligió un periodo de 5años porque el riesgo de desarrollar un CCR o un adenoma avanzado en este periodo es muy bajo. Este punto se ha visto en los estudios de coste-efectividad de las estrategias de cribado de CCR, donde se recomienda que las colonoscopias de cribado se realicen en intervalos de por lo menos 5años11.
Se excluyeron los pacientes que presentaron recidiva anastomótica de CCR previos, los afectos de poliposis familiares o de enfermedad inflamatoria intestinal, así como los pacientes cuya colonoscopia índice fue hecha en otro hospital y la diagnóstica en nuestro centro.
Como grupo control se incluyeron los pacientes con CCR esporádico, es decir, diagnosticado en la primera colonoscopia registrada en nuestra base de datos durante el mismo periodo.
Nuestro Servicio de Aparato Digestivo pertenece al Hospital Clínico Universitario y atiende una población de unos 250.000 habitantes. Las colonoscopias fueron realizadas por 7 endoscopistas de plantilla con amplia experiencia en estos procedimientos (realizan una media de 800-1.000 colonoscopias anuales). Para ello se utilizaron endoscopios Olympus de luz blanca con videoprocesadores de las series Evis Exera CV160-CLE145, Evis ExeraII CV180 y Evis ExeraII CV165. A los pacientes se les administró sedación consciente con midazolam y fentanilo por parte de enfermería especializada, siempre bajo la supervisión del endoscopista. Se registraron datos demográficos de los pacientes (edad, sexo, comorbilidades), indicación de la colonoscopia (índice y diagnóstica), calidad de la preparación, extensión de la exploración y hallazgos de la colonoscopia índice.
Dividimos el colon en 4 segmentos: ciego-colon ascendente, colon trasverso, colon izquierdo y recto. Se consideró la colonoscopia completa si se alcanzaba en fondo de saco cecal y existía una captura fotográfica de esa zona. La calidad de la limpieza endoscópica se clasificó en «buena/adecuada» o «pobre/inadecuada» según la impresión del endoscopista. La localización del tumor se estimó usando referencias anatómicas y la distancia en retirada. De los tumores, se recogieron los siguientes datos: localización, tamaño, grado histológico y estadio TNM. Para el grado TNM se utilizó la clasificación de la Organización Mundial de la Salud12. Los pólipos se clasificaron en hiperplásicos y adenomatosos. Se definió adenoma avanzado como aquel pólipo adenomatoso de más de 10mm de tamaño y/o con componente adenovelloso y/o displasia de alto grado. Para explicar la etiología más probable del CCR poscolonoscopia seguimos el algoritmo elaborado por Pabby et al.13. Ellos describieron 4 posibles etiologías: 1)«resección incompleta» para aquellos tumores que surgen en el mismo segmento anatómico donde se extirpó previamente un pólipo adenomatoso; 2)«biopsia fallida», que incluye lesiones sospechadas por el endoscopista como malignas pero sin ser confirmadas anatomopatológicamente; 3)«cánceres no detectados», que incluyen los CCR en una localización anatómica diferente del lugar donde se extirpó previamente un adenoma, diagnosticado dentro de los 30meses después de la colonoscopia índice (independientemente del tamaño o estadio) o bien diagnosticados posterior a los 30meses tras la colonoscopia índice y siendo tumores avanzados (estadiosiii-iv), y 4)«tumores de nueva aparición», que incluyen los CCR detectados en un sitio anatómico diferente de donde se extirpó previamente un adenoma, detectados después de 30meses tras la colonoscopia índice y sin datos de ser un tumor avanzado.
El estudio fue aprobado por el Comité de Investigación y Ética del Hospital.
En el estudio estadístico las variables cuantitativas se representaron como medias y las variables cualitativas como distribución de frecuencias. Analizamos la asociación entre variables cualitativas mediante el test de chi cuadrado. En caso de que el número de celdas con valores esperados menores de 5 fuera mayor del 20%, usamos el test exacto de Fisher o la prueba de razón de verosimilitud para variables con más de 2 categorías. Las variables cuantitativas se compararon usando el test de Student para muestras independientes o el test de Mann Whitney según procediese. Se analizaron los datos usando SPSS versión 19.0 para Windows. Se consideraron valores estadísticamente significativos los de p<0,05.
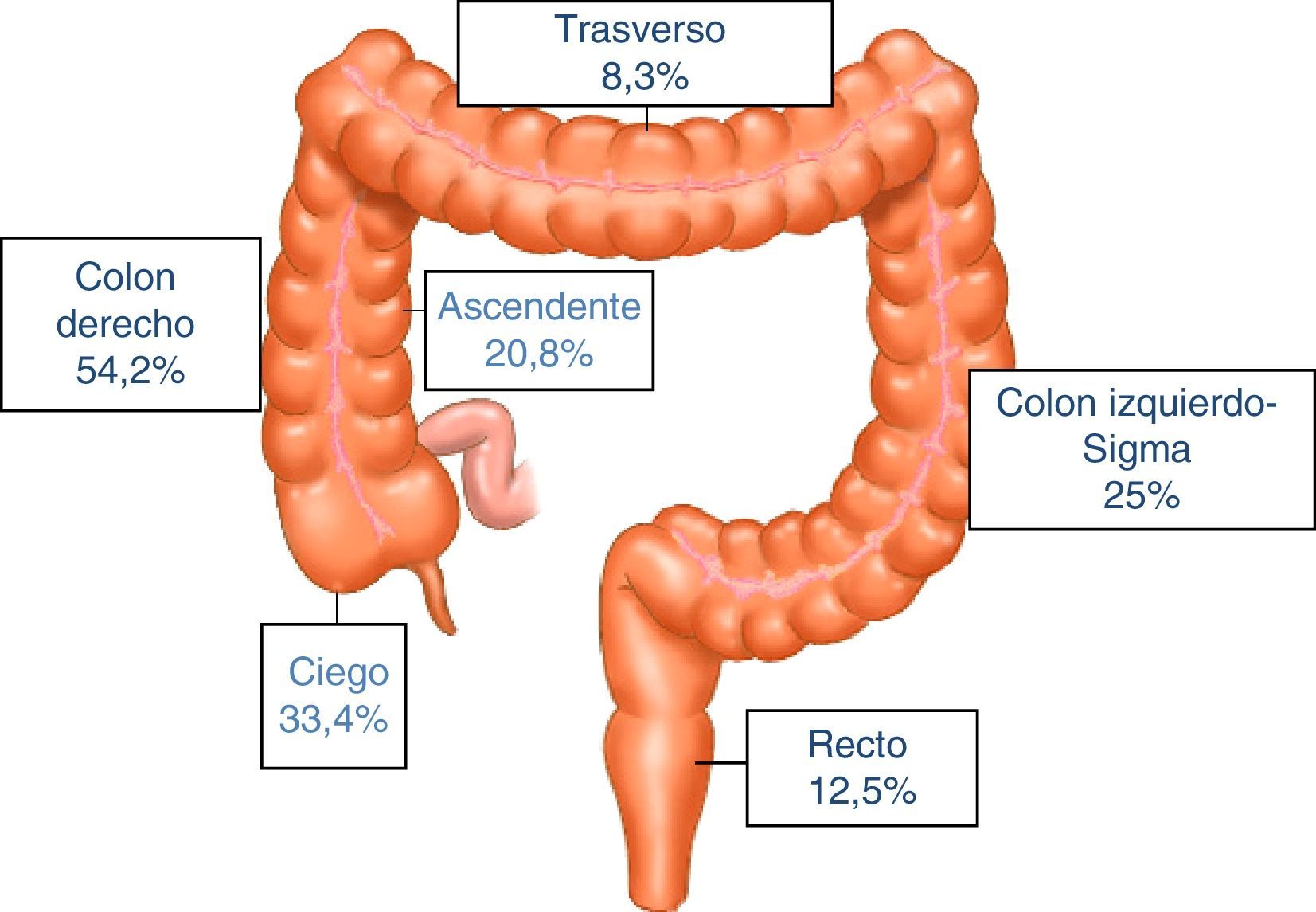
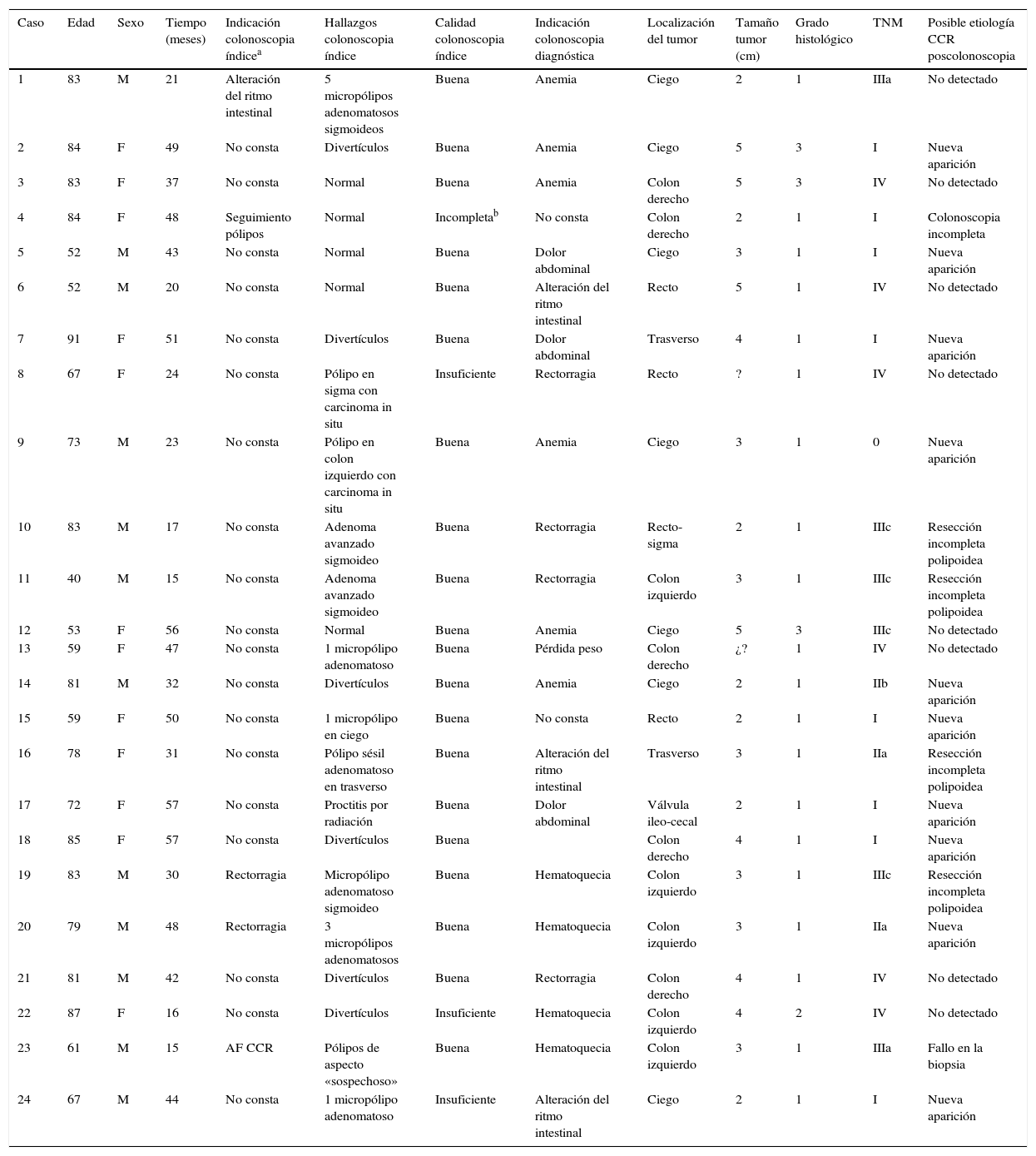
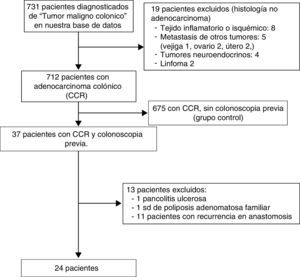
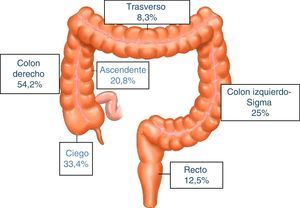
ResultadosSe identificaron un total de 731 pacientes diagnosticados de «tumor maligno colónico» en nuestra base electrónica endoscópica. El diagrama de flujo de pacientes se puede ver en la figura 1. Finalmente estudiamos 24 pacientes (3,6%) que tenían una colonoscopia realizada en los 5años previos: 12 varones y 12 mujeres con edad media de 72,4años (rango, 52-91). El tiempo medio entre la colonoscopia índice y la colonoscopia diagnóstica fue de 34meses (rango, 15-57). Los datos demográficos, el tiempo entre ambas colonoscopias, las indicaciones y los hallazgos en ambas endoscopias, la calidad de la endoscopia índice, así como las características de los tumores, se muestran en la tabla 1. Según el índice de Charlson, el 67% de los pacientes sufrían comorbilidades, siendo la diabetes (31%) y la insuficiencia cardíaca congestiva (37,5%) las más frecuentes. Las indicaciones principales que motivaron la realización de la colonoscopia diagnóstica fueron rectorragia-hematoquecia (30%) y anemia (22%). El tamaño medio tumoral fue de 3,2 (IC95%: 2,7-3,6) y más de la mitad de ellos estaban localizados en el colon derecho (fig. 2). El grado de diferenciación tumoral fue bueno (G1-G2) en la mayoría de los casos (87,5%) y pobre (G3) en 3 pacientes (12,5%) El estadio TNM de los tumores fue el siguiente: un caso carcinoma in situ (4,2%), 8 tumores presentaban estadioi (33,4%), 3 casos (12,5%) eran estadiosii (2 estadioiia, un estadioiib), 6 tumores se encontraban en estadioiii (25%), y finalmente 6 pacientes presentaban diseminación tumoral (25%).
Datos demográficos, características de las colonoscopias, CCR poscolonoscopia y sus posibles causas
| Caso | Edad | Sexo | Tiempo (meses) | Indicación colonoscopia índicea | Hallazgos colonoscopia índice | Calidad colonoscopia índice | Indicación colonoscopia diagnóstica | Localización del tumor | Tamaño tumor (cm) | Grado histológico | TNM | Posible etiología CCR poscolonoscopia |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 83 | M | 21 | Alteración del ritmo intestinal | 5 micropólipos adenomatosos sigmoideos | Buena | Anemia | Ciego | 2 | 1 | IIIa | No detectado |
| 2 | 84 | F | 49 | No consta | Divertículos | Buena | Anemia | Ciego | 5 | 3 | I | Nueva aparición |
| 3 | 83 | F | 37 | No consta | Normal | Buena | Anemia | Colon derecho | 5 | 3 | IV | No detectado |
| 4 | 84 | F | 48 | Seguimiento pólipos | Normal | Incompletab | No consta | Colon derecho | 2 | 1 | I | Colonoscopia incompleta |
| 5 | 52 | M | 43 | No consta | Normal | Buena | Dolor abdominal | Ciego | 3 | 1 | I | Nueva aparición |
| 6 | 52 | M | 20 | No consta | Normal | Buena | Alteración del ritmo intestinal | Recto | 5 | 1 | IV | No detectado |
| 7 | 91 | F | 51 | No consta | Divertículos | Buena | Dolor abdominal | Trasverso | 4 | 1 | I | Nueva aparición |
| 8 | 67 | F | 24 | No consta | Pólipo en sigma con carcinoma in situ | Insuficiente | Rectorragia | Recto | ? | 1 | IV | No detectado |
| 9 | 73 | M | 23 | No consta | Pólipo en colon izquierdo con carcinoma in situ | Buena | Anemia | Ciego | 3 | 1 | 0 | Nueva aparición |
| 10 | 83 | M | 17 | No consta | Adenoma avanzado sigmoideo | Buena | Rectorragia | Recto-sigma | 2 | 1 | IIIc | Resección incompleta polipoidea |
| 11 | 40 | M | 15 | No consta | Adenoma avanzado sigmoideo | Buena | Rectorragia | Colon izquierdo | 3 | 1 | IIIc | Resección incompleta polipoidea |
| 12 | 53 | F | 56 | No consta | Normal | Buena | Anemia | Ciego | 5 | 3 | IIIc | No detectado |
| 13 | 59 | F | 47 | No consta | 1 micropólipo adenomatoso | Buena | Pérdida peso | Colon derecho | ¿? | 1 | IV | No detectado |
| 14 | 81 | M | 32 | No consta | Divertículos | Buena | Anemia | Ciego | 2 | 1 | IIb | Nueva aparición |
| 15 | 59 | F | 50 | No consta | 1 micropólipo en ciego | Buena | No consta | Recto | 2 | 1 | I | Nueva aparición |
| 16 | 78 | F | 31 | No consta | Pólipo sésil adenomatoso en trasverso | Buena | Alteración del ritmo intestinal | Trasverso | 3 | 1 | IIa | Resección incompleta polipoidea |
| 17 | 72 | F | 57 | No consta | Proctitis por radiación | Buena | Dolor abdominal | Válvula ileo-cecal | 2 | 1 | I | Nueva aparición |
| 18 | 85 | F | 57 | No consta | Divertículos | Buena | Colon derecho | 4 | 1 | I | Nueva aparición | |
| 19 | 83 | M | 30 | Rectorragia | Micropólipo adenomatoso sigmoideo | Buena | Hematoquecia | Colon izquierdo | 3 | 1 | IIIc | Resección incompleta polipoidea |
| 20 | 79 | M | 48 | Rectorragia | 3 micropólipos adenomatosos | Buena | Hematoquecia | Colon izquierdo | 3 | 1 | IIa | Nueva aparición |
| 21 | 81 | M | 42 | No consta | Divertículos | Buena | Rectorragia | Colon derecho | 4 | 1 | IV | No detectado |
| 22 | 87 | F | 16 | No consta | Divertículos | Insuficiente | Hematoquecia | Colon izquierdo | 4 | 2 | IV | No detectado |
| 23 | 61 | M | 15 | AF CCR | Pólipos de aspecto «sospechoso» | Buena | Hematoquecia | Colon izquierdo | 3 | 1 | IIIa | Fallo en la biopsia |
| 24 | 67 | M | 44 | No consta | 1 micropólipo adenomatoso | Insuficiente | Alteración del ritmo intestinal | Ciego | 2 | 1 | I | Nueva aparición |
Atribuimos la posible etiología de estos 24 CCR poscolonoscopia a:
- 1.
Resección polipoidea incompleta en 4 casos (16,6%).
- 2.
Colonoscopia incompleta en un paciente (4,2%).
- 3.
Biopsia fallida en un caso (4,2%).
- 4.
Ocho tumores (33,3%) se consideraron como «CCR no detectados».
- 5.
Finalmente, se consideraron 10 tumores como «CCR de nueva aparición» (41,7%).
A pesar de que en el caso 9 el CCR poscolonoscopia fue detectado antes de los 30 meses, lo hemos clasificado como «de nueva aparición», no ajustándonos estrictamente a la clasificación de Pabby, dado su estadio tan precoz (T0).
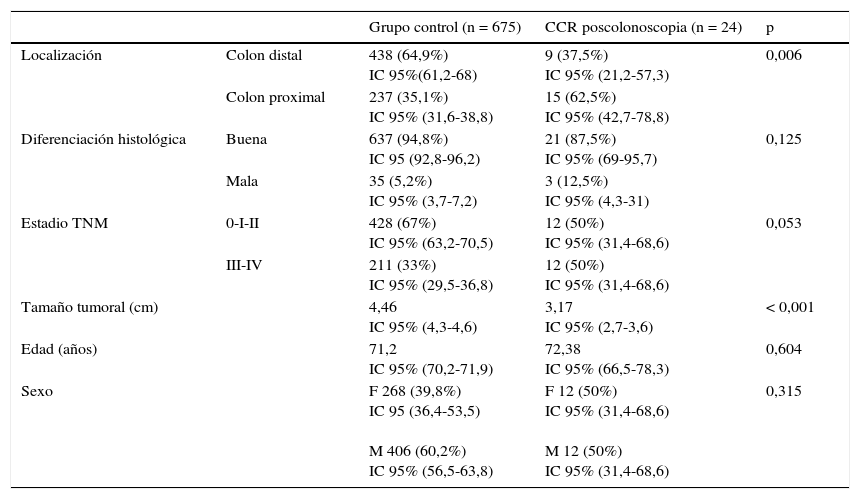
Comparamos estos 24 CCR poscolonoscopia con el grupo de tumores diagnosticados en los 625 pacientes en la primera colonoscopia (grupo control). Encontramos que los CCR poscolonoscopia eran de menor tamaño (3,17 vs 4,46, p<0,001) y principalmente localizados en tramos colónicos proximales (63% vs 35%, p=0,006). El grado histológico era similar, pero los CCR poscolonoscopia presentaban una tendencia hacia estadio TNM más precoz. No existían diferencias en cuanto a edad y sexo en ambos grupos (tabla 2).
Características demográficas de los pacientes y de los tumores en ambos grupos
| Grupo control (n = 675) | CCR poscolonoscopia (n = 24) | p | ||
|---|---|---|---|---|
| Localización | Colon distal | 438 (64,9%) IC 95%(61,2-68) | 9 (37,5%) IC 95% (21,2-57,3) | 0,006 |
| Colon proximal | 237 (35,1%) IC 95% (31,6-38,8) | 15 (62,5%) IC 95% (42,7-78,8) | ||
| Diferenciación histológica | Buena | 637 (94,8%) IC 95 (92,8-96,2) | 21 (87,5%) IC 95% (69-95,7) | 0,125 |
| Mala | 35 (5,2%) IC 95% (3,7-7,2) | 3 (12,5%) IC 95% (4,3-31) | ||
| Estadio TNM | 0-I-II | 428 (67%) IC 95% (63,2-70,5) | 12 (50%) IC 95% (31,4-68,6) | 0,053 |
| III-IV | 211 (33%) IC 95% (29,5-36,8) | 12 (50%) IC 95% (31,4-68,6) | ||
| Tamaño tumoral (cm) | 4,46 IC 95% (4,3-4,6) | 3,17 IC 95% (2,7-3,6) | < 0,001 | |
| Edad (años) | 71,2 IC 95% (70,2-71,9) | 72,38 IC 95% (66,5-78,3) | 0,604 | |
| Sexo | F 268 (39,8%) IC 95 (36,4-53,5) M 406 (60,2%) IC 95% (56,5-63,8) | F 12 (50%) IC 95% (31,4-68,6) M 12 (50%) IC 95% (31,4-68,6) | 0,315 | |
F: sexo femenino; M: sexo masculino.
Colon proximal incluye ciego, colon ascendente y trasverso. Colon distal incluye colon izquierdo, sigma y recto.
Buena diferenciación incluye G1 y G2. Mala diferenciación incluye G3.
En nuestro estudio encontramos 24 pacientes (3,6%) que desarrollaron un CCR a pesar de habérseles realizado una colonoscopia en un periodo previo de 5años; aunque el riesgo sea pequeño, este aspecto debería quedar plasmado en el consentimiento informado de los pacientes. Dentro de las posibles etiologías observamos que en más de la mitad de los casos (58,4%) las causas eran atribuibles a factores del propio procedimiento —y por tanto evitables—, tal como está también reflejado en las publicaciones sobre este tema8,9,14,15. Similar a lo descrito por otros autores14,16-18, la mayoría de los CCR poscolonoscopia detectados en nuestra serie estaban localizados en el colon proximal (62,5%). Los CCR poscolonoscopia eran de menor tamaño y con una tendencia a presentar estadios tumorales más precoces comparados con el grupo control. Estos hallazgos concuerdan con los descritos en la literatura8-10. Sin embargo, en un estudio recientemente publicado en Canadá19, los autores detectan un estadio más avanzado en sus tumores poscolonoscopia, con peores resultados quirúrgicos y peor respuesta al tratamiento oncológico. No encontramos diferencias en cuanto a edad y sexo, similar a lo descrito por otros autores15.
Posibles causas de los cánceres colorrectales poscolonoscopia- 1.
Estudios previos16-18 atribuyen la aparición de CCR poscolonoscopia a factores relacionados con el endoscopista. Se ha observado una variable de sensibilidad de detección de lesiones precursoras según la especialidad del endoscopista (médico general, cirujano, gastroenterólogo) y el escenario (hospital académico, hospital no académico o consulta ambulatoria). En nuestro estudio, todas las endoscopias (índice y diagnóstica) fueron realizadas en un centro hospitalario académico por gastroenterólogos endoscopistas experimentados.
- 2.
Otro aspecto importante es el expuesto por Kaminski et al.20 y Corley et al.21, quienes consideran que el único factor de riesgo para la falta de detección de lesiones precursoras es la tasa de detección de adenomas de cada endoscopista. Los endoscopistas con una tasa de detección de adenomas por debajo del 20% tendrían más posibilidades de pasar por alto lesiones precursoras adenomatosas o CCR precoces. Desafortunadamente, no disponemos de la tasa de detección de adenomas por los endoscopistas de nuestro centro para poder calcular el riesgo de aparición de CCR poscolonoscopia.
- 3.
Una limpieza colónica correcta y la intubación cecal —ambos indicadores de calidad de la colonoscopia22— son esenciales para la detección de adenomas. Le Clercq et al.8 atribuyen el 19,7% de sus CCR poscolonoscopia a una preparación inadecuada o a una colonoscopia incompleta. Una colonoscopia de calidad subóptima es un argumento también esgrimido por otros autores9,14,23 para explicar sus CCR poscolonoscopia
- 4.
Cooper et al.24 encuentran que la enfermedad diverticular se asocia a un aumento de CCR poscolonoscopia en todos los segmentos colónicos, y Bressler et al.16 lo consideran un factor independientemente asociado. Ello es debido no solo a que la enfermedad diverticular dificulta la exploración, sino que el aspecto endoscópico de la mucosa adenomatosa o tumoral puede ser confundido con la propia inflamación diverticular. En nuestra serie, 2 pacientes presentaban divertículos en la exploración índice, si bien no consta en el informe que fuese una exploración especialmente dificultosa.
- 5.
Otra etiología relevante descrita en la literatura es la resección polipoidea incompleta13-15. La extirpación fragmentada no permite asegurar la resección completa de la lesión15, y es por ello que ha sido considerado factor de riesgo evitable de los CCR poscolonoscopia14. Pohl et al.25, en su estudio prospectivo especialmente diseñado para detectar la resección incompleta de pólipos neoplásicos, detectan hasta un 10% de resecciones incompletas. Asimismo, Pabby et al.13 atribuyeron esta causa a 3 (23%) de sus CCR poscolonoscopia. En nuestro estudio, 4 casos (16,6%) se atribuyeron a una resección polipoidea incompleta, dado que los tumores se desarrollaron en la misma área donde se habían resecado pólipos previamente.
- 6.
Uno de nuestros casos lo atribuimos a «biopsia fallida», dado que el endoscopista advirtió la posibilidad de degeneración del pólipo sésil extirpado pero no se detectó en la muestra remitida a anatomía patológica. Si el estudio histológico hubiese revelado displasia de alto grado o carcinoma, se tendría que haber realizado de nuevo una colonoscopia precoz para revalorar la base. En el estudio de Pabby et al.13, 3 de los CCR tenían sospecha endoscópica de malignidad sin confirmación histológica.
Incluso siguiendo el algoritmo descrito Pabby, no siempre resulta sencillo saber si el adenoma o el CCR estaban presentes en la colonoscopia índice o, por el contrario, son tumores nuevos de rápido crecimiento. Los CCR localizados en colon derecho son frecuentemente tumores de tipo plano con una mayor proporción de progresión a través de la vía serrada de la carcinogénesis, en un periodo más corto que la clásica vía supresora adenoma-carcinoma26. En nuestra serie, más de la mitad de los CCR poscolonoscopia se localizaban en el colon proximal (62,5%). Siete de ellos se clasificaron como «de nueva aparición». Podemos especular, tal como encuentran Nishihara et al.27 en sus cánceres de intervalo, que estos CCR tengan su origen en adenomas sésiles serrados y se hayan desarrollado a través la vía mutadora de la inestabilidad de los microsatélites o de la metiladora o del fenotipo metilador de islas CpG, en un periodo más corto. No obstante, por el momento los datos clínicos a este respecto son limitados y hay muchas preguntas sin resolver en cuanto a la transición de los pólipos serrados a cáncer28.
Varias son las limitaciones a destaca ren nuestro trabajo: el carácter retrospectivo del estudio condiciona en este caso a incurrir en inevitables sesgos, específicamente en la selección de pacientes, dado que solo incluimos datos recogidos del registro endoscópico y no del registro histopatológico. Así, no se incluyeron los pacientes intervenidos de urgencia o remitidos directamente a cuidados paliativos sin colonoscopia. En segundo lugar, al no disponer de la historia familiar detallada de los pacientes con CCR poscolonoscopia, desconocemos si alguno de ellos cumplía criterios clínicos para sospechar y diagnosticar CCR hereditario no polipósico. Adicionalmente, en nuestro trabajo no realizamos estudios genéticos moleculares (inestabilidad de microsatélites, gen BRAF o fenotipo metilador) en los CCR poscolonoscopia para determinar la posible vía de carcinogénesis. Aunque la calidad de la preparación de la colonoscopia se reportó sin el uso de una escala validada, estaba descrita acorde a la percepción siempre de los mismos endoscopistas. Finalmente, si bien no disponemos de la tasa de detección de adenomas de los 7 endoscopistas en la colonoscopia índice, todos ellos son profesionales de amplia y larga experiencia.
Las fortalezas de nuestro trabajo son, en primer lugar, el hecho de ser el primer estudio español que describe la tasa de CCR poscolonoscopia. A pesar de que los resultados probablemente no sean generalizables al resto de la población, el tamaño de muestra estudiada y el centro hospitalario terciario académico como escenario respaldan la relevancia de este estudio. En segundo lugar, es de destacar que ambas endoscopias, índice y diagnóstica, fueron realizadas por el mismo grupo de endoscopistas.
En conclusión, en nuestra serie la tasa de CCR poscolonoscopia es del 3,6%. Una considerable proporción (58,4%) de estos CCR se produjeron muy probablemente por causas evitables. Estos resultados reafirman la importancia de ajustarse a los indicadores de calidad para disminuir el riesgo de CCR poscolonoscopia21,29.
FinanciaciónEste estudio no tiene ninguna financiación.
Conflicto de interesesNinguno de los autores presenta conflicto de intereses.
Este manuscrito ha sido presentado en forma de póster oral en la SEPD, Sevilla, junio de 2015.