INTRODUCCIÓN
La insuficiencia pancreática exocrina (IPE), con la consiguiente deficiencia en la digestión y la absorción de los nutrientes, se considera un hallazgo típico en los pacientes con enfermedades pancreáticas «clásicas», como la pancreatitis crónica o el cáncer pancreático. Sin embargo, se desconoce en parte la existencia real de este proceso y su frecuencia en las enfermedades extrapancreáticas. De hecho, la valoración de la función pancreática exocrina queda limitada a algunos centros especializados, y son pocos los laboratorios que realizan los análisis útiles para el diagnóstico de la IPE. Estas dificultades han reducido evidentemente la posibilidad de valorar la función pancreática, en particular en los procesos que no están «vinculados» de un modo inmediato a las enfermedades pancreáticas. Sin embargo, estudios previos han demostrado que puede ocurrir un trastorno de la función pancreática exocrina en diversas afecciones gastrointestinales: enfermedad celía-1-4 , enfermedades inflamatorias intestinales5,6 , gastrectomía total o subtotal7,8 , úlcera péptica7,9 , cirrosis biliar primaria10,11 , dispepsia funcional12 , cálculos biliares13 y giardiasis intestinal14 . Además, se dispone de pruebas recientes, cada vez más numerosas, de que puede ocurrir una insuficiencia pancreática, de diverso grado, al menos en 2 enfermedades ajenas al tracto digestivo: la diabetes mellitus y el síndrome de inmunodeficiencia adquirida (sida) en la infección por el virus de la inmunodeficiencia humana (VIH). En la presente revisión se examinan los datos disponibles en la bibliografía sobre estos 2 últimos procesos.
INSUFICIENCIA PANCREÁTICA EXOCRINA EN LA DIABETES MELLITUS
Desde la embriogénesis, las células endocrinas están mezcladas inicialmente con otras células pancreáticas en el epitelio de origen endodérmico, y luego emigran sucesivamente fuera de los conductos pancreáticos hacia el mesénquima circundante15 . La citodiferenciación de las células endocrinas y exocrinas comienza pronto en el epitelio pancreático, pero todos los tipos de células pancreáticas derivan de las progenitoras que expresan PDX-116 . Por consiguiente, parece lógica la hipótesis de que la función pancreática exocrina puede alterarse en los pacientes afectos de diabetes mellitus, ya que el páncreas exocrino y el sistema de islotes pancreáticos tienen una multitud de complejas interrelaciones anatómicas y funcionales. Además, se sabe que la insulina ejerce un efecto trófico en el tejido acinar pancreático, y su falta podría ocasionar una atrofia del páncreas. La angiopatía y la neuropatía autonómica diabéticas podrían ser otras causas de disfunción exocrina pancreática17,18 . Además, los estudios anatómicos, radiológicos e histológicos han confirmado que el páncreas exocrino puede lesionarse en los pacientes diabéticos, y también muchos informes señalan una disminución del tamaño pancreático, atrofia acinar, infiltración grasa y fibrosis del páncre-19-21 . Por lo que respecta a la función del páncreas exocrino en los pacientes diabéticos, entre las décadas de los sesenta y los ochenta se realizaron diversos estudios, pero la mayoría fue de escaso tamaño a causa del carácter invasivo, el coste y el tiempo necesario para realizar las pruebas empleadas (p. ej., la prueba de la secretina-ceru-leína). En la tabla I se resumen los resultados de algunos de estos estudios22-25 . En general, se ha descrito una disminución de la función exocrina en el 43-80% de los casos de diabetes tipo 1. En estudios más recientes se han utilizado pruebas sensibles y no invasivas, como el análisis de la elastasa 1
TABLA I. Estudios sobre la frecuencia del déficit pancreático exocrino en pacientes con diabetes mellitus tipo 1 o tipo 2. En todos los estudios se utilizó la prueba de la secretina pancreozimina
TABLA II. Características de los pacientes, hallazgos clínicos y análisis de la digestión de las grasas en 101 pacientes con diabetes tipo 1 o tipo 2 y concentraciones de elastasa 1 fecal < 100 µ g/día *
(EL-1) fecal, lo que ha permitido estudiar un gran número de pacientes, entre ellos un grupo uniforme de sujetos con diabetes tipo 2, un proceso menos investigado en años anteriores. En un estudio realizado en Alemania se comunicaron los datos de 114 pacientes con diabetes tipo 1 o 2 y se compararon con 105 controles sanos26 . Se utilizó el análisis de la EL-1 para valorar la función pancreática exocrina. Se hallaron valores bajos de EL-1 fecal en el 56,7% de los diabéticos tipo 1 y en el 35% de los diabéticos tipo 2. En particular, se observó una disminución más intensa de EL-1 (valores por debajo de 100 µg/g) en el 30% de los diabéticos tipo 1 y en el 17% de los diabéticos tipo 2. Estos datos concuerdan con los resultados de estudios anteriores de carácter más invasivo realizados en pacientes con diabetes tipo 1, pero muestran una alta frecuencia de déficit pancreático en los sujetos con diabetes tipo 2, en parte inesperada. Este último aspecto, la alta frecuencia de valores disminuidos de EL-1 en los pacientes diabéticos tipo 2, tiene un especial interés, dado que la diabetes mellitus tipo 2 es una afección muy extendida en la población general. En dos estudios sucesivos, ambos con más de 500 pacien-27,28 , se ha investigado la EL-1 fecal en los pacientes con diabetes tipo 2. Rathmann et al27 estudiaron a 544 diabéticos tipo 2 (edad media, 63 años), elegidos aleatoriamente del registro de diabéticos en un condado del Reino Unido. Los autores hallaron unos valores bajos de EL-1 fecal en el 12% de los casos y, tras ajustar los factores motivo de confusión, calcularon una probabilidad relativa de 4,5 para la IPE en los pacientes diabéticos (intervalo de confianza del 95%, 2,6-8,3). Además, el control glucémico deficiente se asoció a un mayor riesgo de valores bajos de EL-1, mientras que no se hallaron asociaciones con la duración de la diabetes, la neuropatía periférica, la ingesta de alcohol o las afecciones gastrointestinales previas. Hardt et al28 , un grupo de investigadores muy interesados en el estudio de la función pancreática exocrina en los pacientes diabéticos, incluyeron a 697 pacientes diabéticos tipo 2 y midieron la concentración de EL-1 fecal. Observaron que el 23% de los pacientes diabéticos presentaba unos valores muy reducidos de EL-1 fecal (< 100 µg/g), sin que hubiera diferencias entre los pacientes tratados con insulina y los que no la recibieron. Además, hubo una débil asociación entre la EL-1 fecal y la duración de la diabetes, la edad de comienzo y el índice de masa corporal. En conjunto, estos estudios muestran la presencia de una IPE en la diabetes tipo 1 y tipo 2, pero se desconoce la relevancia clínica de este hecho. En un estudio más reciente de los mismos investigadores se ha tratado de aclarar exactamente este aspecto29 . En este estudio se reclutó a 101 pacientes con diabetes tipo 1 o 2 y con valores de EL-1 que indicaban una grave IPE (< 100 µg/g). En estos sujetos se valoró el estado clínico y el coeficiente de absorción de las grasas. En la tabla II se resumen los resultados del estudio. En 60 (59,4%) pacientes había un aumento de la excreción de grasa (> 7 g/día): estaba moderadamente aumentada (7-10 g/día) en 20 pacientes, y era mayor de 10 g/día en 40 sujetos. La excreción de grasa no estuvo relacionada con el tipo o la duración de la diabetes, ni con el índice de masa corporal o los hallazgos clínicos. Tampoco se halló relación entre las concentraciones de EL-1 fecal y la excreción de grasa, el peso de las heces, el coeficiente de absorción de grasa, el índice de masa corporal u otros parámetros clínicos. Los datos de este estudio fueron algo desconcertantes; en efecto, aunque no hay pruebas de una relación directa entre la disminución de la EL-1 fecal y la malabsorción de las grasas, al parecer debieran realizarse estudios clínicos respecto a los efectos de la terapia de reemplazo con enzimas pancreáticas en estos sujetos, dado que se ha hallado una excreción de grasas > 15 g/día (que se considera per se como una indicación para esta terapia de reemplazo) en el 12% de los pacientes diabéticos estudiados. Las conclusiones acerca de la función pancreática exocrina en la diabetes pueden resumirse del modo siguiente:
FUNCIÓN PANCREÁTICA EXOCRINA EN EL SIDA
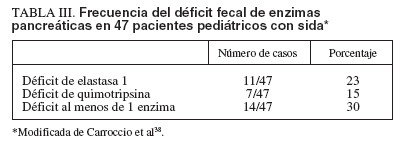
Los pacientes infectados por el VIH desarrollan una inmunosupresión progresiva y las consiguientes infecciones oportunistas. Entre las manifestaciones clínicas de la progresión del proceso es muy frecuente la diarrea, que afecta al 50-60% de los sujetos en los países desarrollados, y a casi todos los pacientes en los países en vías de desarro-30,31. Sin embargo, en el 20-50% de los pacientes queda por conocer la causa de la diarrea, incluso tras unas completas investigaciones diagnósticas. Además, debe señalarse que en los pacientes infectados por el VIH que presentan diarrea crónica existe muy a menudo un síndrome de malabsorción con esteatorrea32. Aunque en los pacientes con sida se ha observado una lesión de la mucosa intestinal, su grado ligero no permite explicar la intensidad de la esteatorrea33. Sobre esta base se ha emitido la hipótesis de una IPE como factor patogénico de la diarrea34.De hecho, en las necropsias de los sujetos con sida se observan a menudo anomalías pancreáticas35,36, y se ha descrito una pancreatitis aguda o hiperamilasemia en el 20 y el 50%, respectivamente, de los pacientes37. Nuestro grupo estudió la función pancreática en niños con infección sintomática por el VIH para investigar la hipótesis de que la afección pancreática podía asociarse con esteatorrea38. La función pancreática se valoró por medición de la concentración de EL-1 y se midió también la actividad de la quimotripsina (QT) en heces y la grasa fecal por el método del esteatocrito. En la tabla III se muestra la frecuencia de los resultados anormales en los análisis pancreáticos fecales realizados en los 47 niños incluidos
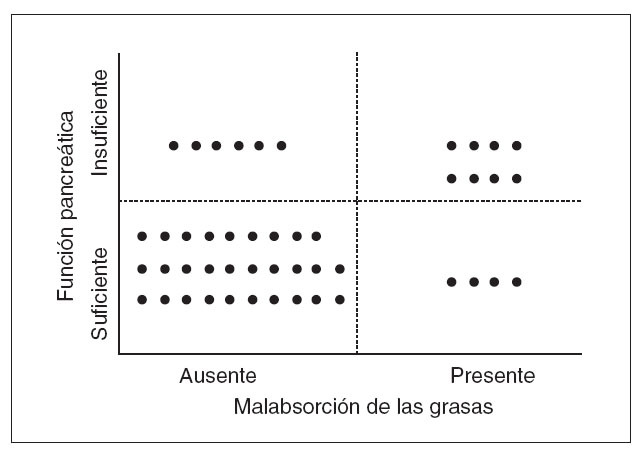
en el estudio. En total, el 30% de los pacientes presentaron al menos una enzima pancreática fecal con valores más bajos de lo normal. En la figura 1 se muestra la relación entre el contenido de grasa fecal y la presencia de un déficit pancreático. Se detectó malabsorción de las grasas en 8 de los 14 (57%) pacientes con insuficiencia pancreática y en 4 (12%) de los 33 niños con función pancreática normal (p < 0,01). Además, hubo una correlación negativa significativa entre el esteatocrito y los valores de EL-1 fecal (p = 0,03). Tuvo un gran interés la observación de que en el momento del estudio sólo 8 pa-En la prueba de la U de Mann-Whitney se obtuvo un valor de p < 0,0001. VIH: virus de la inmunodeficiencia humana. Ausente Presente Suficiente Insuficiente Malabsorción de las grasas Función pancreática cientes de todo el grupo presentaban diarrea, y su presencia no se asoció a signos de esteatorrea ni a valores bajos de enzimas pancreáticas. Por consiguiente, se demostró
que en los pacientes con sida puede ocurrir también insuficiencia pancreática y esteatorrea en ausencia de diarrea. Por lo que respecta a las posibles causas de la lesión pancreática, no pudimos hallar ninguna asociación significativa; en efecto, los niños con valores anómalos de EL-1 o QT no diferían de los otros pacientes con sida respecto de su estado nutricional, la situación inmunológica, el estadio de la enfermedad por el VIH, la presencia de infecciones oportunistas o la administración de fármacos.
Fig. 1. Relación entre el contenido fecal de grasa (presencia o ausencia de esteatorrea) y el déficit pancreático en 47 pacientes pediátricos con sida38.
TABLA III. Frecuencia del déficit fecal de enzimas pancreáticas en 47 pacientes pediátricos con sida*
TABLA IV. Mediana y valores límite de elastasa 1 fecal en 35 pacientes infectados por el VIH y en 51 sujetos sanos de control, emparejados por edad y sexo
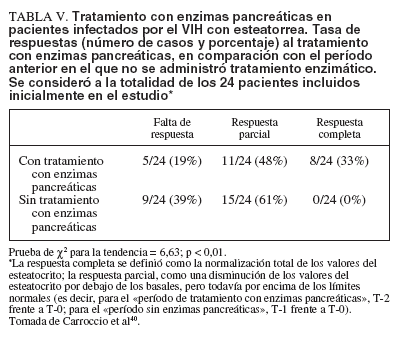
TABLA V. Tratamiento con enzimas pancreáticas en pacientes infectados por el VIH con esteatorrea. Tasa de respuestas (número de casos y porcentaje) al tratamiento con enzimas pancreáticas, en comparación con el período anterior en el que no se administró tratamiento enzimático. Se consideró a la totalidad de los 24 pacientes incluidos inicialmente en el estudio *
Sin embargo, la relevante frecuencia de los valores reducidos de enzimas pancreáticas fecales y la evidente relación entre la deficiencia pancreática y la esteatorrea nos estimularon a profundizar en las investigaciones realizadas en nuestra clínica. De este modo, después del primer estudio realizamos una investigación en pacientes adultos con sida39. En este caso se reclutó a 35 sujetos consecutivos con infección sintomática por el VIH (edad media, 33 ± 7 años) y a controles sanos emparejados por edad y sexo con los anteriores. En todos los sujetos se analizó la EL-1 fecal y se valoró la excreción de grasa fecal mediante la prueba del esteatocrito. En 19 (54%) de los 35 pacientes con infección por el VIH existían unos valores de EL-1 más bajos de los límites normales, mientras que ninguno de los controles presentaba valores sub-normales. En la tabla IV se muestran la mediana y los límites de la EL-1 fecal en los pacientes infectados por el VIH y en los controles. Incluso cuando los valores de EL-1 se expresaron como excreción en 24 h, considerando el peso de las deposiciones, los resultados no se modificaron. Se halló un déficit de EL-1 en 18 (51%) pacientesinfectados por el VIH. La prueba del esteatocrito mostró una malabsorción de las grasas en 25 (71%) de los 35 pacientes positivos frente al VIH y en ninguno de los controles; en los pacientes con esteatorrea existía un aumento de 1,1-7 veces (por encima de los límites normales) de los valores del esteatocrito. Tiene interés el hecho de que la frecuencia de esteatorrea patológica fue mayor en los adultos que en los niños infectados por el VIH, lo cual indica que los pacientes adultos sufren un proceso clínico más grave. Sin embargo, la alteración pancreática documentada en los pacientes adultos VIH positivos no parecía desempeñar ningún papel determinante (exclusivo) en la malabsorción de los nutrientes; de hecho, no hallamos ninguna correlación significativa entre el esteatocrito y los valores de EL-1 fecal. Se emitió la hipótesis de que la falta de correlación depende de la patogenia multifactorial de la esteatorrea en los pacientes infectados por el VIH; algunos pueden presentar una malabsorción debida principalmente a causas «intestinales», y otros sufren mala digestión por insuficiencia pancreática. En cualquier caso, los resultados obtenidos nos indujeron a realizar un estudio abierto del tratamiento con enzimas pancreáticas en los pacientes pediátricos con sida. En este estudio participaron 24 niños (11 varones y 13 niñas, con una edad mediana de 9,1 años; límites, 1-14 años)40 . En cada niño se obtuvo la siguiente información: a) clase de VIH según los criterios de los Centers for Disease Control; b) recuento de linfocitos CD4; c) peso del paciente expresado en puntuación Z; d) presencia de infecciones oportunistas; e) tratamiento medicamentoso con zidovudina, didesoxidanosina, cotrimoxazol y pentamidina, y f) presencia de diarrea (definida como 3 o más deposiciones líquidas o no formadas al día). Los pacientes ambulatorios sin esteatorrea en el momento de la primera evaluación no se incluyeron en el estudio o se investigaron más a fondo. Respecto a las pruebas de función pancreática, 6 (25%) pacientes presentaban unos valores anormalmente bajos de EL-1 o de concentración fecal de QT. Se continuó la investigación de todos los pacientes con esteatorrea confirmada al comienzo del estudio (tiempo T-0), independientemente de los resultados de las pruebas de función pancreática. La esteatorrea se valoró de nuevo al cabo de 2 semanas, sin recibir tratamiento con enzimas pancreáticas (tiempo T-1). Finalmente, se inició el tratamiento con suplementos pancreáticos, y 4 semanas después de comenzar el estudio (2 semanas después de iniciar el tratamiento) se volvió a valorar la esteatorrea (tiempo T-2). El tratamiento administrado de suplementos pancreáticos fue Creon 10.000® a la dosis de 1.000 U de lipasa por gramo de grasa ingerido en la dieta. Las unidades de actividad enzimática declaradas (Unidad de la Fédération Internationale Pharmaceutique) por cápsula de Creon® son las siguientes: lipasa 10.000 U, amilasa 8.000 U y proteasa 600 U. Se asumieron entre 4 y 9 cápsulas de enzimas pancreáticas. Después de las 2 primeras semanas del período de estudio (T-1), sin suplementos pancreáticos, se realizó otra recogida de heces de 24 h para determinar los valores del esteatocrito; se confirmó que todos presentaban esteatorrea, pues ninguno tenía un esteatocrito normal y los valores no eran diferentes de la valoración basal (T-0). Así pues, se inició el tratamiento con enzimas pancreáticas. Sin embargo, se retiró el tratamiento en 5 de 24 pacientes que comenzaron a sufrir dolores abdominales; 19 pacientes completaron el estudio y se les realizó una tercera determinación del esteatocrito, después de 2 semanas de tratamiento con enzimas pancreáticas. En ese momento (T-2) el esteatocrito era normal en 8 de 19 pacientes, y en el conjunto del grupo de estudio el valor medio del esteatocrito fue significativamente más bajo que en las 2 determinaciones previas (p < 0,0001). En cada paciente que completó el estudio, los valores del esteatocrito fueron inferiores durante el tratamiento con enzimas pancreáticas que en las 2 determinaciones anteriores. En la tabla V se muestra la tasa de respuestas al tratamiento con enzimas pancreáticas, en comparación con el momento de ingreso en el estudio, con respecto a la totalidad de los 24 pacientes inicialmente incluidos. Con los extractos pancreáticos, la esteatorrea disminuyó en 11 de 24 sujetos y desapareció en 8 de 24 pacientes. En cambio, la comparación entre los datos ba-sales y los obtenidos después de las primeras 2 semanas de estudio (durante las cuales no se administró tratamiento enzimático) mostró que la esteatorrea no retrocedió completamente en ninguno de los pacientes en esta fase. Los análisis estadísticos mostraron que la frecuencia de casos que curaron o mejoraron mediante el tratamiento con enzimas pancreáticas (en T-2) fue significativamente mayor que la observada durante el período anterior del estudio, sin tratamiento enzimático (T-1) (p < 0,01). Los resultados de este estudio abierto, no ciego, destinado a establecer la inocuidad y la eficacia del tratamiento indican que el tratamiento con suplementos de enzimas pancreáticas es capaz de reducir, o incluso abolir completamente, la malabsorción de las grasas en los pacientes infectados por el VIH. De hecho, durante el tratamiento enzimático desapareció la esteatorrea en un tercio de los pacientes incluidos originalmente (8/24 casos), y los valores del esteatocrito cayeron en todos los sujetos que completaron el estudio. Es evidente que este resultado podría ser extremadamente relevante si se confirma en ulteriores estudios doble ciego controlados con placebo. Las conclusiones sobre la función pancreática exocrina en los pacientes con sida pueden resumirse del modo siguiente:
creáticas graves hasta en un 90% de los pacientes infectados por el VIH, y los estudios funcionales señalan una elevada incidencia de anomalías en los pacientes VIH positivos. En conjunto, hemos hallado esteatorrea en el 26% de los niños y en el 71% de los adultos infectados por el VIH, visitados consecutivamente.
Correspondencia: Dr. A. Carroccio. Policlínico P. Giaccone de Palermo. Via del Vespro, 141. 90127 Palermo. Italia. Correo electrónico: liwcar@tin.it