La hemobilia traumática corresponde a la hemorragia ocurrida dentro de la vía biliar como resultado de un traumatismo abdominal. La tríada clásica de cólico biliar, ictericia y sangrado gastrointestinal alto no es constante, e incluso se han descrito casos de hemobilia clínicamente silente. La embolización selectiva se considera el tratamiento de elección, pero el cese espontáneo del sangrado es posible, especialmente en las formas leves. Presentamos un caso de hemobilia traumática oculta en que el diagnóstico se sospecha en relación con alteraciones transitorias en la ecotomografía y la bioquímica hepática.
Traumatic hemobilia consists of hemorrhage into the biliary tract as a result of abdominal trauma. The classical triad of biliary colic, jaundice and upper gastrointestinal bleeding is not a constant finding, and clinically silent hemobilia has been reported. The treatment of choice is selective embolization, but spontaneous cessation of bleeding can occur, especially in mild forms. We report a case of occult traumatic hemobilia in which the diagnosis was suggested by transitory changes in ultrasonography and hepatic biochemistry.
La hemobilia, hemorragia digestiva alta originada en el tracto biliar, puede ocurrir en una variedad de escenarios clínicos: trauma, colelitiasis, enfermedad inflamatoria alitiásica, lesiones vasculares y neoplasias. La hemobilia traumática es la más frecuente (en el 40-85% de los casos), y puede ser consecuencia de una lesión hepatobiliar accidental o iatrogénica1. En la actualidad constituye una entidad mejor reconocida debido al uso extendido de procedimientos diagnósticos y terapéuticos hepatobiliares, y a una mayor incidencia de accidentes de tránsito.
Sus manifestaciones clínicas se han resumido en una «tríada clásica» de cólico biliar, ictericia y hemorragia digestiva alta. Sin embargo, esta presentación no es constante y el sangrado puede ser en ocasiones inaparente o intermitente, por lo que requiere un alto índice de sospecha.
Se presenta el caso de un paciente que desarrolló un cuadro compatible con una hemobilia traumática posterior a un accidente automovilístico, que evoluciona con alteraciones transitorias del perfil hepático y ecotomografía abdominal, mostrando una resolución espontánea y completa de éstas durante su seguimiento.
OBSERVACIÓN CLÍNICAPaciente de 67 años de edad, de sexo masculino, con antecedentes de diabetes mellitus tipo 2 en tratamiento con hipoglucemiantes orales, síndrome de Gilbert y apendicectomía antigua, que sufre un accidente automovilístico en carretera (colisión frontal), producto de lo cual presenta una herida contusa frontal y afectación transitoria de la conciencia. El paciente era el conductor del vehículo y llevaba puesto el cinturón de seguridad.
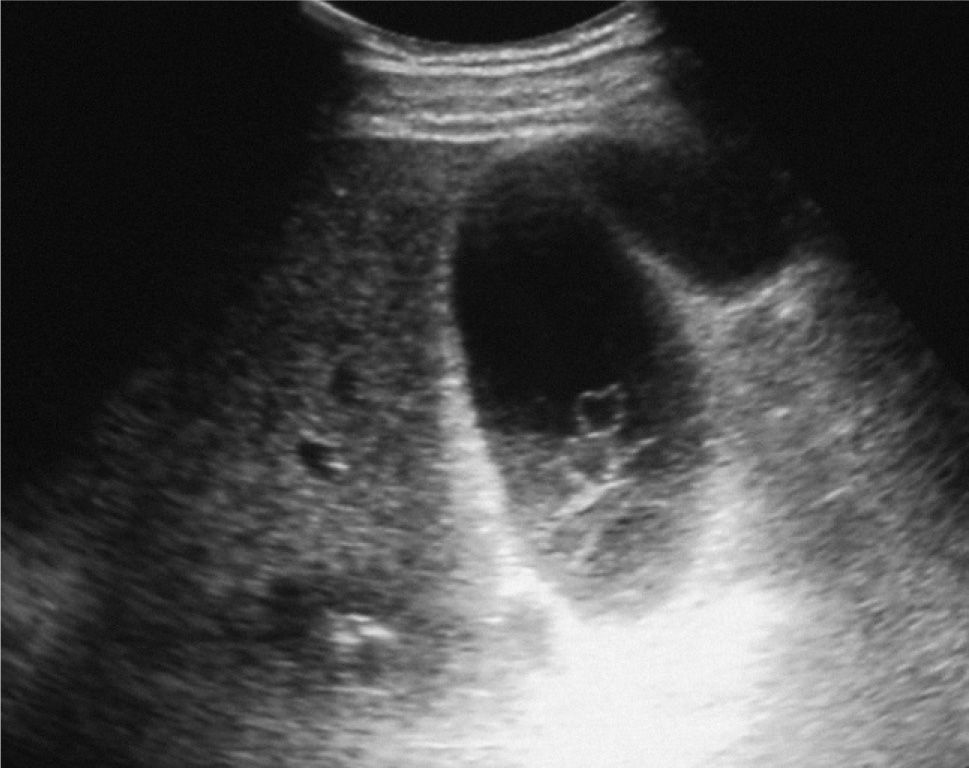
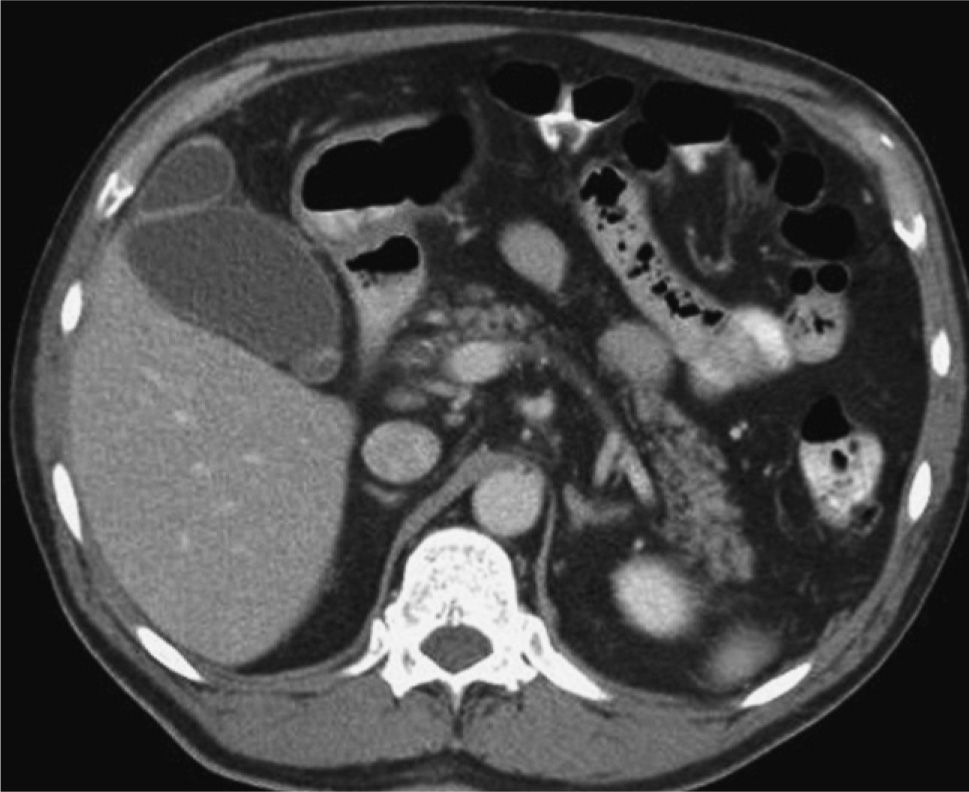
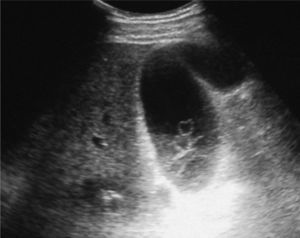
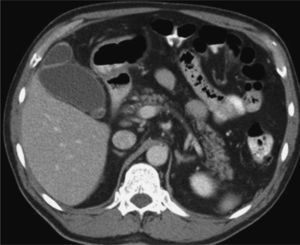
En el hospital local se le realizó una evaluación clínica y radiológica, y posteriormente fue dado de alta a su domicilio. Evoluciona 24 h después con un cuadro de náuseas y vértigo objetivo, por lo cual es hospitalizado. Ingresa con parámetros vitales estables y un nivel de conciencia normal, destacando en el examen la presencia de una equimosis periocular izquierda, nistagmus horizontal y abdomen difusamente sensible sin signos de alarma. El estudio de neuroimágenes con resonancia magnética de encéfalo y angiorresonancia cerebral y de vasos del cuello no demostró hallazgos patológicos. Dentro de los exámenes de laboratorio iniciales, se pesquisa una alteración de las pruebas hepáticas con bilirrubina total 5,6 mg/dl (< 1,1 mg/dl), GOT 831 U/l (< 37 U/l) y GPT 626 U/l (< 41 U/l), asociado a la aparición de ictericia y coluria. Los valores de fosfatasa alcalina y GGT fueron 170 (< 129 U/l) y 247 (< 61 U/l), respectivamente. La ecotomografía abdominal muestra un hígado de aspecto esteatósico, sin imágenes focales y una vesícula biliar distendida con contenido ecogénico sin sombra acústica asociada (fig. 1). Se realiza una tomografía computarizada (TC), que confirma la esteatosis hepática, sin evidencia de lesión parenquimatosa traumática y vesícula biliar de aspecto normal (fig. 2). Las serologías para los virus de la hepatitis B y C fueron negativas, y la cinética de hierro reveló una ferritina sérica elevada (1.157), pero con saturación de transferrina baja (8%). Considerando el escenario clínico, se plantea una hemobilia traumática como hipótesis diagnóstica. Durante las 48 h posteriores el paciente se mantuvo asintomático y se produjo una mejoría progresiva del perfil hepático (tabla I), por lo que fue dado de alta 2 días más tarde en buenas condiciones de salud.
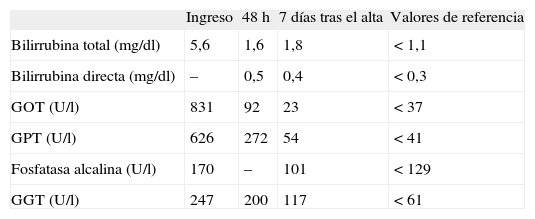
Evolución del perfil hepático, que muestra valores al ingreso, a las 48 h y 7 días después del alta
| Ingreso | 48 h | 7 días tras el alta | Valores de referencia | |
| Bilirrubina total (mg/dl) | 5,6 | 1,6 | 1,8 | < 1,1 |
| Bilirrubina directa (mg/dl) | – | 0,5 | 0,4 | < 0,3 |
| GOT (U/l) | 831 | 92 | 23 | < 37 |
| GPT (U/l) | 626 | 272 | 54 | < 41 |
| Fosfatasa alcalina (U/l) | 170 | – | 101 | < 129 |
| GGT (U/l) | 247 | 200 | 117 | < 61 |
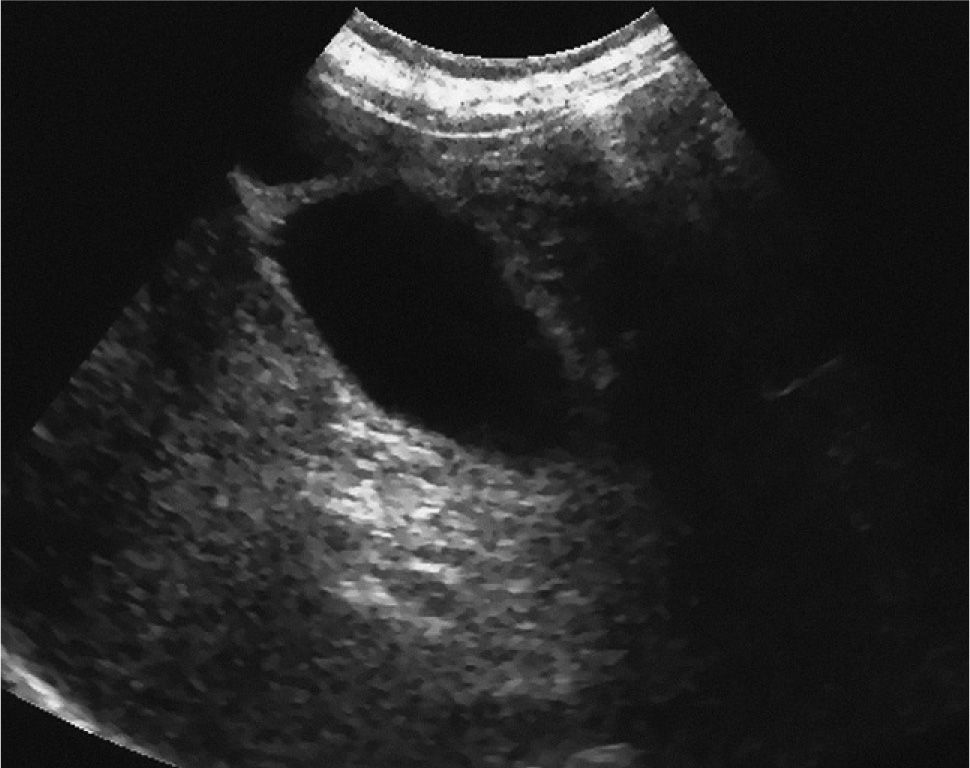
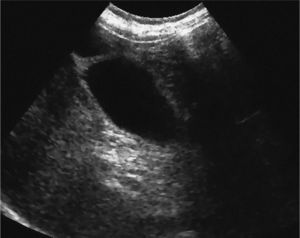
En el control médico a los 7 días tras el alta se observa una regresión sostenida de las alteraciones bioquímicas, y una nueva ecotomografía muestra una vesícula biliar sin contenido patológico (fig. 3). Tres meses después, se constata una normalización de las transaminasas, la fosfatasa alcalina y la GGT, persistiendo sólo una discreta hiperbilirrubinemia indirecta.
DISCUSIÓNDescrita por primera vez en 1654 por Glisson2, fue Sandblom quien introdujo el término de «hemobilia traumática » en 1948 para hacer referencia a la hemorragia que ocurre en el interior de la vía biliar como consecuencia de un traumatismo hepatobiliar3. Aproximadamente un 2% de los pacientes con traumatismo hepático desarrollan hemobilia4. Representa una complicación potencialmente grave, y se ha comunicado en la literatura médica una mortalidad global de hasta un 25%5. La mayoría de los casos están asociados a un trauma abdominal abierto o una biopsia hepática por punción. Sin embargo, los traumatismos cerrados sobre el hipocondrio derecho o que involucran fuerzas de aceleración-desaceleración también deben considerarse6. Otras posibles causas incluyen procedimientos como la biopsia hepática transyugular, la colangiografía transparietohepática, la colecistectomía, la biopsia o la instalación de endoprótesis biliar y TIPS. En nuestro paciente, conductor de un vehículo que sufre una colisión frontal, los posibles mecanismos involucrados en el origen de la hemobilia incluyen, además de un eventual traumatismo cerrado directo, una lesión por aceleracióndesaceleración, e incluso una lesión local asociada al mismo cinturón de seguridad.
La disrupción del parénquima hepático, relativamente poco elástico, crea una o más cavidades centrales que se llenan de bilis y sangre por la lesión de conductos biliares y vasos sanguíneos. Los fenómenos de autólisis y necrosis permiten su drenaje a la vía biliar, generando una comunicación hemorrágica entre la lesión central y ésta7. La vesícula puede distenderse y repletarse de contenido hemático, para posteriormente resolverse de forma espontánea. En casos extremos e infrecuentes puede constituirse un hidrops vesicular como consecuencia de un hematoma y los coágulos intraluminales. La distensión prolongada puede causar eventualmente un daño de la pared vesicular secundario a una lesión isquémica5. En la mayoría de los casos, los coágulos mixtos de bilis y sangre se disuelven por la actividad fibrinolítica biliar, pero los coágulos «puros » poseen una mayor estabilidad y resistencia a la degradación2. Si bien el hígado es el principal origen de la hemobilia (52,7%), la vía biliar (22,5%), la vesícula (23,1%) y el páncreas (1,7%) también están descritos como posibles fuentes de sangrado8.
Su manifestación clínica se ha expresado como una tríada de ictericia, cólico biliar y sangrado gastrointestinal8. El dolor, que frecuentemente antecede a la hemorragia, sería consecuencia de la distensión de la vía biliar por la sangre proximal al coágulo obstructivo, cuya eliminación trae consigo el alivio de los cólicos y la aparición del sangrado9. La magnitud de este último puede variar desde una hemorragia masiva (infrecuente) hasta una hemobilia menor con formación de coágulos en el tracto biliar, o incluso una hemorragia oculta. Los coágulos pueden confundirse radiológicamente con material litiásico. En ocasiones, la impactación de coágulos dentro de la vesícula biliar puede llevar al desarrollo de una colecistitis aguda2. El diagnóstico de hemobilia traumática ha sido tradicionalmente difícil7, y requiere un alto grado de sospecha clínica, debido al limitado rendimiento de las técnicas de imagen y a la frecuente presentación incompleta de la «tríada clásica» (38%)10. La endoscopia permite descartar otras posibles fuentes de sangrado y documentar el sangrado a través de la papila de Vater. La angiografía selectiva con embolización del vaso sangrante, descrita por Heimbach et al en 19783, se considera actualmente el tratamiento de primera línea, reservando la cirugía con ligadura arterial o resección hepática fundamentalmente para los fracasos de la terapia endovascular, o cuando se desea una solución más definitiva2,11. Está descrito que los pacientes con hemobilia traumática pueden curarse espontáneamente9.
En nuestro caso, se trata de un paciente politraumatizado que evoluciona con un cuadro más bien silente de ictericia, coluria y alteración de las pruebas hepáticas, asociado a la presencia de contenido ecogénico en la vesícula biliar en la ecotomografía. La existencia de una vía biliar de calibre normal, ausencia de litiasis evidente y un estudio serológico negativo hizo plantear la hemobilia traumática como una posibilidad diagnóstica. Resulta llamativo que la TC informara de una vesícula biliar de características normales, aunque es conocido el menor rendimiento de esta técnica en la evaluación de la enfermedad vesicular cuando se compara con la ecotomografía. Por otra parte, la no documentación de una lesión hepática evidente hace pensar en una lesión traumática menor (y menos perceptible por las imágenes) del parénquima del hígado, o eventualmente un trauma directo y aislado de la vesícula biliar. La evolución favorable, con regresión espontánea del cuadro clínico, alteraciones bioquímicas e imagenológicas, que, como se señala previamente, está descrito en la literatura médica, permite apoyar el planteamiento diagnóstico y excluir otras causas. La hiperbilirrubinemia residual es compatible con su conocido antecedente de síndrome de Gilbert. No es posible descartar en términos absolutos la existencia de una enfermedad litiásica en forma de microcálculos o barro biliar para explicar los hallazgos ecográficos e incluso el cuadro clínico; sin embargo, se debe considerar que el examen de control mostró una vesícula sin contenido patológico.
Por tratarse la hemobilia de una afección clínica infrecuente, y aún más en esta forma de presentación, creemos resulta de interés la comunicación de este caso. Considerando que el trauma es la principal causa de hemobilia, el creciente aumento de los accidentes de tránsito trae consigo una mayor posibilidad de lesión hepatobiliar y de que el clínico se vea enfrentado a esta entidad. Por otra parte, la frecuente realización de procedimientos invasivos diagnósticos y terapéuticos en esta localización conlleva también un riesgo de lesiones iatrogénicas del hígado y la vía biliar.