INTRODUCCIÓN
El hemangioendotelioma epiteliode (HE) es un tumor raro de naturaleza angiogénica y agresividad intermedia entre el hemangioma y el angiosarcoma. Suele presentar un crecimiento lento, pero con elevada tendencia a la diseminación a distancia. Hasta la actualidad no hay una estrategia de tratamiento universalmente aceptada, debido a su baja incidencia, impredecible evolución y los resultados contradictorios que se refieren en la bibliografía. Se presentan 3 casos de HE con tratamiento y evolución diferentes.
OBSERVACIONES CLÍNICAS
Caso 1
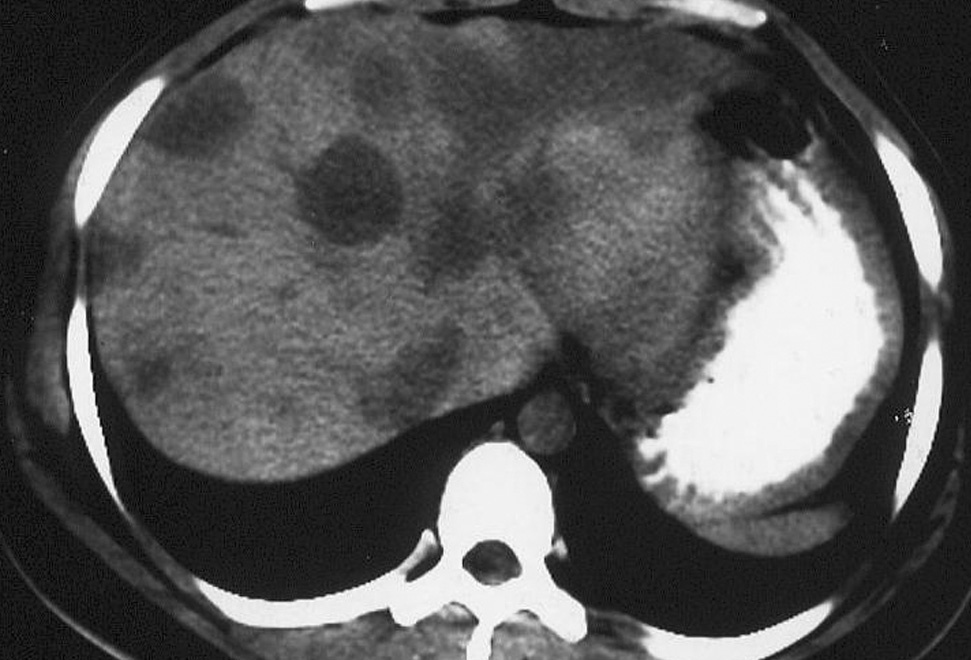
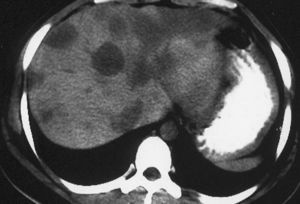
Mujer de 34 años, con antecedentes de infección pasada por el virus de la hepatitis B (VHB) y apendicectomía en la que, en una ecografía realizada por ptosis renal derecha, se observó hepatomegalia a expensas del lóbulo hepático izquierdo, con patrón ecogénico heterogéneo y sin clara delimitación de lesiones ocupantes de espacio. En una tomografía computarizada (TC) se vieron múltiples imágenes nodulares diseminadas por todo el parénquima hepático, algunas de ellas coalescentes (fig. 1) y sin extensión al pulmón. En la gammagrafía con 99Tc se apreció captación únicamente en el hígado en forma de lesiones de bordes irregulares diseminadas por todo el parénquima, sin observarse captaciones extrahepáticas. La gammagrafía con hematíes marcados no mostró captación significativa en el hígado que hiciera pensar en la existencia de lesiones hipervasculares. Con HIDA (ácido hidroxiiminodiacético), las lesiones descritas se mantenían hipocaptantes, con funciones cromodepuradora y excretora normales. La paciente en todo momento estuvo asintomática. A los 6 meses, tras observarse progresión de las lesiones en la ecografía, se realizó una minilaparotomía exploradora. Se objetivó una superficie hepática con aspecto infiltrativo y se tomaron biopsias en cuña y mediante punción de las lesiones nodulares, que se diagnosticaron de HE hepático. El estudio inmunohistoquímico demostró una positividad muy neta para el antígeno relacionado con el factor VIII. Se optó por el trasplante hepático, a pesar de tener la paciente un deterioro leve de la función hepática, dadas la gran extensión de las lesiones, que impedía la resección quirúrgica, y la edad de la paciente. En la pieza de hepatectomía se observó una histología similar a la obtenida en las biopsias previas, con predominio de los campos de esclerosis en los nódulos tumorales, en los cuales el crecimiento se realizaba fundamentalmente a expensas de células neoplásicas aisladas o en pequeños grupos. La paciente precisó de un segundo trasplante, 4 años después del primero, debido al desarrollo de rechazo crónico ductopénico. Permaneció asintomática durante más de 3 años hasta que, tras una gestación, comenzó con dolores óseos y se le diagnosticó de metástasis de HE. Sufrió deterioro progresivo del estado general y falleció a los 9 años del diagnóstico inicial.
Fig. 1. Tomografía computarizada abdominal: nódulos diseminados coa-lescentes en el parénquima hepático por hemangioendotelioma epitelioide.
Caso 2
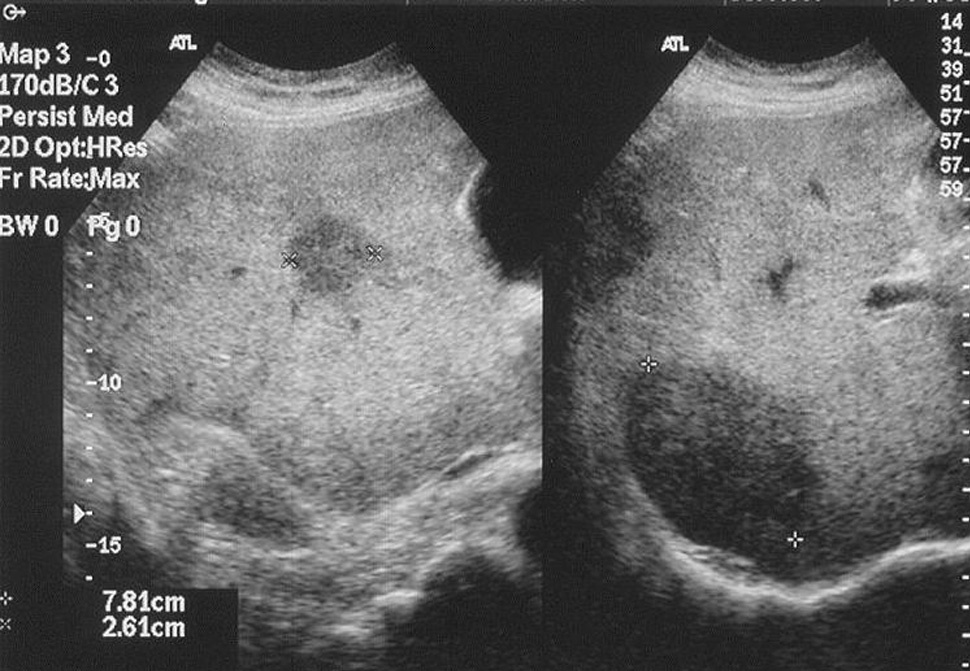
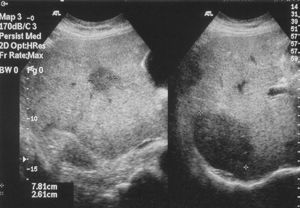
Mujer de 60 años entre cuyos antecedentes destacaban hiperparatiroidismo, hepatitis crónica por el virus de la hepatitis C (VHC), peritonitis secundaria a apendicitis perforada en la infancia, histerectomía por miomas uterinos y otra intervención por perforación de asa intestinal que requirió una laparotomía donde se evidenciaron varias lesiones nodulares hepáticas. Tras la biopsia de éstas se diagnosticó de HE. Durante el estudio posquirúrgico la paciente refería únicamente astenia moderada y molestias en la cicatriz de la laparotomía. Destacaba una hepatomegalia irregular, dura y no dolorosa, 4-5 cm por debajo del reborde costal derecho. Analíticamente sólo se evidenciaba hipertransaminasemia de bajo rango y un criocrito del 3,50% con presencia de crioglobulinemia mixta monoclonal inmunoglobulina M-kappa débil. La serología viral demostró infección pasada por el VHB y hepatitis crónica por el VHC. La TC abdominal reveló lesiones nodulares múltiples en ambos lóbulos hepáticos, especialmente en la periferia de segmentos superiores, algunas de ellas con calcificaciones y retracción capsular hepática. Los cortes torácicos demostraron al menos 3 nódulos (2 derechos y uno izquierdo), siendo el mayor de 6 mm y de características inespecíficas. La eco-Doppler abdominal señaló trombosis parcial de venas suprahepáticas, probablemente por compresión y/o invasión tumoral, además de las lesiones citadas, de características heterogéneas (fig. 2). El rastreo óseo no detectó captaciones patológicas. Se desestimó el trasplante por la edad de la paciente, el buen estado general y de la función hepática, y las múltiples intervenciones quirúrgicas abdominales previas. La paciente continúa asintomática 2 años después del diagnóstico.
Fig. 2. Ecografía abdominal: lesiones hepáticas heteroecogénicas con trombosis parcial de venas suprahepáticas.
Caso 3
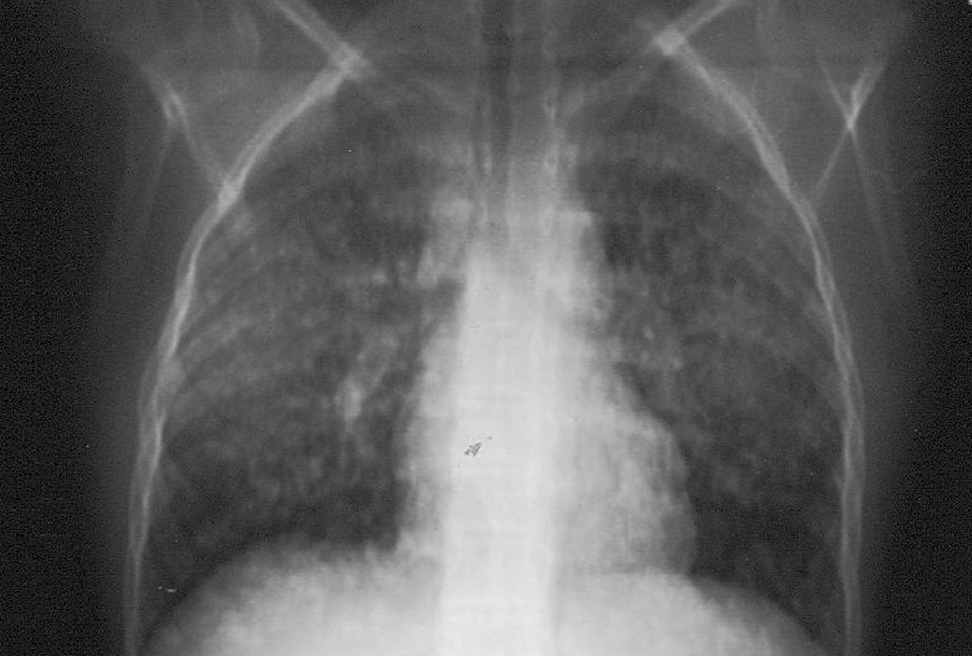
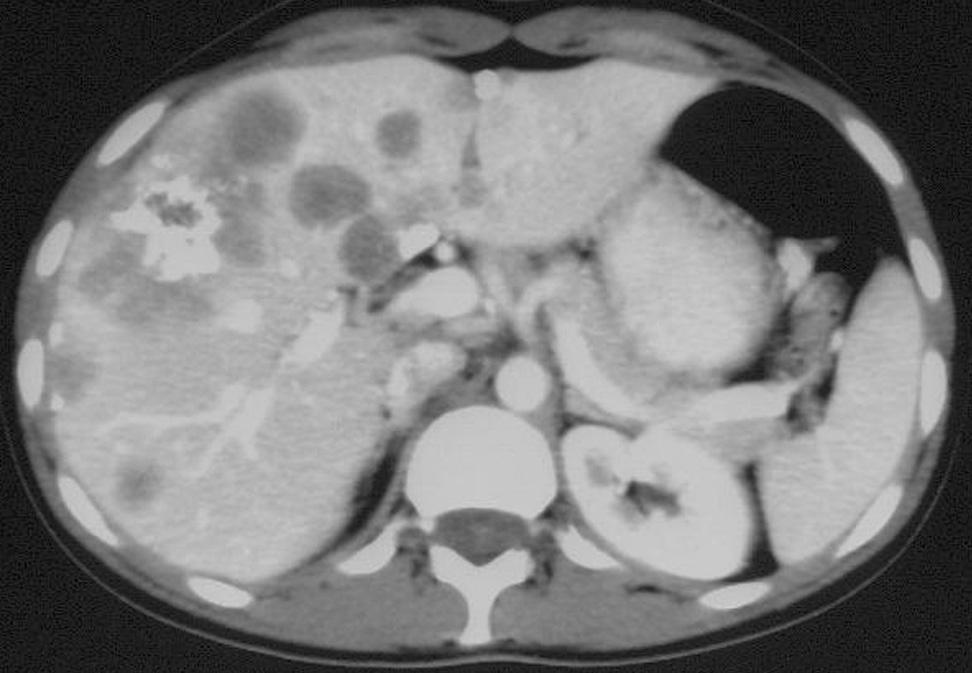
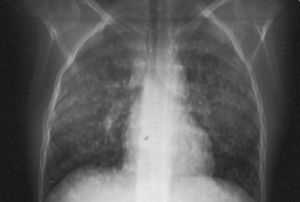
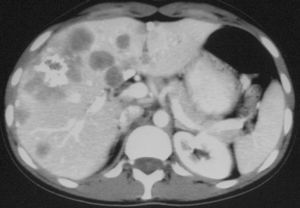
Mujer de 18 años sin antecedentes médicos de interés a quien, con motivo de un cuadro de infección de la vías respiratorias altas, se le realizó una radiografía de tórax en la que se evidenciaron varias imágenes nodulares bilaterales de tamaño menor de 1 cm y mayor densidad en ambas bases (fig. 3). La exploración física y el estudio analítico eran normales. Los marcadores tumorales antígeno carcinoembrionario, microglobulina β2, CA-125, CA-19.9, CA-15.3 y alfafetoproteína fueron negativos. Las serologías para el VHB, VHC, virus de la inmunodeficiencia humana, citomegalovirus, virus de Epstein-Barr, toxoplasma y rosa de Bengala fueron negativos. La enzima de conversión de la angiotensina era normal, y se descartó que hubiera sarcoidosis. Se realizó un estudio broncoscópico en el que se demostró hemorragia alveolar. Se tomaron biopsias, que fueron diagnósticas de HE pulmonar. Se realizó una TC abdominal en la que se evidenciaron múltiples nódulos hepáticos en ambos lóbulos, algunos con calcificaciones. Inicialmente se desestimó el tratamiento al considerarse su baja agresividad, la ausencia de clínica y la falta de tratamiento específico. A los 6 años, la paciente comenzó con un cuadro de fiebre, dolor en el hipocondrio derecho y disnea. Analíticamente destacaban una anemia microcítica, leucocitosis con eosinofilia y leve aumento de la gammaglutamiltranspeptidasa. La TC torácica mostraba progresión, con lesiones nodulares múltiples bilaterales de tamaño menor de 1 cm y características similares a las descritas previamente, y la TC abdominal señaló igualmente progresión de las lesiones hepáticas respecto del estudio previo, con varias lesiones heterogéneas con calcificaciones y retracción capsular (fig. 4). Se realizó colonoscopia por rectorragia y se evidenciaron lesiones angiomatosas en todo el colon que hacían sospechar extensión tumoral. La biopsia de la médula ósea mostró un parénquima discretamente hipercelular con moderada hiperplasia granulocítica y megacariocítica reactiva inespecífica. La espirometría informó de leve disminución de la función ventilatoria de tipo restrictivo. El rastreo óseo mostró una acumulación discreta y difusa del radiofármaco en ambos campos pulmonares en relación con calcificaciones en esas zonas; fue normal en el resto. Se decidió instaurar tratamiento quimioterápico compasivo con imatinib, un inhibidor de la proteína tirosincinasa utilizado en la leucemia mieloide crónica y en los tumores estromales gastrointestinales que podría retrasar la evolución de las lesiones; sin embargo, la paciente se negó a recibir el tratamiento. Hoy día continúa viva, con deterioro general progresivo a los 7 años del diagnóstico inicial.
Fig. 3. Metástasis pulmonares de un hemangioendotelioma epitelioide menores de 1 cm.
Fig. 4. Tomografía computarizada abdominal: múltiples lesiones hepáticas heterogéneas con calcificaciones y retracción capsular.
DISCUSIÓN
El HE es un tumor raro de origen mesenquimal, caracterizado por proliferación endotelial vascular y epitelial, del que hasta la fecha hay descritos unos 200 casos en la bibliografía mundial. El término fue acuñado en 1982 por Weiss y Enzinger1 tras analizar 41 casos (no hepáticos) y fueron Ishak et al2, en 1984, quienes describieron sus características tras analizar 32 casos de HE hepático. Su potencial maligno es impredecible, por lo que algunos autores recomiendan añadir el término maligno o sarcoma según su evolución3, y es distinto del hemangioendotelioma infantil, de naturaleza benigna y de pronóstico muy diferente.
Su etiología es desconocida. Se ha barajado un componente genético4 y su asociación con el uso de anticonceptivos orales (37%)5-7, hepatitis viral8, exposición a cloruro de vinilo9,10, esclerosis tuberosa11, traumatismo hepático12 y cirrosis biliar13. En nuestra primera paciente, la gestación pudo favorecer la recurrencia tumoral al tratarse de un tumor de crecimiento angiogénico y, por tanto, hormonodependiente. Asimismo, Demetris et al14 describieron, en una serie de 5 casos, una marcada infiltración por macrófagos y células dendríticas FXIIIa+, Mac 387+, CD68+ y LN3+ (que intervienen en la formación de tejido de granulación), lo que haría pensar en un desarrollo neoplásico de este tipo de tejido.
El HE se diagnostica más frecuentemente en la quinta década de la vida y sólo el 5,8% de los casos ocurren en menores de 20 años. Predomina en la raza blanca y en el sexo femenino15. El 20% de los pacientes están asintomáticos en el momento del diagnóstico, como ocurrió en los 3 casos aquí descritos. La clínica es muy variable, si bien el dolor en el hipocondrio derecho y el malestar abdominal, la pérdida de peso, la debilidad, la fiebre y la astenia temprana son los síntomas más frecuentes8,15,16. En estadios avanzados pueden desarrollarse ictericia, ascitis y encefalopatía secundariamente a la aparición de insuficiencia hepática e hipertensión portal por afectación hepática masiva y, como en el segundo caso, un síndrome de Budd-Chiari secundario a la invasión y fibrosis de las venas suprahepáticas17,18. Las alteraciones analíticas son inespecíficas y los marcadores tumorales no son útiles para el diagnóstico ni el seguimiento de las recidivas17,18.
En la radiografía simple pueden verse calcificaciones en el hipocondrio derecho hasta en el 15% de los casos2,5. El estudio ecográfico es variable: puede presentarse en forma de múltiples imágenes hipoecoicas correspondientes a la estroma mixoide del tumor19,20 y, con menor frecuencia, como imágenes mixtas e hiperecogénicas rodeadas de un halo hipoecogénico21. La TC, la prueba más sensible para establecer la extensión tumoral, puede mostrar múltiples lesiones hipointensas y heterogéneas correspondientes a la estroma mixoide19,20 y calcificaciones hasta en el 20% de los casos15. Con contraste intravenoso se visualiza una zona central de baja atenuación con realce periférico, con o sin anillo hipointenso22, y es muy frecuente la retracción de la cápsula hepática por el proceso fibrosante que produce esta tumoración23. En ocasiones puede apreciarse hipertrofia compensadora del parénquima sano, indicativa posiblemente del lento crecimiento que suele caracterizar este tumor. Furui et al19 describieron 2 variedades radiológicas: una forma nodular que aparecería en el estadio inicial (sólo en el 11% de los casos en el momento de diagnóstico), y otra difusa que correspondería al estadio avanzado. La resonancia magnética nuclear muestra imágenes hipointensas o isointensas en T1, con o sin anillo oscuro periférico, y un incremento de señal heterogéneo, con o sin anillo periférico, de baja señal en T2. Con gadolinio por vía intravenosa se observa generalmente un área central hiperintensa rodeada de un área hipointensa con o sin anillo oscuro23,24. La gammagrafía con coloide sulfuro-99Tc se caracteriza por una baja captación del área central mixoide por invasión venosa e isquemia con aumento de perfusión de las áreas celulares circundantes5. En los estudios angiográficos se describen áreas hipo e hipervasculares en relación con el mayor o menor grado de fibrosis que distorsiona de forma variable los vasos circundantes, pudiendo demostrarse en la fase venosa del tronco celíaco ausencia de venas periféricas portales22. Asimismo se ha empleado la tomografía de emisión de positrones para su diagnóstico25.
Dada la inespecificidad de los estudios de imagen, como ha podido comprobarse en nuestros casos, el diagnóstico siempre debe confirmarse mediante estudio anatomopatológico, tratándose de un difícil diagnóstico histológico. Macroscópicamente se suele presentar como múltiples nódulos amarillos o marrones que afectan ambos lóbulos en más del 80% de los casos (en los unilobulares afecta con más frecuencia al lóbulo hepático derecho), los periféricos con tendencia a coalescer formando una gran masa con isquemia central y con retracción de la cápsula de Glisson en el 68% de los casos15, al crecimiento intravascular por las venas portales y hepáticas5 o a la calcificación total del hígado26. Histológicamente se caracteriza por su naturaleza infiltrativa, que con frecuencia respeta la arquitectura acinar hepática, y por tener proporciones variables de células epitelioides y dendríticas en el seno de una estroma con un infiltrado inflamatorio mixto (85%)15, que, frecuentemente, se encuentra calcificada y esclerosada, y que es particularmente prominente en el área acinar27. Con técnicas inmunohistoquímicas se demuestra la diferenciación endotelial (positividad del factor VIII en el 99% de los casos, de CD34 en el 94%, de CD31 en el 86% y de citoqueratinas en raras ocasiones15,27, y riqueza en colágeno tipo IV y laminina). Sin embargo, esta histología también se encuentra en otros tumores. Así, un estudio realizado por Makhlouf et al15 con 137 pacientes muestra que sólo en el 25% de los casos fue correcto el diagnóstico, debido al pleomorfismo de las células tumorales, por lo que el HE puede confundirse con tejido cicatrizal, de granulación, cirrosis, enfermedad venooclusiva hepática28, metástasis de adenocarcinoma, carcinoma hepatocelular, carcinoma colangioesclerosante, condrosarcoma, leiomiosarcoma y angiosarcoma29. Apoyan el diagnóstico de HE hepático la concurrencia de los siguientes factores: aparición en adultos jóvenes, existencia de numerosos tumores intrahepáticos con una buena situación clínica, el curso lento de la enfermedad y la presencia de calcificaciones intratumorales, como se demuestra en los casos presentados.
Tiene un curso variable e impredecible, y no hay un tratamiento estandarizado puesto que se han descrito desde supervivencias largas sin tratamiento hasta fallecimientos tempranos a pesar del tratamiento. Makhlouf et al15 observaron una supervivencia mayor de 5 años en el 43% de los casos y en su serie un tercio de los no tratados falleció por progresión tumoral. Otros autores encuentran que el 20% de los pacientes fallecen en los 2 primeros años tras el diagnóstico y otro 20% llega a casi 30 años de supervivencia2,5,26. No existen factores predictores de mortalidad, pues la histología, la ausencia de tratamiento y la existencia de metástasis no excluyen una larga supervivencia30. El HE hepático es más agresivo que el de tejidos blandos. La enfermedad es extrahepática en el momento del diagnóstico en el 30-60% de los casos, por afectación metastásica o por multicentricidad inicial2,6,30, y afecta el pulmón, los ganglios abdominales, el bazo, la médula ósea, el omento, el mesenterio, el peritoneo, la pleura y los huesos (donde las lesiones se caracterizan por ser osteolíticas)31. Otras localizaciones más raras son el corazón, la tiroides, el estómago, la vesícula biliar, el riñón y el diafragma. La tasa de mortalidad descrita en pacientes con afectación metastásica es del 63%15. La opción quirúrgica (resección o trasplante hepático) presenta resultados controvertidos. Ben-Haim et al16 analizaron los resultados posquirúrgicos en una serie de 11 pacientes: 2 resecciones se siguieron de una rápida y agresiva recurrencia, 4 pacientes murieron por recurrencia, 2 se curaron y 5 se mantuvieron estables con enfermedad hepática o extrahepática. El análisis de un registro mundial de pacientes con esta enfermedad sometidos a trasplante hepático constató que en el 33% de los casos el tumor recurre, y las tasas de supervivencia a los 2 y 5 años son del 82 y el 43%, respectivamente32. Salcedo et al33, en una revisión de la bibliografía al respecto sobre 18 pacientes trasplantados, observaron diferentes supervivencias a corto plazo, independientemente del tamaño y la extensión tumorales. Un problema del trasplante radica en el incremento del riesgo de recurrencia por el tratamiento inmunodepresor. Por ello se ha propuesto el uso de la rapamicina (macrólido producido por Streptomyces hygroscopicus), que tiene propiedades inmunodepresoras, antiproliferativas y antiangiogénicas27. La talidomida podría igualmente tener un efecto beneficioso por sus propiedades antiangiogénicas, como ya se ha demostrado en el carcinoma hepatocelular34. Sin embargo, no hay experiencia recogida en la bibliografía con este fármaco en el HE. La radioterapia y quimioterapia no han demostrado ser eficaces, por lo que no se puede recomendar su uso20,35. Algunos autores han propuesto utilizar, antes del trasplante, el interferón α-2a para reducir el tamaño tumoral y paliar los síntomas. Los resultados son controvertidos hasta ahora. Kayler et al36 describieron una marcada reducción tumoral en una paciente de 21 años tratada con interferón α-2b por recurrencia del tumor en la pelvis a los 2 meses del trasplante. Se ha probado la embolización arterial, con resultados inciertos15 debido a la multicentricidad que lo suele caracterizar. Otros investigadores propugnan un tratamiento conservador en pacientes asintomáticos y el trasplante hepático en los casos sintomáticos en los que la hepatectomía no fuera posible27,36. Este enfoque terapéutico fue el aplicado en los casos descritos, dados los resultados dispares y la poca experiencia existente, aunque recomendamos individualizar siempre el caso con un enfoque multidisciplinario que tenga en cuenta todas las circunstancias del paciente.