La microflora o microbiota es la colectividad de comunidades microbianas que pueblan las superficies mucosas de un individuo anfitrión, también llamado hospedador. Cada individuo humano alberga unos 100 billones de bacterias de unas 400 especies distintas1,2. En el jugo gástrico, el contenido de bacterias es relativamente bajo, alrededor de 1.000 bacterias por mililitro, y esto es debido a la acidez del medio. La concentración de bacterias va creciendo a lo largo del intestino delgado, desde 104 bacterias/ml en el duodeno proximal hasta 107 bacterias/ml en el íleon terminal. La motilidad propulsiva del intestino delgado aclara periódicamente las bacterias que proliferan en la luz. En cambio, la población de microorganismos en el colon es mucho mayor, ya que se alcanzan concentraciones de hasta 1011 o 1012 bacterias por mililitro de contenido1. En conjunto, la población viva del colon puede alcanzar un peso variable de 300-600 g, y supone más del 95% de la microbiota del anfitrión.
La gran biodiversidad de especies dentro del ecosistema intestinal facilita la vida y el desarrollo del conjunto, que incluye no sólo a la microbiota, sino también al anfitrión humano. Para un buen número de especies bacterianas, el conjunto es imprescindible para la vida: los organismos unicelulares precisan de colectividad y biodiversidad para desarrollarse normalmente. Géneros y especies bacterianas diversas utilizan los productos metabólicos generados por otras para su proliferación. El intestino humano es el hábitat natural de esas bacterias, que han evolucionado y se han adaptado a vivir con el hombre desde hace milenios, por lo que muchas de ellas no proliferan espontáneamente fuera de ese hábitat.
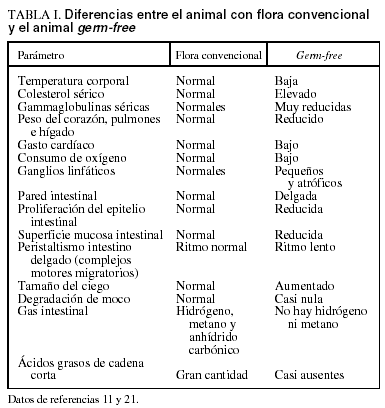
Se habla de simbiosis cuando la relación entre dos o más especies vivas conlleva beneficios para al menos una de ellas, sin que exista perjuicio para ninguna de las otras3. Para el individuo anfitrión u hospedador, la presencia de la microbiota no es imprescindible para la vida, pero sí tiene un impacto importante en su fisiología. Los mamíferos criados en condiciones experimentales de asepsia total y que, por tanto, no adquieren su flora natural, tienen un desarrollo anormal. En la tabla I se recogen las diferencias entre el animal criado en condiciones de asepsia total, germ-free, y el animal que tiene una flora convencional, es decir, adquirida espontáneamente. No conocemos con claridad los mecanismos que dan lugar a cada una de estas diferencias, pero queda patente la gran repercusión anatomofisiológica de la simbiosis entre el hospedador y su flora.
El dinamismo de las relaciones entre seres vivos hace que no haya una frontera definida y estable entre simbiosis y patogenicidad, de modo que el equilibrio puede alterarse y, en determinadas circunstancias, algunos elementos de la flora son causa de enfermedad para el huésped3.
COMPOSICION DE LA FLORA
La flora bacteriana se adquiere inmediatamente después del nacimiento. Inicialmente, diversas géneros de aerobios colonizan el tubo digestivo, sobre todo enterobacterias tipo Escherichia coli y también diversas especies del género Lactobacillus. Éstas consumen el oxígeno del ambiente y, progresivamente, se establece un microsistema en el que hay un predominio abrumador de especies anaerobias obligadas, sobre todo Bacteroides, Clostridia, Eubacteria y Bifidobacteria. A los 2 años de edad, la flora establecida es ya prácticamente definitiva, en tanto que suele ser muy estable a lo largo de la vida del individuo1.
Se ha prestado mucho interés a los acontecimientos que pueden influir la colonización inicial4,5. El recién nacido adquiere la flora de su entorno inmediato. Se han observado diferencias entre niños nacidos por cesárea y niños nacidos por vía vaginal. Hay diferencias en la flora del recién nacido de países pobres y países ricos. La lactancia materna parece desempeñar un papel importante en la transmisión de la flora bacteriana, en contraposición con la nutrición mediante leches artificiales. La madre transfiere sus propias bacterias, a la vez que transmite los elementos de defensa inmunitaria necesarios frente a esos mismos gérmenes a través de la lactancia materna (anticuerpos específicos de tipo IgA, moléculas de inmunidad innata, etc.)6. Dado que el recién nacido tiene una inmunidad muy precaria debido a la inmadurez del sistema y a la ausencia de mecanismos asociados a la memoria inmunitaria, se considera muy importante que la adquisición de bacterias y de los mecanismos de defensa procedan de la misma fuente. Se ha observado que los niños que pasan las primeras noches de vida separados de sus madres tienen una mayor incidencia de alergias. La disparidad entre las bacterias y los elementos de inmunodefensa que adquiere el recién nacido podría desempeñar un papel relevante en la patogenia de algunas enfermedades inmunoinflamatorias de la vida adulta7.
En la flora del adulto predominan los géneros anaerobios. La composición de la flora se ha estudiado tradicionalmente mediante cultivo microbiológico de muestras de heces8 (tabla II). Con los métodos de cultivo pueden reconocerse modificaciones transitorias en la composición de la flora derivadas del uso de antibióticos o en relación con cambios dietéticos, pero son cambios reversibles1. Sin embargo, una elevada proporción de especies bacterianas no son cultivables, de modo que se pueden observar al microscopio pero sus características fenotípicas no han sido descritas9,10. Los métodos de biología molecular ofrecen una tecnología nueva que será muy útil para superar estas limitaciones y avanzar en nuestros conocimientos sobre la flora. Estudios recientes basados en el análisis del genoma bacteriano han identificado una gran proporción de cepas bacterianas que no habían sido descritas nunca y, además, se sugiere que cada individuo alberga cepas genéticamente únicas y distintas de las de otros individuos10,11. En pocos años, la biología molecular proporcionará métodos fiables para la identificación y cuantificación de bacterias, y probablemente obtendremos información nueva y mucho más completa sobre la composición de la flora12 (tabla III).
FUNCIONES DE LA FLORA
Se distinguen tres funciones primarias de la microflora intestinal: a) funciones de nutrición y metabolismo, como resultado de la actividad bioquímica de la flora; b) funciones de protección, previniendo la invasión de microorganismos patógenos, y c) funciones tróficas sobre la proliferación y diferenciación del epitelio intestinal, y sobre el desarrollo y modulación del sistema inmunológico (tabla IV).
La colonización de la luz del colon aporta un gran número de genes, que codifican proteínas y enzimas diversas, y proporcionan recursos bioquímicos que no están presentes en el genoma humano. En su conjunto, las bacterias del colon constituyen un órgano metabólico, similar al hígado, donde las enzimas bacterianas operan sobre sustratos de la luz intestinal y generan una gran diversidad de productos. La principal función metabólica de la flora es la fermentación de los residuos de la dieta no digeribles y del moco producido por el epitelio intestinal. Se recupera energía metabólica y se sintetizan algunas vitaminas13,14. La fermentación de hidratos de carbono puede favorecer la absorción de iones en el ciego, especialmente de calcio, como se comenta en el artículo de Bongers y Van den Heuvel publicado en este mismo número de la Revista. Sabemos que la fermentación de los hidratos de carbono da lugar a la generación de ácidos grasos de cadena corta que tienen efectos tróficos sobre el epitelio intestinal13. La producción de ácido butírico constituye la principal fuente de energía para el epitelio del colon. La producción de ácido acético y propiónico interviene en la regulación del metabolismo hepático de la glucosa, reduce la glucemia posprandial y la respuesta insulínica. Este mecanismo parece favorecer la sensibilidad celular a la insulina15 y podría prevenir el desarrollo de insulinorresistencia y de diabetes mellitus tipo 2.
La flora residente en el tubo digestivo protege de la invasión de microorganismos patógenos por el llamado «efecto barrera». Esta propiedad de la flora es muy relevante para la prevención de enfermedades infecciosas en el huésped. Hay una resistencia a la colonización por bacterias exógenas y también se impide el sobrecrecimiento de especies oportunistas que residen en el colon pero cuyo crecimiento está controlado por el equilibrio con otras especies. Así, por ejemplo, el uso de determinados antibióticos puede alterar el ecosistema y favorecer el predominio de especies subdominantes, como Clostridium difficile, asociado a una enfermedad grave como la colitis seudomembranosa.
El efecto barrera se debe a que la flora residente ocupa los nichos ecológicos accesibles y administra, consume y agota todos los recursos. Por ejemplo, se ha observado que Bacteroides thetaiotaomicron consume fucosa producida por el epitelio del anfitrión pero, además, puede controlar la expresión de genes en las células del epitelio y regular la producción de fucosa. Con ello se evita la sobreproducción de este recurso, que podría ser utilizado por otras bacterias patógenas o al menos oportunistas16. Además, las bacterias pueden inhibir el crecimiento de otras bacterias mediante la producción de bacteriocinas, que son sustancias naturales con efecto antimicrobiano17,18. Numerosas especies del tracto gastrointestinal son capaces de producir bacteriocinas. Estas sustancias son sensibles a las proteasas del tracto digestivo, por lo que el individuo anfitrión puede controlar su producción.
La flora microbiana del tubo digestivo tiene importantes funciones sobre la proliferación y diferenciación del epitelio intestinal. Los animales criados en medio germ-free presentan un bajo grado de replicación del epitelio colónico19. Además, los experimentos con animales monoasociados con una bacteria demuestran cómo algunas cepas influyen en la diferenciación de las células epiteliales20. Las funciones tróficas sobre el epitelio pueden ser importantes para estudiar el papel de la flora en la patogenia del cáncer colorrectal.
DESARROLLO Y MADURACION DEL SISTEMA INMUNOLOGICO
Los mamíferos criados en condiciones experimentales de asepsia total no desarrollan su inmunidad normalmente21. Tienen una deficiencia de inmunoglobulinas, tanto en la luz intestinal como en la sangre periférica. Está claro que el sistema inmunológico madura alrededor del tubo digestivo, que es la gran superficie de contacto con el mundo exterior. En un individuo humano adulto, el 80-85% de las células inmunocompetentes se localiza en la mucosa del tubo digestivo22. Existen millones de interacciones entre las bacterias, el epitelio y el tejido inmunológico subyacente, que poco a poco van programando y modulando los recursos de un sistema de defensa muy potente, muy complejo y muy completo19,23. Por ejemplo, la falta de maduración del sistema inmunológico se detecta también porque en los animales germ-free no se desarrolla normalmente el fenómeno de tolerancia. La exposición a antígenos a través de la vía digestiva induce normalmente tolerancia a esos antígenos. Esta propiedad del sistema inmunológico de las mucosas no se da, o aparece de modo deficiente, en animales criados en condiciones germ-free24. La Dra. Borruel desarrolla ampliamente este tema en otro capítulo de este número de la Revista.
LA FLORA COMO CAUSA DE ENFERMEDADES
Algunos elementos de la flora o sus actividades pueden ser causa de enfermedades para el huésped en determinadas circunstancias2. Se llama translocación bacteriana al paso de bacterias viables a través del epitelio de la mucosa gastrointestinal25. Después de cruzar la barrera, las bacterias pueden migrar a través de la linfa y alcanzar localizaciones extraintestinales, como los ganglios mesentéricos, el hígado o el bazo. Si las bacterias consiguen diseminarse a través del torrente sanguíneo en suficiente cantidad, pueden ser causa de trastornos muy graves, como sepsis, fallo multiorgánico y muerte. Soriano y Guarner describen, en otro capítulo de este Suplemento, los cuadros clínicos asociados a translocación bacteriana y las principales causas de esta complicación y revisan las alternativas terapéuticas. Otra enfermedad relacionada con la disfunción de la flora es la diarrea asociada al uso de antibióticos. El sobrecrecimiento de algunas especies, como Clostridium difficile, puede ser origen de cuadros graves, como la colitis seudomembranosa26.
En los últimos años se está prestando especial atención a la posible relación de la flora con las disfunciones del sistema inmunitario27. En las sociedades desarrolladas, la incidencia de enfermedades infecciosas ha disminuido muy notablemente durante la segunda mitad del siglo xx, y esta observación es válida tanto para las enfermedades de etiología bacteriana (tuberculosis, fiebre reumática, tifus, brucelosis) como para las enfermedades de origen viral (hepatitis A, sarampión, parotiditis). En paralelo, la incidencia de alergias y de algunas enfermedades con componente autoinmune, como la esclerosis múltiple, la diabetes mellitus tipo 1 y las enfermedades inflamatorias intestinales (enfermedad de Crohn y colitis ulcerosa), ha crecido de modo importante. Aunque estas enfermedades tienen un componente genético, es evidente que la contribución de factores ambientales debe desempeñar un papel muy importante en el cambio de tendencias a tan corto plazo. La hipótesis de la higiene excesiva sugiere que la falta de exposición a agentes bacterianos desde edades tempranas de la vida podría estar en la base de esta creciente tendencia a la aparición de disfunciones del sistema inmunológico, incluyendo las alergias, la enfermedad de Crohn, la diabetes mellitus tipo 1, la esclerosis múltiple y los linfomas no hodgkinianos27.
En el caso de las enfermedades inflamatorias del intestino, muchos datos clínicos y experimentales sugieren que la inflamación intestinal se debe a una respuesta exacerbada frente a elementos de la flora autóloga. La derivación del contenido fecal o la esterilización de la luz colónica consiguen una importante remisión inflamatoria, tanto en modelos experimentales como en estudios de intervención en pacientes28-31. Se ha demostrado que existe una sensibilización del sistema inmunológico frente a la propia flora en pacientes con enfermedad de Crohn o colitis ulcerosa, en contraste con la población control32,33. Es muy interesante el hecho de que, in vitro, algunos elementos bacterianos pueden inducir mecanismos antiinflamatorios en el tejido intestinal inflamado de pacientes con enfermedad de Crohn34. Si se consiguen in vivo las condiciones adecuadas, la terapia bacteriana podría aportar importantes beneficios al tratamiento de la enfermedad inflamatoria intestinal, como se ha demostrado ya en la «pouchitis»35.
La flora intestinal desmpeña un papel importante en la fisiopatología del cáncer de colon, tal y como se revisa en profundidad en el capítulo de Burns y Rowland dentro de este Suplemento. Desde hace años se reconoce la relación epidemiológica entre dieta y cáncer de colon pero, además, en la última década se han obtenido evidencias que sugieren que la flora intestinal sería el factor ambiental clave por su capacidad de generar sustancias con potencial carcinógeno a partir de los residuos de la dieta. Por otra parte, se han identificado algunas bacterias que inhiben el desarrollo de tumores malignos de colon inducidos experimentalmente mediante carcinógenos químicos. Incluso, algunos estudios clínicos en voluntarios han demostrado la eficacia de una cepa de bifidobacterias para reducir actividades enzimáticas en las heces que se relacionan con la generación de carcinógenos36. Es probable, por tanto, que el uso de bacterias beneficiosas ocupe un lugar importante en la prevención del cáncer de colon, especialmente en los grupos de personas que tienen factores de riesgo asociado a cáncer de colon (poliposis, historia familiar, etc.).
PROBIOTICOS Y PREBIOTICOS
Numerosas evidencias científicas han demostrado que determinadas cepas bacterianas pueden aportar beneficios concretos a la salud37. Con ello se ha introducido un nuevo concepto: los probióticos son microorganismos vivos que, ingeridos en cantidades adecuadas, producen efectos beneficiosos para la salud, que se añaden a su valor puramente nutricional38. Existe una amplia documentación sobre el uso de numerosas cepas bacterianas para inducir efectos beneficiosos en modelos animales, y se abre la perspectiva de identificar sus aplicaciones en la promoción de la salud humana. Otro concepto que emerge es el de prebiótico39. Los prebióticos son ingredientes de la comida no digeribles que promueven selectivamente el crecimiento y la actividad de un número limitado de especies bacterianas. De manera característica, los prebióticos son hidratos de carbono no digeribles que, después de su tránsito por el intestino delgado, llegan al colon prácticamente sin modificación alguna. Las bacterias de la flora autóctona que poseen las enzimas metabólicas adecuadas para consumir estos hidratos de carbono tienen la oportunidad de proliferar de modo selectivo gracias al aporte de energía específico que consiguen de dichos sustratos. El concepto es altamente atractivo, y se han identificado diversas sustancias que favorecen la proliferación de lactobacilos o bifidobacterias. La Dra. Sastre estudia en profundidad las posibilidades de este concepto en otro artículo de este suplemento.
La eficacia de los probióticos y prebióticos para promover aspectos concretos de la salud humana debe demostrarse en estudios controlados. En el caso de los probióticos, cada estudio se basa en una cepa bacteriana concreta y sus resultados no se deben extrapolar a otras cepas. En el caso de los prebióticos, además, es muy importante comprobar que promueven el crecimiento de especies bacterianas consideradas beneficiosas para el organismo.
Un importante número de estudios clínicos ha demostrado la utilidad de varios probióticos en la prevención y el tratamiento de las diarreas. Los trabajos publicados se refieren sobre todo a diarreas infantiles por rotavirus, que pueden prevenirse o incluso tratarse con probióticos40,41, pero también se han publicado datos sobre diarreas agudas causadas por otros agentes infecciosos. Diversos estudios clínicos controlados han demostrado que algunos probióticos pueden prevenir la diarrea asociada al uso de antibióticos42. El artículo de Tojo Sierra, Leis Trabazo y Tojo González de este número de la Revista dedica especial atención a este tema. También está bien demostrada la eficacia de las bacterias vivas del yogur en el tratamiento de los signos y síntomas que acompañan la intolerancia a la lactosa43, que es el tema de la aportación especial a este Suplemento de Labayen y Martínez.
El hecho de que los mamíferos criados en condiciones germ-free presenten elevadas tasas de colesterol en la sangre periférica sugiere que el metabolismo de los lípidos podría estar influido por cambios de la flora. El Dr. Ros ha revisado en profundidad estos aspectos para este Suplemento.
CONCLUSIONES
La flora tiene un impacto importante en la fisiología y patología del individuo anfitrión. Los probióticos y los prebióticos permiten mejorar el equilibrio ecológico de la flora, potenciando sus funciones beneficiosas y controlando sus posibles influencias perjudiciales. Por el momento, se trata de un área que precisa todavía mucha investigación básica y clínica para poder verificar la consistencia del amplio abanico de aplicaciones potenciales que se vislumbran. El advenimiento de nuevas tecnologías de biología molecular para el estudio microbiológico de la flora, y los avances en nuestros conocimientos sobre los mecanismos implicados en la inmunidad intestinal, van a ser, sin duda, decisivos.