El síndrome hepatorrenal (SHR) tipo1 es un fracaso renal funcional secundario a una vasodilatación esplácnica y una intensa vasoconstricción renal en personas con enfermedad hepática avanzada. Es indicación de trasplante hepático por su alta tasa de mortalidad. Se utilizan distintos vasoconstrictores esplácnicos como puente hasta el trasplante, siendo la terlipresina el más estudiado.
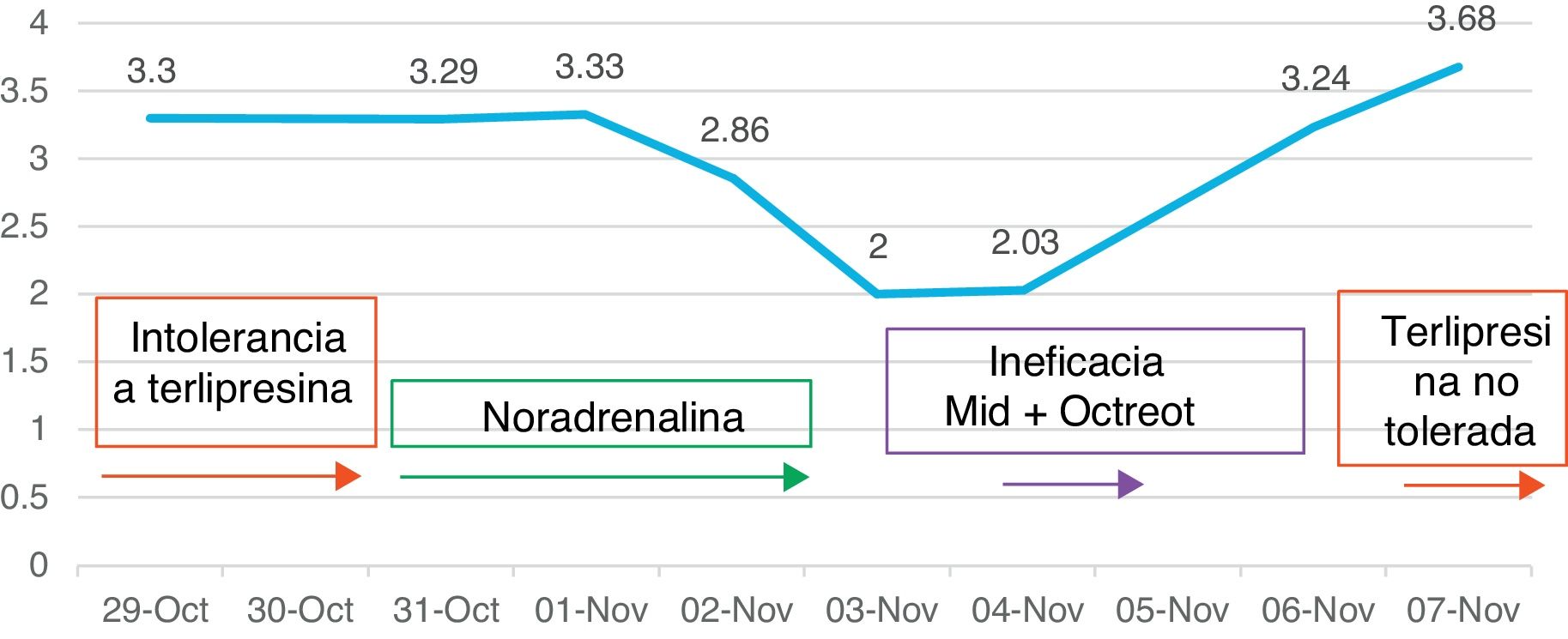
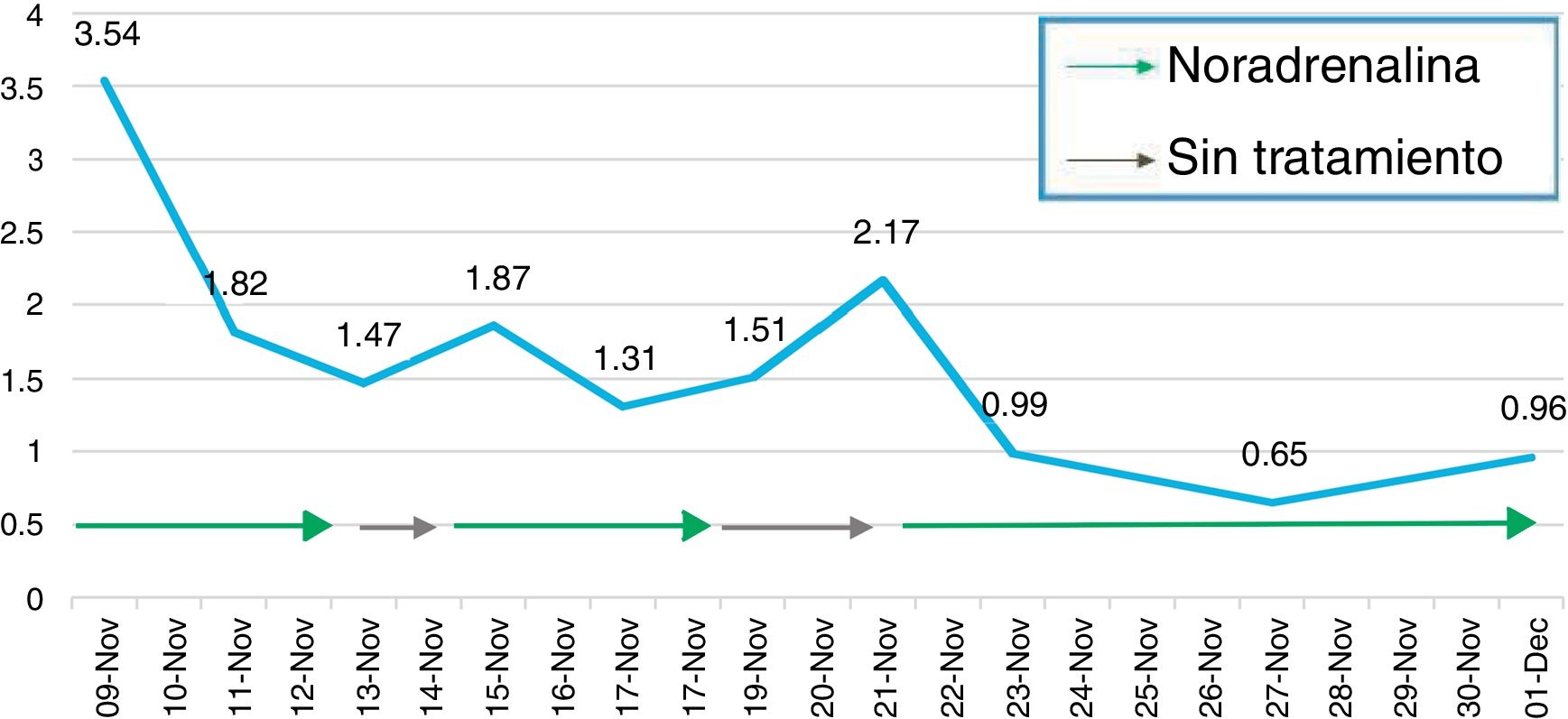
Presentamos el caso de una mujer de 62años con cirrosis hepática de origen alcohólico, que ingresó en octubre de 2014 por ascitis y disfunción renal tras un postoperatorio tórpido de una hernia umbilical (Child-Pugh B9, MELD 25). Tras excluir otras casusas, se diagnosticó de SHR tipo1, con una creatinina de 3,59mg/dl, siendo su valor basal de 0,65mg/dl. El líquido ascítico no tenía datos de peritonitis bacteriana espontánea (PBE). Se inició tratamiento con albúmina intravenosa (i.v.) y terlipresina (1mg cada 4h i.v). La aparición de diarrea y calambres abdominales obligaron a su retirada tras dos intentos en días consecutivos. Posteriormente, con una creatinina de 3,29mg/dl, se inició tratamiento bajo monitorización con albúmina (1g/kg el primer día, posteriormente 40g cada 2h) y noradrenalina i.v. en perfusión continua. Se inició a 0,3mg/h (0,1mcg/kg/min) y se ajustó en función de la presión arterial y la diuresis, con el objetivo de alcanzar un aumento de la presión arterial media de al menos 10mmHg, para lo que precisó una dosis máxima de 0,9mg/h. La repuesta fue favorable y a los 3días, tras un descenso de creatinina del 36% (2,0mg/dl), se retiró la perfusión y se inició midodrina oral (7,5mg cada 8h) y octreotida subcutánea (100mcg cada 8h) con albúmina, en un intento de que pudiese continuar el tratamiento de forma ambulatoria. Sin embargo, se suspendieron por ineficacia 3días más tarde (creatinina 3,24mg/dl). Se inició una vez más tratamiento con terlipresina y fue retirada de nuevo por intolerancia (fig. 1). Se reinició entonces la noradrenalina, el único tratamiento que había mostrado buena tolerabilidad y eficacia. Fue retirada por respuesta completa a los 4días (creatinina<1,5mg/dl), sin efectos secundarios, y reiniciada posteriormente hasta en dos ocasiones más por recaída, durante 5 y 10 días, hasta alcanzar un valor de creatinina de 0,96mg/dl (fig. 2). A los 10 días de ser suspendida por última vez, fue dada de alta con una creatinina de 0,70mg/dl. Dos meses más tarde se realizó el trasplante hepático.
El SHR es la tercera causa de deterioro de la función renal en pacientes con cirrosis y ascitis (20%), por detrás del fracaso renal prerrenal (48%) y la necrosis tubular aguda (32%)1. En el SHR tipo1 este deterioro progresa rápidamente, generalmente tras un factor precipitante, que en nuestro caso fue el tórpido postoperatorio de la hernia umbilical. Fisiopatológicamente, contribuyen a su desarrollo la vasodilatación esplácnica, la activación de sistemas vasoconstrictores compensadores, y el deterioro de la función cardiaca en los pacientes cirróticos. El tratamiento de elección es el trasplante hepático por su alta tasa de mortalidad. Los vasoconstrictores esplácnicos aumentan el número de pacientes que sobreviven hasta el trasplante y mejoran el pronóstico tras el mismo2. En Europa el vasoconstrictor más utilizado es la terlipresina. Su eficacia se ha comprobado mediante estudios controlados con placebo3. Sin embargo, no está disponible en muchos países. La diarrea y los calambres abdominales son, entre otros, efectos secundarios frecuentemente descritos que dificultan su tolerabilidad. Actualmente, sin embargo, existe un estudio controlado publicado en 2016 en el que la terlipresina en infusión continua ha mostrado una mejor tolerancia a dosis menores de la requerida en bolos4.
Los alfa-adrenérgicos (noradrenalina, midodrina) constituyen un tratamiento alternativo si la terlipresina no está disponible o en casos como este, por intolerancia o ineficacia. La noradrenalina está disponible a nivel mundial y es más económica que la terlipresina. Su eficacia en SHR tipo1 fue estudiada por primera vez en 2002. Se han realizado tres estudios que comparan la eficacia de la noradrenalina con la terlipresina en el SHR tipo1 y uno en el SHR tipo2, sin que ninguna estrategia se haya mostrado superior5-8. No se dispone de estudios controlados sin vasoconstrictor que evalúen la eficacia de la noradrenalina. Esta se ha relacionado con menos efectos adversos, principalmente por la frecuencia con que los tratados con terlipresina padecen síntomas abdominales5,6. A nivel cardiovascular se han mostrado igualmente seguros. Los pacientes tratados con noradrenalina parecen presentar menor disminución en la puntuación MELD que los tratados con terlipresina, por un supuesto empeoramiento de la función hepática al disminuir el flujo sanguíneo hepático, sin que se haya demostrado una isquemia hepática significativa6.
En todos los estudios se hace referencia al mayor coste de la terlipresina9. Solo en uno se ha mostrado un menor coste de esta estrategia, al considerar no solo el precio del fármaco sino también el coste asociado a la estancia en unidades especializadas que requiere la noradrenalina10.
En conclusión, la noradrenalina es una alternativa eficaz y segura en el tratamiento del SHR tipo1, con menos efectos adversos y mayor disponibilidad que la terlipresina. Hacen falta más estudios para aclarar si el coste añadido que supone su administración en unidades de cuidados intensivos hace que esta estrategia sea la más coste-efectiva.