La presencia de linfadenomegalias abdominales (LAMA) en pacientes con hepatopatía crónica de diversas etiologías, en ausencia de enfermedades malignas asociadas, se ha demostrado ecográficamente por diversos autores1-3. Este hallazgo se asocia, fundamentalmente, con hepatopatías crónicas por el virus de la hepatitis C (VHC), y se atribuye por algunos autores3 a la replicación viral en el hígado y la consiguiente respuesta inflamatoria inmunomediada del huésped, mientras que para otros4 estaría causado por inflamación y necrosis intrahepática con el subsiguiente drenaje hacia los vasos linfáticos. El objetivo de este estudio, realizado en pacientes diagnosticados mediante biopsia hepática de hepatopatía crónica, ha sido intentar relacionar este hallazgo con diversos aspectos de la enfermedad, ya que su relación con las características de la hepatopatía no ha sido claramente establecida, aunque se ha intentado determinar si existe relación fundamentalmente con la viremia en pacientes con infección por el VHC3,5 y con la gravedad de la lesión histológica3,4.
PACIENTES Y MÉTODO
En este estudio se incluyó aquellos pacientes consecutivos a los que se practicó una biopsia hepática entre enero y julio de 1999 por sospecha de hepatopatía crónica (alanina aminotransferasa dos veces el límite superior de la normalidad durante más de 6 meses).
Se excluyó a aquellos pacientes en los que se sospechaba una enfermedad maligna asociada (mediante criterios clínicos, de laboratorio y de imagen), pacientes con anticuerpos frente al VIH positivos, los que habían recibido tratamiento previo para su hepatopatía y aquellos con consumo de fármacos potencialmente hepatotóxicos.
En todos los pacientes se determinaron, utilizando kits comercialmente disponibles, los siguientes parámetros bioquímicos y hematológicos: aspartato aminotransferasa, alanina aminotransferasa, gammaglutamil transferasa, fosfatasa alcalina, albúmina, gammaglobulina, bilirrubina total, glucosa, colesterol, triglicéridos, ferritina, índice de Quick y plaquetas.
Los anticuerpos frente al VHC se determinaron utilizando ELISA de segunda generación y, cuando fueron positivos, se confirmaron con RIBA II. En los pacientes con anticuerpos frente al VHC positivos se obtuvieron muestras para detección y cuantificación del ARN del VHC, que se detectó mediante transcripción inversa, y la reacción de amplificación se realizó con la enzima rTth (ADN-polimerasa termoestable de Thermus thermophilus) y utilizando los iniciadores o primers biotinilados (KY78/KY80). La cuantificación del ARN del VHC se realizó con Amplicor HCV Monitor kit (Roche Diagnostic Systems, Branchburg, NJ, EE.UU.) siguiendo las instrucciones del fabricante. La sensibilidad o límite de detección de la prueba Amplicor HCV Monitor es de 2.000 copias o 600 U de ARN del VHC por ml. A todos los pacientes se realizó serología del virus de la hepatitis B (VHB) y del virus delta si estaba indicado.
En aquellos pacientes con serología viral negativa y sin antecedentes de etilismo crónico, se determinaron de forma progresiva los anticuerpos antinucleares, antimúsculo liso, antimicrosomas hepáticos y renales (del inglés, antiliver-kidney microsomal) y antimitocondriales, así como el índice de saturación de transferrina, las hormonas tiroideas (hormona estimuladora del tiroides [TSH] y tiroxina [T4]), las porfirinas en orina, la ceruloplasmina, la alfa-1 antitripsina y los anticuerpos antigliadina y antiendomisio.
Se practicó biopsia hepática bajo control ecográfico con posterior fijación en parafina y examen tras tinción con hematoxilina-eosina y tinción de Perls. Todas las biopsias fueron revisadas por el mismo anatomopatólogo, que desconocía los hallazgos de la ecografía. Las muestras de biopsia se clasificaron según grado (0-4) y estadio (0-4) mediante la clasificación de Scheuer6 y fueron evaluadas semicuantitativamente mediante el índice histológico de actividad (IAH) descrito por Knodell, según la modificación de McSween7. El mismo día de la biopsia se realizó una ecografía de hemiabdomen superior tras 6 h de ayunas, utilizando una sonda convex de 3,5 Hz (equipo Toshiba, Sonolayer SSH-140 A). Se estudió hígado, el retroperitoneo, el bazo y la cavidad peritoneal, en decúbito supino y oblicuo izquierdo, por vía abdominal e intercostal. Se valoró la presencia de linfadenomegalias, según los criterios de Cassani5 en las siguientes localizaciones: ligamento hepatoduodenal (hilio hepático, región periportal), celíacas (frente a la arteria hepática cerca de su origen en el tronco celíaco), peripancreáticas (en contacto estrecho con la cara anterior del páncreas, principalmente de su cuerpo) y retroperitoneales (alrededor de vasos abdominales profundos; por ejemplo, vena cava y aorta). En todos los pacientes se describió el número y tamaño de las linfadenomegalias en cada una de las localizaciones evaluadas.
Se realizó un análisis descriptivo de la base de datos y posteriormente un análisis bivariante utilizando la prueba de la t de Student para variables cuantitativas continuas y la de la *2 para variables categóricas. Los valores de las diferentes variables cuantitativas se expresan como la media y su desviación estándar (DE); el programa informático utilizado fue el SPSS 6.0, y el nivel de significación utilizado fue el 5%.
RESULTADOS
En el período de estudio se indicó la biopsia hepática en 50 pacientes, de los cuales cuatro fueron excluidos por ausencia de signos histológicos de hepatopatía crónica en la biopsia hepática y dos por inadecuada visualización ecográfica de las adenopatías debido a la presencia de abundante gas intestinal. En la tabla I se describen los datos demográficos y la etiología de la hepatopatía de los 44 pacientes finalmente incluidos en el estudio.
El diagnóstico final fue de hepatopatía crónica por VHC en 35 (79,5%) pacientes, hepatopatía crónica por VHB en tres (6,8%), hepatopatía alcohólica en dos (4,5%), esteatohepatitis no alcohólica en otros dos (4,5%) y hepatopatía criptogenética en dos más (4,5%). En todos los pacientes con anticuerpos frente al VHC, el ARN del VHC fue positivo, y su cuantificación puso de manifiesto unos valores medios (DE) de 2.181.370 (4.140.445) copias/ml; límites, 13.900-21.700.000. El estudio histológico reveló la presencia de cirrosis hepática en 8 pacientes.
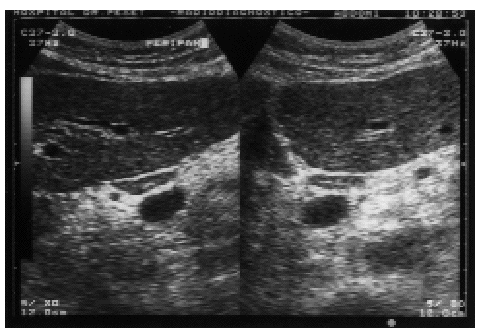
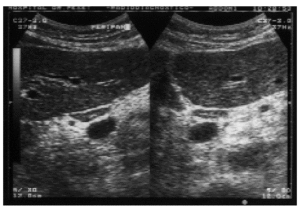
Detección de LAMA mediante ecografía en pacientes con hepatopatía crónica (fig. 1)
Fig. 1. Planos longitudinal y transversal oblicuo, realizados en la zona subcostal. Se aprecia una imagen hipoecogénica, ovalada, con un centro ecogénico correspondiente al hilio ganglionar, localizada en la zona peripancreática.
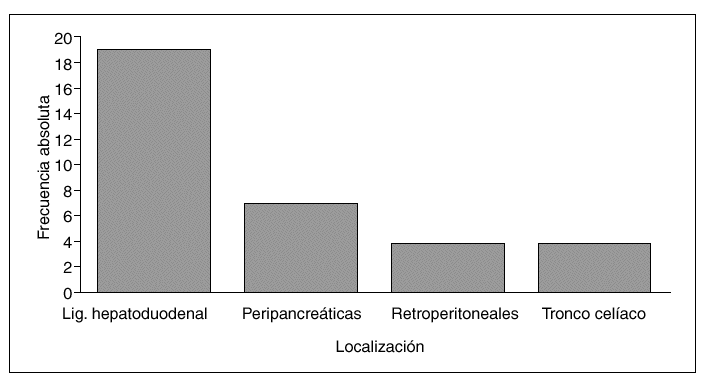
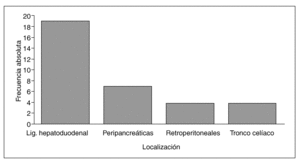
El estudio ecográfico objetivó la presencia de LAMA en 26 (59,1%) pacientes, de los cuales fue única en 15 (57,7%), dos en ocho (30,8%), tres en dos (7,7%) y cinco en uno (3,8%). La localización más frecuente fue el ligamento hepatoduodenal (43,2%) (fig. 2) y el tamaño osciló entre 11 y 25 mm. La etiología de la hepatopatía crónica fue el VHC en 24 pacientes (92,3%), la esteatohepatitis no alcohólica en un paciente y la hepatopatía alcohólica en otro paciente.
Fig. 2. Número de linfadenomegalias abdominales en cada una de las localizaciones valoradas en los pacientes del estudio.
Relación entre la presencia de LAMA y la viremia en pacientes con hepatopatía crónica por VHC
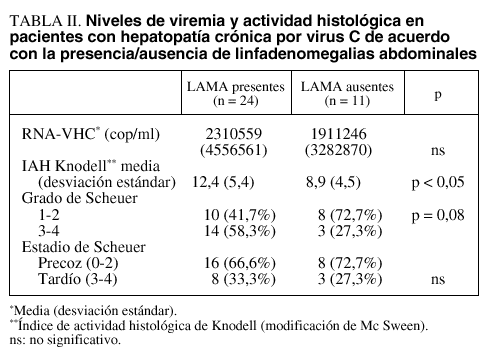
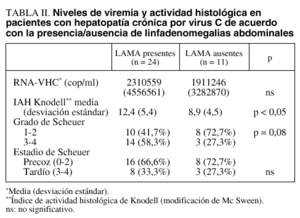
En los 24 pacientes con hepatopatía crónica por VHC en los que se detectó la presencia de LAMA, el número más frecuente de éstas fue de uno o dos (87,5%). Las localizaciones fueron: el ligamento hepatoduodenal en 18 pacientes (75%), seguida de la región peripancreática en seis (25%), el retroperitoneo en cuatro (16,7%) y el tronco celíaco en otros cuatro (16,7%). No se encontraron diferencias significativas de los valores séricos medios (DE) de ARN del VHC en los pacientes con presencia de LAMA (2.310.599 [4.556.561] copias/ml) con respecto a aquellos en los que no se detectaron (1.911.246 [3.282.870] copias/ml) (tabla II).
Relación entre la presencia de LAMA y el índice de actividad histológica en pacientes con hepatopatía crónica por VHC
En 6 de los 35 pacientes (17,1%) existió una cirrosis hepática; en todos ellos se objetivaron LAMA en la ecografía. Hubo diferencia estadísticamente significativa respecto a la puntuación del índice de Knodell, que fue mayor en los pacientes con LAMA que en aquellos sin ellas (12,4 ± 5,4 frente a 8,9 ± 4,5; p < 0,05, intervalo de confianza [IC] del 90%). Al aplicar la clasificación de Scheuer, el grado fue mayor en pacientes con LAMA, con diferencias próximas a la significación estadística (p = 0,08), pero no hubo diferencias respecto al estadio (tabla II).
Relación entre la presencia de LAMA y los datos demográficos y analíticos en pacientes con hepatopatía crónica por VHC
Al comparar a los pacientes según la presencia o no de LAMA no hubo diferencias significativas en cuanto a la edad, el sexo ni los parámetros bioquímicos.
DISCUSIÓN
La capacidad resolutiva de la ultrasonografía para detectar pequeñas estructuras anatómicas ha mejorado de forma considerable en los últimos años. En ausencia de enfermedad maligna asociada, los procesos inflamatorios de órganos pueden producir una hiperplasia de los nódulos linfáticos regionales, y éstos pueden ser detectados mediante ecografía. Los ganglios linfáticos normales no pueden visualizarse mediante ecografía, ya que su ecogenicidad es similar a la grasa adyacente1. Diversos estudios han demostrado la alta frecuencia de adenopatías en pacientes con hepatopatía crónica de distintas etiologías1-3,8. A menudo, la presencia de LAMA es la única manifestación ecográfica de una enfermedad hepática significativa9,10. En nuestro estudio la etiología de la hepatopatía fue la infección por el VHC en más del 90% de los pacientes, y la prevalencia de LAMA en estos pacientes fue del 68,6%, porcentaje similar al encontrado en otros trabajos (35-100%)2-4. En el nuestro nos hemos centrado en la hepatopatía crónica por el VHC debido a que el pequeño número de pacientes incluidos en el estudio con LAMA y hepatopatía crónica de otras etiologías (2 pacientes) no permite establecer ninguna conclusión.
El significado de este hallazgo y su relación con las características de la hepatopatía crónica por VHC son hechos todavía no bien definidos. Su relación con los valores de viremia en los pacientes con infección por el VHC no ha sido establecido, y la mayoría de los trabajos incluyen a pacientes con anticuerpos frente al VHC positivos sin cuantificación del ARN del VHC. En nuestro estudio no hemos hallado diferencias en estos valores según los pacientes presentaran adenopatías o no en la ecografía. Sin embargo, en un trabajo en el que se valoró tanto la presencia o no de adenopatías como el volumen total de éstas, sí que parecía existir una tendencia positiva entre el volumen y la viremia3. En un estudio en el que se ha incluido a pacientes con anticuerpos frente al VHC positivos pero tanto con ARN del VHC positivo como negativo5, la prevalencia de adenopatías en el segundo grupo fue del 0%, de forma que para estos autores la presencia de adenopatías en pacientes con VHC sería la expresión de un proceso biológico que representaría el sustrato anatómico de la replicación extrahepática del VHC.
Probablemente, el mayor interés estaría en establecer si existe o no una relación con la gravedad de la lesión histológica, pues ello permitiría establecer de forma más precisa qué pacientes se beneficiarían más de la realización de una biopsia hepática. Nosotros no hemos incluido a pacientes con anticuerpos frente al VHC positivos y transaminasas normales, pero es interesante un trabajo realizado en este tipo de pacientes11, en el que la presencia de adenopatías siempre se asoció a alteración hepática histológica, por lo que los autores concluyen que este hallazgo sería indicación de biopsia hepática. En nuestro estudio, en el que en todos los pacientes se producía un aumento de las transaminasas y del ARN del VHC detectable en suero, la presencia de LAMA se asoció de forma significativa con un mayor grado de actividad histológica, tanto aplicando el índice de Knodell como la clasificación de Scheuer, resultado que coincide con los de otros autores3,4. Esto significaría que el hallazgo de LAMA en pacientes con hepatopatía crónica por VHC podría predecir la actividad inflamatoria grave, aunque por el pequeño tamaño de la muestra, para su confirmación, deben realizarse estudios con mayor número de enfermos. Es de destacar entre nuestros resultados que en todos los pacientes con cirrosis hepática se detectó LAMA en la ecografía, pero dado el pequeño número de pacientes con cirrosis incluidos en el estudio no se puede concluir que la ausencia de este hallazgo descarte la posibilidad de una cirrosis hepática.
En conclusión, la presencia de linfadenomegalias abdominales detectadas mediante ecografía en pacientes con hepatopatía crónica por el VHC indicaría que estamos ante un paciente con mayor grado de actividad de la lesión histológica.