1) Analizar el perfil sintomático de la enfermedad por reflujo gastroesofágico (ERGE) con manifestaciones típicas (pirosis o regurgitación); 2) comparar los pacientes que no están recibiendo tratamiento con aquéllos en los que persisten los síntomas mientras están con tratamiento; 3) valorar la gravedad según los médicos y los pacientes, y 4) conocer la estrategia diagnóstica y terapéutica aplicada.
MétodosEstudio prospectivo, observacional, transversal, multicéntrico, en condiciones de práctica clínica habitual.
ResultadosSe incluyó a 2.356 pacientes. Los síntomas dispépticos fueron enormemente frecuentes (casi el 90% en ambos grupos estudiados) y los supraesofágicos muy frecuentes (50–60%). Los pacientes con persistencia de síntomas típicos a pesar de tratamiento tenían mayor edad, más síntomas supraesofágicos y mayor gravedad de los síntomas típicos de ERGE, supraesofágicos y dispépticos. Las evaluaciones de pacientes y médicos fueron concordantes, aunque más graves para los primeros. La edad fue factor de riesgo para síntomas supraesofágicos, el sexo femenino para síntomas dispépticos y el índice de masa corporal para mayor gravedad de los síntomas de ERGE. Se indicó endoscopia en aproximadamente el 60% de los pacientes. Se dieron recomendaciones dietéticas en la mayoría de los casos y posturales a más de la mitad; se prescribió inhibidores de la bomba de protones en casi la totalidad y en muchos con asociación de procinéticos o alcalinos.
ConclusionesLos síntomas dispépticos no pueden considerarse independientes de la ERGE, y los síntomas típicos y atípicos se asocian en la mitad de los casos. Los especialistas en aparato digestivo se ciñen bastante a las recomendaciones terapéuticas de las guías de práctica clínica, pero la indicación de procedimientos diagnósticos parece excesiva.
1. To analyze the symptom profile of gastroesophageal reflux disease (GERD) with typical clinical manifestations (heartburn and/or regurgitation); 2. to compare untreated patients with those with persistent symptoms despite treatment; 3. to evaluate severity according to physicians’ and patients’ opinions; and 4. to determine the diagnostic and therapeutic approaches used.
MethodsWe performed a prospective, observational, cross-sectional study under conditions of standard clinical practice.
ResultsA total of 2356 patients were included. Dyspeptic symptoms were highly frequent (close to 90% in both groups) and supraesophageal symptoms were also common (50–60%). Patients with persistent symptoms despite treatment were older, and had more supraesophageal symptoms; in addition, the typical supraesophageal and dyspeptic symptoms of GERD were more severe in these patients. Severity evaluations by patients and doctors were concordant but patients considered severity to be greater. Older age was a risk factor for supraesophageal symptoms, female gender for dyspeptic symptoms and body mass index for greater severity of GERD symptoms. Endoscopy was requested in about 60% of the patients. Diet counseling was advised in most patients and postural recommendations were made in more than half. Proton pump inhibitors were prescribed in almost all patients, and were associated with prokinetics and/or antacids in many patients.
ConclusionsDyspeptic symptoms should not be considered as independent of GERD, and typical and atypical symptoms are associated in 50% of patients. Gastroenterologists follow clinical practice guidelines fairly closely but diagnostic procedures seem to be overindicated.
La enfermedad por reflujo gastroesofágico (ERGE) es muy frecuente en la población general1. La pirosis y la regurgitación se consideran los síntomas típicos de la ERGE, y los presentan cada mes el 25% de los adultos del mundo occidental, cada semana el 12% y a diario el 5%2. En la población española la prevalencia es del 15% (IC del 95%: 13,2–16,2), para la pirosis es del 32% de manera mensual y para la regurgitación es del 22%3. Aunque la ERGE se cataloga como una enfermedad benigna, la persistencia y la intensidad de sus síntomas pueden ocasionar molestias importantes y alterar de forma considerable la calidad de vida; los aspectos laborales, sociales y psicológicos se pueden ver afectados, especialmente cuando los síntomas son graves o aparecen por la noche e interfieren el sueño4–7.
La ERGE se define por la presencia de molestias ocasionadas por los síntomas típicos (pirosis o regurgitación) o también por síntomas atípicos de tipo dispéptico (p. ej.: dolor epigástrico, ardor epigástrico, saciedad precoz, pesadez posprandial, náuseas y vómitos) o supraesofágicos (p. ej.: dolor torácico, asma, tos crónica, disfonía, sensación de globo en el cuello y ronquera)8. La frecuencia con la que se asocian los síntomas atípicos y los supraesofágicos a los síntomas típicos no se ha establecido de manera concreta, pero se sabe que su respuesta terapéutica a la inhibición ácida es inferior que cuando las manifestaciones de la ERGE son las características9,10. De hecho, los síntomas dispépticos (en especial la dispepsia funcional) y la ERGE se han considerado como 2 entidades completamente distintas a pesar de coincidir en muchos pacientes11–13; además, se han publicado estudios en pacientes con dispepsia que demuestran mediante pHmetría una exposición excesiva del esófago al ácido y una buena respuesta al tratamiento antisecretor14. En 2 ensayos clínicos en pacientes con ERGE no erosiva con pirosis y dolor epigástrico asociado se demostró que en el 62% de los casos el tratamiento antisecretor resolvió ambos síntomas y que existía buena asociación en la curación de ambos14. Asimismo, en otros estudios realizados en el Reino Unido, Canadá, EE. UU. y Dinamarca en pacientes que consultaban por dispepsia se comprobó que la pirosis, e incluso la regurgitación, pueden ser síntomas de dispepsia, aunque se desconoce en qué proporción los pacientes presentan estos síntomas de forma concomitante1. De hecho, en los criterios de Roma III se ha incluido el ardor epigástrico como síntoma de dispepsia15.
Si bien es cierto que el tratamiento de la ERGE con inhibidores de la bomba de protones (IBP) es satisfactorio en muchos casos y en la mayoría es capaz de cicatrizar la esofagitis (cuando existe), también lo es que la desaparición completa de los síntomas no es fácil de conseguir16; así, en los pacientes con esofagitis no erosiva la mejoría clínica completa solo se consigue en aproximadamente el 40% de los enfermos17. Por qué unos pacientes tienen una mejor respuesta terapéutica que otros es difícil de saber, pero podría deberse a la asociación de síntomas atípicos o supraesofágicos a los típicos de ERGE (pirosis o regurgitación). Lógicamente, no hay que olvidar otras posibilidades: mayor intensidad del reflujo, tratamiento inapropiado, incumplimiento terapéutico, reflujo no ácido, etc.18,19
Por otra parte, es controvertido si la gravedad de los síntomas de la ERGE puede evaluarse de una manera global y subjetiva o si es necesaria la catalogación y la graduación de cada síntoma mediante escalas20. Tampoco está claro si la valoración de la gravedad que realiza el médico es semejante a como la considera el enfermo21. Por último, a pesar de existir múltiples revisiones y guías de práctica clínica (GPC) sobre la idoneidad en el diagnóstico y el tratamiento de la ERGE, se desconoce cuál es el grado de cumplimiento entre los especialistas de aparato digestivo de nuestro país.
Por lo anteriormente expuesto, los objetivos que nos propusimos para este estudio fueron los siguientes: 1) analizar, en condiciones de práctica clínica habitual, el perfil sintomático de los pacientes que consultaban al especialista de aparato digestivo por síntomas típicos de ERGE (pirosis o regurgitación) y su asociación a síntomas dispépticos y supraesofágicos; 2) comparar las características demográficas y clínicas de los pacientes con ERGE que no están tratados con aquéllos con persistencia de síntomas a pesar de estar con tratamiento; 3) conocer la concordancia entre la estimación subjetiva y la cuantificación específica de la gravedad de los síntomas y la que hay entre las evaluaciones de los pacientes y los médicos, y 4) conocer las estrategias de diagnóstico y tratamiento que emplean los especialistas de aparato digestivo en su práctica clínica en pacientes con ERGE.
Material y métodoSe diseñó un estudio prospectivo, observacional, transversal y multicéntrico para analizar, en condiciones de práctica clínica habitual, el perfil sintomático de los pacientes que consultaban al especialista de aparato digestivo por síntomas típicos de ERGE (pirosis o regurgitación) y su asociación a síntomas dispépticos y supraesofágicos. Los síntomas típicos de ERGE debían ser los predominantes y se diferenciaron 2 grupos de estudio:
- a)
Pacientes que no recibían tratamiento para la ERGE, bien porque fueran casos nuevos o porque aún con diagnóstico previo no habían recibido tratamiento al menos en los 2 últimos meses.
- b)
Pacientes que mientras estaban bajo tratamiento para la ERGE durante al menos 4 semanas consultaran por persistencia de síntomas o se detectaran síntomas típicos al evaluarse en un control clínico programado.
Se registraron los datos sociodemográficos, biométricos y los tratamientos farmacológicos concomitantes. El médico recogió de forma estandarizada los síntomas típicos de ERGE, dispépticos y supraesofágicos al puntuar la frecuencia (0: ausente o menos de 2 días al mes; 1: 2 o más días al mes; 2: al menos una vez a la semana, y 3: más de 3 días a la semana) y la intensidad (0: ausente; 1: no interfiere con las actividades cotidianas; 2: interfiere pero no impide las actividades cotidianas, y 3: impide las actividades cotidianas). Se estimó la gravedad con un índice sintomático, resultado de multiplicar los valores de la frecuencia y la intensidad de cada síntoma (que podía oscilar entre 0 y 9), y el resultado se transformó (al dividirlo por 3) para poder expresarlo en igual magnitud que la frecuencia y la intensidad (0: sin gravedad; 1: leve; 2: moderado, y 3: grave).
Asimismo, se calculó el índice sintomático total expresivo de la gravedad del conjunto de los síntomas típicos de ERGE (sumatorio de los índices sintomáticos de pirosis, regurgitación y pirosis nocturna), de los síntomas dispépticos (sumatorio de los índices sintomáticos de dolor epigástrico, ardor epigástrico, saciedad precoz, pesadez posprandial, náuseas y vómitos) y supraesofágicos (sumatorio de los índices sintomáticos de dolor torácico, asma, tos crónica, disfonía, sensación de globo en el cuello y ronquera). Los valores también se transformaron para expresarse con la misma escala (0–3).
El médico y el paciente hicieron una estimación subjetiva independiente de la gravedad de cada uno de los síntomas mediante una escala visual analógica (EVA) con un recorrido de 0 (ausencia del síntoma) a 100 (síntoma insoportable). La estimación subjetiva de la gravedad total de los síntomas (típicos de ERGE, dispepsia y supraesofágicos) se calculó sumando la puntuación dada a cada síntoma y trasformando el resultado para que se exprese en la misma escala (0–100).
Se recogió la decisión que se tomaba relativa al diagnóstico en cuanto a la indicación de pruebas diagnósticas y al tratamiento (recomendaciones generales y farmacológico).
Análisis estadísticoSe construyó una base de datos dotada de reglas de coherencia interna para garantizar la calidad del registro y la tabulación de los datos (controlar las incoherencias y las incorrecciones en la recogida y la tabulación de los datos, duplicidad en la grabación de pacientes, datos fuera de rango, sospechosos o inconexos).
Se obtuvieron frecuencias de cada una de las variables investigadas de los síntomas para los 2 grupos de estudio y se expresaron los resultados como media aritmética y desviación estándar. Las comparaciones de variables de carácter continuo se realizaron mediante la prueba de la t de Student y, en el caso de no cumplirse la hipótesis de normalidad, mediante la prueba de Mann Whitney Wilcoxon. En el estudio de asociación entre variables de carácter categórico se obtuvo la significación de diferencia mediante la prueba de la Chi-Cuadrado y, en el caso de no cumplirse las condiciones de aplicabilidad de la anterior, mediante la prueba exacta de Fisher. Se mostró la correlación entre variables mediante el coeficiente de correlación de Pearson y, en el caso de no cumplirse la hipótesis de normalidad, mediante el coeficiente de correlación de Spearman. Para evaluar la concordancia entre la evaluación subjetiva del médico y el paciente, se obtuvo el coeficiente de correlación intraclase. Las pruebas de hipótesis solo se consideraron estadísticamente significativas cuando p<0,05.
El Comité Ético de Investigación del Centro Médico Teknon de Barcelona y el Comité Ético del Hospital Universitario La Fe de Valencia aprobaron el proyecto.
ResultadosParticiparon 618 médicos especialistas de aparato digestivo que incluyeron un total de 2.579 pacientes asistidos en régimen ambulatorio en el período comprendido entre julio de 2007 y febrero de 2008. Se excluyó a 223 (8,6%). Los motivos de exclusión fueron edad inferior a 18 años (3 casos), incapacidad para participar (22 casos) y por desviaciones del protocolo con falta de datos (198 casos).
Resultaron válidos para el análisis 2.356 pacientes (91,4%): 1.186 (50,3%) del grupo que no recibía tratamiento y 1.170 (49,7%) del grupo de pacientes con persistencia de síntomas a pesar de estar con tratamiento. No hubo diferencia en la distribución por sexo en los 2 grupos de estudio, con muy ligero predominio de hombres (52,4%) en el grupo sin tratamiento y distribución idéntica (50%) en el grupo con tratamiento. La media de edad del grupo con síntomas persistentes (50,6 años) era significativamente mayor que la del grupo sin tratamiento (45,5 años).
El índice de masa corporal (IMC) fue de 26,3±3,9kg/m2 (límites: 16,7–61,6), sin diferencias entre los 2 grupos. Hubo más proporción de hombres con sobrepeso y obesidad (73%) que mujeres (53%) (p<0,05).
Historia previa de enfermedad por reflujo gastroesofágicoEl tiempo de evolución de los síntomas era mayor (p<0,05) en los pacientes que recibían tratamiento (5,2±6,2 años) que en los que no recibían (3,1±4,7 años), y de estos últimos el 34,6% eran casos de nuevo diagnóstico. De los pacientes con diagnóstico previo de ERGE, éste se había realizado en asistencia primaria en el 22,1 y el 34,2% de los casos que no recibían y recibían tratamiento, respectivamente.
El 41% de los pacientes ya había realizado previamente una o más pruebas diagnósticas instrumentales, y la más utilizada era la endoscopia (el 32% de los casos) seguida de la radiología (12,7%) y, en menor proporción, la pHmetría esofágica ambulatoria de 24h (4,5%). Estaban siendo tratados con IBP el 91,1% de los pacientes con persistencia de síntomas.
Perfil sintomáticoEl 99% de los pacientes sin tratamiento aquejaba pirosis (el 79,5%, pirosis nocturna), el 75,6%, regurgitación y el 74%, ambos. De los pacientes que recibían tratamiento y con persistencia de síntomas, el 97,2% refería presentar pirosis (el 81,3%, pirosis nocturna), el 81,6%, regurgitación y el 78,5%, ambos.
Referían síntomas dispépticos asociados a igual frecuencia los 2 grupos de estudio (el 88,2% de los no tratados y el 88,9% de los tratados). Los síntomas supraesofágicos fueron más frecuentes en los pacientes que recibían tratamiento (59,5%) que en los que no lo recibían (49%) (p<0,05). Fue similar la frecuencia de estreñimiento (el 21,2% en no tratados y el 23,6% en tratados) y de diarrea (el 8,6% en no tratados y el 10,5% en tratados).
En la tabla 1 se refiere la intensidad y la frecuencia recogidos por el médico y el índice sintomático (gravedad) calculado para los síntomas típicos de ERGE en los 2 grupos de estudio. El índice sintomático total de los síntomas típicos de ERGE, dispépticos y supraesofágicos fue significativamente mayor en el grupo de pacientes tratados (tabla 2).
Cuantificación de los síntomas típicos de enfermedad por reflujo gastroesofágico según el médico
| Sin tratamiento | Con tratamiento | |||||
| Síntoma | Intensidad | Frecuencia | IS (gravedad) | Intensidad | Frecuencia | IS (gravedad) |
| Pirosis | 1,9±0,7 | 2,3±0,7 | 1,5±0,8 | 1,9±0,8 | 2,2±0,8 | 1,5±0,9 |
| Pirosis nocturna | 1,4±1,0 | 1,5±1,0 | 0,9±0,9 | 1,4±0,9 | 1,5±1,0 | 1,0±0,9 |
| Regurgitación | 1,2±0,9 | 1,3±1,0 | 0,8±0,8 | 1,4±0,9 | 1,6±1,0 | 1,0±0,9 |
IS: índice sintomático.
En la estimación subjetiva de la gravedad de los síntomas, las puntuaciones otorgadas por los pacientes fueron cuantitativamente mayores en todos los síntomas en el grupo que recibía tratamiento, pero sólo la regurgitación alcanzó diferencia estadística significativa (p<0,05). Las puntuaciones de los médicos también fueron mayores para el grupo tratado y, en general, con valores más bajos que los pacientes. El grado de concordancia entre las puntuaciones de los médicos y los pacientes fue, en general, bueno en la valoración del total de síntomas de ERGE, dispépticos y supraesofágicos y el estreñimiento y fue moderado en la valoración independiente de los síntomas típicos de ERGE y de la diarrea (tabla 3).
Cuantificación subjetiva de la gravedad de los síntomas estimada por los pacientes y por los médicos mediante la escala visual analógica (0–100)
| Sin tratamiento | Con tratamiento | |||||
| Síntomas | Paciente | Médico | CCI | Paciente | Médico | CCI |
| Pirosis | 55,3±26,4 | 55,9±21,4 | 0,64 | 56,0±27,4 | 55,9±24,0 | 0,69 |
| Regurgitación | 49,2±27,7 | 37,9±27,1 | 0,49 | 52,6±28,3 | 43,7±28,1 | 0,56 |
| Pirosis nocturna | 42,5±29,9 | 40,5±27,9 | 0,69 | 45,6±30,0 | 42,9±28,1 | 0,69 |
| Diarrea | 6,3±14,4 | 5,2±11,5 | 0,71 | 7,0±15,8 | 5,6±11,4 | 0,60 |
| Estreñimiento | 12,4±22,4 | 10,2±18,2 | 0,76 | 13,5±23,1 | 10,7±18,7 | 0,74 |
| Total de síntomas típicos de ERGE | 49,0±24,0 | 44,8±20,8 | 0,68 | 51,5±24,8 | 47,7±22,3 | 0,72 |
| Total de síntomas dispépticos | 22,9±17,3 | 20,7±15,8 | 0,79 | 23,5±17,1 | 26,4±19,5 | 0,81 |
| Total de síntomas supraesofágicos | 8,2±11,0 | 7,9±10,4 | 0,80 | 10,2±13,2 | 9,3±11,4 | 0,80 |
CCI: coeficiente de correlación intraclase; ERGE: enfermedad por reflujo gastroesofágico.
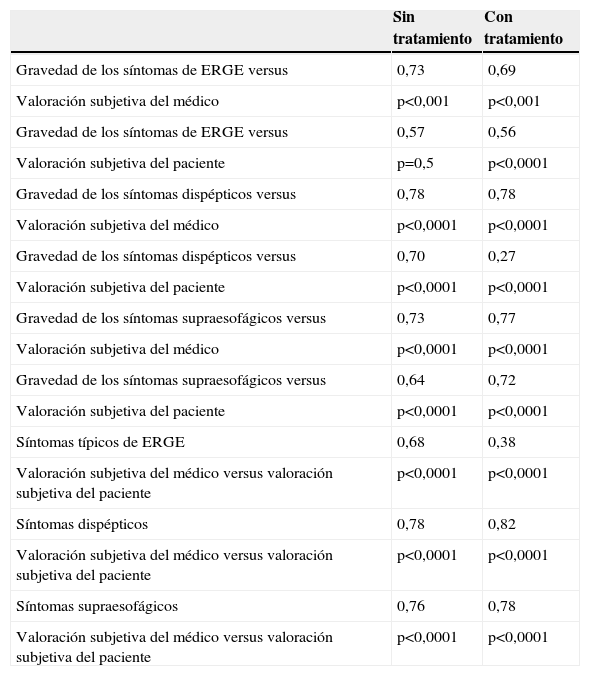
Los valores de correlación fueron buenos en general entre la gravedad de los síntomas típicos de reflujo gastroesofágico, dispépticos y supraesofágicos calculada por medio del índice sintomático y la estimación subjetiva realizada por el médico y el paciente mediante la escala EVA. Asimismo, se encontró buena correlación entre las estimaciones de gravedad realizadas por el médico y el paciente para esos síntomas con la escala EVA (tabla 4).
Correlación entre la gravedad calculada para los síntomas y las valoraciones subjetivas realizadas por el médico y el paciente
| Sin tratamiento | Con tratamiento | |
| Gravedad de los síntomas de ERGE versus | 0,73 | 0,69 |
| Valoración subjetiva del médico | p<0,001 | p<0,001 |
| Gravedad de los síntomas de ERGE versus | 0,57 | 0,56 |
| Valoración subjetiva del paciente | p=0,5 | p<0,0001 |
| Gravedad de los síntomas dispépticos versus | 0,78 | 0,78 |
| Valoración subjetiva del médico | p<0,0001 | p<0,0001 |
| Gravedad de los síntomas dispépticos versus | 0,70 | 0,27 |
| Valoración subjetiva del paciente | p<0,0001 | p<0,0001 |
| Gravedad de los síntomas supraesofágicos versus | 0,73 | 0,77 |
| Valoración subjetiva del médico | p<0,0001 | p<0,0001 |
| Gravedad de los síntomas supraesofágicos versus | 0,64 | 0,72 |
| Valoración subjetiva del paciente | p<0,0001 | p<0,0001 |
| Síntomas típicos de ERGE | 0,68 | 0,38 |
| Valoración subjetiva del médico versus valoración subjetiva del paciente | p<0,0001 | p<0,0001 |
| Síntomas dispépticos | 0,78 | 0,82 |
| Valoración subjetiva del médico versus valoración subjetiva del paciente | p<0,0001 | p<0,0001 |
| Síntomas supraesofágicos | 0,76 | 0,78 |
| Valoración subjetiva del médico versus valoración subjetiva del paciente | p<0,0001 | p<0,0001 |
ERGE: enfermedad por reflujo gastroesofágico.
El tratamiento concomitante con AINE era similar en ambos grupos de estudio (el 13,2% en el grupo no tratado y el 13,3% en el grupo tratado). Era mayor en el grupo de pacientes bajo tratamiento de la ERGE la asociación de antiagregantes plaquetarios (el 4 versus el 7,9%; p<0,05), antihipertensivos (el 17,6 versus el 26,2%; p<0,05), psicofármacos (el 14,8 versus el 20,5%; p<0,05) y bifosfonatos (el 1,6 versus el 3,2; p<0,05).
Factores de riesgoLa edad no tuvo influencia en la presencia y la gravedad de los síntomas típicos de ERGE ni en los dispépticos. Por el contrario, a mayor edad, se observó más presencia de pirosis nocturna (p<0,05) y de síntomas supraesofágicos (p<0,05) en el grupo no tratado y sólo de síntomas supraesofágicos (p<0,05) en el grupo tratado con persistencia de síntomas.
No se encontraron diferencias en relación con el sexo en la presencia, la gravedad y la evaluación subjetiva de los síntomas típicos de ERGE ni supraesofágicos, pero sí en los dispépticos, que fueron mayores (p<0,05) en las mujeres de ambos grupos de estudio.
El IMC tuvo influencia en los síntomas típicos de ERGE, muy poca en los supraesofágicos y ninguna en los dispépticos (figs. 1 y 2).
El tratamiento concomitante con AINE y con psicofármacos se asoció significativamente a la gravedad de los síntomas dispépticos en los 2 grupos de estudio. El tratamiento con antiagregantes plaquetarios se asoció significativamente a la gravedad de la dispepsia, de la regurgitación y del conjunto de síntomas típicos de ERGE en el grupo no tratado.
DiagnósticoSe indicaron pruebas instrumentales al 70% de los pacientes (el 65,6% de los no tratados y el 74,4% de los tratados), y se realizó más de una prueba en el 6,7% de los no tratados y en el 14,1% de los tratados. Se indicó endoscopia al 60,6% de los pacientes, con más frecuencia en los que recibían tratamiento (63,8%) que en los que no recibían tratamiento (57,4%) (p<0,05). La radiología con contraste se indicó al 8,3% de los pacientes, sin diferencia entre los 2 grupos. La pHmetría ambulatoria se indicó con más frecuencia al grupo tratado (14,3%) que al no tratado (4,8%) (p<0,05).
Tratamiento de la enfermedad por reflujo gastroesofágicoSe dieron recomendaciones dietéticas a la mayoría de los pacientes y posturales a más de la mitad, y fueron más frecuentes en los que ya estaban recibiendo tratamiento. En la casi totalidad se prescribió tratamiento con IBP y en muchos se asoció procinéticos o alcalinos, con mayor frecuencia en los pacientes ya tratados (fig. 3).
DiscusiónLa ERGE es enormemente frecuente22 y forma una parte habitual de nuestra práctica clínica diaria, pero no por esto deja de sernos desconocida en gran parte. Incluso su perfil sintomático no se comprende de forma completa. La pirosis y la regurgitación se consideran los síntomas típicos de la ERGE, pero la constelación de otras manifestaciones clínicas que se pueden asociar es enorme: dolor epigástrico, saciedad precoz, pesadez posprandial, náuseas, vómitos, dolor torácico, asma, tos crónica, disfonía, etc8. Hasta qué punto estos síntomas forman parte del mismo síndrome y cómo afectan a la respuesta terapéutica continúa siendo un tema controvertido. A este respecto, en nuestro trabajo hay algunas conclusiones de especial interés. En primer lugar, que, cuando se pregunta de forma dirigida, la presencia de síntomas dispépticos es enormemente frecuente en los pacientes atendidos por síntomas de ERGE (casi un 90% en ambos grupos de estudio) y que los síntomas supraesofágicos también son muy frecuentes (entre un 50–60%). En segundo lugar, que los pacientes que se atendieron por persistencia de síntomas típicos de ERGE a pesar de estar en tratamiento tienen algunas características que pueden hacer que la respuesta terapéutica sea peor: superior edad, más presencia de síntomas supraesofágicos así como mayor gravedad de los síntomas típicos de ERGE, de los síntomas supraesofágicos y de los síntomas dispépticos. También se diferenciaban por mayor frecuencia de tratamiento concomitante con antiagregantes plaquetarios, antihipertensivos, psicofármacos y fosfonatos, pero no con AINE, que fue similar en los 2 grupos de estudio.
En relación con la casi constante asociación de síntomas dispépticos en pacientes que aquejan síntomas típicos de ERGE, debe mencionarse, además, que las molestias dispépticas no son banales y que al cuantificarlas (tanto mediante el índice sintomático global como por la EVA), su magnitud es casi la mitad de la aquejada por pirosis o regurgitación. Por tanto, considerar como completamente independientes a estas 2 entidades parece poco adecuado, al menos desde el punto de vista clínico. Su distinción para la inclusión de enfermos en ensayos clínicos o para el estudio de sus mecanismos patogénicos específicos puede aceptarse, pero su coexistencia debe tenerse en cuenta en la práctica. La gravedad, la repercusión en la calidad de vida y la respuesta terapéutica pueden depender en parte de esta coexistencia.
Con respecto a los síntomas supraesofágicos, ocurre algo parecido pero en menor medida: su asociación a los síntomas típicos de ERGE no es tan frecuente (aunque ocurre en la mitad de los casos) y su impacto en la gravedad es inferior. No obstante, también es fundamental no olvidarlos habida cuenta de que su respuesta terapéutica es peor que la de los síntomas típicos y precisan de un tratamiento más potente y prolongado9,10.
Tiene interés el hallazgo de la edad como factor de riesgo para la presencia de síntomas supraesofágicos. Ser mujer y recibir tratamiento con AINE y psicofármacos fueron factores de riesgo para la gravedad de los síntomas dispépticos. El IMC fue factor de riesgo para la gravedad de los síntomas típicos de ERGE, y fue relevante la alta tasa de sobrepeso y obesidad de los pacientes de nuestro estudio, representativo de la práctica clínica actual en España. Está fuera de duda que la obesidad tiene impacto negativo sobre la ERGE23,24.
Con los nuevos tratamientos de la ERGE cada vez se hace más hincapié en la valoración de los síntomas y en la cuantificación de la respuesta terapéutica. De hecho, se han elaborado cuestionarios para medir el impacto clínico de la ERGE25. Estos métodos pueden ser de utilidad en los ensayos clínicos, pero según nuestros resultados la valoración subjetiva general de la gravedad de la ERGE se correlaciona bien con la cuantificación específica de los síntomas. Por otra parte, y aunque las evaluaciones de los pacientes y de los médicos son concordantes, los primeros tienden a considerar sus molestias más graves que los segundos. Éste parece un hecho bastante lógico y probablemente ocurre también en otras enfermedades.
Por último, y en lo que se refiere al tratamiento de la ERGE en la práctica clínica habitual, cabe hacer algunas reflexiones. Una, que parece haber un sobreuso de procedimientos diagnósticos instrumentales a tenor de lo aconsejado en las GPC9,10: en nuestro estudio se indicó endoscopia en aproximadamente el 60% de los pacientes. Si tenemos en cuenta que la GPC sobre ERGE de la Asociación Española de Gastroenterología indica que «no se debería realizar una endoscopia para confirmar o descartar una esofagitis cuando los síntomas típicos de pirosis y regurgitación son predominantes» y que «se debe realizar una endoscopia ante la presencia de signos o síntomas de alarma de complicación de una ERGE (disfagia, vómito persistente, hemorragia gastrointestinal, anemia ferropénica, pérdida de peso no intencionada o una tumoración epigástrica)», el número de indicaciones parece ser superior a lo previsible. No obstante, sería necesario realizar estudios prospectivos diseñados al respecto para comprobar este dato. En relación con la radiología con contraste, indicada en casi el 10% de los enfermos, sólo recordar que su sensibilidad (26%) y especificidad (50%) son muy bajas con respecto a la endoscopia y en la actualidad no se considera como una prueba diagnóstica de la ERGE26.
Otra reflexión, ésta en relación con el tratamiento de la ERGE, es que los especialistas de aparato digestivo que participaron en este estudio dieron recomendaciones dietéticas a la mayoría de los pacientes y posturales a más de la mitad, y fue más frecuente en los que ya estaban recibiendo tratamiento. En la casi totalidad se prescribió tratamiento con IBP y en muchos se asoció procinéticos o alcalinos. Según la GPC sobre ERGE de la Asociación Española de Gastroenterología9,10, «el consejo sobre estilos de vida y medidas higienicodietéticas se recomiendan dentro de la estrategia terapéutica inicial de la ERGE así como a largo plazo». Ya que la obesidad es un factor de riesgo de ERGE27, es aconsejable adelgazar cuando existe sobrepeso. El consumo de tabaco es un factor de riesgo y existe un gradiente de asociación en relación con el tiempo de consumo28. No se ha confirmado una asociación clara entre consumo de alcohol y ERGE29. El ejercicio físico intenso puede exacerbar la ERGE y el ejercicio moderado puede ser un factor protector, aunque la evidencia disponible es escasa28,30. La mayoría de los alimentos estudiados y las comidas abundantes y tomadas antes de acostarse no se asocian de forma importante a los síntomas de la ERGE, aunque los estudios son limitados29. Determinados medicamentos pueden empeorar los síntomas de ERGE y deben evitarse en lo posible31,32. Asimismo, elevar la cabecera de la cama podría ser un factor de protección29. En conclusión, el paciente junto con su médico pueden identificar y modificar los factores que desencadenan o agravan la sintomatología29.
La utilización de procinéticos en pacientes con ERGE ha sido muy discutida. Si bien es cierto que su utilidad en la ERGE propiamente dicha es muy limitada9,10, también se podría alegar su empleo dada la enorme asociación entre síntomas de ERGE y síntomas de dispepsia. Los fármacos más utilizados para el control de los síntomas dispépticos han sido los antisecretores y los procinéticos. Su efectividad fue objeto de una revisión sistemática de la Cochrane Library. En ella se concluye que tanto los IBP como los procinéticos son más efectivos que el placebo para obtener la remisión o el alivio de los síntomas33. Sin embargo, en el caso de los IBP, el beneficio se produce sólo cuando hay síntomas de reflujo o dolor epigástrico, pero no en la dispepsia de tipo dismotilidad34. Por el contrario, en lo que se refiere a los procinéticos, los fármacos con acción serotoninérgica son eficaces en los enfermos con este tipo de molestias35.
Debe tenerse en cuenta que los datos del presente estudio se han obtenido en consultas de especialistas de aparato digestivo y que muchos de los pacientes con síntomas típicos o atípicos de ERGE se atienden en el ámbito de la Atención Primaria. Por tanto, los resultados podrían no ser del todo aplicables al conjunto de pacientes con ERGE.
En resumen, en este estudio prospectivo, observacional, transversal, multicéntrico, realizado en condiciones de práctica clínica habitual y en el que se incluyó a más de 2.000 pacientes que consultaban al especialista de aparato digestivo por síntomas típicos de ERGE (pirosis o regurgitación), se ha comprobado que la asociación con síntomas dispépticos es casi la regla y que los síntomas supraesofágicos están presentes en aproximadamente la mitad de los casos; que los pacientes que se atendieron por persistencia de síntomas típicos de ERGE a pesar de estar en tratamiento tienen algunas características que pueden hacer que la respuesta terapéutica sea peor: mayor edad, más presencia de síntomas supraesofágicos así como mayor gravedad de los síntomas típicos de ERGE, de los síntomas supraesofágicos y de los síntomas dispépticos; que la valoración subjetiva general de la gravedad de la ERGE se correlaciona bien con la cuantificación específica de los síntomas y que, aunque las evaluaciones de los pacientes y de los médicos son concordantes, los primeros tienden a considerar sus molestias más graves que los segundos; que los procedimientos diagnósticos instrumentales parecen ser excesivos en comparación con lo aconsejado en las GPC y, por último, que se dieron recomendaciones dietéticas a la mayoría de los pacientes y posturales a más de la mitad, junto con la prescripción de IBP en casi la totalidad de los casos y en muchos con asociación de procinéticos o alcalinos.
FinanciaciónEl Instituto de Salud Carlos III financia el Centro de Investigación Biomédica en Red de Enfermedades Hepáticas y Digestivas.
Conflicto de interesesAstraZeneca España S.A. ha financiado este trabajo.