NTRODUCCIÓN
El drenaje biliar endoscópico mediante la colangiopan creatografía retrógrada endoscópica (CPRE) es una opción terapéutica aceptada para las obstrucciones biliares malignas. Las complicaciones más frecuentes de esta técnica son la pancreatitis y la hemorragia, cuya incidencia media es del 5,4 y el 2%, respectivamente1,2 . Existen otras complicaciones más inusuales, como la perforación, la colangitis, la colecistitis, etc. Presentamos 2 casos de perforación duodenal tras la colocación de una prótesis biliar por CPRE.
OBSERVACIONES CLÍNICAS
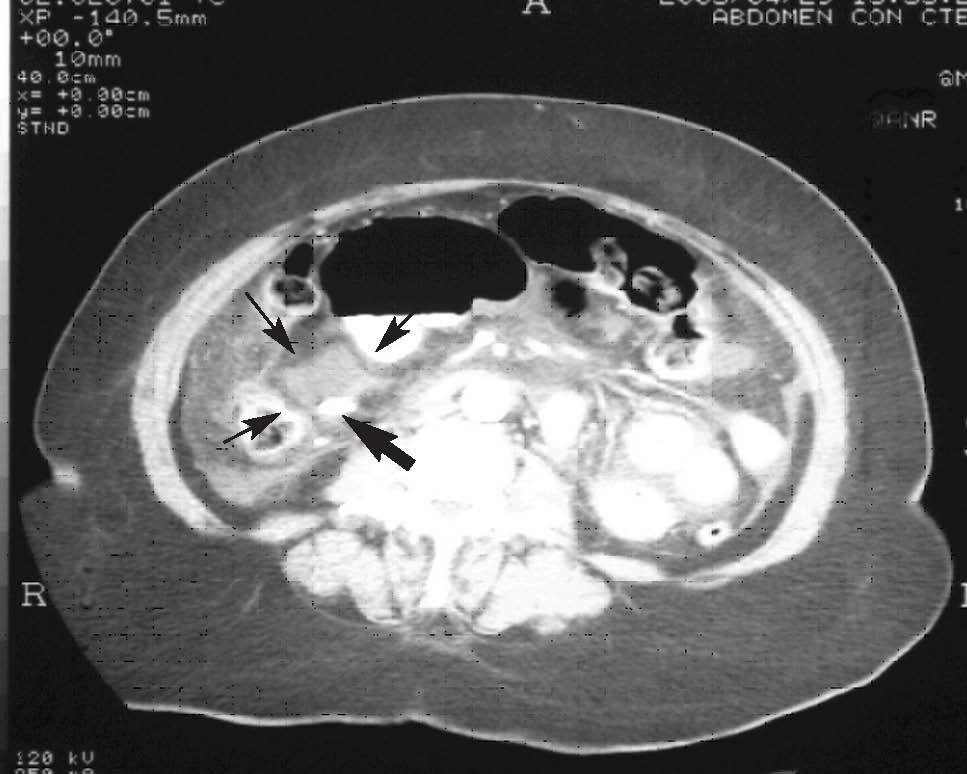
Caso 1Mujer de 71 años que ingresó para la realización de una CPRE por ictericia obstructiva con dolor en el hemiabdomen superior, elevación de las enzimas de colestasis y dilatación global de las vías biliares en la ecografía abdominal. Se realizó la CPRE, que demostró la normalidad de la papila y del conducto pancreático, así como la existencia de una estenosis desde el tercio superior de colédoco hasta la confluencia de los conductos hepáticos que producía la dilatación de las vías intrahepáticas. Se procedió a practicar una esfinterotomía económica, dilatación con catéter de 10 F, toma de citología y colocación de una prótesis recta de 10 F y 12 cm. La citología mostró la presencia de células epiteliales atípicas. En las horas siguientes a la realización de dicha técnica, la paciente desarrolló un cuadro de dolor abdominal difuso con intensa reacción peritoneal. En la analítica de control existía una hiperamilasemia de 1.570 U/l. Se realizó una tomografía computarizada (TC) abdominal con contraste intravenoso (fig. 1) que puso en evidencia un engrosamiento de la cabeza y cola pancreáticas con zonas hipointensas y afectación de la grasa peripancreática, líquido libre en los espacios pararrenal anterior, en ambas goteras, perihepático, periesplénico y pelvis. Se observaba que el extremo distal de la prótesis biliar se hallaba localizado medialmente al colon ascendente y junto a una colección de unos 3 cm de diámetro con 2 burbujas de aire puntiformes que no parecían volumen parcial de ninguna asa. El estudio era indicativo de la existencia de una pancreatitis aguda, con duda de que el extremo distal de la prótesis estuviera situado en posición extraluminal. Ante el empeoramiento clínico y analítico de la enferma y la sospecha de una perforación intestinal por la propia prótesis, se la remitió para cirugía urgente. Se puso en evidencia una perforación de 0,5 cm en la cara posterior de la tercera porción duodenal producida por el extremo distal de la prótesis biliar. Se procedió a la sección del extremo distal de la prótesis y la reintroducción en el duodeno, seguido del cierre simple duodenal. Tres semanas después, en un segundo tiempo, se realizó una segunda intervención de forma programada con resección del tumor que invadía el conducto hepático derecho, colecistectomía y colangioanastomosis. La paciente evolucionó favorablemente y se le dio de alta 2 meses después.
Fig. 1. Tomografía computarizada abdominal con contraste del caso 1, donde se observan la punta de la prótesis biliar (flecha gruesa) y la co lección adyacente a la prótesis (flechas finas).
Caso 2
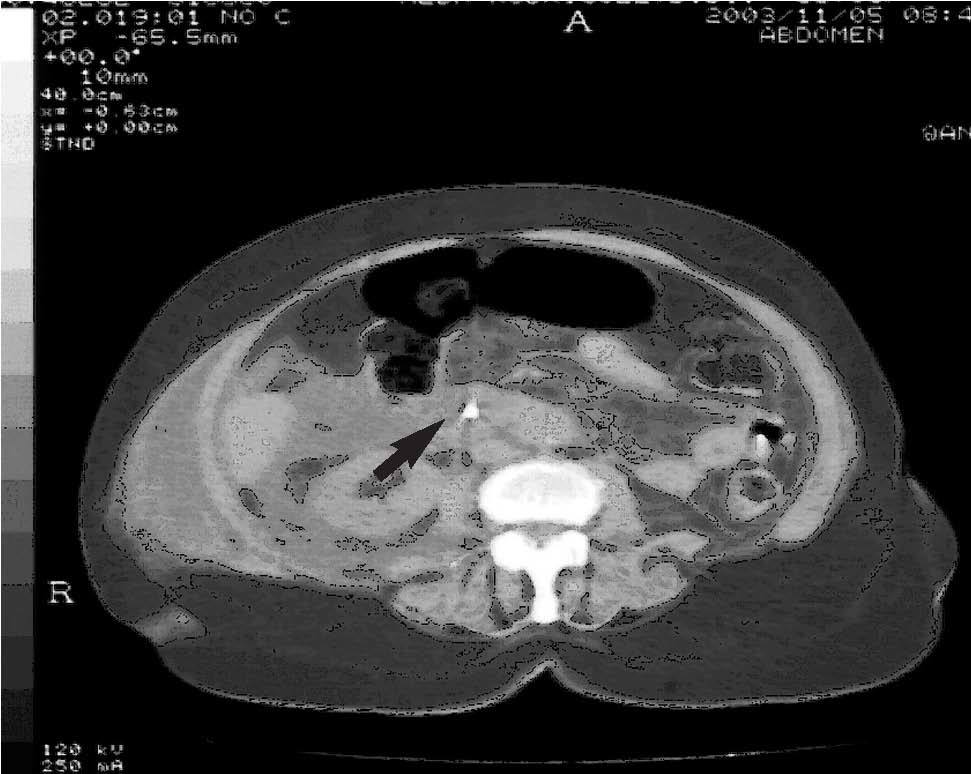
Mujer de 63 años que ingresó por ictericia obstructiva debida a la sospecha de una neoplasia de cabeza de páncreas observada en una TC abdominal realizada en el hospital de origen. Se le realizó una CPRE donde se observó que la papila y el conducto de Wirsung eran normales. Se detectó una estenosis extensa desde el tercio medio del colédoco, de unos 30 mm, hasta la confluencia de los conductos hepáticos, con dilatación de las vías biliares intrahepáticas. Se procedió a la realización de una esfinterotomía biliar, dilatación del segmento estenosado, toma de citología y colocación de una prótesis plástica de Amsterdam de 10 F y 9 cm de longitud; el extremo proximal quedó por encima de la estenosis. El resultado de la citología demostró la existencia de células epiteliales atípicas indicativas de malignidad. Horas después de la CPRE, la enferma comenzó a experimentar un dolor abdominal generalizado con signos de irritación peritoneal, hiperamilasemia de 729 mg/dl y deterioro del estado general. Se realizó una TC toracoabdominal sin contraste (fig. 2) que evidenció un derrame pleural bilateral con condensaciones bibasales y parcheadas indicativas de distrés respiratorio; líquido libre intraperitoneal, en gotera derecha y entre asas en la pelvis; 2 colecciones en los espacios pararrenal anterior y posterior derecho; una gran colección con infiltración en la musculatura y grasa de tejido subcutáneo del hemicuerpo derecho. Se vio además la prótesis biliar y la ausencia de neumoperitoneo. Ante la falta de mejoría con tratamiento intensivo de soporte en la unidad de cuidados intensivos, la situación de shock séptico y el empeoramiento analítico y de la TC de control, se decidió realizar una intervención quirúrgica urgente. Se observó abundante coleperitoneo, así como una perforación producida por la prótesis biliar en la tercera porción duodenal y una masa en el hilio hepático con vesícula distendida y varias lesiones hepáticas ocupantes de espacio, compatibles con el diagnóstico de metástasis. Se procedió al cierre de la perforación duodenal con colecistoduodenostomíagastroyeyunostomía. Horas después la enferma falleció.
Fig. 2. Tomografía computarizada abdominal sin contraste donde se observan la prótesis biliar (flecha) y la colección que infiltra la musculatura y la grasa subcutánea en la pared subcostal derecha (puntas de flecha).
DISCUSIÓN
La perforación como complicación de la CPRE tiene una incidencia baja, menor del 1%1,2 , que varía según el factor predisponente. La perforación relacionada con la propia endoscopia es excepcional, aunque se ha comunicado con más frecuencia en pacientes con una resección gástrica tipo Billroth II y en los que tienen divertículos. Por otro lado, las perforaciones durante la esfinterotomía se relacionan con la existencia de un colédoco no dilatado, con el empleo del «precorte» y las incisiones cuya orientación dista de ser óptima (más allá de las 2 horarias)1,3 . La perforación por desplazamiento de una prótesis biliar suele ser tardía y se produce por decúbito del extremo distal de la prótesis en la pared contralateral4 . También se puede producir en zonas más alejadas tras la migración de la prótesis, como son los divertículos colónicos o las hernias. En estos 2 últimos supuestos la complicación aparece de forma tardía generalmente5,6 . El tratamiento de estas perforaciones se basa en gran medida en su reconocimiento temprano7 . Las retroperitoneales producidas generalmente tras una esfinterotomía pueden tratarse de forma conservadora con fluidoterapia intravenosa, aspiración con sonda nasogástrica y antibioterapia de amplio espectro, siempre y cuando no haya signos ni síntomas de irritación peritoneal o bien un flemón retroperitoneal extenso. En algunos casos se han empleado clips endoscópicos, que minimizan la contaminación de la cavidad peritoneal al evitar la necesidad de cirugía, pero plantean la dificultad que entraña su uso con el duodenoscopio lateral8 . Las perforaciones peritoneales producen un coleperitoneo que generalmente precisa de la reparación quirúrgica de la perforación con lavado peritoneal4 . En los 2 casos que presentamos, el hecho más destacable es que la perforación ocurrió de forma temprana, horas después de la colocación de la prótesis. En ambos se trataba de un colangiocarcinoma hiliar extenso. Cabe pensar que esta lesión producía una fijación proximal de la prótesis capaz de aumentar la intensidad del traumatismo distal producido por el segmento intraduodenal, al dificultar la movilidad y adaptación de la prótesis al peristaltismo intestinal u otras circunstancias, lo que pudo contribuir a la necrosis y perforación ulterior. Esto puede prevenirse determinando con la mayor precisión posible la longitud de la prótesis a colocar en relación con el extremo proximal de la estenosis biliar, sobre todo en casos como éstos con poca adaptación proximal, para así evitar que sobresalga en exceso9,10 . Sin embargo, aunque un segmento intraduodenal largo puede asociarse a disfunción de la prótesis misma o ser causa de un decúbito en la pared duodenal, la mayoría de las veces no ocasiona problemas, por lo que no parece obligado el recambio sistemático si una vez liberada la prótesis se observa que sobresale en exceso. Parece conveniente en cualquier caso comprobar que la prótesis puede moverse y adaptarse a la luz duodenal, lo que puede estimarse movilizando ligeramente la prótesis en sentido ascendente con una pinza o aspirando el duodeno y volviéndolo a distender para comprobar que no queda impactada.
Correspondencia: Dra. M.D. Sánchez-Tembleque Zarandona . Unidad Clínica de Aparato Digestivo. Hospital Universitario Reina Sofía. Avda. Menéndez Pidal, s/n. 14004 Córdoba. España. Correo electrónico: loladig@hotmail.com
Recibido el 27-5-2004; aceptado para su publicación el 17-11-2004.