El uso de fármacos inmunomoduladores y biológicos se asocia a un aumento del riesgo de infecciones, incluidas las causadas por gérmenes oportunistas1. Aunque las infecciones más frecuentes son las causadas por virus y bacterias, ha de tenerse en cuenta un amplio espectro de microrganismos, entre los que se incluyen los hongos. Presentamos un caso de infección cutánea por Cryptococcus neoformans (C. neoformans) en un paciente con colitis ulcerosa y pioderma gangrenoso (PG).
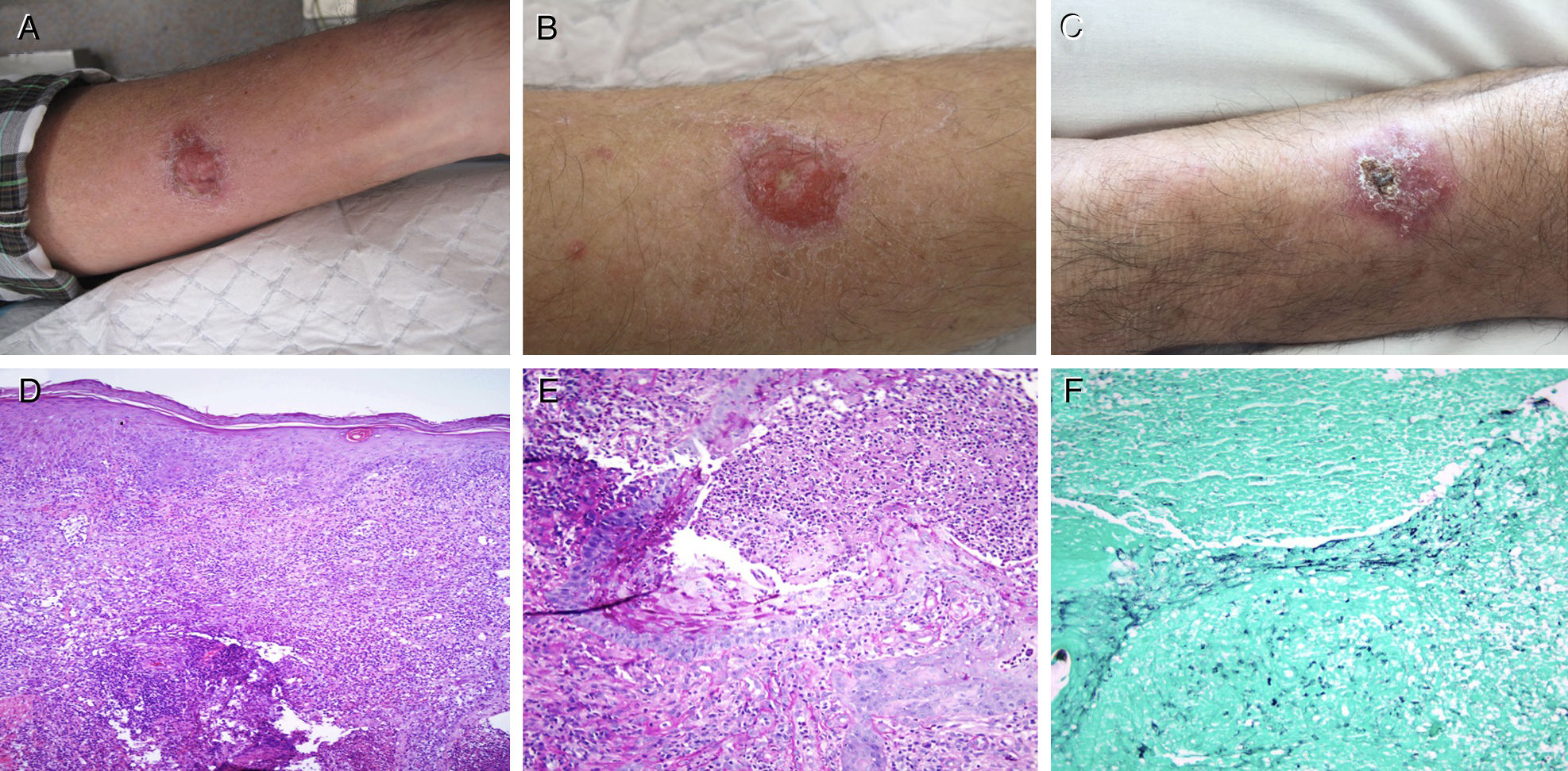
Varón de 59 años, propietario de gallinas y con palomas en las proximidades de su vivienda habitual, diagnosticado de colitis ulcerosa (E2S2) en 2011. La enfermedad está en remisión bajo tratamiento combinado de infliximab y azatioprina, que recibía desde julio de 2015; en septiembre de ese mismo año presenta 2 lesiones ulceradas, una en cada antebrazo, sugestivas de PG; la anatomía patológica de las lesiones confirmó la sospecha clínica, y se descartó infección por hongos y micobacterias mediante cultivo (en medios de Sabouraud y Löwenstein) y tinciones (hematoxilina-eosina, PAS y plata metanamina de Grocott-Gomori). Tras tratamiento con prednisona se produce la curación del PG del antebrazo izquierdo, pero persiste la lesión del antebrazo derecho, por lo que se asocia ciclosporina oral. Ante la ausencia de mejoría, a pesar de cuádruple inmunosupresión (azatioprina, infliximab, prednisona y ciclosporina) se realiza una nueva biopsia con hallazgos histológicos de PG, tinciones negativas para hongos (fig. 1) y cultivo en el que crece C. neoformans. Se descartó la existencia de criptococosis diseminada (TAC craneal, fondo de ojo y radiología de tórax normales y cultivo y detección de antígeno soluble de C. neoformans en sangre y en líquido cefalorraquídeo negativos). Tras tratamiento 2 semanas con anfotericina B intravenosa y flucitosina oral y 4 semanas con fluconazol oral se produce curación de la lesión. Durante el tratamiento antifúngico se suspendió la terapia inmunosupresora y biológica, manteniéndose con mesalazina oral 3g/día.
A. Pioderma gangrenoso en el antebrazo izquierdo al diagnóstico. B. Lesión ulcerada en el antebrazo derecho con crecimiento de C. neoformans en cultivo. C. Criptococosis cutánea en el antebrazo derecho, tras tratamiento antifúngico. D. Tinción hematoxilina-eosina ×10. E. Tinción PAS ×20. F. Tinción Grocott-Gomori ×20.
C. neoformans es un hongo oportunista presente en suelos con excrementos de aves (palomas y gallinas). Habitualmente, la infección se produce en personas inmunocomprometidas (VIH/sida, trasplantados o bajo tratamiento inmunosupresor) y la principal vía de transmisión es inhalatoria. La infección pulmonar suele ser asintomática en personas inmunocompetentes mientras que, en inmunodeprimidos, se puede producir una diseminación hematógena, con afectación del sistema nervioso central (meningoencefalitis), de la piel o de otros órganos, con una elevada mortalidad. El diagnóstico se realiza por la detección del hongo mediante crecimiento en cultivos (medio de Sabouraud), por visión directa al microscopio (tinta china para LCR) o mediante la identificación de su antígeno soluble en fluidos biológicos. Las tinciones histológicas pueden ser generales, como la de hematoxilina-eosina, PAS y la de plata metanamina de Grocott-Gomori y específicas, como la de mucicarmín de Mayer (tiñe la cápsula del hongo de magenta) y la de Fontana-Masson (tiñe su melanina de color marrón rojizo)2.
Se han descrito 2 formas de afectación cutánea por C. neoformans. La criptococosis cutánea primaria se produce por sobreinfección de una lesión previa, habitualmente única y localizada en zonas descubiertas; su forma es parecida al PG y no suele haber afectación sistémica. En la afectación cutánea secundaria a diseminación hematógena las lesiones suelen ser múltiples, en zonas cubiertas y descubiertas, presentan una morfología característica con pápulas umbilicadas y se acompañan de síntomas sistémicos. Aunque las características de las lesiones sean diferentes, ante cualquier lesión cutánea con infección por C. neoformans ha de descartarse enfermedad sistémica3.
Se han descrito infecciones por C. neoformans en pacientes con EII4, pero no se ha comunicado ningún caso en que coincidan en el mismo paciente un PG y una criptococosis cutánea primaria. Dado que la sensibilidad del cultivo es muy elevada, creemos que C. neoformans sobreinfectó una lesión de PG previa en el antebrazo derecho, aunque no se puede descartar totalmente que una cantidad baja de criptococos en la zona seleccionada para la primera biopsia pudiese explicar su no identificación inicial, apareciendo en la segunda biopsia al aumentar la inmunosupresión tras la introducción de prednisona y ciclosporina5. De todas formas, la conclusión práctica es que, en pacientes con EII, antes de seguir incrementando la inmunosupresión es necesario repetir la biopsia (histología, tinciones y cultivo para descartar infecciones por hongos y bacterias) de lesiones de PG con mala evolución con el tratamiento habitual.