Casos Clínicos en Gastroenterología y Hepatología
Más datosLa gastroenteritis eosinofílica (GEE) es una entidad clínica poco frecuente, cuya etiopatogenia es desconocida y que se caracteriza por eosinofilia tisular, la cual puede afectar a diferentes capas de la pared del tubo digestivo y a cualquier parte de este, especialmente a estómago y duodeno1.
Presentamos el caso de un varón de 55 años, con el antecedente de rinitis alérgica, que precisa ingreso hospitalario en agosto de 2008, a raíz de presentar dolor abdominal difuso, ascitis y múltiples deposiciones líquidas al día sin productos patológicos, desde hace tres meses. Analíticamente destacaba una determinación 17.120 leucocitos con 56% eosinófilos (9.580 en número absoluto). Se realizó estudio del líquido ascítico, presentando 16.500 leucocitos con 90% de polimorfonucleares con predominio de eosinófilos, sin células neoplásicas malignas. El resto del estudio analítico, incluyendo inmunoglobulinas, complemento y estudio de parásitos (en heces) fue negativo. Se solicitó endoscopia oral y colonoscopia, con toma de biopsias donde destacaba en estómago y duodeno un infiltrado inflamatorio en la lámina propia con predominio de linfocitos y eosinófilos, compatible con GEE. Durante su ingreso se solicitó valoración por Alergología, Reumatología y Hematología, descartándose alergia a alimentos (mediado por IgE), síndrome de Churg-Strauss y síndrome hipereosinófilo. Posteriormente, se inició tratamiento con prednisona oral con mejoría clínica, evidenciándose en la analítica la desaparición de la eosinofilia y la desaparición de esta en el líquido ascítico.
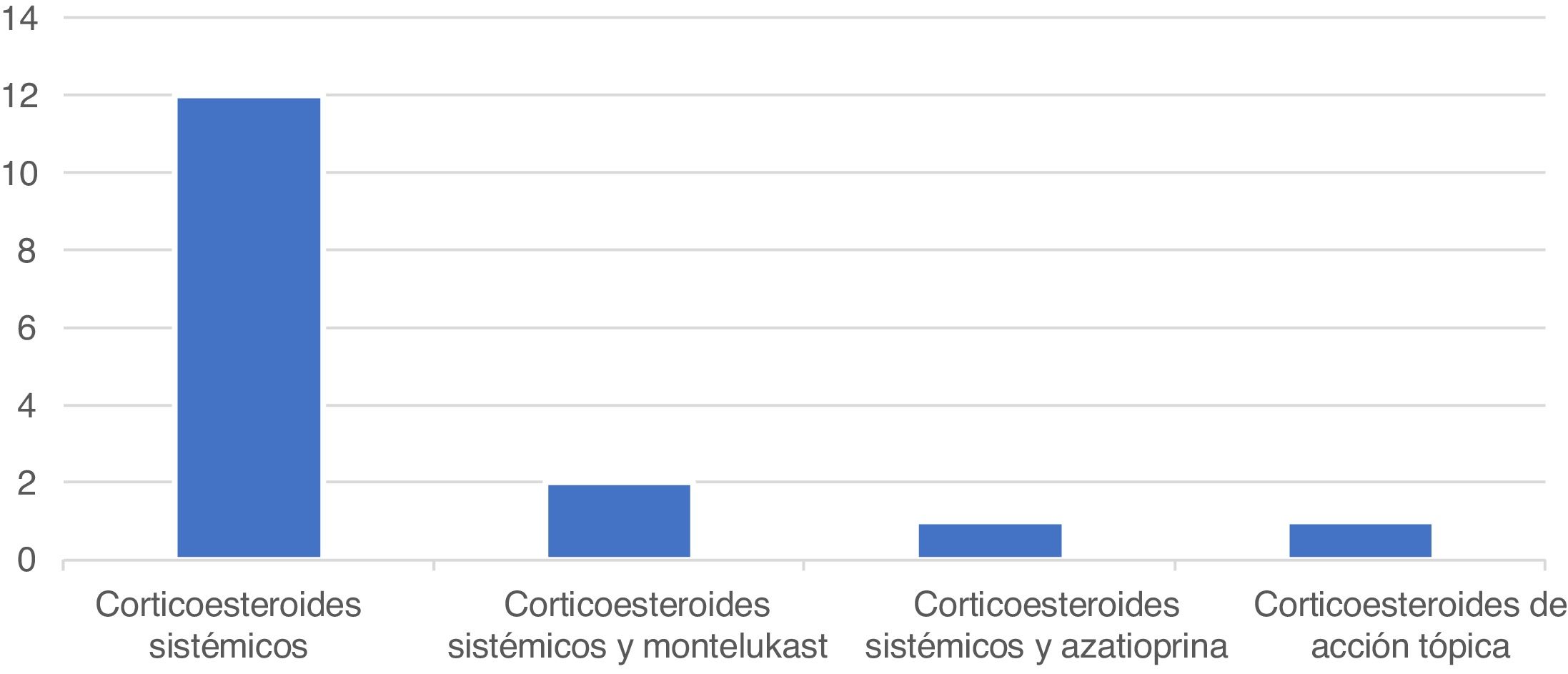
Tras ello, ha presentado múltiples brotes de enfermedad y necesitado de continuos ciclos de prednisona, a los que respondía de forma favorable (fig. 1), pero a consecuencia de estos desarrolló necrosis avascular de la cadera. Dado el carácter corticodependiente de la enfermedad del paciente, se ensayó con montelukast y azatioprina, sin mejoría. Si bien otras opciones terapéuticas hubieran sido cromoglicato sódico o ketotifeno, dado el número de brotes y las complicaciones asociadas a los corticoides, se optó por tratamiento biológico (reslizumab). En junio de 2019 se comenzó tratamiento con reslizumab a dosis de 1 mg/kg cada cuatro semanas, hasta la actualidad.
En la GEE, la información terapéutica disponible procede, en su mayor parte, de observaciones aisladas o de pequeñas series de casos estudiados retrospectivamente y, prácticamente se carece de ensayos clínicos controlados y aleatorizados. Los ciclos de prednisona representarían una opción terapéutica para los brotes iniciales o el debut de esta enfermedad. Sin embargo, dado que algunos pacientes presentan un curso recidivante, o incluso persistente de la enfermedad, hace años que se propuso el empleo de corticoides con mejor perfil de seguridad, como budesonida, otros inmunomoduladores o incluso biológicos1,2. Los agentes bloqueantes de la IL-5, mepolizumab y reslizumab, podrían tener un papel en esta enfermedad al disminuir el número y actividad de los eosinófilos. Mepolizumab ha demostrado inducir respuesta en un grupo de seis pacientes con GEE, si bien se demostró recaída en la eosinofilia en todos los respondedores con recaída clínica asociada1. Reslizumab demostró ser efectivo en reducir la eosinofilia tisular y periférica en un estudio piloto, en el que se administró una dosis intravenosa (1 mg/kg) en tres de cuatro pacientes con GEE, a pesar de que falló en el control sintomático3. Por otro lado, Kim et al. demostraron mejoría de la eosinofilia y de los síntomas en seis de ocho pacientes con GEE. Sin embargo, la reaparición de la eosinofilia era la norma tras la suspensión del fármaco que, según los autores, podría ser secundario a la IL-5, dado que se revertía con la administración in vitro de reslizumab4. Por otra parte, existe un ensayo clínico en proceso con el anticuerpo frente al receptor de IL-5, benralizumab, en pacientes con GEE5.
En nuestro paciente se realizó el seguimiento ambulatorio cada seis meses hasta la actualidad (24 meses después de haber comenzado reslizumab), encontrándose el paciente asintomático, así como con recuento analítico de eosinófilos normales, en todas las revisiones. Dada la respuesta clínica tan favorable, no se solicitaron biopsias posteriores al inicio del fármaco. No obstante, tenemos indicios indirectos (basados exclusivamente en la mejoría sintomática), de que reslizumab ha sido eficaz en este paciente particular a dosis de 1 mg/kg cada cuatro semanas, lo que podría ser una opción en pacientes refractarios o con contraindicación de los otros tratamientos existentes.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.