Presentamos el caso de un paciente cirrótico con ascitis y gradiente de albúmina menor de 1,1g/dl. Tras la realización de pruebas endoscópicas, incluyendo ecoendoscopia alta con PAAF, se decide llevar a cabo una laparoscopia exploradora para esclarecer el diagnóstico, observándose mucina por toda la cavidad peritoneal y nódulos sobre el peritoneo parietal y elvisceral. Tras el estudio anatomopatológico se estableció seudomixoma peritoneal como diagnóstico. Esta infrecuente entidad, de pronóstico infausto en ausencia de tratamiento, suele generarse en tumores mucinosos apendiculares, y en segundo lugar desde tumores ováricos.
We present the case of a cirrhotic patient with ascites and an albumin gradient of less than 1.1g/dl. After endoscopic tests, including upper gastrointestinal endoscopic ultrasound-guided fine-needle aspiration, exploratory laparoscopy was performed to provide the diagnosis, revealing mucin throughout the peritoneal cavity and nodules on the parietal and visceral peritoneum. Histopathological analysis established the diagnosis as peritoneal pseudomyxoma. This uncommon entity, which has a poor prognosis without treatment, is most frequently associated with mucinous tumors of the appendix, and secondly, with tumors of the ovary.
Presentamos el caso de un varón de 81 años que solicita atención médica por incremento del perímetro abdominal junto con dolor difuso del mismo, además de náusea, vómitos, disminución de la diuresis durante los últimos 15 días, hiporexia y pérdida de peso, no cuantificada.
Como antecedentes personales hay que reseñar que era bebedor de más de 200g de alcohol/día y que había sido intervenido de una fístula anal, 3 meses atrás.
En la exploración física existía una buena ventilación pulmonar, ruidos cardiacos rítmicos con soplo sistólico. No había focalidad neurológica ni datos de encefalopatía hepática. El abdomen era blando, depresible, no doloroso y presentaba semiología de ascitis. Las extremidades inferiores carecían de edemas.
Las pruebas complementarias iniciales incluyeron una analítica sanguínea con parámetros dentro de los límites normales (transaminasas, coagulación y función renal); una paracentesis diagnóstica con 5.440/mm3 hematíes, 2.320/mm3 células nucleadas (2% polimorfonucleares, 98% mononucleares), glucosa 2mg/dl, proteínas 5,5g/dl, albúmina 2,9g/dl, y LDH 1.564 U/l; siendo sus cultivos, en medio aerobio y anaerobio, negativos. También se realizó una ecografía que mostró un hígado desestructurado, de contornos nodulares, en relación con hígado cirrótico, porta permeable y de calibre normal, con flujo hepatopetal con velocidades medias de 24cm/s en porta principal y 12cm/s en ramas portales; y por último describe presencia de ascitis de disposición perihepática, periesplénica, entre asas y pélvica con contenido ecogénico y septos en su interior.
Tras esta valoración inicial se estableció el diagnóstico de cirrosis hepática de probable etiología alcohólica con un primer episodio de descompensación ascítica. En ese momento el paciente pasó a ser valorado por el servicio de aparato digestivo, observando que el líquido ascítico no presentaba características de trasudado (gradiente de albúmina menor de 1,1g/dl, elevada celularidad con predominio de mononucleares con proteínas y LDH altas).
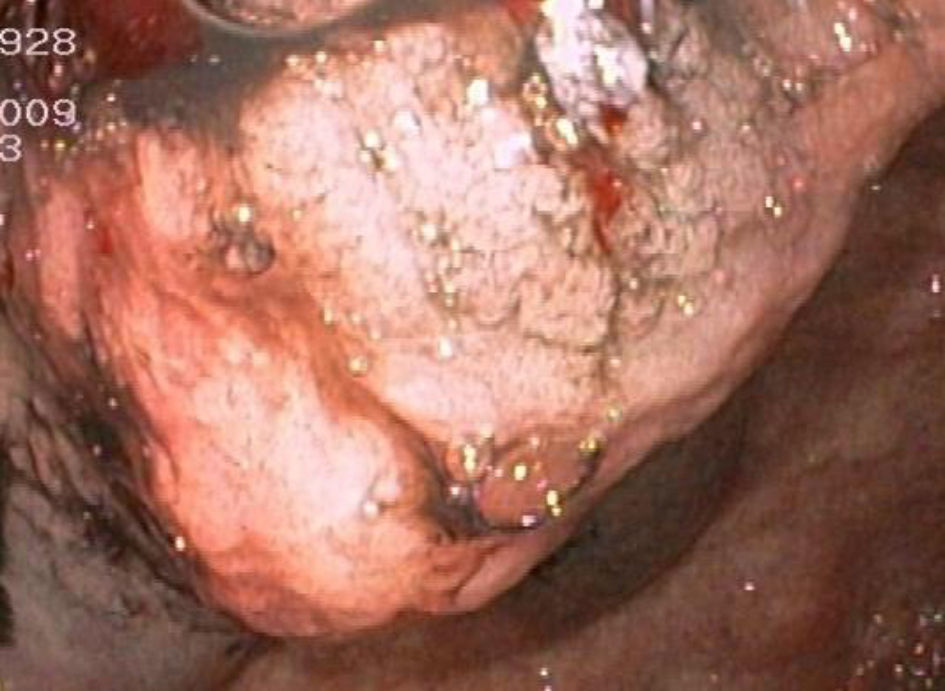
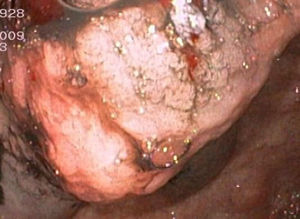
Se descartó la etiología viral de la cirrosis y se completó el estudio. Para ello se realizaron nuevas paracentesis valorando nuevos parámetros como ADA y PCR de Mycobacterium tuberculosis (esta determinación también se llevó a cabo en orina y sangre), pues existe una gran incidencia/prevalencia de tuberculosis en nuestra área, y marcadores tumorales. Se descartó la micobacteria como agente etiológico y se encontró una elevación del CEA (17.176ng/ml). Además se realizó un nuevo estudio citológico observándose células atípicas mononucleares, pero negativo para malignidad. Para valorar otras etiologías de la ascitis se realizó una TC abdominal, confirmándose la presencia de líquido libre intraabdominal con algún septo y desestructuración del parénquima hepático, pero no se observó ninguna lesión o implante peritoneal que indujese a pensar en la afectación del mismo. Por último, se indicó la realización de una gastroscopia, dentro del protocolo de cribado de varices esofágicas en cirróticos, hallándose varices esofágicas pequeñas, gastropatía de la hipertensión portal y un tumor submucoso gástrico en cuerpo distal (fig. 1), del que se tomaron biopsias, pero la mucosa obtenida era normal.
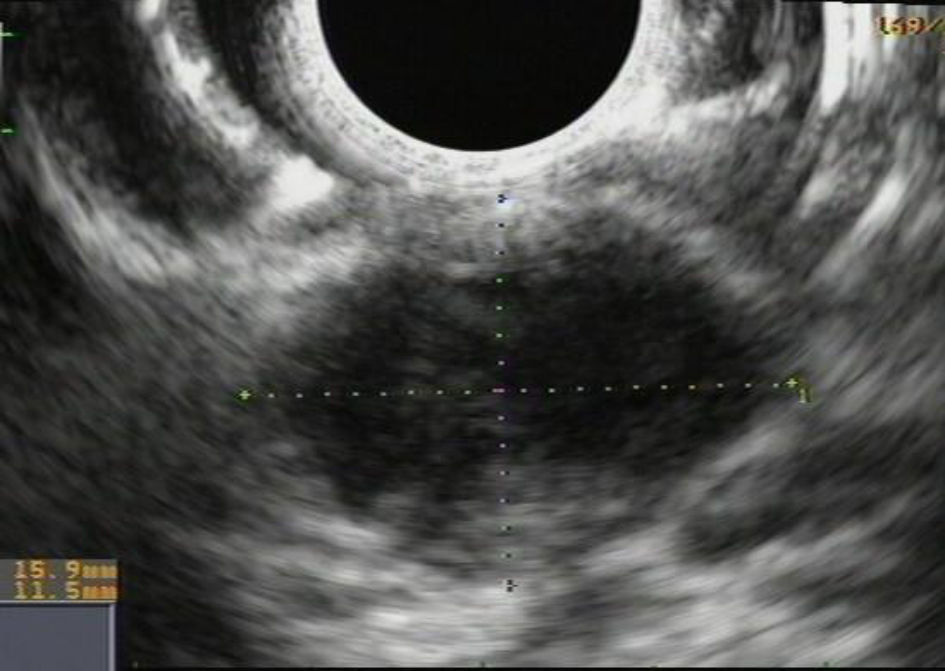
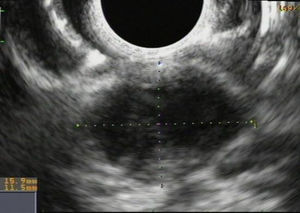
Ante este inesperado hallazgo se valoró mediante una ecoendoscopia alta que describía una lesión perigástrica, de 25×25mm, en cuerpo distal, de heterogeneidad mixta (fig. 2) y se realizó toma de muestras mediante PAAF (4 punciones con aguja fina Olympus de 22 G); la lesión era indicativa de neoplasia quística mucinosa. El estudio anatomopatológico de la PAAF concluyó que era una lesión gástrica subepitelial con imágenes compatibles con neoplasia quística mucinosa (células epiteliales que en ocasiones se disponen en grupos compactos y más frecuentemente sueltas sin atipia incipiente con abundante citoplasma y núcleos hipercromáticos).
También se practicó una colonoscopia, por el posible origen tumoral de la ascitis, intentando descartar un tumor primario de colon. En el colon transverso existían varias imágenes nodulares, con mucosa respetada, que podrían ser secundarias a compresión extrínseca o lesiones submucosas, y a 10cm del margen anal otra imagen similar a las previas.
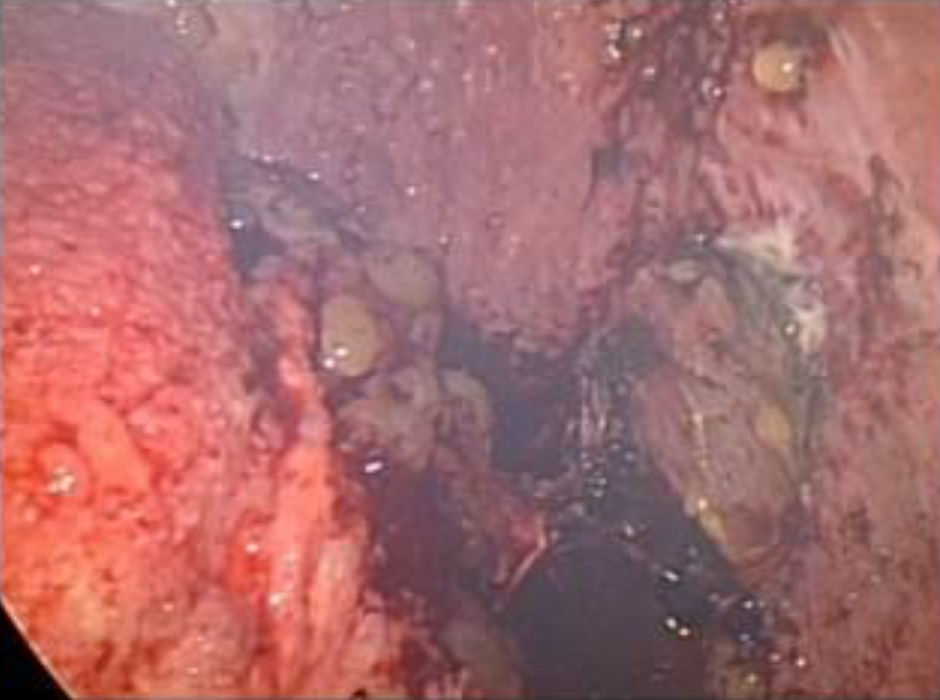
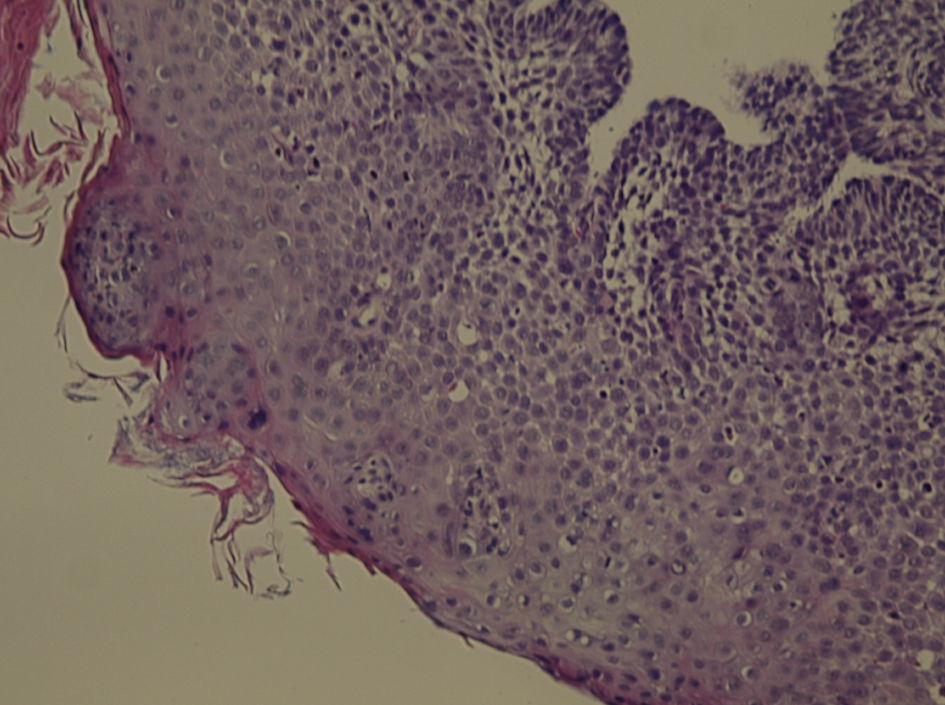
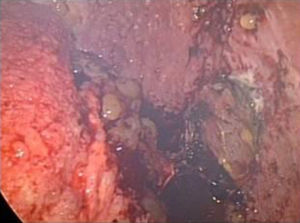
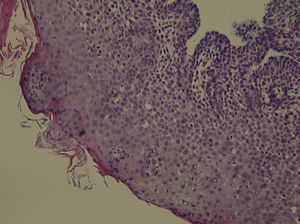
Con los hallazgos reseñados se decidió realizar una laparoscopia exploradora. En el acto quirúrgico se observó ascitis abundante con grumos de mucina en toda la cavidad peritoneal, nódulos de aspecto maligno en peritoneo parietal y visceral (fig. 3) (biopsia intraoperatoria: compatible con metástasis de carcinoma mucinoso) y una tumoración de gran tamaño en el antro gástrico con secreción activa de mucina. El apéndice cecal estaba conservado. El estudio anatomopatológico mostró que eran masas de adenocarcinoma mucinoso (coloide), compatible con seudomixoma peritoneal (fig. 4).
Con este diagnóstico se derivó al Servicio de Oncología donde el paciente rechazó tratamiento quimioterápico y/o quimioterapia hipertérmica ntraperitoneal. Falleció a los 8 meses de establecer el diagnóstico.
DiscusiónEl seudomixoma peritoneal es una entidad poco frecuente, con una incidencia estimada de un caso por millón-año o 2 de cada 10.000 laparotomías1.
Fue descrito por Werth en 1884 como un falso tumor mucinoso del peritoneo, pero en realidad no tiene origen en peritoneo, salvo casos excepcionales. Generalmente procede de la rotura de tumores mucinosos apendiculares. La segunda localización, por frecuencia, son los tumores ováricos. Quizás por ello hasta en el 75% de los casos se presenta en mujeres. Más rara vez el origen está en el colon, páncreas o en el uraco2–4. Ha sido descrito un caso de presentación sincrónica de seudomixoma peritoneal y cáncer gástrico precoz5.
Con la rotura del tumor primario se produce una migración de células tumorales, caracterizada por la presencia generalizada de implantes de mucina, con dichas células, en toda la cavidad peritoneal. Las células tumorales carecen habitualmente de características invasivas y, por lo tanto, las metástasis vía sanguínea o linfática también son infrecuentes.
Todavía existe controversia acerca de la clasificación anatomopatológica del seudomixoma peritoneal y la relación con su origen6. Siguiendo la clasificación más citada en la literatura médica7 se puede dividir el seudomixoma peritoneal en 3 categorías. La adenomucinosis peritoneal diseminada engloba aquellas entidades clinicopatológicas caracterizadas por ascitis mucinosa e implantes de epitelio mucinoso no invasivo, derivadas de un adenoma mucinoso apendicular. La carcinomatosis mucinosa peritoneal no solo se origina a nivel apendicular, presentando los implantes peritoneales un epitelio mucinoso con atipia celular y con aumento de la actividad mitótica. Existe una categoría intermedia en la que las lesiones peritoneales presentan características intermedias, pero habría que englobarlas con la carcinomatosis mucinosa peritoneal porque su comportamiento es similar; porque los autores apuntan que el pronóstico puede predecirse según la apariencia de las lesiones peritoneales, cuando el tumor primario no puede identificarse, siendo significativamente peor para la carcinomatosis mucinosa peritoneal.
La clínica de presentación3 se puede dividir en 3 grandes grupos. Una primera en la que aumenta el diámetro abdominal, por el desarrollo de una ascitis mucinosa de localización atípica, clásicamente conocida como «vientre de gelatina». Una segunda forma depende de la localización, variando los síntomas en función de la localización del tumor primario. Por último, los pacientes pueden estar asintomáticos hasta que en una laparoscopia o laparotomía, realizada por otra indicación (hasta en el 0,2-0,3% de todas las apendicectomías), se encuentran los hallazgos característicos: implantes mucinosos, con enormes cantidades de mucina, preferentemente, en la pelvis y en región subfrénica6.
La propia ascitis puede causar, por un problema de espacio abdominal, una incapacidad para alimentarse8. Llevará a la muerte al paciente en ausencia de tratamiento9 e incluso hará fracasar los tratamientos tradicionales: lavados abdominales repetidos, cirugía reductora o quimioterapia sistémica. Por eso en la actualidad el tratamiento de elección parece ser la cirugía citorreductora con quimioterapia hipertérmica intraperitoneal6,8,10.
En el caso presentado ante la negativa del paciente a la quimioterapia el manejo realizado fue conservador con paracentesis evacuadoras para evitar los cuadros obstructivos mencionados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.