INTRODUCCION
Los aneurismas hepáticos son lesiones vasculares infrecuentes. Cursan con una presentación clínica inespecífica y son difíciles de diagnosticar antes de su rotura. Suelen tener un tamaño de 3-4 cm de diámetro en el momento de su detección. En la literatura médica española sólo aparecen publicados, según MEDLINE, escasos casos, entre los cuales el aneurisma de mayor tamaño no supera los 5 cm. Presentamos un caso con un cuadro de ictericia obstructiva, causado por un aneurisma de la arteria gastroduodenal de 7 cm de diámetro.
OBSERVACION CLINICA
Varón de 47 años de edad, que acudió al servicio de urgencias de nuestro hospital por un cuadro de ictericia mucocutánea, coluria y acolia de una semana de evolución. No había tenido fiebre ni dolor abdominal. Sus antecedentes personales incluían: ausencia de hábitos tóxicos, alergia a penicilinas e hipertensión arterial; en abril de 2003, tras un cuadro agudo de dolor torácico, había sido diagnosticado de disección de la aorta torácica, y fue intervenido con la colocación de una endoprótesis, quedando asintomático posteriormente.
El día del ingreso en el hospital, el paciente estaba afebril y su presión arterial era de 140/83 mmHg. La exploración física puso de manifiesto que se trataba de un hombre obeso con aparente buen estado general. Estaba bien hidratado y perfundido. Tenía telangiectasias malares e ictericia moderada de escleras. Sus tonos cardíacos se auscultaban rítmicos, a 80 lat/min, y presentaba un buen murmullo vesicular en ambos hemitórax. Su abdomen era blando, no doloroso, no se palpaban masas ni visceromegalias, y estaban conservados los ruidos hidroaéreos. No se detectaron estigmas de hepatopatía crónica. Los miembros inferiores carecían de edemas y estaban presentes los pulsos distales.
No había alteraciones en el hemograma ni en los tiempos de coagulación. En la bioquímica había signos de colestasis: transaminasa glutamicoxalacética (GOT) 51 U/l, transaminasa glutámico pirúvica (GPT) 242 U/l, gammaglutamil transpeptidasa (GGT) 1839 U/l, fosfatasa alcalina (FA) 1569 U/l, bilirrubina total/bilirrubina directa (BT/BD) 3,76/1,9 mg/dl. Los marcadores tumorales se encontraban dentro de la normalidad.
Se solicitó una ecografía abdominal que mostró una dilatación del colédoco de 10 mm y una mínima dilatación de las vías biliares intrahepáticas.
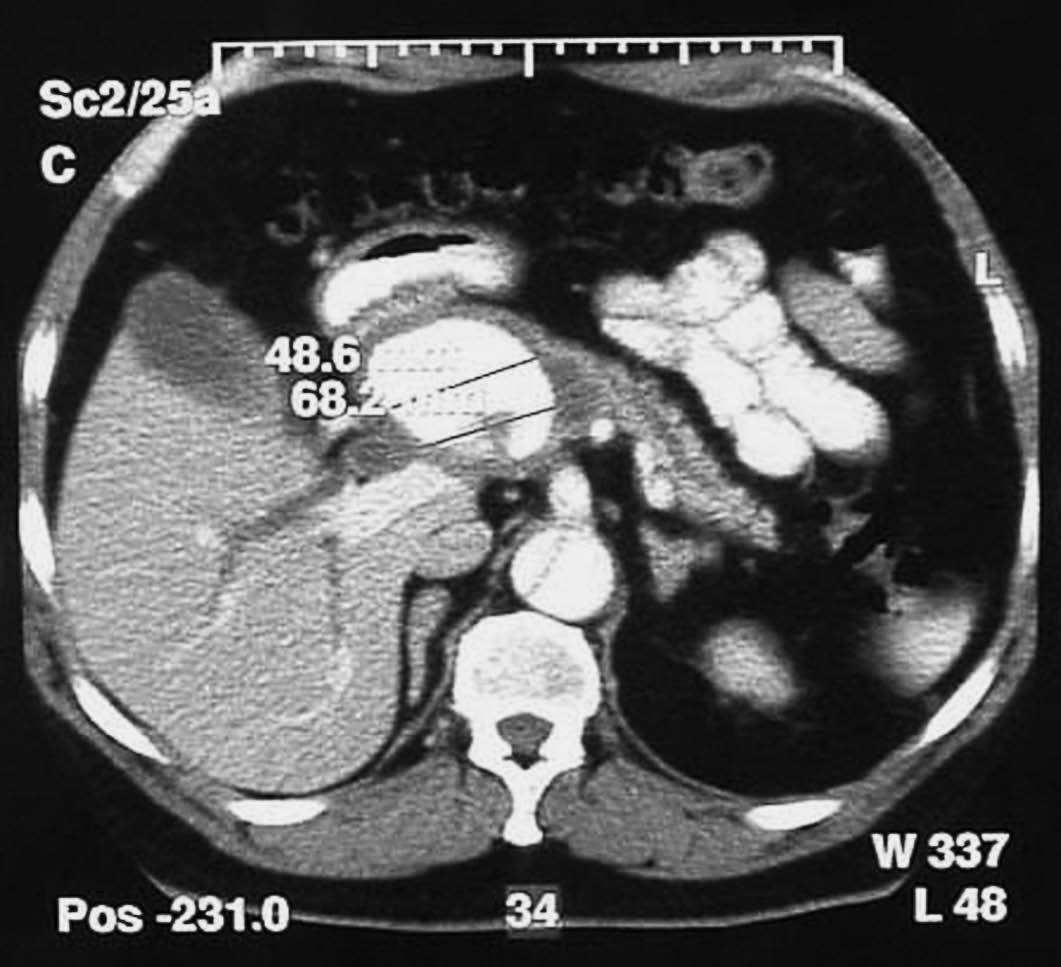
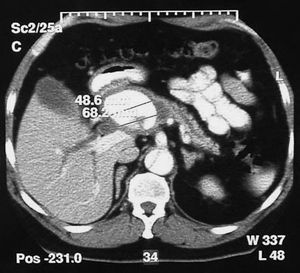
Realizamos una tomografía computarizada (TC) abdominal (fig. 1), donde se observó un aneurisma de 7 cm, que podía estar situado en la arteria hepática o el tronco celíaco en el hilio hepático, con dilatación de las vías biliares intrahepáticas y extrahepáticas.
Fig. 1. Tomografía computarizada abdominal donde se observa un aneurisma de 7 cm.
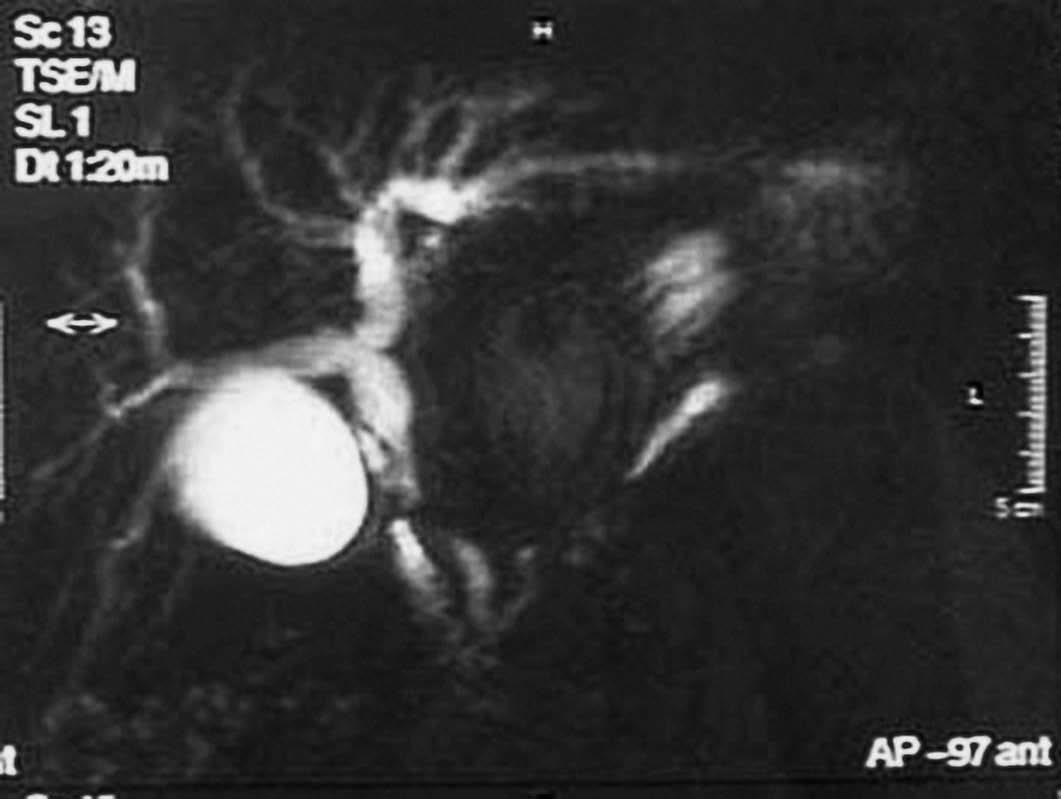
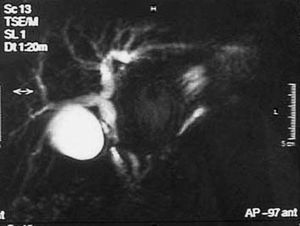
A continuación se efectuó una colangiorresonancia (fig. 2) con el objetivo de evaluar las dimensiones del aneurisma, la morfología de sus paredes y su relación con otras estructuras. El aneurisma parecía formar parte de la arteria hepática, efectivamente medía 7 cm y condicionaba una compresión de colédoco con dilatación por encima de dicha compresión.
Fig. 2. Colangiorresonancia.
La arteriografía fue necesaria para decidir el procedimiento terapéutico más adecuado. Mostró un relleno de la cavidad seudoaneurismática en fases tardías; no se consiguió rellenar de nuevo dicha cavidad con la arteriografía selectiva de la arteria mesentérica superior y del tronco celíaco, lo que sugiere una probable relación con la arteria gastroduodenal. Destacaba la presencia de una variante anatómica consistente en el nacimiento de la arteria hepática derecha desde la arteria mesentérica superior. No se vio la posibilidad de efectuar una embolización del aneurisma, al no poderse cateterizar de forma selectiva la arteria nutricia.
El paciente fue intervenido quirúrgicamente, efectuándose la resección de un aneurisma gastroduodenal de 7 cm. En las 48 h siguientes presentó fiebre y elevación de las transaminasas, y en la TC abdominal se detectó la presencia de isquemia en el lóbulo hepático izquierdo; se decidió efectuar una laparotomía con intento de hepatectomía izquierda, pero el paciente falleció a causa de un tromboembolismo pulmonar masivo.
DISCUSION
Los aneurismas hepáticos son lesiones vasculares muy raras, a menudo con una presentación clínica inespecífica y difíciles de diagnosticar antes de su rotura1. Representan el 20% de los aneurismas arteriales viscerales1-4, la segunda causa tras los aneurismas esplénicos3-5. La aterosclerosis (32%), la degeneración de la íntima (24%), los traumatismos (22%) y los aneurismas micóticos (5%) constituyen la etiología más frecuente2,4. Otras causas menos comunes son las vasculitis (como la poliarteritis nodosa6), la inflamación periarterial por colecistitis7 o pancreatitis, y la displasia fibromuscular1. Suelen aparecer en adultos alrededor de los 40 años, más frecuentemente en varones que en mujeres (2:1)1,8,9, y se presenta inicialmente con una rotura en un 20-80% de los casos5,6. Otras presentaciones incluyen el dolor abdominal o la hemorragia gastrointestinal; la ictericia obstructiva y la hemobilia son bastante inusuales como forma inicial de manifestación1,7,10.
Dada la alta mortalidad de esta enfermedad por presentarse de forma asintomática o mediante un cuadro inespecífico4, es de vital importancia su diagnóstico precoz mediante el empleo de pruebas de imagen1. La ecografía Doppler se utiliza para el diagnóstico inicial y para el estudio de la vascularización hepática2,11. La TC helicoidal, decisiva en nuestro caso para iniciar un estudio enfocado a las posibles causas, evalúa las dimensiones del aneurisma, diferencia la luz del trombo, revela fisuras y permite visualizar las estructuras vecinas2. La angiografía fue definitiva para confirmar que se trataba de un aneurisma de la arteria gastroduodenal y no de la arteria hepática, y resultó esencial para elegir el tratamiento quirúrgico7, ya que permite estudiar las anomalías anatómicas, la circulación colateral y la presencia de múltiples aneurismas, lo que acontece en un 20% de los casos2.
Otras pruebas de imagen se reservan como segunda opción. La radiografía simple de abdomen puede mostrar calcificaciones en los bordes aneurismáticos2,5. La colangiorresonancia magnética ofrece información adicional sobre la relación del aneurisma con el árbol biliar y sobre su propia anatomía. En la colangiografía y la endoscopia puede detectarse la compresión de las venas de salida y del árbol biliar2. La resonancia magnética aporta las dimensiones del aneurisma, su relación con otros vasos, la morfología de sus paredes y la presencia de trombos o disección, y permite el estudio del flujo sanguíneo2,11.
Hay muchas posibilidades para el tratamiento de un aneurisma hepático. Inicialmente, los aneurismas se trataban quirúrgicamente, pero el uso de técnicas endovasculares está siendo cada vez más frecuente2,12. Los elementos fundamentales que determinan la estrategia a seguir son: el protocolo de cada hospital, el estado general del paciente, las características morfológicas de la lesión (sacular o fusiforme, con o sin cuello) y, por supuesto, la localización anatómica de la lesión2. Al considerar la estrategia terapéutica, hay que tener en cuenta la alta sensibilidad del parénquima hepático a la isquemia.
Para las lesiones intrahepáticas, la embolización es el método de elección por su eficacia y porque no requiere la resección del parénquima hepático5. En las lesiones extrahepáticas el tratamiento es controvertido. Si se trata de la arteria hepática común se hace una embolización. Si la arteria hepática propia es sacular con buen cuello, la primera elección es la embolización y, en segundo lugar, la aneurismectomía con reconstrucción vascular o anastomosis; en el caso de un aneurisma sacular sin cuello o uno fusiforme, es de elección la aneurismectomía, preferiblemente con una reconstrucción vascular antes que una anastomosis2. En los aneurismas de arteria gastroduodenal, como en este caso, se realiza una aneurismectomía con reconstrucción de la continuidad vascular por vía directa2.
En urgencias, salvo en los pacientes que están en shock (por aneurisma roto), se aconseja el abordaje endovascular, que permite una localización rápida y precisa de la lesión y el emplazamiento de un balón transitorio para reducir el sangrado2.
El método endovascular no está exento de complicaciones, entre las que se encuentran la rotura del saco aneurismático, la dislocación o reflujo del material de embolización, la obliteración incompleta del saco, la disección de la íntima, la formación de seudoaneurismas en ramas colaterales y la aparición de hematomas o seudoaneurismas en el lugar de punción.
Así pues, entre otras causas infrecuentes de ictericia obstructiva13,14, habrá que tener presente la posibilidad de una lesión vascular que por compresión pueda ocasionar dicha enfermedad, dada la importancia de su diagnóstico precoz y tratamiento para el pronóstico de estos pa cientes.