INTRODUCCIÓN
Aunque hasta hace poco se defendía la realización de co lonoscopias sin sedación1 , en los últimos años se ha generalizado el uso de sedación para disminuir las molestias del paciente. El método más habitualmente utilizado es la sedación consciente con midazolam y petidina por vía intravenosa aplicado por el personal de la unidad de endos-copia2,3 . Esto ha generado nuevos problemas. La sedación aumenta el tiempo que el paciente ha de permanecer en la unidad de endoscopia hasta que puede ser dado de alta y, sobre todo, las complicaciones asociadas a las endoscopias. De hecho, la sedación es el origen de la mayoría de las complicaciones acaecidas durante las exploraciones endoscópicas digestivas en Estados Unidos4 . Por esta razón, el flumazenilo, un antagonista de las benzodiacepinas, es utilizado frecuentemente para evitar las complicaciones de la sedación y disminuir el tiempo de recuperación postsedación3 . El flumazenilo se ha mostrado muy eficaz para disminuir del tiempo de recuperación de los pacientes sedados con midazolam en ensayos clínicos aleatorizados5-11 . Pero para tomar decisiones acerca del uso de un procedimiento en la práctica diaria, como la reversión tras sedación en las unidades de endoscopia, los expertos en calidad recomiendan conocer no sólo la eficacia del procedimiento, sino también su efectividad, es decir, su rendimiento en situaciones de trabajo habi-tuales12-14 . Por estos motivos decidimos valorar la efectividad de la reversión comparando los resultados del uso o no de reversión tras una colonoscopia ambulatoria con sedación consciente en 2 unidades de endoscopia, utilizando cada una de ellas su método habitual de trabajo y su coste.
PACIENTES Y MÉTODO
Se realizó un estudio prospectivo en 2 unidades de endoscopia, utilizando cada una de ellas su método habitual de trabajo. En ambas se utilizó sedación consciente con midazolam y petidina. En una de las unidades se revertía sistemáticamente a todos los pacientes con flumazenilo. En la otra no se utilizaba este tipo de medicación, salvo que fuera necesario por la aparición de una complicación durante la sedación. Se consideraron como objetivos primarios del estudio el tiempo de recuperación necesario para abandonar la unidad de endoscopia y las posibles complicaciones relacionadas con la sedación. Se incluyó a pacientes ambulatorios remitidos consecutivamente para la realización de una colonoscopia completa. Todos los pacientes firmaron el consentimiento informado. Se excluyó a pacientes menores de 18 años, con un riesgo quirúrgico según la clasificación de la American Society of Anesthesiologists de III o superior, con alergia conocida al midazolam, la petidina o el flumazenilo, con endoscopia previa, con incapacidad para comprender el consentimiento informado y el cuestionario, mujeres embarazadas, consumidores de drogas por vía intravenosa y con resecciones colónicas previas. Se administró oxígeno con gafas nasales y se monitorizó la oximetría de forma continua con un pulsioxímetro digital (Oxipleth; Novametrix Medical System Inc. Wallingford CT, USA). Se determinó la presión arterial al inicio y final de la exploración y en el momento de ser dado de alta. El endoscopista administró petidina y midazolam de forma progresiva, en función de la edad y el peso del paciente, valorando la respuesta obtenida. Se definió como sedación adecuada aquella en la que el paciente estaba relajado con respuesta fácil a las órdenes verbales. Después de la endoscopia los pacientes eran monitorizados en la sala de recuperación de la unidad de endoscopia, controlados por enfermeros con experiencia en endoscopia y ajenos al estudio. A los pacientes del grupo de reversión se les administraba, en perfusión lenta, 0,1 mg de flumazenilo por cada miligramo de midazolam administrado previamente, diluido en 100 cm3 de suero fisiológico. Se consideraba que el paciente podía ser dado de alta cuando los signos vitales (presión arterial, saturación de oxígeno y frecuencia cardíaca) eran estables, el paciente estaba orientado en persona, tiempo y espacio, y podía caminar sin ayuda. Se definió estancia prolongada como aquella en la que el paciente necesitaba más de 20 min para poder ser dado de alta. Tres semanas después de la exploración se realizó una entrevista telefónica por personal entrenado en este tipo de entrevistas y ajeno al estudio. En esta entrevista se preguntaba por las posibles molestias y complicaciones que hubieran presentado después de la colonoscopia y el tiempo que había tardado en normalizar su estado de conciencia (valoración subjetiva del paciente).
Estudio estadísticoLos resultados se expresan como media ± desviación estándar. La comparación de datos categóricos entre grupos se realizó mediante la prueba de la χ2 . La comparación entre medias de variables cuantitativas se realizó mediante la prueba de la t de Student. Para la comparación de la variable tiempo de recuperación se utilizó la prueba de la U de Mann-Whitney porque esta variable no seguía una distribución normal. Se consideró significativa una p < 0,05.
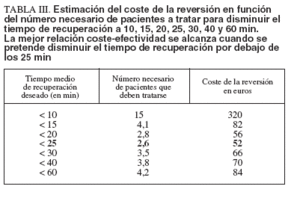
Análisis de coste-efectividadSe llevó a cabo un análisis simple de coste-efectividad del uso de la reversión. El objetivo fue estimar el coste de la reversión en función del número necesario de pacientes a tratar para disminuir la estancia media a 10, 15, 20, 25, 30, 40 y 60 min. El coste de cada tratamiento de reversión se calculó como la suma del coste de la dosis media de flumazenilo, una jeringa y una aguja para la carga, 100 cm3 de suero para la dilución y un sistema de suero asociado. Este valor fue de 22 euros.
RESULTADOSSe incluyó a 237 pacientes consecutivos, 122 en el grupo de reversión y 115 en el grupo sin reversión. Se excluyó a 37 pacientes, 22 del grupo de reversión y 15 del grupo sin reversión, porque no se les pudo pasar el cuestionario telefónico (no se consiguió contactar con ellos); en cada grupo quedaron 100 pacientes.
TABLA I. Las características de ambos grupos eran similares salvo en el número de pacientes remitidos para cribado de cáncer colorrectal
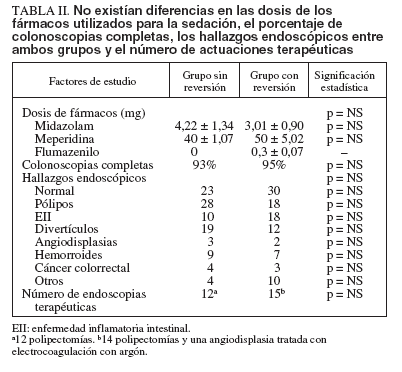
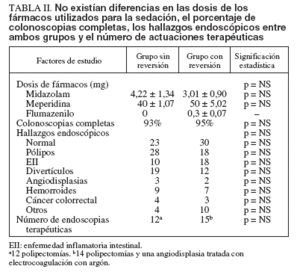
TABLA II. No existían diferencias en las dosis de los fármacos utilizados para la sedación, el porcentaje de colonoscopias completas, los hallazgos endoscópicos entre ambos grupos y el número de actuaciones terapéuticas
Características demográficas, clínicas y endoscópicas
La tabla I muestra las características demográficas de ambos grupos y las indicaciones por las que se realizaba la exploración. Sólo se encontraron diferencias significativas entre ambos grupos en el porcentaje de pacientes a los que se realizó la colonoscopia como cribado de cáncer colorrectal, que era mayor en el grupo de no reversión. La tabla II muestra la dosis media de midazolam, meperidina y flumazenilo utilizada, el porcentaje de colonoscopias completas, los hallazgos endoscópicos y el número de actuaciones terapéuticas. Como puede apreciarse, no existieron diferencias significativas en ninguna de estas variables entre ambos grupos.
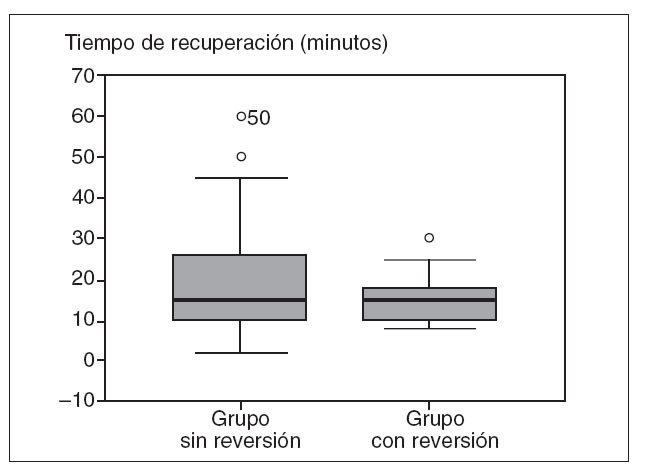
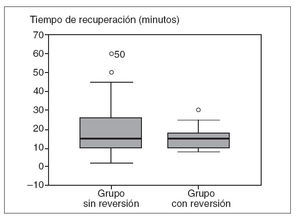
Fig. 1. Tiempo de estancia en la sala de recuperación de la unidad de endoscopia.
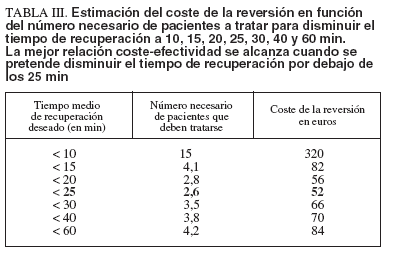
TABLA III. Estimación del coste de la reversión en función del número necesario de pacientes a tratar para disminuir el tiempo de recuperación a 10, 15, 20, 25, 30, 40 y 60 min. La mejor relación coste-efectividad se alcanza cuando se pretende disminuir el tiempo de recuperación por debajo de los 25 min
Estudio del tiempo de recuperación tras la sedaciónEl tiempo de estancia de los pacientes en la unidad de endoscopia después de la exploración fue de 19,2 ± 11,7 min en el grupo de no reversión frente a 15,3 ± 10,1 min en el grupo de reversión (p = NS). La figura 1 muestra un diagrama de cajas que representa las medianas, los percentiles 25 y 75 y los valores máximo y mínimo de la variable tiempo de recuperación de ambos grupos de pacientes. Como puede observarse, aunque las medianas coinciden, el tiempo de recuperación del grupo de reversión resultó más homogéneo que el de no reversión. Cuando se comparó el número de pacientes con estancias prolongadas, se evidenció que el 23% de los pacientes del grupo de no reversión frente al 11% de los del grupo de reversión permanecían más de 20 min en la sala de recuperación; esta diferencia fue significativa (p < 0,001).
Estudio de coste-efectividad de la reversiónLa tabla III muestra los resultados del análisis de coste-efectividad. Como puede observarse, la mejor relación coste-efectividad se obtenía cuando se pretendía disminuir la estancia media a 25 min. El coste de la intervención varía en función del coste de la dosis de flumazenilo y del tiempo de recuperación que consideremos que entorpece la labor de la unidad de endoscopia. Esta segunda variable tiene una mayor influencia en el coste por cada estancia prolongada evitada.
Cuestionario telefónico
No se encontraron diferencias en la impresión subjetiva que tenían los pacientes respecto al tiempo que había persistido el efecto de la sedación. El 92% de los pacientes del grupo de reversión y el 90% del grupo de no reversión pensaban que el efecto de la sedación les había durado menos de 1 h (p = NS). El 8% de cada grupo pensaba que les había durado entre 1 y 2 h (p = NS) y sólo el 2% de los pacientes del grupo de no reversión refirieron haber notado el efecto del sedante durante más de 2 h después de la endoscopia (p = NS). En el grupo de reversión, tras la exploración existía un mayor porcentaje de pacientes que recordaban haber tenido molestias durante la exploración que en el grupo de no reversión (el 23 frente al 13%; p < 0,05). Estas molestias consistían en dolor y distensión abdominal. El 15% de los pacientes del grupo de reversión y el 12% del grupo sin reversión referían molestias leves secundarias a la colonoscopia en los días posteriores (p = NS). Estas molestias consistieron en dolor, distensión abdominal y sangrado escaso autolimitado en 2 casos (uno en cada grupo). Ningún paciente precisó atención médica por estas molestias. Ningún paciente refirió haber presentado efecto secundario alguno atribuible a la sedación (malestar general, pérdidas de conciencia, dificultad respiratoria, etc.) ni complicaciones derivadas de estos efectos secundarios (caídas, accidentes, etc.).
DISCUSIÓNLa reversión con flumazenilo no modificó la estancia media en la unidad de endoscopia de los pacientes sedados con midazolam y petidina (15,3 ± 10,1 min frente a 19,2 ± 11,7; p = NS). Sin embargo, en el grupo sin reversión existía un mayor número de pacientes con estancias prolongadas (estancias de más de 20 min) y esto sí alcanzaba significación estadística (el 23 frente al 11%; p < 0,001). Por lo tanto, aunque la reversión con flumazenilo no alteró el tiempo medio de recuperación de los pacientes tras la sedación, sí disminuyó el número de pacientes con tiempos prolongados de recuperación. Pero, ¿esta reducción puede tener alguna utilidad? Creemos que sí. En las unidades de endoscopia pequeñas, o sin salas de recuperación y que tengan una alta presión asistencial, el uso de reversión con flumazenilo puede ayudar a mantener un alto grado de trabajo a pesar del uso de la sedación. Pero no debemos olvidar que esta mejoría en tiempo sería a costa de aumentar el costo de la exploración. Por el contrario, en unidades con bajos niveles de trabajo o en aquellas que tengan sala de recuperación con capacidad suficiente para asumir el trabajo diario, el uso de reversión con flumazenilo no se traducirá en ningún beneficio práctico y sí aumentará el costo de la exploración. La mejor relación coste-efectividad del uso de flumazenilo se alcanzaba cuando se intentaba disminuir la estancia media de los pacientes en la unidad a 25 min. Presuponiendo que la duración media de una colonoscopia pueda estar en torno a los 30 min, una estancia media de 25 min permite mantener una actividad normal en las unidades que tengan una cama de recuperación por cada sala de trabajo. En los trabajos relacionados con el coste de la endoscopia digestiva publicados en nuestro país, el gasto en fármacos representa alrededor del 6% del coste total de la endoscopia15,16 . La generalización de la sedación sumada a la reversión podría duplicar este concepto, con la consiguiente repercusión en el coste total de la exploración. Con el fin de mejorar el coste-efectividad del uso de flumazenilo tras una endoscopia con sedación se podría realizar una reversión selectiva. Es decir, limitar el uso de flumazenilo a aquellos pacientes con un mayor riesgo de tener un tiempo de recuperación prolongado. Aunque aún está por determinar qué factores influyen en el tiempo de recuperación, es probable que los pacientes con mayor riesgo de complicaciones cardíacas o pulmonares, edad avanzada, obesidad o anemia tengan un mayor tiempo de recuperación17 . Se podría pensar que es precisamente en estos pacientes con mayor riesgo de presentar una estancia prolongada tras la sedación en los que la reversión implique mayores complicaciones. La vida media del flumazenilo es menor que la del midazolam. Esto puede conllevar un riesgo de resedación al terminar los efectos del primero. Este fenómeno de resedación podría inducir episodios de hipoxia o disminución de la conciencia que en estos pacientes de alto riesgo implicarían un mayor peligro. Sin embargo, en lo que a la endoscopia gastrointestinal se refiere, la resedación es más una preocupación teórica que un fenómeno real. En 2 estudios comparativos no se pudo demostrar el fenómeno de la resedación7,18 . Esto se debe a las dosis bajas de benzodiacepinas que se utilizan para la realización de exploraciones endoscópicas. Nosotros no encontramos efectos secundarios clínicamente relevantes en la entrevista telefónica llevada a cabo a las 3 semanas de la endoscopia. No obstante, dado el pequeño número de pacientes incluidos en el estudio, estos resultados deben ser tomados con cautela. Serán necesarios futuros estudios para valorar el uso selectivo de la reversión en estos pacientes de alto riesgo. Llama la atención que el número de pacientes que recordaban molestias durante la exploración era mayor en el grupo de reversión que en el grupo sin reversión (el 23 frente al 13%; p < 0,05). Creemos que este hecho puede atribuirse a 2 causas. Por un lado, la reversión de las benzodiacepinas con flumazenilo por sí misma es capaz de crear sensación de malestar en el paciente, que lo atribuye a la exploración. Por otro lado, es posible que una reversión temprana de la sedación disminuya la amnesia propia de la sedación con benzodiacepinas, con el consiguiente aumento de los recuerdos.
En el estudio no se valoró el momento de incorporación de los pacientes a sus labores habituales. Se podría pensar que la reversión puede acortar este tiempo, lo que debería tenerse en cuenta como un factor favorable a su uso. Pero, como ya se ha indicado, la vida media del flumazenilo es inferior a la del midazolam. Por esta razón, aunque los pacientes sean revertidos, se les debe prohibir realizar labores de riesgo o responsabilidad hasta por lo menos pasadas 24 h, y por tanto, la reversión no puede ni debe ser utilizada como mecanismo para acelerar la incorporación de los pacientes a su trabajo habitual. También se podría discutir que los resultados de nuestro estudio se deben a una reversión incompleta de la medicación administrada. Se ha utilizado reversión con flumazenilo para contrarrestar el efecto del midazolam en pacientes que además han recibido meperidina. El antagonista de la meperidina, la naloxona, tiene importantes efectos secundarios (arritmias, hipotensión, edema pulmonar, muerte súbita, náuseas y vómitos) que desaconsejan su uso rutinario19,20 . En este estudio se ha valorado la efectividad de la reversión del midazolam con flumazenilo tal y como se utiliza de forma habitual en las unidades de endoscopia, esto es, en pacientes sedados con midazolam y meperidina. En conclusión, la reversión con flumazenilo tras sedación consciente en colonoscopia ambulatoria no disminuye de forma significativa el tiempo medio de estancia de los pacientes en la unidad de endoscopia, aunque sí reduce el número de pacientes con estancias prolongadas (> 20 min). Por esto pensamos que la reversión podría ser de utilidad en unidades de pequeño tamaño o sin sala de recuperación, que deban responder a una alta presión asistencial, aunque con un importante aumento en el costo de la exploración. Por el contrario, en unidades de endoscopia con salas de recuperación grandes o con poca presión asistencial, el uso de reversión con flumazenilo no aporta beneficio y aumenta el costo. La mejor relación costo-efectividad se alcanza cuando se busca una estancia media menor de 25 min.
Correspondencia: Dr. J.S. Baudet Arteaga . Servicio de Aparato Digestivo. Hospital Universitario Nuestra Señora de Candelaria. Carretera del Rosario, s/n. 38010 Santa Cruz de Tenerife. España. Correo electrónico: sbaudet@hospiten.es, baudetjs@yahoo.es
Recibido el 24-5-2004; aceptado para su publicación el 31-8-2004.