Según datos de la Organización Mundial del Turismo, en 2018 hasta 1.400 millones de personas realizaron desplazamientos internacionales, a lo que habría que sumar más de 70 millones de traslados forzados por conflictos.
Hasta el advenimiento de la pandemia por SARS-CoV-2, el tránsito aéreo ofreció una inmejorable vía de expansión para las enfermedades infecciosas, especialmente para aquellas con un periodo de incubación corto. Es así como han podido protagonizar brotes epidémicos en países con factores propiciadores a su establecimiento, ya sea por razones ecológicas (existencia de vectores como el mosquito tigre) o sociales.
El género de nematelmintos Angiostrongylus posee dos subespecies patógenas para los humanos: A. cantonensis y A. costaricensis. Se trata de helmintos cuyo complejo ciclo vital incluye cinco fases de desarrollo en invertebrados marinos como huéspedes intermedios y a roedores como huéspedes definitivos. Las personas, huéspedes accidentales, podemos infectarnos al comer marisco crudo o poco cocido1,2. Después de un periodo de incubación de dos semanas, la infección se manifiesta con un cuadro clínico dominado por los síntomas abdominales derivados de la invasión directa de la pared intestinal (A. costaricensis), o por los síntomas neurológicos secundarios a una meningitis eosinofílica (A. cantonensis). Con frecuencia, A. costaricensis produce una perforación intestinal debida a su propio efecto citopático y a la anoxia tisular secundaria a una intensa vasculitis eosinofílica3. Ambas infecciones han sido bien documentadas en países tropicales, pero prácticamente son desconocidas en Europa.
El paciente descrito pertenece a un grupo de nueve turistas procedentes de Cuba. Entre los días 14 y 17 de su retorno a Europa, cuatro de ellos presentaron síntomas compatibles con infección angioestrongyloidea. La fuente de infección fue identificada (ingesta de camarones semicrudos). La presentación clínica inicial de tres pacientes (cefalea intensa retrocular y occipital, náuseas y meningismo con disestesias más eosinofília intensa, en sangre y LCR), se correspondía sindrómicamente con una meningitis eosinofílica parasitaria. La cuarta paciente presentaba, además, episodios de dolor abdominal intenso.
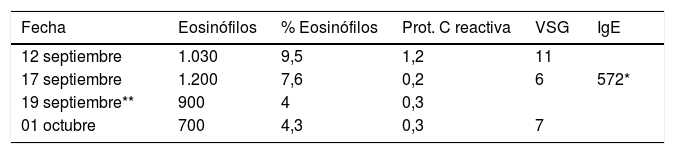
Se trata de una mujer de 20 años, con antecedentes de asma bronquial extrínseco. A los 17 días del regreso fue atendida en el Servicio de Enfermedades Infecciosas por referir cefalea, náuseas y una intensa sensación disestésica en ambas rodillas, parcialmente invalidante, aunque sin limitación articular ni derrame. El hemograma mostró hipereosinofília (1.030 eosinófilos; 9,5%). En la bioquímica básica no había anormalidades en las funciones hepática y renal, ni elevación de los reactantes de fase aguda (PCR: 1,2 y VSG: 11 mm/h). Se prescribió metilprednisolona 1 mg/kg y analgesia pautada4. No obstante, su evolución fue marcadamente diferente de los otros tres enfermos, en los que los síntomas meníngeos se afianzaron y requirieron ingreso hospitalario con una punción lumbar evacuadora. En dicha cuarta paciente predominó la aparición de reacciones alérgicas cutáneas y episodios de dolor parestésico migrante (occipital izquierdo, brazo izquierdo y faringe). A partir del séptimo día sintomático, el dolor aumentó y se centró en el hemiabdomen izquierdo, requiriendo valoración en Urgencias de Cirugía.
A la exploración, el abdomen era blando, depresible, no distendido, pero doloroso a la palpación en flanco y fosa ilíaca izquierdos; sin signos de peritonismo. En la analítica persistía la hipereosinofília (tabla 1). Una TAC abdominal mostró unas asas intestinales normales, sin signos de sufrimiento parietal ni otras anormalidades viscerales. En una valoración conjunta, Cirugía-Medicina Tropical se orientó en el cuadro como dolor abdominal parestésico, se desestimó el abordaje quirúrgico y se añadió al tratamiento alprazolam y antihistamínicos (bilastina), obteniendo una excelente respuesta clínica, con desaparición de la sintomatología en los siguientes cuatro a cinco días. Posteriormente, una serología (In-Home EITB, The Swiss Tropical & Public Health Institute, Génève, Switzerland) confirmó la positividad a Angiostrongylus cantonensis.
Este helminto ha protagonizado una expansión silente, pero rápida, desde el sudeste asiático hasta el Caribe, y se le considera una parasitosis emergente global. La aparición de dolor abdominal en un paciente con sospecha de angiostrongylosis obliga a una vigilancia estrecha, ya que no disponemos de pruebas inmediatas que permitan diferenciar A. cantonensis del mucho más intestinalmente lesivo A. costaricensis.
La presencia de cuadros clínicos dominados por las algias parestésicas debidos a A. cantonensis son, evidentemente, rarezas, pero existen casos similares descritos en zonas altamente endémicas: Hawaii (cuatro casos de 18; 22%), China (cinco de 25; 20%) y uno en Australia5. Los pacientes «parestésicos» refieren sensaciones dolorosas intensas localizadas «bajo la piel», y con frecuente irradiación metameral, migrantes, invalidantes por su intensidad, pero con exploración física normal. Típicamente se viven de manera angustiosa y responden a la combinación de benzodiacepinas y antihistamínicos, aunque las bases de su efecto terapéutico están bajo discusión; se apunta que una población de eosinófilos sensibilizada a antígenos helmínticos pueda producir citoquinas con efectos neurotropos.
En definitiva, presentamos el primer caso confirmado serológicamente de A. cantonensis en Europa, cuyo escenario clínico fue presidido por episodios de dolor abdominal de origen parestésico y que precisaron de una valoración quirúrgica. El antecedente de un desplazamiento a zonas endémicas y de hipereosinofilia puede sugerir el diagnóstico.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.