La influencia de la experiencia acumulada del médico que interpreta cápsulas endoscópicas sobre su capacidad diagnóstica es discutida.
ObjetivoDeterminar si existen diferencias en el valor predictivo negativo de las cápsulas endoscópicas informadas por los mismos endoscopistas a lo largo del tiempo.
MétodosRevisamos las 900 primeras cápsulas endoscópicas realizadas por tres gastroenterólogos expertos en endoscopia durante 8años. Se dividieron en 3 grupos de 300 cápsulas cada uno. El grupo 1 fue la suma de las tres primeras centenas informadas por cada uno, el grupo 2 la suma de las tres segundas centenas y el grupo 3 la suma de las tres terceras centenas. Se hizo un seguimiento mínimo de 28meses a los casos con exploración normal.
ResultadosAunque se consideraron normales el 18% de las cápsulas del grupo 1, el 19,3% de las del grupo 2 y el 15,6% de las del grupo 3, solo fue posible seguir y finalmente analizar a 34 enfermos en el grupo 1, a 38 en el 2 y a 36 en el 3. Sobre estos casos, el valor predictivo negativo fue del 88,2% en el grupo 1, del 89,5% en el grupo 2 y del 97% en el grupo 3 (p>0,05).
ConclusiónEl valor predictivo negativo de la cápsula endoscópica, aunque con tendencia a aumentar, se mantiene alto y sin diferencias significativas desde las 100 primeras exploraciones si los médicos que la interpretan son expertos en endoscopia convencional y tienen formación específica previa.
The impact of the accumulated experience of the capsule endoscopy (CE) reader on the accuracy of this test is discussed.
AimTo determine whether the negative predictive value of CE findings changes along the learning curve.
MethodsWe reviewed the first 900 CE read by 3 gastroenterologists experienced in endoscopy over 8 years.
These 900 CE were divided into 3 groups (300 CE each): group 1 consisted of the sum of the first 100 CE read by each of the 3 endoscopists; group 2, the sum of the second 100 and groups 3, the sum of the third 100.
Patients with normal CE were monitored for at least 28 months to estimate the negative predictive value.
ResultsA total of 54 (18%) CE in group 1, 58 (19.3%) in group 2 and 47 (15.6%) in group 3 were normal, although only 34 patients in group 1, 38 in group 2 and 36 in group 3 with normal CE completed follow up and were eventually studied.
The negative predictive value was 88.2% in group 1, 89.5% in group 2 and 97% in group 3 (P>.05).
ConclusionThe negative predictive value tended to increase, but remained high and did not change significantly after the first 100 when readers are experienced in conventional endoscopy and have preliminary specific training.
Desde su aprobación por la Food and Drugs Association en el año 2001 la cápsula endoscópica (CE) se ha convertido en una prueba fundamental en el diagnóstico de la patología del intestino delgado (ID)1. Su seguridad, facilidad de realización y aceptación por parte del enfermo hacen que siga siendo una exploración clave en el estudio y seguimiento de las lesiones distales al ángulo de Treitz en comparación con otras técnicas2-8.
Aunque sus indicaciones y contraindicaciones han sido bien establecidas1,9,10, persiste controversia no solo sobre el periodo de aprendizaje necesario para la adquisición de competencia en su lectura e interpretación11, sino sobre cuál es la curva de aprendizaje específica de la CE12,13. Así, actualmente se asume que dicha curva de aprendizaje sería corta siempre que el médico tenga un conocimiento suficiente en endoscopia convencional14, aunque se reconoce que no hay estudios específicos en este sentido15.
Nuestro objetivo ha sido estudiar si la experiencia acumulada en el tiempo y a través de la realización de un progresivo mayor número de exploraciones influye sobre la capacidad diagnóstica de la CE, medida mediante el valor predictivo negativo (VPN) aportado por la prueba.
Pacientes y métodosRevisamos de manera retrospectiva las 900 primeras CE completas, limpias y válidas de pacientes diferentes leídas por 3 gastroenterólogos expertos en endoscopia convencional, desde diciembre del 2003 hasta diciembre del 2011. Su formación previa en interpretación de la prueba había sido autodidacta y mediante asistencia simultánea a congresos y, al menos, a un curso específico durante el año previo y posterior a la implantación de la técnica en nuestro centro.
Estas 900 CE fueron divididas en 3 grupos: grupo 1 (300 CE; formado por la suma de las 100 primeras CE de cada uno de los 3 endoscopistas); grupo 2 (300 CE; formado por la suma de las tres segundas centenas de CE informadas por cada uno de los 3 endoscopistas), y grupo 3 (300 CE; formado por la suma de las tres terceras centenas de CE visualizadas por cada uno de los 3 endoscopistas).
Entraron a consideración para el estudio del valor predictivo negativo únicamente aquellas CE catalogadas como normales. Según recomendaciones previamente publicadas16,17, se excluyeron aquellas que presentaron alguna erosión, afta, úlcera, estenosis, edema-denudación, tumor o cualquier lesión vascular potencialmente causante de hemorragia, independientemente de su tamaño. Los endoscopistas conocían los datos clínicos de los pacientes. El tiempo entre la petición y la realización de la CE no varió de manera importante a lo largo del tiempo, situándose siempre por debajo de los 2 meses.
El material utilizado fue siempre Given Imaging Pillcam SB y SB2, con sistema de recogida de datos Data Recorder y software Rapid en las distintas versiones ofrecidas por esta marca desde su comercialización. El protocolo de realización de la técnica no cambió sustancialmente durante el periodo de estudio: en todos los casos se siguió un procedimiento de preparación con dieta líquida sin residuos el día previo y absoluta la noche anterior y hasta las 2-4h del comienzo, cuando se permitieron líquidos. No se emplearon procinéticos ni sistemas de limpieza intestinal excepto en casos puntuales. Todos los pacientes contaban con gastroscopia y colonoscopia previas y habían firmado consentimiento informado. La visualización fue a doble imagen, entre 8-14/s.
Utilizando el informe emitido tras la CE recogimos datos epidemiológicos (edad, sexo) y fecha de realización. Los motivos de la solicitud fueron divididos de manera simplificada en hemorragia digestiva de origen oscuro visible (HDOOV), hemorragia digestiva de origen oscuro oculta (HDOOO) o sospecha de enfermedad inflamatoria intestinal (EII). Los casos de seguimiento de patologías previamente diagnosticadas y los cribados en síndromes polipósicos asintomáticos, al igual que las exploraciones incompletas o sucias, no habían entrado en la valoración inicial. Las sospechas de neoplasia entraron en la categoría de HDOOO.
De manera retrospectiva se revisaron todas las historias clínicas de los enfermos con CE normal y se realizaron entrevistas telefónicas a todos ellos. El acceso a los datos de la historia se ajustó al protocolo establecido en nuestro centro, y las entrevistas telefónicas se hicieron en 2 tandas de llamadas durante días diferentes y a distintas horas del día en un intento de lograr el máximo de contactos. En caso de fallecimiento o no localización se habló con familiares directos que tuvieran conocimiento pleno de la enfermedad del caso investigado. Se primó la información de la historia clínica, optándose por la aportada por el enfermo cuando aquella no existía. El diseño del estudio garantiza un intervalo mínimo de seguimiento entre la CE y el control de la historia-telefónico de 28 meses, periodo considerado suficiente para comprobar el VPN alcanzado. Investigamos las siguientes variables: persistencia o no de los síntomas que motivaron la petición de la CE, realización de más pruebas relacionadas con el ID tras la CE, presencia o no de un diagnóstico en el ID posterior a la CE normal y si existía o el paciente conocía un diagnóstico final no solo en el ID, sino a cualquier nivel del aparato digestivo al que se hubiera atribuido la clínica que originó la solicitud de la CE.
Como VPN consideramos la capacidad que tenía un resultado negativo en la CE para predecir la no existencia de un diagnóstico en el ID tras un periodo mínimo de seguimiento de 28 meses mediante evolución, más pruebas y/o cirugía desde su realización.
Análisis estadísticoLa información fue volcada a una base de datos específica elaborada con el programa Excel para su estudio posterior. Dicho análisis se realizó utilizando el programa SPSS, versión 15.0. Los resultados se presentan en forma de frecuencias absolutas y porcentajes. Se utilizó un test de χ2 para comparar proporciones de variables cualitativas entre los grupos, adoptándose un grado de significación estadística para p<0,05.
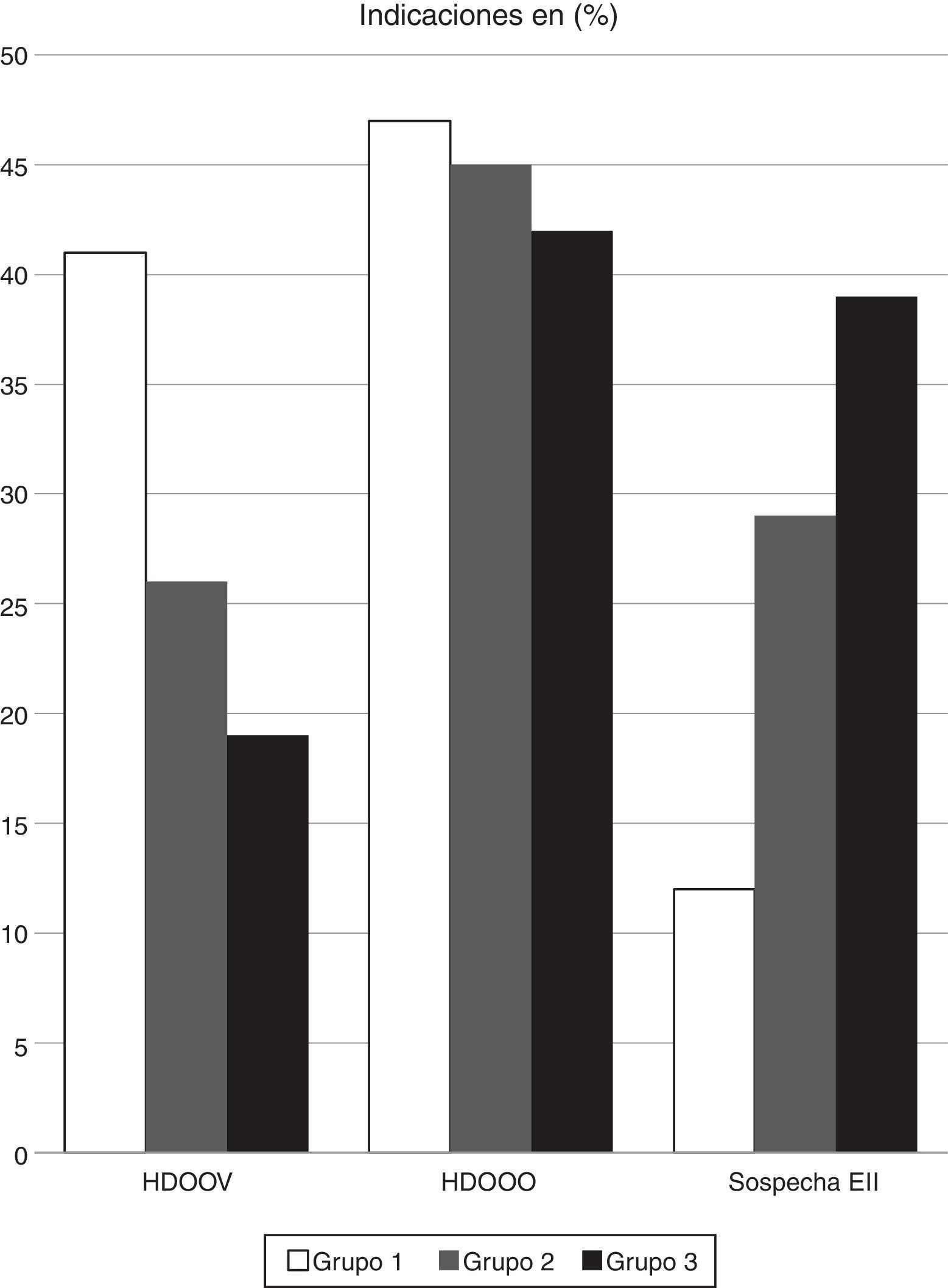
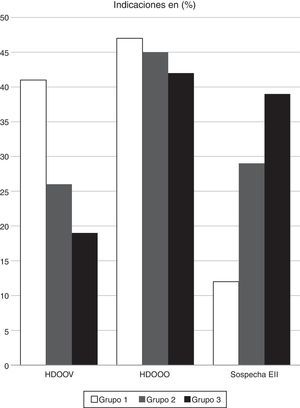
ResultadosLas indicaciones dentro de las 900 CE que entraron inicialmente a estudio fueron HDOOV en el 41,2% de los 300 casos del grupo 1, en el 26,3% de los 300 casos del grupo 2 y en el 19,4% de los 300 casos del grupo 3. El motivo de petición fue HDOOO en el 47,1, 44,7 y 41,7% en cada uno de los 3 grupos respectivamente, y sospecha de EII en el 11,8, 28,9 y 38,9% respectivamente (fig. 1).
Se consideraron normales 54 de las 300 CE del grupo 1 (18%), 58 en el grupo 2 (19,3%) y 47 en el grupo 3 (15,6%), sin encontrarse diferencias significativas en este aspecto. Tampoco hubo diferencias en los porcentajes de CE normales entre los 3 endoscopistas. Las edades medias de estos enfermos con CE normal fueron equiparables.
Tras la revisión de las historias y el doble intento de encuesta telefónica, se excluyeron 20, 20 y 11 pacientes en cada grupo, respectivamente, por falta de datos en la historia no completables en la entrevista o por rechazar participar. De este modo, entraron finalmente a consideración para valoración del VPN 108 pacientes (34 en el grupo 1, 38 en el grupo 2 y 36 en el grupo 3), con una edad media de 54años (rango: 17-96años), de los cuales el 39,8% eran varones.
Sesenta y uno de estos 108 enfermos en los que fue posible tener un seguimiento mínimo de 28 meses tras la CE continuaron con clínica (el 56,5%). Esto fue así en el 27% de las HDOOV, en el 43% de las HDOOO y en el 30% de las sospechas de EII. Los resultados del seguimiento por grupos se muestran en la tabla 1.
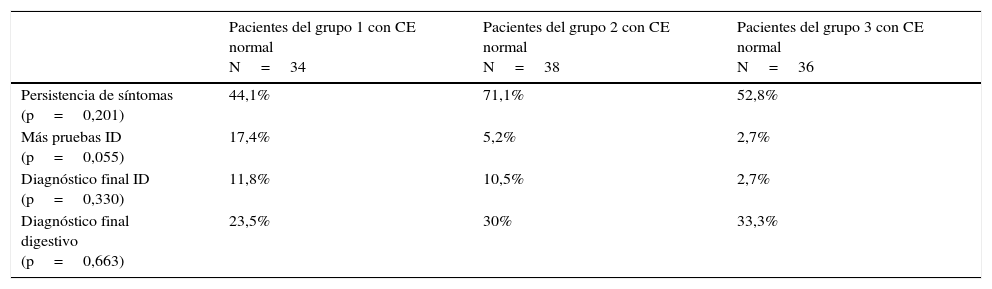
Resultados por grupos tras un seguimiento mínimo de 28 meses en los 108 enfermos con cápsula endoscópica normal
| Pacientes del grupo 1 con CE normal N=34 | Pacientes del grupo 2 con CE normal N=38 | Pacientes del grupo 3 con CE normal N=36 | |
|---|---|---|---|
| Persistencia de síntomas (p=0,201) | 44,1% | 71,1% | 52,8% |
| Más pruebas ID (p=0,055) | 17,4% | 5,2% | 2,7% |
| Diagnóstico final ID (p=0,330) | 11,8% | 10,5% | 2,7% |
| Diagnóstico final digestivo (p=0,663) | 23,5% | 30% | 33,3% |
CE: cápsula endoscópica; ID: intestino delgado.
En 31 de los 108 pacientes con CE normal (28,7%) se llegó a un diagnóstico definitivo en el seguimiento a cualquier nivel del tracto digestivo, si bien en solo el 8,3% este se encontraba en el ID, y en el 20,2% restante (22 casos), en otros tramos. Así, El VPN de la CE alcanzado en el grupo 1 fue del 88,2%, del 89,5% en el grupo 2 y del 97% en el grupo 3, sin alcanzarse diferencia significativa.
DiscusiónLa determinación objetiva de la capacitación en la CE no está actualmente completamente definida11. Se aconseja que debería ser valorada por criterios rigurosos y reproducibles, aunque se reconoce que no hay programas internacionales estandarizados y las guías son de publicación reciente y no han sido reevaluadas18. En la CE se propugna también últimamente optimizar la relación coste-beneficio, que podría mejorarse a partir del estudio de cuándo un endoscopista está preparado para la lectura autónoma y de si su experiencia aumenta la precisión diagnóstica (para desviar a los más expertos los casos a priori más difíciles, reparto de tareas de lectura, etc.)19.
Es lógico pensar que la CE debería seguir un método de instrucción parecido al de otras técnicas radiológicas, en las que existen 2 procesos básicos: la percepción visual de las imágenes y la interpretación posterior. Los médicos que informan CE, con experiencia en endoscopia convencional como requerimiento basal de partida, deben identificar, interpretar y documentar los hallazgos con la terminología adecuada. Sin embargo, el volumen necesario para alcanzar una competencia básica varía, refiriéndose que depende sobre todo de las capacidades individuales de cada médico, aunque las guías aconsejan un mínimo de 20 procedimientos supervisados antes de informar CE de manera independiente20. Esta recomendación está mayormente basada en consensos de expertos, que también señalan que el conocimiento inicial debe partir de revisiones de la literatura, asistencia a cursos específicos de formación y a congresos (tal fue nuestro caso), y debería comprender la visualización tutorizada de videos y una evaluación objetiva periódica posterior con casos reales a modo de examen práctico20. Estas mismas guías consideran que si el endoscopista es experto podría adquirir entrenamiento basal adecuado tras un programa de solo un día de duración, llegando a concretarlo en un mínimo de 8h de educación médica continuada, seguido por la revisión tutelada con apoyo de un lector experimentado de un mínimo de 10 casos20. De esta manera, al igual que en otras técnicas endoscópicas se han establecido umbrales de competencia (200 para la colonoscopia, 30-35 para la enteroscopia21,22), en la CE existirían distintos grados de experiencia (bajo, intermedio, alto) hasta llegar a ser patrón de referencia pasados los 300 casos23,24.
Un estudio multicéntrico, con escaso número de casos según reconocen los autores, refiere que las competencias básicas se adquieren con un mínimo de 20 pruebas, aunque admite que la capacitación debería conseguirse y valorarse mediante el incremento progresivo del número de CE informadas. Sin embargo, dicho estudio no siguió la evolución de la experiencia en el tiempo, sino que se basó en un entrenamiento estructurado y un test de competencia no validado18.
Una manera objetiva de comprobar resultados de un test diagnóstico es con el VPN, puesto en valor con un seguimiento posterior a largo plazo como realizamos en nuestro trabajo. Los análisis basados en un diagnóstico positivo, aunque usados en otros estudios de CE para validar su capacidad diagnóstica, pueden tener limitaciones tales como la dificultad para interpretar algunas lesiones (que aparecen hasta en un 14% de individuos asintomáticos25, la falta de uniformidad de criterios para establecer un diagnóstico concreto26,27, la desaparición de lesiones tras tratamientos empíricos, el hecho de no realizar más exploraciones al ya tener un diagnóstico considerado definitivo, etc. Además, el VPN es más difícil que esté influenciado por posibles diferencias entre los grupos objeto de estudio.
Por estos motivos elegimos el VPN, tal y como han hecho otros autores en trabajos de seguimiento con CE28. De esta manera, los resultados que obtuvimos estuvieron en el rango de lo referido por otros estudios, que comunican unos VPN del 96-100% en EII10,29-31, asumiéndose cifras inferiores del 80,1% en indicaciones centradas en la HDOOO para medias de seguimiento de 24 meses28.
Al intentar ver si este VPN variaba con la experiencia del endoscopista (presumiblemente menor al inicio, luego mayor), esto no fue así, probablemente derivado de que ya se consiguieron valores elevados en las primeras 100 exploraciones e incluso del tamaño muestral, si bien existió un pico de mejoría en la tercera centena. Los trabajos similares son escasos, asiáticos en su mayoría. Así, un artículo coreano reciente en el que se investiga también si la experiencia se relaciona con un progresivo mayor grado de capacidad diagnóstica apunta que con solo 10 exploraciones tuteladas se consigue una competencia adecuada, aunque comparan el grado de concordancia de aprendices y su evolución durante solo 15 exploraciones32. Otro estudio informa que hay una alta concordancia en la interpretación de la CE entre expertos, disminuyendo entre gastroenterólogos en el periodo de entrenamiento; los autores sugieren, al igual que nosotros, que no se requiere amplia experiencia para conseguir una adecuada capacidad diagnóstica33.
No hay clara evidencia sobre si otros elementos pueden influir en los resultados de la CE, tales como el grado de limpieza, el tiempo de tránsito, la velocidad o el modo de lectura34,35. En un estudio de cohortes, Zheng et al. concluyeron que la capacidad de detectar lesiones de la CE no estaba influenciada por el incremento de experiencia del endoscopista y sí por otras variables como la velocidad de lectura; sin embargo, compararon endoscopistas con distinto número de CE leídas en un momento dado36. La técnica de lectura, la atención e incluso la agudeza visual serían importantes en el visionado, mientras que la experiencia acumulada en otros procedimientos endoscópicos y en la CE influiría especialmente en la interpretación21,24,37.
En nuestro trabajo no hemos podido comprobar que el VPN de la CE se vaya incrementado de manera significativa cuanto mayor sea la experiencia del médico informante, aunque sí una tendencia en este sentido, a pesar de los altos valores iniciales. Los posibles avances en la tecnología de la CE quizá hagan que la veteranía adquiera aún mayor trascendencia21.
Nuestro estudio presenta limitaciones: es retrospectivo, pero con un gran número de casos y desde los años iniciales de la CE en nuestro país; las indicaciones en cada uno de los 3 grupos no fueron las mismas, algo atribuible a que estas se han ido ampliando con el devenir de la técnica y el mayor acceso a la prueba, y cuyo sesgo quedaría minimizado al elegir el VPN como parámetro a medir; la propia valoración de la capacidad diagnóstica basada en una característica de «no detección» como es el VPN, que podría primar la habilidad del endoscopista en la detección y en menor medida en la interpretación y, por último, el amplio rango y diferente tiempo de vigilancia de los pacientes, aunque todos ellos con un mínimo razonable de al menos 28 meses.
En conclusión, el valor predictivo negativo de la cápsula endoscópica, aunque con tendencia a aumentar, se mantiene alto y sin diferencias significativas desde las 100 primeras exploraciones si los médicos que la interpretan son expertos en endoscopia convencional y tienen formación específica previa.
Conflicto de interesesNinguno de los autores tiene nada que declarar.