La grasa infiltrada en el músculo y el edema muscular son signos característicos, entre otros, de miopatía en las extremidades inferiores. Con el estudio por resonancia magnética se pretende hallar estos signos y poder caracterizarlos como patológicos.
Material y métodosEn la unidad de resonancia magnética se dispone de una máquina de la casa comercial Philips de 1.5 teslas. El volumen de pacientes estudiados es de 41, con edades comprendidas entre los 19 y los 77 años, de los cuales 19 son varones y 22, mujeres.
ResultadosDe los 41 estudios realizados en el 78% se hallaron signos de miopatía y en el 22% restante con los signos hallados no se pudo observar esta afección.
ConclusiónEl estudio por resonancia magnética de miopatía de las extremidades inferiores es útil para detectar el edema muscular y la infiltración de la grasa, ya que son signos característicos de dicha afección. No se la considera una prueba diagnóstica, ya que hay otras pruebas más relevantes en el diagnóstico.
Fatty infiltration of muscle and muscular edema are some of the characteristic signs of lower limb myopathy.
Magnetic resonance imaging aims to detect these signs and characterize them.
Material and methodsWe used a 1.5 T MRI unit (Philips) to study 41 patients (19 men and 22 women; age range: 19 - 77 years).
ResultsOf the 41 studies carried out, signs of myopathy were detected in 78%.
ConclusionMRI is useful for detecting muscular edema and fatty infiltration in patients with lower limb myopathy. However, MRI diagnosis of myopathy is not considered conclusive and other tests are more important in the diagnosis of this condition.
La miopatía o distrofia muscular es una afección del músculo estriado que se caracteriza por una degeneración progresiva de las fibras musculares, sin daño neurológico ni alteración inflamatoria. Produce retracciones músculo-tendinosas por la disminución de la fuerza muscular y del volumen del músculo en el área dañada.
La electromiografía es la prueba diagnóstica que se precisará para su diagnóstico, pero hay técnicas de imagen que pueden complementarlo.
La miopatía más conocida es la Duchenne, aunque la variedad de miopatía es numerosa. La causa más común de las distrofias musculares es la hereditaria, aunque también hay de tipo metabólico y endocrino.
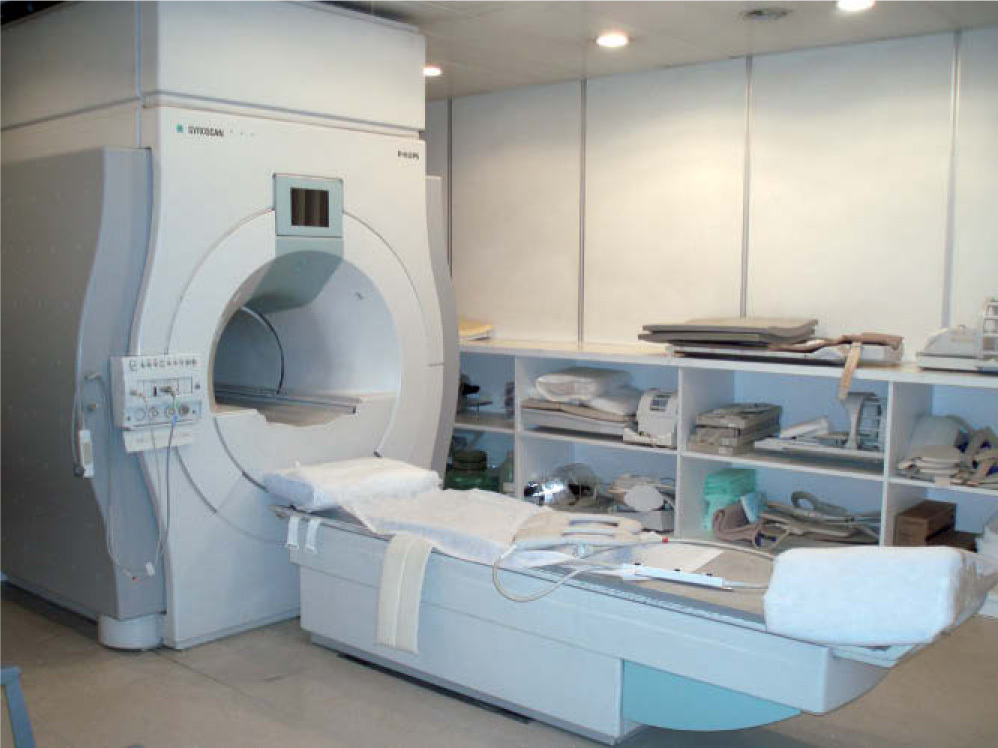
Material y métodosActualmente en nuestra unidad de resonancia magnética (RM) se dispone de 2 equipos de 1,5 teslas (figura 1) de la casa comercial Philips para realizar los estudios.
Figura 1. Resonancia magnética 1.5T de la casa comercial Philips.
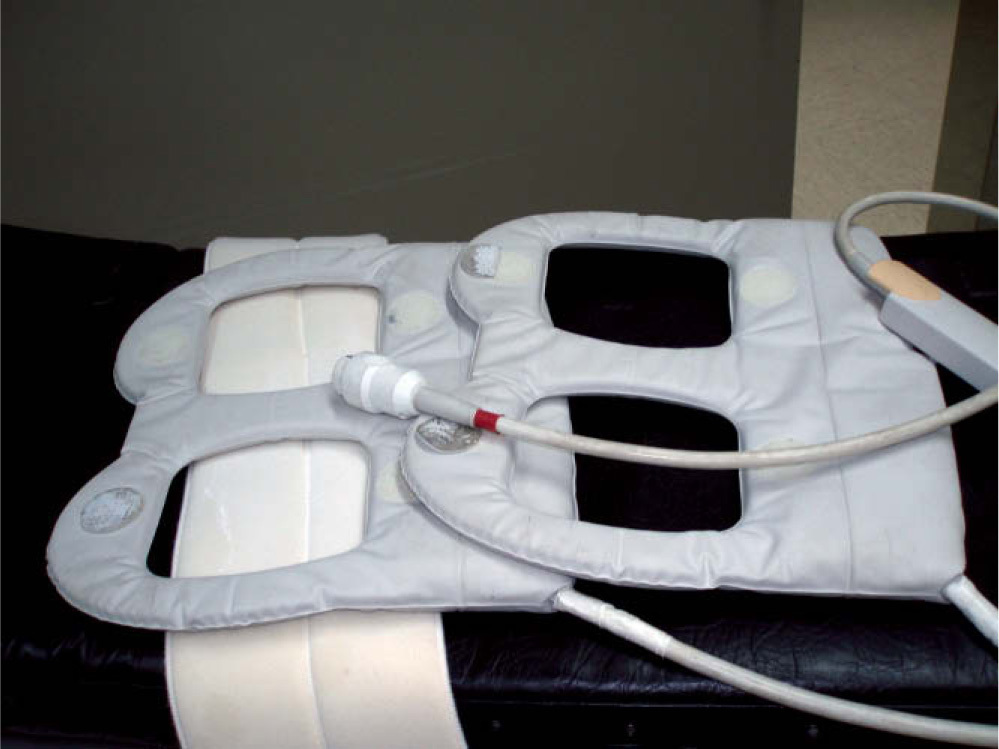
Se utilizan 2 tipos de antenas: a) la antena integrada en el imán, Q-body (figura 1), que es una antena de cuadratura y permite utilizar un gran campo de visión (FOV), y b) una antena de tecnología PAT, técnica de adquisición en paralelo, denominada Sense-body de cuatro elementos (figura 2), que permite obtener la imagen con mayor resolución espacial. Si el volumen del paciente no permitiera utilizar la antena Sense-body, se podría realizar con la antena Q-body, la cual provoca una disminución de la resolución en la imagen de los muslos y, sobre todo, de las piernas.
Figura 2. Antena con tecnología de adquisición en paralelo de 4 canales (Sinergy Body).
Realización de la exploraciónSe explica al paciente en qué consiste la exploración y el tiempo de duración, 45 minutos. Será advertido de los ruidos producidos por la máquina y que deberá estar inmóvil para el buen curso de la exploración.
Entrará en la sala para realizar la RM en ropa interior y con una bata desechable que se le proporcionará en el servicio.
La posición del paciente durante el estudio será decúbito supino. Entrará en el imán por los pies. Para seguir un orden anatómico, y por el movimiento que realiza la mesa de exploración, el estudio empieza en la pelvis y termina en las piernas.
El estudio se divide en 3 bloques: pelvis, muslos y piernas. Para estudiar la pelvis, se conectará la antena Q-body, y para muslos y piernas, la antena Sense-body, la cual habrá que desplazar hacia las piernas una vez concluido el estudio de los muslos.
En los 3 bloques se realizan 3 secuencias Spin Eco (SE) o SE turbo (TSE), que son más rápidas si las comparamos con la SE, potenciadas en T1, con tiempo de eco (TE) y tiempo de repetición (TR) corto, en los planos coronal y transversal, y en T2 con supresión grasa (Spectral Pre-saturacion with Inversion Recovery [SPIR]), con tiempo de eco y tiempo de repetición largo, en el plano transversal.
Si la supresión grasa realizada en la secuencia potenciada en T2 no es óptima, y la imagen puede comportar dificultad para realizar un diagnóstico, se realiza una secuencia SE con un pulso de inversión-recuperación de 180 grados (Short Time Inversion Recovery, STIR), con tiempo de eco corto y tiempo de repetición largo, en el mismo plano.
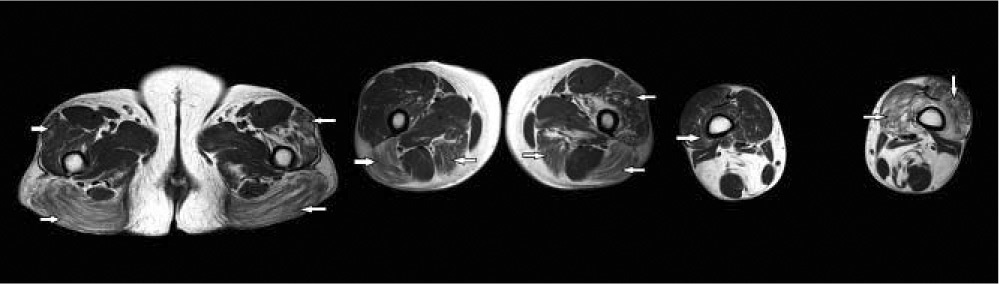
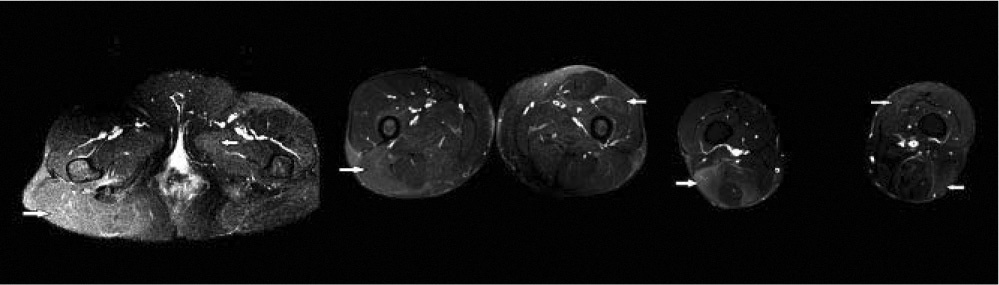
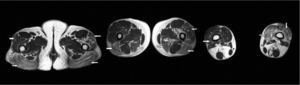
La secuencia potenciada en T1 es más anatómica respecto a la potenciada en T2 con SPIR. En esta potenciación la grasa es hiperintensa y el edema es hipointenso respecto al músculo (figura 3).
Figuras 3, 4 y 5. Imágenes potenciadas en T1 a nivel de la pelvis, muslo y piernas.
En esta secuencia se podrá diferenciar la grasa infiltrada en el músculo, al ser hiperintensa en la imagen, pero no el edema intramuscular, por ser hipointenso como el músculo.
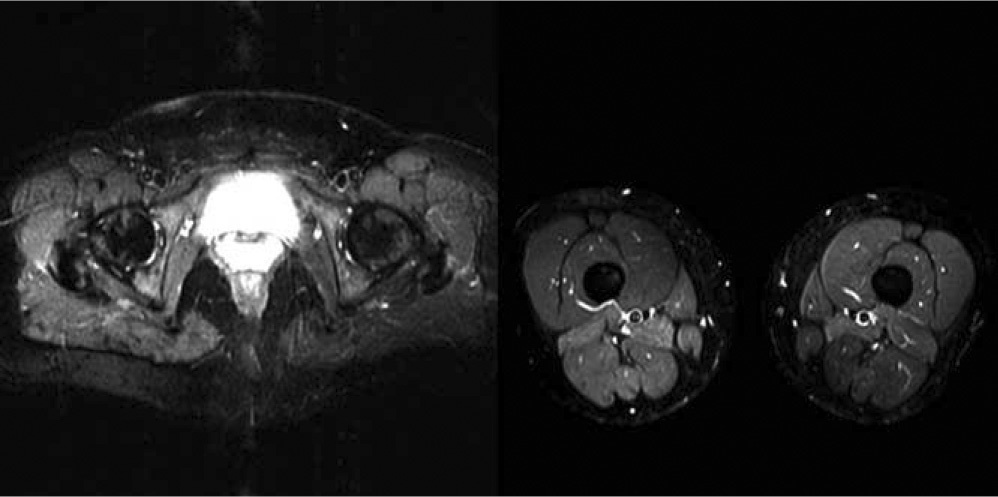
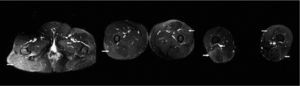
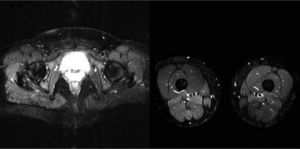
En la secuencia potenciada en T2 con SPIR el edema es hiperintenso y la grasa es hipointensa respecto al músculo (figura 4) al igual que en la secuencia STIR (figura 5 y figura 5).
Figuras 6, 7 y 8. Imágenes potenciadas en T2 con supresión de grasa en la zona de pelvis, muslo y piernas.
Figuras 9 y 10. Imágenes potenciadas en STIR en la zona de pelvis, muslo y piernas.
Con estas secuencias se podrá diferenciar el edema muscular, al ser hiperintenso en la imagen, pero no la grasa, ya que es hipointensa como el músculo.
ResultadosSe realizan un total de 41 exploraciones.
De todos los estudios realizados, en el 78% se hallaron signos de miopatía, reflejadas como alteraciones de señal en la imagen de resonancia, y en el 22% restante las alteraciones halladas no fueron suficientes para poder diagnosticarla por RM.
ConclusionesLa RM muscular es útil para detectar el edema y la infiltración de la grasa en el músculo, mediante alteraciones de señal en la imagen, que son signos característicos de miopatía, aunque no siempre se pueda realizar un diagnóstico afirmativo de la enfermedad.
Otra de las funciones que está teniendo la RM es la de guía para la biopsia muscular, ya que cuando se trata de una lesión focal se puede ver la zona anormal.
Es una prueba complementaria, como lo son la ecografía, en la que vemos las fibras musculares y los septos fibrosos que las separan, o la tomografía computarizada, que es útil en el diagnóstico de las lesiones musculares y tendinosas, particularmente en las traumáticas.
AgradecimientosQueremos expresar nuestro agradecimiento a la Dra. Sánchez Márquez y a A. Martínez Pérez.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Recibido 2 Febrero 2010
Aceptado 15 Marzo 2010
Autor para correspondencia. mrsl@gmx.es