A lo largo de los últimos 20 años se ha producido una revolución tecnológica en la radiología que ha implicado un cambio sustancial en la configuración y composición de los servicios de diagnóstico por la imagen. Hablamos de la aparición de la radiología digital, tanto directa como indirecta, que ha ido desplazando completamente la tradicional radiología analógica basada en la combinación pantalla-película.
In the last 20 years, a technological revolution has substantially changed the organization and workflow of diagnostic imaging departments. We discuss the implementation of both direct and indirect digital radiography, which has largely supplanted traditional analogical film-based radiography in most diagnostic imaging departments.
A lo largo de los últimos años los servicios de diagnóstico por la imagen han experimentado una auténtica revolución de la mano de la aparición y expansión de la radiología digital, que ha posibilitado la adquisición de imágenes directamente en formato digital. La radiología digital se ha unido, por lo tanto, a otras modalidades de adquisición de la imagen de naturaleza intrínsecamente digital, como pueden ser la tomografía computarizada (TC), la resonancia magnética (RM) o los ultrasonidos (ecografías); así se alcanza la completa digitalización de los servicios de diagnóstico por la imagen.
Esta revolución ha sido posible gracias a la evolución experimentada en el campo de la microelectrónica que ha facilitado no sólo el desarrollo de nuevos y mejores sistemas de detección digital de la imagen, sino también la aparición de procesadores de altas prestaciones capaces de computar en pocos segundos gran cantidad de información. Este cambio ha comportado el fin de una tecnología con años de utilización y con un alto grado de desarrollo y sofisticación. Y con ello ha desaparecido un modo de trabajo profundamente familiar a la mayoría de los técnicos de diagnóstico por la imagen (TER) con amplios años de experiencia a sus espaldas: desde el cuarto oscuro hasta la reveladora, pasando por los líquidos de revelado o la densidad óptica (DO).
La implantación de los sistemas de adquisición digital de la imagen ha venido acompañado de un cambio significativo en el flujo de trabajo del servicio puesto que, al obtener las imágenes directamente en formato digital, estas se pueden transferir de modo casi inmediato entre los diferentes profesionales implicados en el diagnóstico por la imagen sin necesidad de estar físicamente en el servicio. Es decir, la incorporación de la radiología digital implica no sólo cambios en el modo en que se procesa la imagen, sino también en la manera de visualizar y diagnosticar las imágenes obtenidas en las exploraciones de rayos X.
Uno de los aspectos que no deberán modificarse en cualquier técnica digital que pretenda sustituir, o que haya sustituido, una técnica homóloga en el campo analógico es la calidad de las imágenes obtenidas. Es decir, la capacidad diagnóstica de las imágenes adquiridas con las nuevas técnicas de adquisición digital debe ser igual o mejor que la obtenida con las técnicas convencionales basadas en las combinaciones de pantalla-película sin que ello suponga un aumento de la dosis de radiación recibida por el paciente.
Desde el punto de vista del radiólogo y el TER, los nuevos cambios han supuesto un nuevo reto en el desarrollo de su trabajo que ha implicado, y sigue implicando, una actualización amplia y profunda de los conocimientos previamente adquiridos en su formación reglada y/o en su ámbito laboral tradicional.
Características principales de los sistemas digitalesLas características que destacar de las técnicas de adquisición de la imagen digital (radiología computarizada y radiología digital) son, principalmente:
- 1.
La optimización de las dosis para el paciente debido tanto al procesado y posprocesado de la imagen como al amplio espectro dinámico que ofrecen ambos sistemas de adquisición digital de la imagen. Este intervalo dinámico puede facilitar, además, la disminución de las repeticiones debidas a una mala elección de la técnica radiográfica (subexposición y sobreexposición de la imagen), dentro de unos márgenes razonables. A pesar de todo, lo que en principio parece una ventaja notable puede convertirse en la principal causa del aumento de dosis para el paciente en la implantación de la radiología digital. Debido al amplio intervalo dinámico al que son sensibles los detectores digitales, puede incurrirse en una sobreexposición sistemática de la imagen, y del paciente, sin ser detectable fácilmente por técnicos con poca experiencia en la obtención de imágenes diagnósticas. En estos casos las imágenes presentan muy poco ruido y son de gran calidad, pero realmente no aportan información diagnóstica adicional que justifique un aumento tan considerable de la dosis para el paciente.
- 2.
En los sistemas digitales la DO o el ennegrecimiento de la imagen (que podemos asociar a su valor de píxel) es independiente de la dosis recibida en el sistema de detección debido al procesado y posprocesado de la imagen; la noción de aumento o disminución de la dosis se pierde totalmente en función de la densidad o el ennegrecimiento de la imagen a la hora de imprimir la placa. A tal efecto, es importante considerar siempre el ruido (o la relación señal-ruido [RSR]) presente en la imagen como indicador del aumento o la disminución de la exposición recibida por el sistema de detección y ligado a la intensidad de la señal.
- 3.
Muchos de los sistemas digitales permiten llevar un registro de las imágenes repetidas ya que, si se ha de repetir una placa, se conserva la errónea. Con el sistema analógico no había un control en este sentido.
- 4.
La valoración de las imágenes a través de monitores de visualización adecuados para cada tipo de radiografía facilita el diagnóstico gracias a que proporcionan distintas herramientas para el posprocesado de la imagen. Es conveniente, por lo tanto, que el servicio se adapte a las nuevas tecnologías con los equipos informáticos necesarios para que las imágenes puedan enviarse y visualizarse correctamente en todos los monitores de diagnóstico sin ningún tipo de pérdida de información, especialmente las mamografías.
- 5.
Los sistemas radiología directa (RD) o indirecta (RC) facilitan al usuario unos parámetros dosimétricos denominados indicadores de exposición (IE) que están íntimamente ligados al grado de exposición recibido en el sistema de detección. A partir de estos indicadores podemos establecer la bondad o no de una técnica radiográfica, en términos de la relación RSR, para obtener una imagen de calidad diagnóstica adecuada, según los valores aportados por el fabricante. Estos IE pueden ser de gran utilidad para el control de calidad de los sistemas de detección de la imagen, así como para valorar la estabilidad del sistema (o detectar anomalías en su funcionamiento), pero no son indicativos de la dosis que ha recibido el paciente, aunque puedan relacionarse con ella bajo determinadas condiciones.
- 6.
Todos los sistemas de RD y algunos equipos con sistema RC incorporan un parámetro dosimétrico indicativo de la dosis que haya podido recibir el paciente en la exploración, como puede ser el producto dosis-área o la dosis en un punto de referencia para una exploración determinada.
- 7.
Todos los equipos de mamografía digital directa proporcionan también el valor de la dosis glandular estándar, que es una magnitud relacionada directamente con el riesgo de inducción de cáncer y que depende del espesor y composición de la mama. Se define como la dosis absorbida en promedio en el tejido glandular, excluyendo la piel, de una mama comprimida uniformemente con una composición de un 50% de tejido adiposo y un 50% de tejido glandular.
Los IE dependen, independientemente del fabricante considerado, de varios factores. Estos son, entre otros:
- –
La energía efectiva del haz de rayos X.
- –
La distancia foco-detector.
- –
El posicionamiento, el tamaño del paciente y la zona que irradiar.
- –
Los algoritmos de reconstrucción de la exploración escogida.
- –
La calibración del equipo o del sistema.
Estos IE no muestran, en ningún caso, la dosis que recibe el paciente, sino que indican la dosis a la entrada del sistema detector de la imagen, así que sólo pueden considerarse como valores orientativos dentro de cada exploración. Cada casa relaciona su índice de exposición de manera diferente con la dosis, ya sea de forma lineal, logarítmica o inversamente proporcional.
El formato y el valor numérico difieren ampliamente entre fabricantes y sus valores de IE están calibrados de maneras muy distintas, de manera que no pueden relacionarse entre sí.
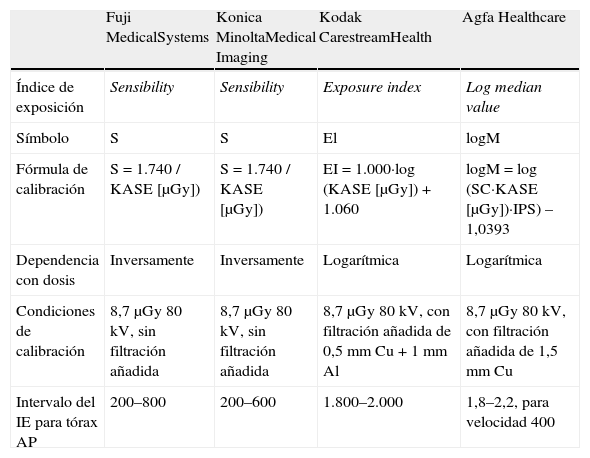
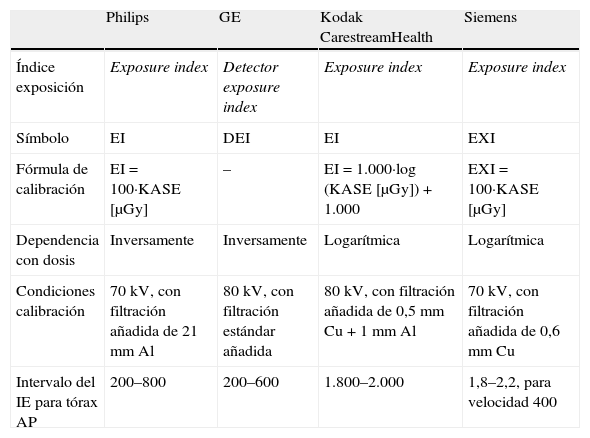
A modo de ejemplo, en las tablas 1 y 2 definimos los parámetros de las principales casas.
Parámetros dosimétricos de las principales casas. Índice de exposición para sistemas de radiología convencional
| Fuji MedicalSystems | Konica MinoltaMedical Imaging | Kodak CarestreamHealth | Agfa Healthcare | |
| Índice de exposición | Sensibility | Sensibility | Exposure index | Log median value |
| Símbolo | S | S | El | logM |
| Fórmula de calibración | S = 1.740 / KASE [μGy]) | S = 1.740 / KASE [μGy]) | EI = 1.000·log (KASE [μGy]) + 1.060 | logM = log (SC·KASE [μGy])·IPS) – 1,0393 |
| Dependencia con dosis | Inversamente | Inversamente | Logarítmica | Logarítmica |
| Condiciones de calibración | 8,7 μGy 80 kV, sin filtración añadida | 8,7 μGy 80 kV, sin filtración añadida | 8,7 μGy 80 kV, con filtración añadida de 0,5 mm Cu + 1 mm Al | 8,7 μGy 80 kV, con filtración añadida de 1,5 mm Cu |
| Intervalo del IE para tórax AP | 200–800 | 200–600 | 1.800–2.000 | 1,8–2,2, para velocidad 400 |
IPS: image plate sensibility (sensibilidad del fósforo); KASE [μGy]): kerma en aire en la superficie de entrada, donde el kerma es una cantidad relativa a la dosis para la radiación indirectamente ionizante (fotones y neutrones); SC: speed class (velocidad del lector)
Parámetros dosimétricos de las principales casas. Índice de exposición para sistemas RD convencional
| Philips | GE | Kodak CarestreamHealth | Siemens | |
| Índice exposición | Exposure index | Detector exposure index | Exposure index | Exposure index |
| Símbolo | EI | DEI | EI | EXI |
| Fórmula de calibración | EI = 100·KASE [μGy] | – | EI = 1.000·log (KASE [μGy]) + 1.000 | EXI = 100·KASE [μGy] |
| Dependencia con dosis | Inversamente | Inversamente | Logarítmica | Logarítmica |
| Condiciones calibración | 70 kV, con filtración añadida de 21 mm Al | 80 kV, con filtración estándar añadida | 80 kV, con filtración añadida de 0,5 mm Cu + 1 mm Al | 70 kV, con filtración añadida de 0,6 mm Cu |
| Intervalo del IE para tórax AP | 200–800 | 200–600 | 1.800–2.000 | 1,8–2,2, para velocidad 400 |
KASE [μGy]: kerma en aire en la superficie de entrada, donde el kerma es una cantidad relativa a la dosis para la radiación indirectamente ionizante (fotones y neutrones).
Se observa una gran variedad de parámetros dosimétricos según fabricante, tanto de equipos de radiodiagnóstico (cada marca define su IE) como de sistemas de radiografía computarizada (cada casa tiene un software diferente), y no podemos olvidar los monitores de diagnóstico (con herramientas informáticas distintas).
Se plantea, desde diferentes organizaciones, la necesidad de un único índice de dosis estandarizado y con información establecida respecto a la dosis/paciente.