El tifus murino es una enfermedad infecciosa de carácter zoonótico causada por Rickettsia typhi. Se presenta el caso de una paciente femenina de 13 años edad, procedente del área urbana de la ciudad de Cali, quien presentó un cuadro febril asociado a taquipnea y exantema maculopapular generalizado en tronco y extremidades. Durante las primeras 48h en la UCI pediátrica desarrolló rápido deterioro clínico, fiebre persistente, aumento de reactantes de fase aguda, presencia de infiltrados pulmonares intersticiales bilaterales y derrame pleural, requiriendo ventilación mecánica no invasiva. Se inició tratamiento con doxiciclina frente a la sospecha de una posible infección por agentes rickettsiales. Veinticuatro horas más tarde la paciente presentó mejoría clínica, resolución del exantema y retiro de la ventilación no invasiva. Por medio de la prueba de inmunofluorescencia indirecta se evidenciaron títulos de 1:512 frente al grupo del tifus, constatando el diagnóstico probable de tifus murino.
Murine typhus is a zoonotic infectious disease caused by Rickettsia typhi. We report a case of a 13-year old female patient from the urban area of the city of Cali, who presented with fever, associated with tachypnoea and generalised maculopapular exanthema on the trunk and limbs. During the first 48h in the paediatric ICU, she rapidly deteriorated, with persistent fever, increased acute phase reactants, bilateral interstitial pulmonary infiltrates and pleural effusion requiring noninvasive ventilation. Treatment with doxycycline was initiated due to a suspected infection by rickettsial agents. Twenty-four hours later the patient presented clinical improvement and resolution of the exanthema, thus the non-invasive ventilation was withdrawn. By means of a indirect immunofluorescence test, titres of 1:512 were shown against the typhus group, leading to the probable diagnosis of murine typhus.
El tifus murino o endémico es una enfermedad infecciosa de carácter zoonótico causada por (R. typhi). Esta bacteria es mantenida en la naturaleza a través de 2 ciclos de transmisión: 1. El ciclo clásico, en el cual las ratas (Rattus spp.) actúan como reservorio, y sus pulgas (Xenopsylla cheopis) como vector principal. 2. El ciclo peridoméstico, donde animales como zarigüeyas, gatos y perros pueden cumplir el papel de reservorios, y la pulga Ctenocephalides felis como posible vector. La principal vía de infección para el ser humano es el contacto con las heces de las pulgas, a través de las conjuntivas, inhalación o de escoriaciones producidas por el rascado en la zona de picadura del artrópodo1.
En cuanto a su epidemiología, presenta una distribución mundial, siendo predominante en zonas costeras de regiones tropicales y subtropicales, donde representa el 0,5-6% de la etiología de síndrome febril agudo, al igual que un 3,6% como causa de fiebre del viajero, principalmente en pacientes provenientes del sureste asiático2. Clínicamente, tras un periodo de incubación aproximado de 7-14 días, se desarrolla un cuadro febril asociado a cefalea, mialgias, artralgias y exantema maculopapular de distribución centrífuga, el cual suele manifestarse al quinto día de evolución en el 60-70% de los pacientes, comprometiendo el tronco y las extremidades (respetando palmas y plantas). El porcentaje de complicaciones (neumonía, hepatitis, meningoencefalitis, falla renal, shock refractario, insuficiencia respiratoria, hemorragias o coagulopatía) es menor al 10% con una mortalidad entre 0-1%1.
En Colombia, según los datos del Sistema Nacional de Vigilancia en Salud Publica, durante los años 90 se registraron altas tasas de tifus murino en los departamentos de Amazonas, Risaralda y Caldas3. Posteriormente, en los años 2005 y 2007 fueron diagnosticados nuevos casos por seroconversión (inmunofluorescencia indirecta) en el norte de Caldas y en el municipio del Cairo (Valle del Cauca), respectivamente4,5, y en un estudio reciente, en la misma región de Caldas, se logró determinar una seroprevalencia específica del 25,2% frente a R. typhi en población humana junto con 2 casos asociados6.
A continuación se describe un caso probable de tifus murino con falla ventilatoria en una adolescente del área urbana de Cali, departamento del Valle del Cauca.
Descripción del casoPaciente femenina de 13 años edad, estudiante de secundaria, procedente del área urbana de la ciudad de Cali, quien consultó al servicio de urgencias del hospital local por cuadro clínico de 6 días de evolución consistente en fiebre cuantificada en 39°C asociada a tos seca progresiva. Al examen físico inicial no se evidenció foco infeccioso aparente y los paraclínicos preliminares demostraron conteo de leucocitos dentro de límites normales, neutrofilia, proteína C reactiva de 4,8mg/dL e IgM/antígeno-NS1 para Dengue negativos. Fue dada de alta con manejo antipirético.
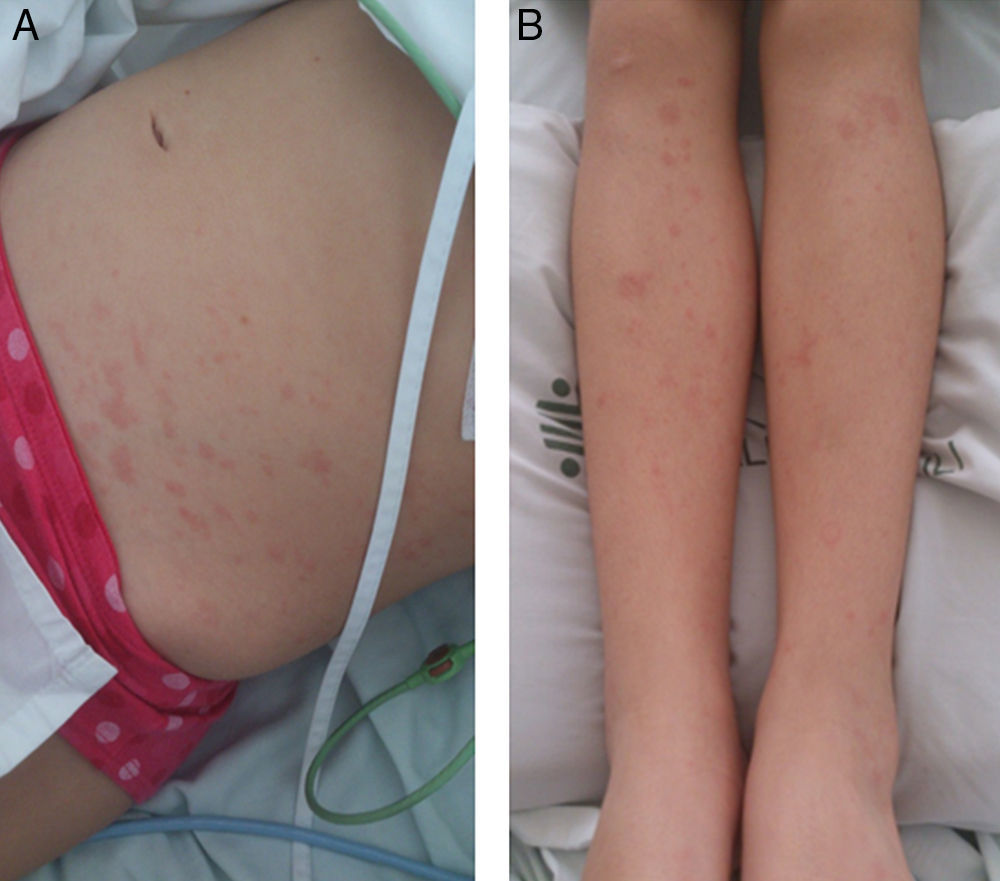
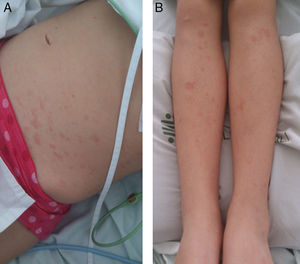
Por persistencia de síntomas, reconsultó 24h más tarde a otra institución donde documentaron leucocitosis, elevación de enzimas hepáticas y prolongación de tiempos de coagulación. Decidieron hospitalizarla por riesgo de falla hepática y presencia de signos de dificultad respiratoria. Iniciaron tratamiento empírico con clindamicina/ceftriaxona y fue trasladada al día siguiente a la Fundación Valle del Lili para manejo en UCI pediátrica. Al examen físico de ingreso se encontró una paciente febril, taquipneica, con necesidad de oxígeno a bajo flujo e hipotensión que respondía a volumen, presencia de inyección conjuntival, exantema maculopapular, no pruriginoso, generalizado en tronco y extremidades (respetando palmas y plantas) (figs. 1a, fig. 1b) y dolor en epigastrio e hipocondrio derecho a la palpación; no se encontró escara de inoculación. Se realizaron exámenes paraclínicos de ingreso, encontrando fosfatasa alcalina y LDH dentro de límites normales, leucocitos de 10,8×109/L; neutrófilos 87%; linfocitos 7%; bandas 3%; plaquetas 164.000/mm3, velocidad de sedimentación globular 48mm/h; ALT 99mg/dL; AST 14mg/dL; GGT 125mg/dL; proteína C reactiva 11,4mg/dL, PT y PTT levemente prolongados, fibrinógeno elevado, detección genómica de virus respiratorios (17 virus) por microarreglos negativos e IgM para Leptospira negativa.
Considerando etiología viral (probable infección por adenovirus) versus infección bacteriana atípica, se continuó el tratamiento antibiótico inicial más claritromicina.
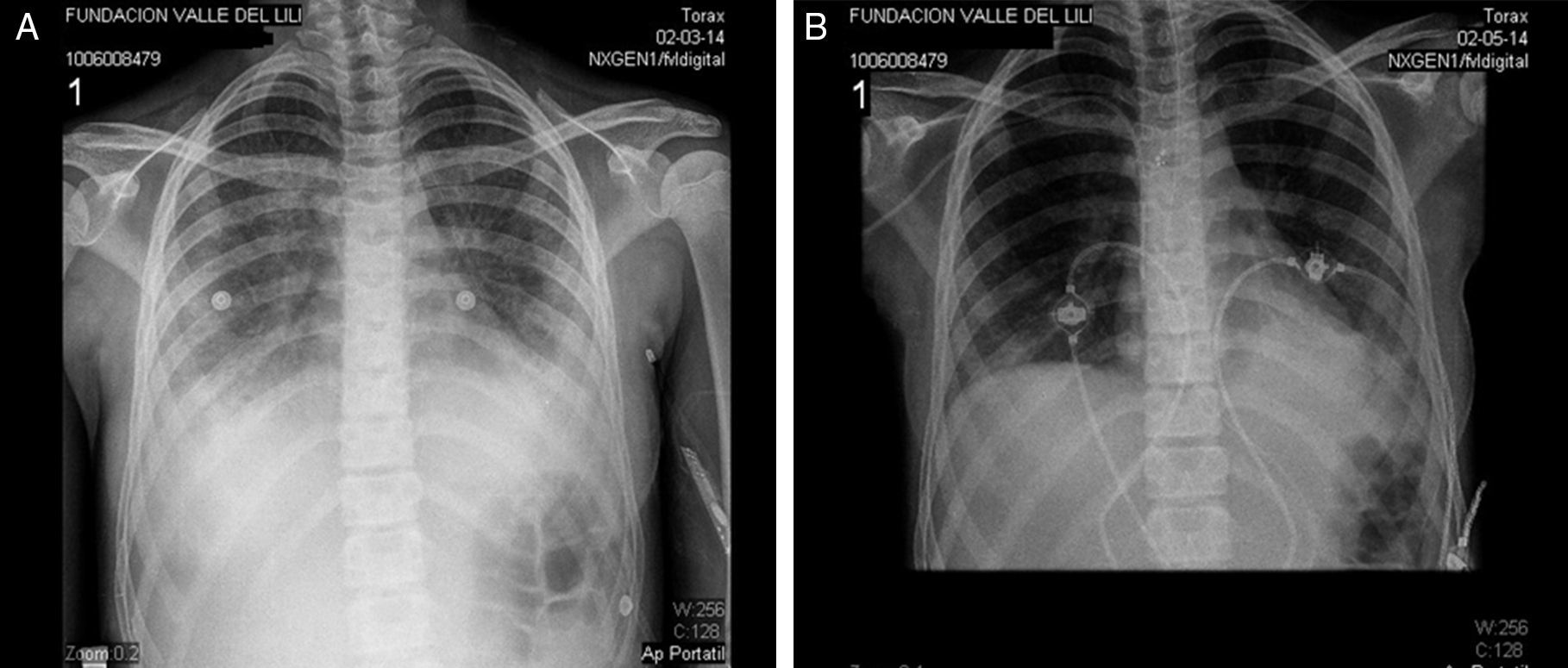
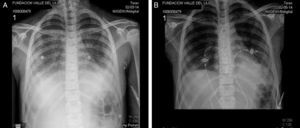
Durante las primeras 48h en la UCI pediátrica presentó rápido deterioro clínico, fiebre persistente, aumentos de reactantes de fase aguda, leucocitosis, presencia de infiltrados pulmonares intersticiales bilaterales y derrame pleural (fig. 2a), requiriendo ventilación mecánica no invasiva. Se tomaron hemocultivos, cultivos de líquido pleural y lavado broncoalveolar, siendo negativos para tinciones especiales, ausencia de crecimiento de microorganismos y PCR negativa para micobacterias. Con lo anterior, se interrogó nuevamente a los padres de la paciente, quienes refirieron que la menor tenía como mascota un perro rescatado de un refugio animal, contacto frecuente con caballos infestados por garrapatas y negaron la presencia de ratas en el domicilio. Considerando posible exposición a ectoparásitos y cuadro clínico febril-exantemático, se inició tratamiento con doxiciclina 100mg/12h durante 7 días, frente a la sospecha de una posible infección por agentes rickettsiales. Se tomaron nuevas muestras de sangre y suero con el fin de realizar pruebas de detección molecular para Rickettsia spp., Anaplasma spp. y Ehrlichia spp. (PCR anidadas: gen ompB-Rickettsia spp. [iniciadores rompB-OF/rompB-OR seguidos de rompB-SFG-IF/rompB-SFG-IR] y gen groESL-familia Anaplasmataceae [iniciadores HS1a/HS6a seguidos de HS43/HSVR]) las cuales fueron negativas. Veinticuatro horas después del inicio de la doxiciclina la paciente presentó mejoría clínica, mostrando disminución de curva térmica y reactantes de fase aguda, resolución del exantema y permitiendo retiro de la ventilación no invasiva (fig. 2b). Se trasladó a hospitalización al quinto día de tratamiento antibiótico y al noveno día fue dada de alta.
En seguimiento ambulatorio (15 días después del egreso) se recolectó una nueva muestra de suero para la determinación de anticuerpos IgG frente a rickettsias del grupo de las fiebres manchadas-GFM (antígeno de R. rickettsii) y del grupo del tifus-GT (antigeno de R. typhi) por medio del estuche comercial Rickettsia IFA IgG, Focus Diagnostics® en muestra de fase aguda (tomada al día siguiente del inicio de doxiciclina) y fase convaleciente, evidenciando títulos de 1:256 frente al GFM en ambas muestras y de 1:512 frente al GT también para ambas muestras, constatando el diagnóstico probable de tifus murino.
DiscusiónEste reporte de caso demuestra una alta correlación de las características tanto clínicas como paraclínicas descritas con las reportadas en la literatura respecto al tifus murino. Nuestra paciente presentó 2 de los hallazgos clínicos más sugestivos de la enfermedad (fiebre y exantema) documentados en las series de casos con porcentajes de ocurrencia del 98-100% y del 20-80%, respectivamente7. La presentación del exantema fue típica en su patrón de distribución (compromiso de tronco y extremidades, respetando palmas y plantas) y el tipo de lesiones (maculopapulares no pruriginosas)1. A su vez, también documentamos alteraciones paraclínicas frecuentes, como la elevación de las aminotransferasas, presente en el 38-90% de los casos, aumento de la velocidad de sedimentación globular (59-89%) y tendencia a la trombocitopenia (19-48%)7.
Por otra parte, es de resaltar «la tos» como uno de los síntomas con los que comenzó la paciente al inicio del cuadro clínico, ya que en una publicación reciente realizada por van der Vaart et al.8, en la cual se realizó una revisión retrospectiva de las manifestaciones pulmonares en pacientes con tifus murino, se describe la presencia de tos en un rango del0-66% (prevalencia media de 30,1%), anormalidades en la radiografía de tórax en un 16,7% (siendo los infiltrados pulmonares bilaterales los más frecuentes), y falla ventilatoria, síndrome de dificultad respiratoria del adulto y/o el embolismo pulmonar dentro de las complicaciones; lo cual es consecuente con la evolución y presentación de nuestro caso.
Desde el punto de vista epidemiológico, es posible que el contagio de la enfermedad se haya dado en el contexto del «ciclo peridoméstico», ya que los padres de la paciente negaron la presencia de ratas en el domicilio, pero tenían como mascota un perro procedente de un refugio animal, situación que hacía más probable la presencia e infestación por pulgas. De hecho, en un estudio en el norte de España realizado por Nogueras et al.9, se propuso la importancia de los caninos como parte de la ecoepidemiología de R. typhi, al demostrar su exposición a este microorganismo de forma indirecta (serología) y directa (amplificación de ADN en cultivos a partir de sangre total).
Respecto a la confirmación diagnóstica, a pesar de que no se logró la detección del microorganismo por métodos moleculares, se encontrarontítulos de anticuerpos IgG en una dilución considerable (1:512) frente al grupo del tifus (sin cuadruplicación de los mismos entre las muestras de suero pareadas) por medio de la prueba de inmunofluorescencia indirecta, siendo el método de referencia para el diagnóstico de las rickettsiosis10. Con lo anterior, cabe resaltar que tanto el resultado negativo en las pruebas moleculares como la ausencia de seroconversión por el método serológico pudo ser explicado por una recolección tardía de la muestra en fase aguda (casi 10 días después del inicio de la enfermedad) y/o por el uso de doxiciclina previo a la toma de dicha muestra; siendo factores modificantes en cuanto a sensibilidad diagnóstica claramente descritos en la literatura cientifica10. Por su parte, a pesar de que es ampliamente conocida la posibilidad de reacción cruzada entre las diferentes especies del género Rickettsia mediante la prueba de inmunofluorescencia indirecta 10, es poco probable que el agente etiológico hubiese sido R. prowazekii o una especie del GFM, ya que la paciente no presentaba factores de riesgo para la infestación por piojos del cuerpo (Pediculus humanus humanus) y los títulos frente a R. rickettsii fueron inferiores (1:256). Finalmente, no debe dejarse a un lado la posibilidad de reacción cruzada con Ricketsia felis, que a pesar de ser una especie que puede causar cuadros clínicos similares a los del tifus murino, las manifestaciones respiratorias son menos frecuentes11.
Con la descripción de este caso queremos enriquecer los datos epidemiológicos frente al tifus murino en el departamento del Valle del Cauca (donde previamente se había reportado la enfermedad en zona rural del municipio de El Cairo)5, además de impulsar la idea de nuevas investigaciones para la caracterización molecular y/o aislamiento de R. typhi en pulgas, animales y humanos de la región, y sensibilizar a los clínicos en la sospecha diagnóstica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEl presente manuscrito no contó con ningún tipo de financiación.
Conflicto de interesesLos autores no declaran conflicto de intereses.
A la paciente y a sus padres por suministrar la información necesaria para la publicación de este caso.