La candidiasis bucal es una infección oportunista fácilmente detectable en la clínica, por lo que se ha utilizado para valorar tanto el estado inmunológico de los pacientes con VIH como la efectividad de la terapia antirretroviral, altamente efectiva debido a que se encuentra sujeta a diversos factores para lograr el éxito terapéutico.
ObjetivoDeterminar la frecuencia de candidiasis bucal entre indicadores asociados al éxito de la terapia antirretroviral.
Material y métodoEstudio transversal, analítico en donde inicialmente se realizaron grupos de acuerdo al uso o no de la terapia antirretroviral para proseguir con un interrogatorio que incluía preguntas sobre otros factores relacionados con la infección por cándida, así como la medición del flujo salival y la evaluación clínica de la cavidad bucal para determinar la frecuencia de la candidiasis.
ResultadosLa diferencia en la frecuencia de la candidiasis bucal entre los grupos con y sin terapia antirretroviral fue significativa, además de obtener una OR = 2,6 (1,58-4,48) y la asociación con la disminución en el conteo de linfocitos de CD4.
DiscusiónLa resistencia a la terapia antirretroviral constituye uno de los problemas fundamentales en el éxito del tratamiento, en los pacientes infectados con virus de la inmunodeficiencia humana, al igual que las toxicidades y los problemas de adherencia. Los sensores clínicos como la candidiasis bucal son parámetros de fácil acceso para la detección temprana de falla en la terapia.
Oral candidiasis is an opportunistic infection that is readily detectable in the clinic. It has been used to assess the immune status of HIV patients as well as the effectiveness of highly active antiretroviral therapy.
ObjectiveTo determine the frequency of oral candidiasis infection among various indicators associated with antiretroviral therapy effectiveness.
Material and methodsCross-sectional and analytical study, in which groups were initially created based on the use or not of antiretroviral therapy. Participants were subjected to questions on factors related to Candida infection, salivary flow measurements and a clinical examination of the oral cavity to determine the frequency of candidiasis
ResultsThe difference in the frequency of oral candidiasis between groups with and without antiretroviral therapy was significant (OR 2.6 IC95% 1.5-4.4). There were also a significant association with decreased number of CD4 lymphocytes..
DiscussionResistance to anti-retroviral therapy constitutes one of the fundamental barriers to a successful treatment in patients infected with the human immunodeficiency virus, as do toxicities and adherence problems. Clinical markers such oral candidiasis is an easily and accesible parameter for the early detection of treatment failure.
Las lesiones bucales relacionadas con el VIH1 han sido utilizadas como criterios clínicos para el diagnóstico de la infección por este virus así como su progresión a desarrollar el síndrome de inmunodeficiencia adquirida (sida). Dentro de estas lesiones bucales la candidiasis es considerada como la más fuertemente asociada, pues esta es condicionada fundamentalmente por el déficit de linfocitos T-CD4 y la alta carga viral. Es por esto por lo que, posteriormente a la introducción de la terapia antirretroviral altamente activa (TARAA), una serie de estudios han evaluado el impacto del tratamiento mediante la frecuencia de dicha enfermedad2–5.
Sin embargo, hasta la fecha los estudios publicados a largo plazo sobre el valor predictivo de la candidiasis bucal (CB) en pacientes tratados con TARAA tiene como principal inconveniente la propia definición de sida, cuyo carácter estático etiqueta definitivamente a un paciente que haya padecido alguna enfermedad definitoria y haya presentado niveles de linfocitos CD4 por debajo de 200 células/μl, independientemente de su estado actual, a partir de la respuesta clínica e inmunológica al tratamiento antirretroviral6.
Así mismo la CB, con una tendencia clínica rebelde al tratamiento con azoles a pesar de mantener una terapia intensiva con la combinación de antimicóticos y antirretrovirales en los estados de inmunosupresión, dificulta la real asociación con el estado inmune del paciente7.
No obstante, debido a que las lesiones bucales son marcadores bien establecidos de progresión en la enfermedad de VIH, algunos autores las consideran de gran utilidad en entornos de recursos limitados, donde las pruebas de laboratorio no están ampliamente disponibles o son demasiado costosas para llevarlas a cabo. Es así que la CB podría utilizarse como un marcador clínico altamente efectivo en la presunción de falla de la terapia antirretroviral4,5.
Material y métodosSe diseñó un estudio transversal, comparativo y analítico realizado en la clínica de VIH del Hospital Civil Fray Antonio Alcalde en Guadalajara (México), donde a los pacientes portadores de VIH se les clasificó en el grupo con terapia antirretroviral o sin terapia antirretroviral. Para este último, los criterios de inclusión fueron haber sido recientemente diagnosticados y no haber estado bajo terapia en ningún otro momento. Para la selección del grupo con TARAA era necesario que hubieran estado en terapia durante al menos 2 meses.
A los pacientes se les aplicó un cuestionario que incluía los datos sociodemográficos como edad, ocupación y estado civil. Debido a la relación de la CB con otros factores tales como hábitos de fumar, toma de corticoides o presencia de diabetes e hiposalivación, se incluyeron preguntas sobre ellos. Para medir la disminución del flujo salival se utilizó el test tipo Schimer8, utilizando como punto de corte menos de 20mm para considerar la hiposalivación.
El conteo de linfocitos CD4 y la carga viral se obtuvieron de los expedientes clínicos, descartando aquellos análisis con más de un mes, y se realizaron grupos para su análisis de acuerdo al estudio realizado por Gaitan et al. (2005)4 para catalogar a los respondedores virológicos, y al criterio del Centro de Control de Enfermedades (Control Disease Center [CDC]) para el conteo de linfocitos CD4. Para considerar la respuesta a la terapia en este estudio se tomaron ambos de la siguiente manera: respuesta a la terapia CD4+> 200/ml y < 50 copias/ml y no respuesta a la terapia CD4+< 200/ml y > 50 copias/ml.
La CB fue registrada de acuerdo a las variantes clínicas descritas por Holmstrump y Axell9, los cuales las diferencian de la siguiente manera: pseudomembranosa, eritematosa, hiperplásica crónica, estomatitis protésica, queilitis comisural y glositis romboidea media. La corroboración del diagnóstico se hizo por medio de citología y tinción PAS.
Los datos fueron captados en la base de datos SPSS versión 20 y analizados primeramente por la prueba de homogeneidad de varianzas Kolomogorov-Smirnoff. Se aplicó la prueba paramétrica de la t de Student o no parámetrica U Mann-Whitney. Se consideró una diferencia como estadísticamente significativa si existía una p < 0,05.
ResultadosSe incluyó a 279 pacientes con un promedio de edad de 37,9±10,6. Se observó un predominio del sexo masculino (85,7%) en comparación con el sexo femenino (14,3%). Un total de 197 de los pacientes se encontraban bajo TARAA, mientras que 96 fueron incluidos en el grupo sin TARAA.
Dentro de los hábitos, el 41,6% se reconoció como fumador y el 5,1% como exfumador; el 29% mencionó que bebía alcohol diariamente y el 14,7% se declaró exbebedor.
Con respecto a la frecuencia de candidiasis dentro de la población estudiada en general se encontró una frecuencia del 30,8%; del total de este porcentaje el 62,6% correspondió a candidiasis eritematosa, el 25,2% a candidiasis pseudomembranosa, el 13,1% a queilitis angular y tan solo el 0,8% pasó a candidiasis hiperplásica. Es de resaltar que al analizar los tipos por grupos el orden se mantenía igual.
Al ser evaluada la CB entre pacientes VIH con y sin TARAA, se encontró un riesgo de 2,6 de desarrollar candidiasis en los pacientes que no estaban bajo tratamiento antirretroviral (fig. 1).
Los promedios de carga viral y de conteo de linfocitos CD4 fueron diferentes, de manera estadísticamente significativa entre los pacientes con VIH y candidiasis bucal y aquellos sin candidiasis bucal (tabla 1).
Se continuó con el análisis para observar la diferencia en la presencia de candidiasis en los pacientes VIH/sida de acuerdo con la carga viral (n=227) y conteo de linfocitos CD4 (n=242). Es de mencionar que no todos los pacientes contaban con ambos estudios, por lo que en total 53 pacientes o no contaron con alguno o no contaron con ninguno de los valores. Posteriormente, estos fueron clasificados según lo mencionado en la metodología para la respuesta viral e inmunológica lo cual, y en concordancia con los resultados anteriores hubo diferencias significativas de acuerdo con la carga viral y con el conteo de CD4 (tabla 2).
Indicadores relacionados en falla a la terapia antirretroviral y su asociación con la candidiasis bucal
| Con candidiasis (n=86) | Sin candidiasis (n=193) | p | |||
| n | % | n | % | ||
| Carga viral > 50 copias/ml | 33 | 35,5 | 60 | 64,5 | 0,016* |
| Carga viral < 50 copias/ml | 29 | 21,6 | 105 | 78,4 | |
| Conteo bajo de linfocitos CD4 < 200 células/ml | 36 | 46,2 | 42 | 53,8 | 0,000* |
| Conteo moderado 201-499 células/ml | 19 | 18,4 | 84 | 81,6 | |
| Conteo alto > 500 células/ml | 15 | 24,6 | 46 | 75,4 | |
| Sin respuesta TARA | 20 | 46,5 | 23 | 53,5 | 0,001* |
| Con respuesta TARA | 21 | 18,6 | 92 | 81,4 | |
Fuente: Clínica de VIH, Hospital Civil Fray Antonio Alcalde.
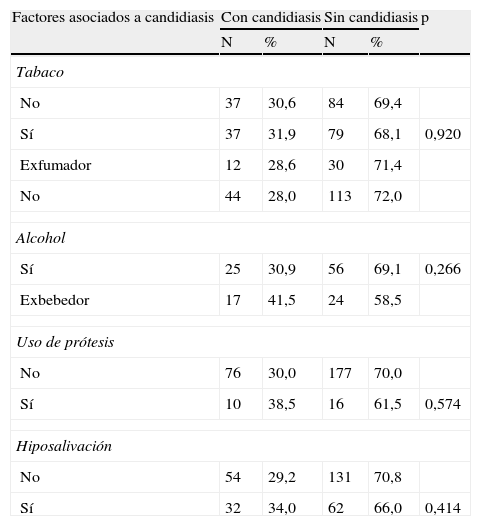
Al evaluar los factores asociados a la candidiasis como el consumo de tabaco, alcohol, prótesis o presencia de hiposalivación no se encontró significación en ninguno de los grupos (tabla 3). Además, es de mencionar que solo un paciente estaba bajo la administración de corticoides.
Diferencia en la presencia de candidiasis entre pacientes VIH/sida de acuerdo al consumo de tabaco, alcohol, uso de prótesis dentales e hiposalivación
| Factores asociados a candidiasis | Con candidiasis | Sin candidiasis | p | ||
| N | % | N | % | ||
| Tabaco | |||||
| No | 37 | 30,6 | 84 | 69,4 | |
| Sí | 37 | 31,9 | 79 | 68,1 | 0,920 |
| Exfumador | 12 | 28,6 | 30 | 71,4 | |
| No | 44 | 28,0 | 113 | 72,0 | |
| Alcohol | |||||
| Sí | 25 | 30,9 | 56 | 69,1 | 0,266 |
| Exbebedor | 17 | 41,5 | 24 | 58,5 | |
| Uso de prótesis | |||||
| No | 76 | 30,0 | 177 | 70,0 | |
| Sí | 10 | 38,5 | 16 | 61,5 | 0,574 |
| Hiposalivación | |||||
| No | 54 | 29,2 | 131 | 70,8 | |
| Sí | 32 | 34,0 | 62 | 66,0 | 0,414 |
Diferencias en el porcentaje de frecuencia estadísticamente significativas entre pacientes con y sin candidiasis bucal (p < 0,05).
Fuente: Clínica de VIH, Hospital Civil Fray Antonio Alcalde.
Por último, se evaluó si el uso de los inhibidores de proteasa marcaba una diferencia al incluirlos en la terapia antirretroviral para presentar CB, lo cual no fue significativo (p=0,648).
DiscusiónLa terapia actual ha reducido en forma significativa la morbimortalidad asociada a la infección por VIH, llevando la carga viral a niveles indetectables y restaurando secundariamente el sistema inmune, evidenciado por el aumento del recuento de linfocitos T CD4 (+). Por otro lado, la resistencia a la terapia antirretroviral constituye uno de los problemas fundamentales en el éxito del tratamiento, al igual que las toxicidades y los problemas de adherencia10,11, en los pacientes infectados con virus de la inmunodeficiencia humana.
Diversos autores inicialmente postularon la candidiasis orofaríngea como un marcador biológico de la función inmune3,12 y, en consecuencia, como falla de la terapia antirretroviral. Pero al ser la faringe una cavidad de difícil acceso, además de que en esta región generalmente solo se considera el tipo pseudomembranoso, y ante la necesidad de aparatos accesorios para poder evaluar la candidiasis en esta localización, es la CB, por su fácil acceso, la clasificación clínica existente y su fuerte relación con la infección por VIH, la que hasta ahora ha sido fuertemente evaluada como un marcador clínico de estos pacientes.
En el presente estudio la alta frecuencia (42,7%) de la CB en la población estudiada en general hace ver que permanece una íntima relación con la infección por VIH, como lo han demostrado otros5,13.
De igual manera, la diferencia estadísticamente significativa al separar los grupos según el uso o no de la terapia antirretroviral coincide con otros autores1,2,4,5,12–15, al observar que el comportamiento de la infección por Cándida es diferente cuando los pacientes se encuentran en tratamiento. El alto valor del riesgo de presentar CB ante la ausencia de TARA, también reportado en otro estudio de tipo prospectivo16, señala a esta infección oportunista como una manifestación clínica que actúa de manera diferente ante la presencia o ausencia de la terapia.
Pero hay que considerar, de acuerdo con los resultados del presente estudio, la importante relación con la disminución de los linfocitos CD4, conforme aumenta la frecuencia de CB. Esto puede ser debido a que la inmunidad de tipo Th1 TCD4+ es considerada el mecanismo más importante de defensa contra Cándida albicans en la superficie de la mucosa, demostrada por la alta incidencia de candidiasis en mucosa asociada en aquellos con reducido número de células T CD4+17, por lo que la candidiasis podría ser más sensible a variaciones menores de CD4 que a los conteos de carga viral, pues, como se pudo observar en los resultados entre los pacientes con y sin candidiasis, el promedio de diferencia fue de 74,5/ml en el conteo de CD4.
Es necesario tener en cuenta que para poder realizar una asociación con mayor fuerza entre la carga viral y la CB, se debe considerar que el periodo aproximado para obtener el criterio de indetectabilidad es de 5 meses, por lo que habría de hacerse la exploración nuevamente, además de la inicial, durante este curso de tiempo. De igual manera, debido al diseño del estudio, no fue posible seguir los criterios estándares para observar detalladamente la respuesta inmunológica (aumento de 50 a 150 células CD4 en el transcurso de un año) y determinar cómo modula a la infección por Cándida.
Algunos autores1,2,12 comprobaron que con la introducción de los inhibidores de la proteasa disminuyó la candidiasis orofaríngea significativamente. Pero contrariamente a ellos, en nuestro estudio no se encontró significación en la disminución de CB, por lo cual se podría presumir que la presencia de CB en los pacientes con VIH es más por un cambio en el conteo de los CD4 que por el uso o no de los inhibidores de proteasa, por lo que la presencia de candidiasis no implicaría necesariamente introducir este grupo de medicamentos.
ConclusiónLa CB es considerada centinela de diversos procesos patológicos que comprometen el sistema inmune, entre ellos la infección por VIH. La diversidad clínica con la que se presenta en la mucosa bucal y la accesibilidad de esta mantiene a esta infección oportunista como un marcador viable para monitorear tempranamente el efecto de la terapia antirretroviral de alta actividad en estos pacientes. Sin embargo, debido a que la CB se encuentra relacionada con otros factores, y aunque en este estudio no hubo asociación significativa con alguno de ellos, es necesaria la exploración completa del paciente, previamente a asociarla a una falla en la terapia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.