Con la utilización del tratamiento antirretrovírico de gran actividad (TARGA), se ha producido una disminución en la incidencia del linfoma no hodgkiniano (LNH) sistémico en pacientes con infección por el virus de la inmunodeficiencia humana (VIH), además de un cambio en la presentación clínica de estos tumores, siendo menos frecuente la afectación del sistema nervioso central (SNC) por LNH.
Actualmente, la frecuencia de afectación meníngea en el momento del diagnóstico de LNH varía entre el 3 y el 5%, similar a la observada en pacientes inmunocompetentes. El diagnóstico de invasión meníngea se basa en la clínica, las técnicas de imagen y el estudio del líquido cefalorraquídeo. Una técnica diagnóstica más sensible y específica que la citología convencional es la citometría de flujo, aunque no pueda considerarse todavía la técnica diagnóstica de referencia.
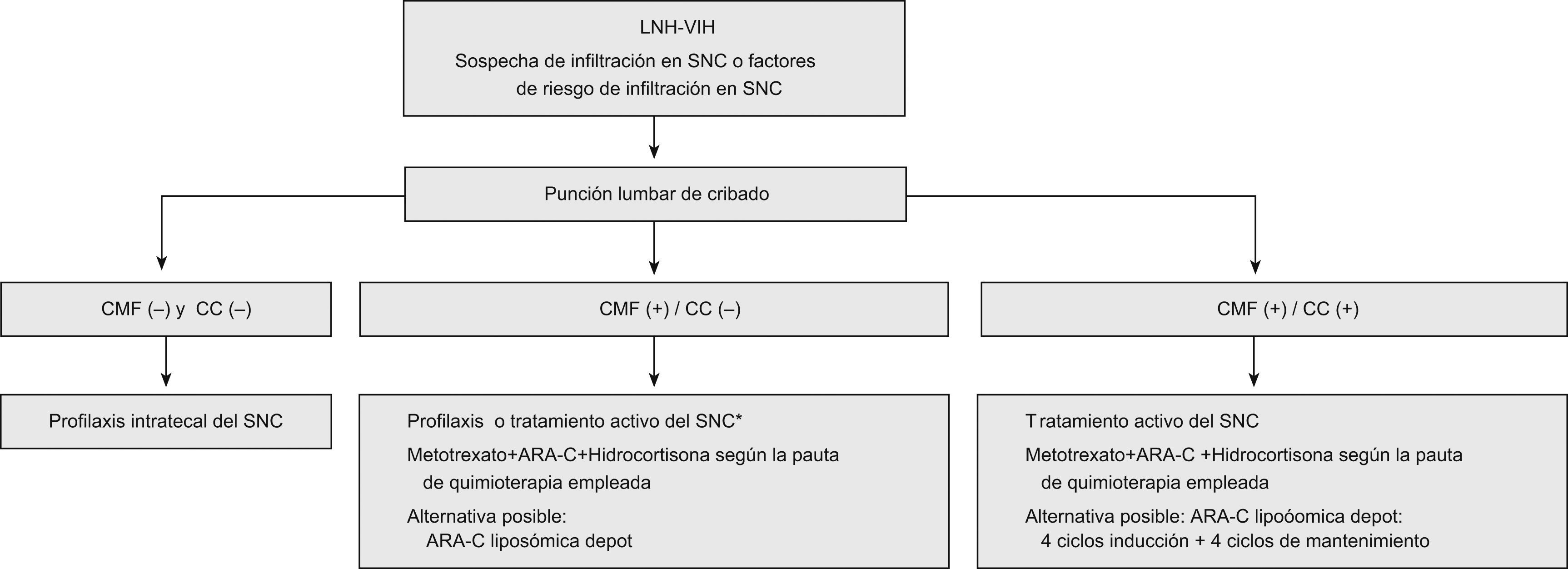
En la actualidad se considera indicada la profilaxis neuromeníngea en pacientes con VIH y LNH cuando existen circunstancias que se asocian con un alto riesgo de recaída del linfoma en el SNC, como son determinadas localizaciones, la extensión del linfoma y el tipo histológico.
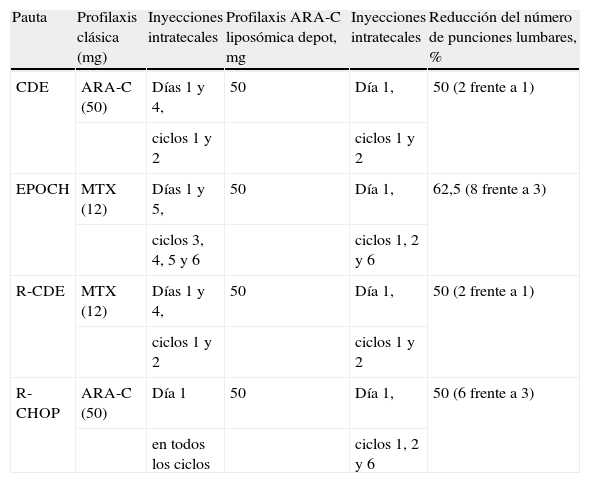
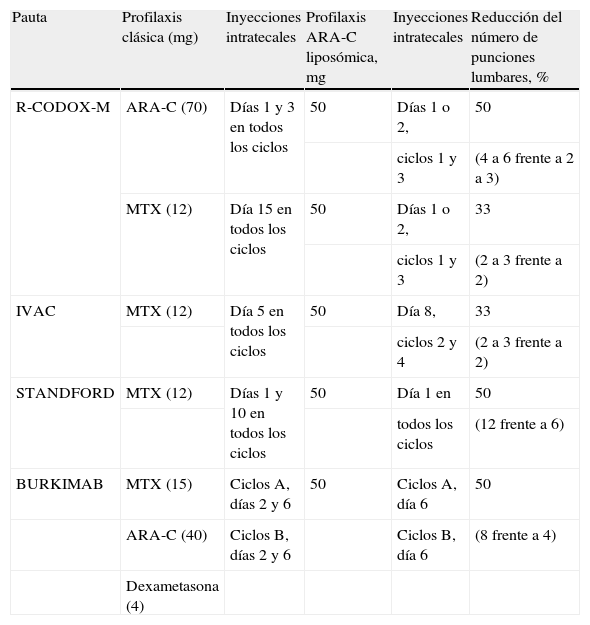
Hay diferentes pautas de profilaxis y tratamiento neuromeníngeos. Los fármacos más utilizados son el metotrexato y el arabinósido de citosina. La citarabina liposómica es una alternativa que permite reducir el número de punciones lumbares con resultados muy prometedores.
Se podría concluir que los pacientes con LNH y sida que reciben un TARGA eficaz tienen una frecuencia de infiltración del SNC similar a los pacientes no inmunodeprimidos, por lo que las indicaciones y el tipo de profilaxis deberían ser las mismas en los 2 grupos de pacientes. La profilaxis universal se reservaría para los pocos casos de pacientes que no pueden recibir TARGA.
With the widespread use of highly active antiretroviral therapy (HAART) the incidence of systemic non-Hodgkin lymphoma (NHL) in patients infected with the Human Immunodeficiency Virus (HIV) has declined. HAART has also modified the clinical manifestations of these tumors, with a lower frequency of involvement of the central nervous system (CNS).
Currently, the frequency of meningeal involvement at the time of diagnosis of NHL in HIV-infected patients varies between 3% and 5%. These figures are similar to those observed among immunocompetent hosts. The diagnosis of meningeal lymphoma relies in clinical findings, imaging techniques, and cerebrospinal fluid (CSF) examination. Flow cytometry is a diagnostic technique with a higher sensitivity and specificity than conventional cytology for the diagnosis of meningeal lymphoma. However, flow cytometry is not yet considered to be the gold standard for this purpose.
Until recently, most experts recommended neuromeningeal prophylaxis for all HIV-infected patients with aggressive NHL. However, at present this prophylaxis is recommended only in patients with higher risk of CNS relapse according to different sites of involvement, stage and histological subtype.
There are different regimens of prophylaxis and treatment for meningeal lymphoma. The drugs most commonly used for this purpose are methotrexate and cytosine arabinoside. However, there are other alternatives such as liposomal cytosine arabinoside that requires fewer spinal taps for drug administration and whose results are very promising.
In summary, in the context of an effective HAART, HIV infected patients with NHL have a frequency of CNS involvement by lymphoma similar to that found among immunocompetent hosts. Consequently, indications and regimens for CNS prophylaxis in HIV-infected patients with NHL should not be different than those employed in the general population. Universal CNS prophylaxis should be reserved for the few patients unable to receive an effective HAART.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora