La retinopatía diabética es una complicación microvascular de la diabetes mellitus cuya prevalencia está estrechamente relacionada con la presencia de nefropatía y la hipertensión. Los objetivos fueron estudiar qué factores clínicos y farmacológicos se relacionan con una mayor necesidad de fotocoagulación láser en pacientes con nefropatía y retinopatía diabética y, en segundo lugar, determinar las características diferenciales entre ambos subgrupos de pacientes diabéticos tipo 2 según si/no hubieran recibido fotocoagulación láser.
Pacientes y métodosEstudio descriptivo transversal de 63 pacientes seguidos en consulta de Nefropatía Diabética. A los pacientes se les dividió en 2 grupos según hubiesen recibido o no previamente fotocoagulación. En cada subgrupo se estudiaron variables de tipo demográfico, antropométrico, analítico, factores de riesgo cardiovascular y tratamiento que recibían los pacientes para el control de la hipertensión arterial, diabetes u otras enfermedades asociadas.
ResultadosSe observó que el grupo que había recibido fotocoagulación tenía más años de evolución de la diabetes, más antecedentes de enfermedad cardiovascular y un aclaramiento de creatinina inferior. Asimismo, el porcentaje de pacientes tratados con carvedilol era significativamente superior en el subgrupo que no había recibido fotocoagulación, mientras que el porcentaje de pacientes tratados con betabloqueantes era significativamente superior en el subgrupo que sí la había recibido, no observándose diferencias en el grado de control de la tensión arterial.
ConclusionesLos factores clínicos y farmacológicos relacionados con una mayor necesidad de fotocoagulación fueron el tiempo de evolución de la diabetes, la historia previa de enfermedad cardiovascular, el grado de insuficiencia renal y el tratamiento con betabloqueantes.
Diabetic retinopathy is a microvascular complication of diabetes mellitus whose prevalence is closely related to the presence of nephropathy and hypertension. The aim was to study clinical and pharmacological factors that are associated with an increased need for laser photocoagulation in patients with diabetic nephropathy and retinopathy.
Patients and methodsCross sectional study of 63 patients followed in the Diabetic Nephropathy consultation. Patients were divided into 2 groups according to whether or not previously have received photocoagulation. In each subgroup were studied demographic variables, anthropometric, laboratory, cardiovascular risk factors and treatment received by each patient for the control of hypertension, diabetes and others diseases.
ResultsWe observed that the group had received photocoagulation had more years of diabetes evolution, more history of cardiovascular disease and a lower creatinine clearance. Similary, the percentage of patients treated with carvedilol was significantly higher in the subgroup who had not received photocoagulation while the percentage of patients treated with beta-blockers was significantly higher in the subgroup that received photocoagulation; no significant differences was observed in the degree of control blood pressure.
ConclusionsClinical and pharmacological factors related to the requirements of laser photocoagulation were years of diabetes evolution, history of cardiovascular disease, the stage of kidney disease and the treatment with beta-blokers.
Los pacientes diabéticos tienen una mayor prevalencia de factores de riesgo cardiovascular que la población no diabética en los cuales se produce una serie de cambios a nivel vascular que favorece la ateroesclerosis1. En los países desarrollados, la primera causa de pérdida de visión está relacionada con la degeneración macular en los ancianos y la retinopatía diabética en las personas en edad laboral. Se estima que la diabetes mellitus (DM) afecta al 4% de la población mundial, casi la mitad de los cuales tiene cierto grado de retinopatía en algún momento dado. La pérdida de visión ocurre tanto debido a la proliferación vascular (retinopatía diabética proliferativa) como al aumento de la permeabilidad de los vasos retinianos (edema macular)2.
Sin intervención, la retinopatía diabética proliferativa se desarrollará en el 60% de las personas con diabetes, resultando en una pérdida de visión en casi la mitad de ellos3. Muchos estudios han sido llevados a cabo para encontrar factores precipitantes de la retinopatía diabética tales como la duración y el tipo de diabetes, grado de control de la misma, embarazo, cambios en niveles hormonales, factores genéticos y microalbuminuria, entre otros4. Además, se han publicado estudios sobre fármacos que disminuyen la progresión de la retinopatía diabética. Así, se han demostrado efectos beneficiosos tanto con IECA (the EUCLID study5 con lisinopril, MICRO-HOPE6 con ramipril, UKPDS7 con captopril y ADVANCE8 con perinopril), como con ARA-II (DIRECT9,10 con candesartán) o fenofibratos (FIELD11 con fenofibrato). Dado que la retinopatía diabética es una complicación microvascular de la DM cuya prevalencia está estrechamente relacionada con la presencia de nefropatía e hipertensión, en este trabajo se han estudiado los factores clínicos y farmacológicos que pudieran estar relacionados con los requerimientos de fotocoagulación láser en pacientes con nefropatía diabética secundaria a DM tipo 2.
Pacientes y métodosSe ha llevado a cabo un estudio descriptivo transversal de 63 pacientes con DM tipo 2 seguidos en la consulta de Nefropatía Diabética. Se reclutó a los pacientes de forma consecutiva según acudían a revisión. A éstos se los dividió en 2 subgrupos según hubieran recibido o no previamente fotocoagulación (“Láser”/“No láser”). Los pacientes del subgrupo que no había recibido fotocoagulación correspondían a pacientes sin patología retiniana en el momento de la evaluación funduscópica o que presentaban retinopatía diabética no proliferativa. Los pacientes del grupo que sí había recibido fotocoagulación correspondían a aquellos con retinopatía diabética proliferativa en diferentes estadios evolutivos o pacientes con edema macular. (Se excluyó a pacientes con degeneración macular asociada a la edad).
Las variables analizadas fueron las siguientes: demográficas (edad y sexo), antropométricas (peso, talla e índice de masa corporal [IMC]), antecedentes de enfermedad cardiovascular (cardiopatía isquémica [CI] y/o enfermedad vascular periférica [EVP] y/o enfermedad cerebrovascular [ECV]), antecedentes de tabaquismo, grado de control ambulatorio de presión arterial (AMPA) aportado por el paciente de forma escrita en los meses previos a la consulta (se realizó una media ponderada de la presión arterial sistólica [PAS] y diastólica [PAD]) y tratamiento que tomaba el paciente en el momento del estudio (inhibidores del sistema renina angiotensina, calcioantagonistas, diuréticos, betabloqueantes, alfabloqueantes, alfabetabloqueantes, estatinas, fibratos, pentoxifilina, antiagregantes, tratamiento para la anemia y tratamiento para la diabetes).
Asimismo se recogieron variables analíticas: hemoglobina glucosilada A1C (HbA1C) (mediante método de cromatografía líquida de alta resolución), creatinina (colorimetría, método de Jaffé), aclaramiento de creatinina según fórmula: [(diuresis orina 24 horas x Cr orina)/(1.440 x Crp)], proteinuria (colorimetría) y microalbuminuria (inmunoturbidimetría) en orina de 24 horas, perfil lipídico: colesterol total, HDL, triglicéridos (colorimetría enzimática) y LDL (colesterol total – HDL – triglicéridos/5) y proteína C reactiva (inmunoturbidimetría).
Se estudiaron 63 pacientes, 37 hombres y 26 mujeres. Su edad media era de 62,53 (7,46) años. El 81% de los pacientes tenía más de 10 años de evolución de la diabetes, siendo la media de 17,29 (7,99) años. El 44,4% de los pacientes tenían antecedentes de enfermedad cardiovascular, siendo la más frecuente la CI (18,8%), seguida de la EVP (12,5%) y la ECV (3,1%). El 7,8% de los pacientes presentaban CI y EVP, el 1,6% CI y ECV y el 1,6% EVP y ECV. El 12,7% de los pacientes eran fumadores activos, el 42,9% no fumadores y el 38,1% ex fumadores. El IMC medio de la población fue de 32,53 (5,94) Kg/m2. El valor medio de la PAS, PAD y presión arterial media (PAM) fue de 136,87 (14,67), 74,17 (9,57) y 93,45 (11,8) mmHg respectivamente, teniendo el 57,1% de los sujetos un valor de AMPA superior a 130/80mmHg y un 42,9% inferior al mismo.
En cuanto al tratamiento para el control de su diabetes, el 38,3% de los pacientes recibía sólo antidiabéticos orales, el 21,7% sólo insulina, el 40% ambos y el 4,8% no precisaba tratamiento farmacológico. Respecto al tratamiento antihipertensivo, el 98,2% estaban tratados con inhibidores del sistema renina-angiotensina (17,0% con IECA, 53,2% con ARA-II, 28% con IECA más ARA-II), un 85,7% recibían diuréticos, un 42,9% calcioantagonistas, un 23,8% betabloqueantes, un 19% alfabloqueantes y un 11% alfabetabloqueantes. En cuanto al tratamiento hipolipidemiante, el 82,5% recibían estatinas y el 6,3% fibratos. El 3,2% de los pacientes recibían pentoxifilina y un 73% antiagregantes (57,1% con ácido acetilsalicílico). El 9,5% de los pacientes recibían agentes estimuladores de la eritropoyesis, y un 6,4% hierro oral.
Respecto a los valores analíticos, la HbA1C media fue de 7,51 (1,4%), estando el 48,4% de los pacientes con HbA1C inferior a 7%. La creatinina plasmática y el aclaramiento de creatinina en orina de 24 horas medio fue de 1,51 (0,49) mg/dl y 61,58 (41,22) ml/min, respectivamente. En relación al perfil lipídico, el colesterol total, LDL-colesterol, HDL-colesterol y triglicéridos medios fue de 167,68 (43), 85,01 (29,61), 42,8 (10,73) y 185,96 (111,16) mg/dl, respectivamente. Treinta y nueve pacientes tenían proteinuria superior a 0,3g/24 horas, siendo el valor promedio de 0,65 (0,48) g/24 horas. Dieciocho pacientes tenían microalbuminuria inferior a 30mg/24 horas y sólo 6 pacientes entre 30 y 300mg/24 horas.
En cada grupo de estudio, las variables categóricas se resumieron mediante porcentajes y las numéricas en medias y desviaciones típicas. Las proporciones se compararon mediante el test de independencia de la Chi-cuadrado o el test exacto de Fisher y para variables continuas se utilizó el test de la t-Student. Mediante un modelo de regresión logística dicotómico se estimaron los perfiles de los grupos “Láser”/“No láser”.Un contraste de hipótesis se consideró estadísticamente significativo cuando el correspondiente p-valor fue inferior a 0,05. El paquete estadístico utilizado fue el SPSS (versión 17.0).
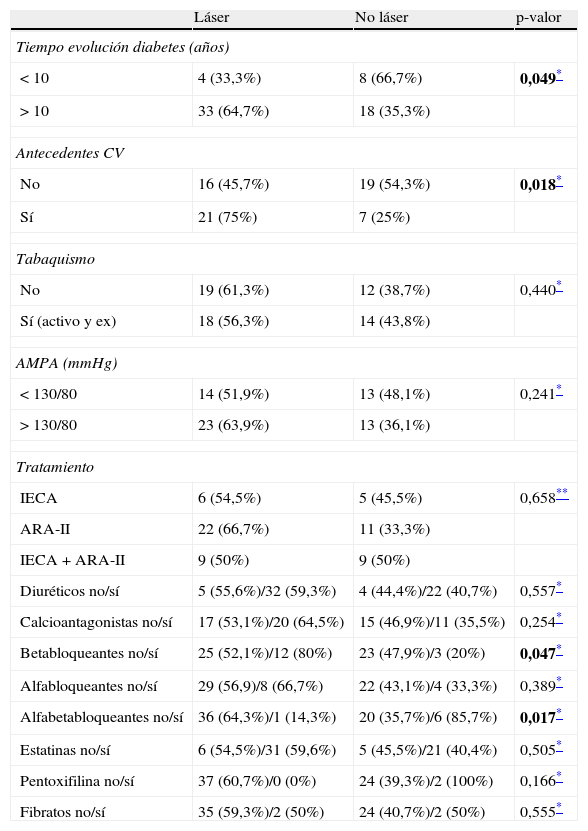
ResultadosLas variables a estudio fueron analizadas en cada uno de los subgrupos “Láser” y “No láser” obteniéndose que el porcentaje de pacientes que había recibido fotocoagulación era superior en el grupo de más de 10 años de evolución de la diabetes respecto a los de menos de 10 años de evolución (p=0,049), siendo la media de años en el grupo “Láser” de 19,41 (8,32) años frente al 14,27 (6,52) años en el grupo “No láser” (p=0,01). Además, entre los pacientes con antecedentes de enfermedad cardiovascular, un 75% había recibido fotocoagulación frente al 25% que no la había recibido (p=0,018). No hubo diferencias estadísticamente significativas en cuanto al sexo, edad, IMC o historia de tabaquismo.
Respecto al tratamiento recibido, los pacientes en tratamiento con betabloqueantes recibieron más láser (80%) con respecto a los que no los tomaban (52,1%) (p=0,047). En contraposición, el porcentaje de pacientes que recibieron láser estando con alfabloqueantes fue inferior al del grupo que no tomaba dicho fármaco (14,3 vs 64,3%) (p=0,017). No se observaron diferencias estadísticamente significativas en cuanto al tratamiento con diuréticos, calcioantagonistas, alfabloqueantes, inhibidores del sistema renina angiotensina, pentoxifilina, estatinas, fibratos, tratamiento para la anemia, antiagregación o tratamiento para la diabetes. Tampoco existieron diferencias estadísticamente significativas en la PAS, PAD o PAM entre ambos grupos (tabla 1).
Variables clínico-demográficas en ambos grupos
| Láser | No láser | p-valor | |
| Tiempo evolución diabetes (años) | |||
| < 10 | 4 (33,3%) | 8 (66,7%) | 0,049* |
| > 10 | 33 (64,7%) | 18 (35,3%) | |
| Antecedentes CV | |||
| No | 16 (45,7%) | 19 (54,3%) | 0,018* |
| Sí | 21 (75%) | 7 (25%) | |
| Tabaquismo | |||
| No | 19 (61,3%) | 12 (38,7%) | 0,440* |
| Sí (activo y ex) | 18 (56,3%) | 14 (43,8%) | |
| AMPA (mmHg) | |||
| < 130/80 | 14 (51,9%) | 13 (48,1%) | 0,241* |
| > 130/80 | 23 (63,9%) | 13 (36,1%) | |
| Tratamiento | |||
| IECA | 6 (54,5%) | 5 (45,5%) | 0,658** |
| ARA-II | 22 (66,7%) | 11 (33,3%) | |
| IECA+ARA-II | 9 (50%) | 9 (50%) | |
| Diuréticos no/sí | 5 (55,6%)/32 (59,3%) | 4 (44,4%)/22 (40,7%) | 0,557* |
| Calcioantagonistas no/sí | 17 (53,1%)/20 (64,5%) | 15 (46,9%)/11 (35,5%) | 0,254* |
| Betabloqueantes no/sí | 25 (52,1%)/12 (80%) | 23 (47,9%)/3 (20%) | 0,047* |
| Alfabloqueantes no/sí | 29 (56,9)/8 (66,7%) | 22 (43,1%)/4 (33,3%) | 0,389* |
| Alfabetabloqueantes no/sí | 36 (64,3%)/1 (14,3%) | 20 (35,7%)/6 (85,7%) | 0,017* |
| Estatinas no/sí | 6 (54,5%)/31 (59,6%) | 5 (45,5%)/21 (40,4%) | 0,505* |
| Pentoxifilina no/sí | 37 (60,7%)/0 (0%) | 24 (39,3%)/2 (100%) | 0,166* |
| Fibratos no/sí | 35 (59,3%)/2 (50%) | 24 (40,7%)/2 (50%) | 0,555* |
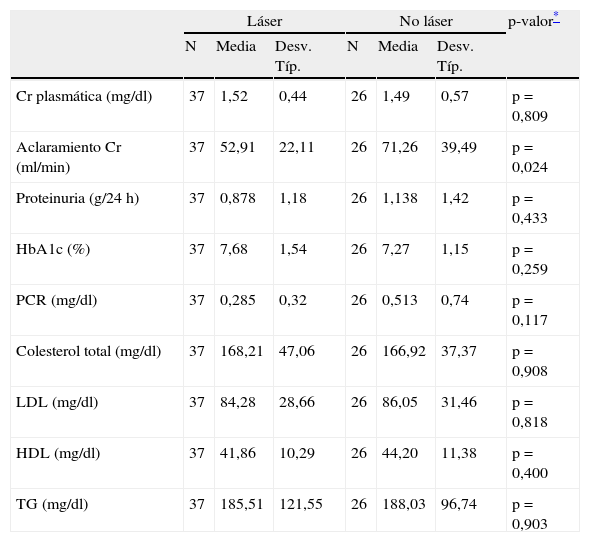
En referencia a los valores analíticos, los pacientes que habían recibido láser tenían un aclaramiento de creatinina menor que los que no lo habían recibido: 59,91 (22,11) vs 71,26 (34,49) ml/min (p=0,024). No se encontraron diferencias estadísticamente significativas en el resto de parámetros analíticos (tabla 2).
Valores analíticos en ambos subgrupos
| Láser | No láser | p-valor* | |||||
| N | Media | Desv. Típ. | N | Media | Desv. Típ. | ||
| Cr plasmática (mg/dl) | 37 | 1,52 | 0,44 | 26 | 1,49 | 0,57 | p=0,809 |
| Aclaramiento Cr (ml/min) | 37 | 52,91 | 22,11 | 26 | 71,26 | 39,49 | p=0,024 |
| Proteinuria (g/24 h) | 37 | 0,878 | 1,18 | 26 | 1,138 | 1,42 | p=0,433 |
| HbA1c (%) | 37 | 7,68 | 1,54 | 26 | 7,27 | 1,15 | p=0,259 |
| PCR (mg/dl) | 37 | 0,285 | 0,32 | 26 | 0,513 | 0,74 | p=0,117 |
| Colesterol total (mg/dl) | 37 | 168,21 | 47,06 | 26 | 166,92 | 37,37 | p=0,908 |
| LDL (mg/dl) | 37 | 84,28 | 28,66 | 26 | 86,05 | 31,46 | p=0,818 |
| HDL (mg/dl) | 37 | 41,86 | 10,29 | 26 | 44,20 | 11,38 | p=0,400 |
| TG (mg/dl) | 37 | 185,51 | 121,55 | 26 | 188,03 | 96,74 | p=0,903 |
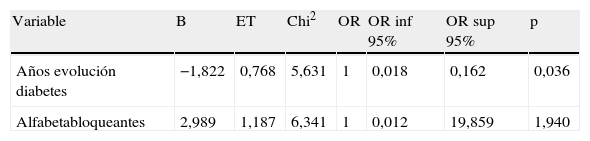
Las variables que alcanzaron diferencias significativas fueron incluidas en el modelo de regresión logística dicotómica y se utilizó un sistema de selección de variables por pasos, de manera que el perfil de los subgrupos “Láser” y “No láser” indicó que en el subgrupo de pacientes que había recibido láser, el tiempo de evolución de la diabetes era mayor (p=0,018) y el número de pacientes que habían recibido alfabloqueantes era menor (p=0,012) (tabla 3).
Modelo de regresión logística dicotómico
| Variable | B | ET | Chi2 | OR | OR inf 95% | OR sup 95% | p |
| Años evolución diabetes | −1,822 | 0,768 | 5,631 | 1 | 0,018 | 0,162 | 0,036 |
| Alfabetabloqueantes | 2,989 | 1,187 | 6,341 | 1 | 0,012 | 19,859 | 1,940 |
Variable resultado: láser.
B: valor del coeficiente; Chi2: Chi-cuadrado de Wald; ET: error típico; OR: odds ratio.
Nuestro estudio ha mostrado que la mayor necesidad de tratamiento con fotocoagulación con láser está estrechamente relacionada con los antecedentes de enfermedad cardiovascular. Es conocido que la retinopatía diabética comparte características fisiopatológicas con el proceso de la ateroesclerosis, ya que en ambos procesos existe disfunción endotelial, neovascularización, inflamación, apoptosis y un estado de hipercoagulabilidad12. Además, se ha demostrado que la retinopatía diabética proliferativa predice mortalidad por todas las causas, por enfermedad cardiovascular y por enfermedad arterial coronaria en ambos sexos, siendo esta asociación independiente del antecedente de tabaquismo, HTA, colesterol total, HDL-colesterol, control glucémico, duración de la diabetes y proteinuria13.
Asimismo, en nuestro estudio pudimos objetivar que la duración de la diabetes es un factor que acelera el daño en la retina de los pacientes con la enfermedad. Aunque no llegamos a establecer una asociación estadísticamente significativa, sí observamos un peor control de la diabetes en los pacientes que recibieron láser con respecto a los que no lo recibieron (7,68 vs 7,27%, p=0,259). En este sentido, estudios de gran trascendencia clínica como DCCT (Diabetes Control and Complications Trial)14–19 o UKPDS (United Kigdom Prospective Diabetes Study)20,21 han mostrado la eficacia del control glucémico en reducir la incidencia y progresión de la retinopatía.
Estudios realizados en población de edad avanzada y largo tiempo de evolución de la diabetes no han demostrado que el control intensivo de la misma reduzca los eventos cardiovasculares ni las complicaciones microvasculares, incluída la retinopatía22,23. En nuestro estudio no encontramos diferencias en la necesidad de fotocoagulación en relación a la edad de los pacientes.
También el control de la presión arterial (PA), al margen del control glucémico, se ha relacionado con el desarrollo y progresión de la retinopatía, y aunque en nuestro estudio no pudimos observar diferencias significativas, han sido numerosos los estudios que han mostrado una asociación entre hipertensión y la presencia y severidad de la retinopatía diabética24–27. Se ha postulado que el incremento de la PA a través de incrementos en el flujo sanguíneo daña a las células endoteliales de los capilares retinianos en los ojos de pacientes con diabetes28. En contraposición a esto, recientemente, en el ACCORD Eye Study se objetivó que no existían diferencias en la progresión de la retinopatía diabética en los pacientes que tenían un estricto control de la PA con respecto a los que no lo tenían29.
En nuestro estudio pudimos observar que el uso de betabloqueantes (atenolol y bisoprolol) se asoció con una mayor necesidad de tratamiento con láser. En relación a este grupo de fármacos, en estudios experimentales en ratas se ha observado que no existía una diferencia significativa entre los niveles intravítreos y retinianos del factor de crecimiento vascular endotelial (VEGF) en ratas diabéticas tratadas con propanolol, a pesar de su efecto sobre el descenso de la PAS30. En pacientes diabéticos a los que se les midió el flujo sanguíneo intrarretiniano a través de doppler láser con velocímetro, se ha sugirido que los betabloqueantes promueven un ambiente hemodinámico desfavorable en la circulación retiniana que hace progresar la retinopatía diabética31.
Por otro lado, en este estudio se ha observado una menor necesidad de láser en los pacientes que recibían tratamiento con alfabloqueantes respecto a los que no lo recibían. Así, en trabajos experimentales en ratas diabéticas se ha podido demostrar un efecto protector del carvedilol sobre la función cardíaca a través de mecanismos antioxidantes32. Además, en otro estudio experimental se pudo comprobar que el tratamiento con carvedilol tiene efectos protectores sobre el daño perivascular inducido por la infusión de angiotensina II sobre el corazón, el hígado y el riñón de ratas. Así, el uso del carvedilol ha mostrado tener efectos sobre el estrés oxidativo a través de la supresión de especies reactivas de oxígeno y, de esta forma, controlar y frenar las complicaciones debidas al proceso de la aterogénesis33. Este efecto también se ha demostrado con la pentoxifilina a través de la reducción de citoquinas inflamatorias34. Dado que no existían diferencias en la PA entre los pacientes que sí/no habían recibido láser, se podría hipotetizar que el efecto del carvedilol es independiente de la PA. En la revisión de la literatura no hemos encontrado ningún trabajo experimental o clínico que estudie el efecto del carvedilol sobre la retinopatía diabética. Recientemente, nuestro grupo ha sugerido que el efecto del carvedilol sobre la retinopatía diabética podría estar mediado por su efecto sobre la disfunción endotelial de los capilares retinianos, lo que abriría nuevos caminos hacia la investigación35. Hay que recordar también que algunos de los efectos beneficiosos de algunos fármacos sobre la retinopatía diabética sólo se han objetivado en pacientes con grado leve de esta, pero no en aquellos con retinopatía moderada o severa, lo que confirma el hecho de que una vez la lesión isquémica es extensa, el tratamiento médico tiene menos impacto en la progresión de la retinopatía diabética36.
Dado el escaso número de pacientes estudiados y que se trata de un estudio retrospectivo, no se pueden obtener conclusiones claras sobre cómo afectan los factores farmacológicos a la sí/no necesidad de fotocoagulación láser en este grupo de pacientes con nefropatía diabética secundaria a diabetes tipo 2. Con las limitaciones mencionadas, se podría concluir que los pacientes que estaban tratados con carvedilol habían tenido menor necesidad de fotocoagulación láser y que los pacientes tratados con betabloqueantes habían tenido una mayor necesidad de la misma. En estudios posteriores de tipo prospectivo aleatorizados sería interesante determinar si los betabloqueantes se asocian al desarrollo o progresión de la retinopatía diabética y si el carvedilol previene o disminuye la progresión de la misma.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.