La enfermedad infecciosa emergente causada por el severe acute respiratory syndrome coronavirus 2 (COVID-19), ha generado una situación de pandemia que ha producido el colapso de los sistemas sanitarios de todo el mundo. En este contexto, se ha observado una disminución en la actividad asistencial del resto de enfermedades, que ha afectado, entre otros, a los pacientes con síndrome coronario agudo1,2. El retraso en la valoración médica, las dificultades en los traslados y la atención en los hospitales colapsados, y la disminución en las consultas en los servicios de urgencias por temor a la situación sanitaria, han podido condicionar en cierto modo el perfil de paciente que ha consultado por eventos coronarios3,4, su evolución y su pronóstico.
Se realizó un estudio observacional de cohortes prospectivo, unicéntrico, en un hospital de tercer nivel. Se incluyeron 2 grupos de pacientes: aquellos que ingresaron por un evento coronario durante la pandemia por COVID-19, sin padecer la infección (febrero-abril de 2020), y los hospitalizados por un evento coronario durante el mismo intervalo de tiempo el año anterior (febrero-abril de 2019).
Se recogieron variables epidemiológicas, clínicas, analíticas y pronósticas consideradas clínicamente relevantes durante el ingreso. Se seleccionaron un total de 161 pacientes: 87 en el intervalo pre-COVID-19 y 74 en el intervalo COVID-19. El objetivo del estudio fue la comparación de dichas variables entre ambos grupos, así como el análisis de diferencias pronósticas en términos de mortalidad y eventos cardiovasculares (ictus, reinfarto y nueva revascularización).
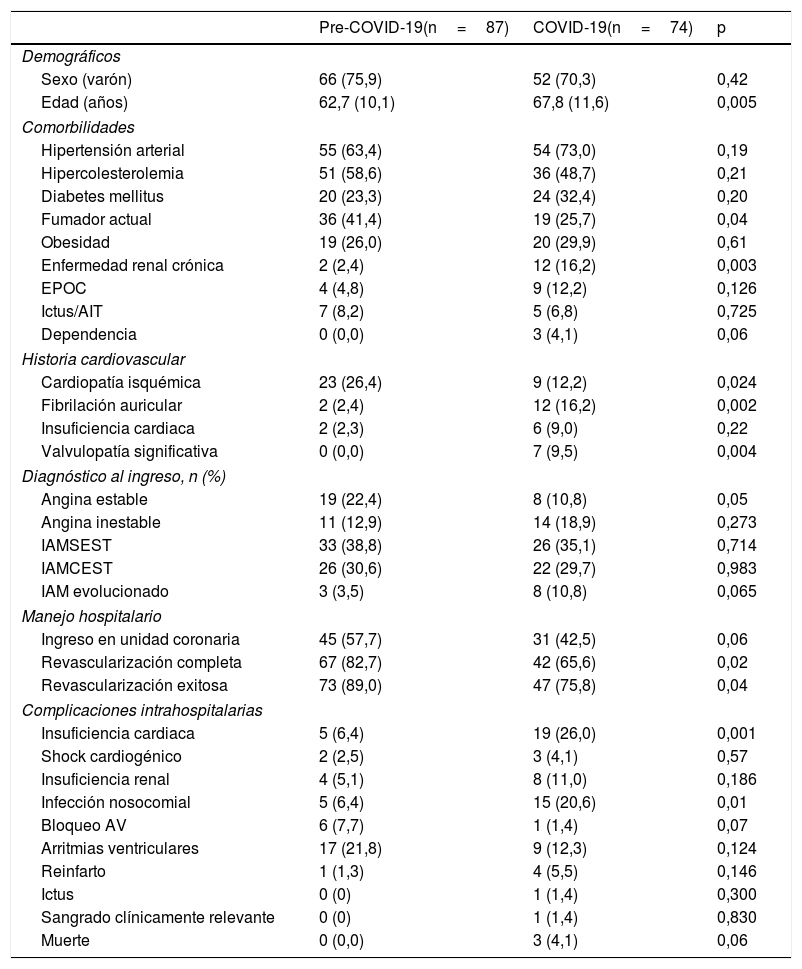
En la tabla 1 pueden apreciarse las características basales de la población, así como las diferencias en las variables pronósticas definidas. Destaca que la edad media de los pacientes fue mayor en los ingresados durante la pandemia, siendo además más frecuente el ingreso de pacientes con antecedente de enfermedad coronaria (14,3% vs. 20,3%; p=0,02), fibrilación auricular (2,4% vs. 16,2%; p=0,002), valvulopatías significativas (0,0% vs. 9,5%; p=0,004) y enfermedad renal crónica (2,4% vs. 16,2%; p=0,003).
Características de los pacientes ingresados por eventos coronarios en el periodo pre-COVID-19 vs. durante la pandemia por COVID-19
| Pre-COVID-19(n=87) | COVID-19(n=74) | p | |
|---|---|---|---|
| Demográficos | |||
| Sexo (varón) | 66 (75,9) | 52 (70,3) | 0,42 |
| Edad (años) | 62,7 (10,1) | 67,8 (11,6) | 0,005 |
| Comorbilidades | |||
| Hipertensión arterial | 55 (63,4) | 54 (73,0) | 0,19 |
| Hipercolesterolemia | 51 (58,6) | 36 (48,7) | 0,21 |
| Diabetes mellitus | 20 (23,3) | 24 (32,4) | 0,20 |
| Fumador actual | 36 (41,4) | 19 (25,7) | 0,04 |
| Obesidad | 19 (26,0) | 20 (29,9) | 0,61 |
| Enfermedad renal crónica | 2 (2,4) | 12 (16,2) | 0,003 |
| EPOC | 4 (4,8) | 9 (12,2) | 0,126 |
| Ictus/AIT | 7 (8,2) | 5 (6,8) | 0,725 |
| Dependencia | 0 (0,0) | 3 (4,1) | 0,06 |
| Historia cardiovascular | |||
| Cardiopatía isquémica | 23 (26,4) | 9 (12,2) | 0,024 |
| Fibrilación auricular | 2 (2,4) | 12 (16,2) | 0,002 |
| Insuficiencia cardiaca | 2 (2,3) | 6 (9,0) | 0,22 |
| Valvulopatía significativa | 0 (0,0) | 7 (9,5) | 0,004 |
| Diagnóstico al ingreso, n (%) | |||
| Angina estable | 19 (22,4) | 8 (10,8) | 0,05 |
| Angina inestable | 11 (12,9) | 14 (18,9) | 0,273 |
| IAMSEST | 33 (38,8) | 26 (35,1) | 0,714 |
| IAMCEST | 26 (30,6) | 22 (29,7) | 0,983 |
| IAM evolucionado | 3 (3,5) | 8 (10,8) | 0,065 |
| Manejo hospitalario | |||
| Ingreso en unidad coronaria | 45 (57,7) | 31 (42,5) | 0,06 |
| Revascularización completa | 67 (82,7) | 42 (65,6) | 0,02 |
| Revascularización exitosa | 73 (89,0) | 47 (75,8) | 0,04 |
| Complicaciones intrahospitalarias | |||
| Insuficiencia cardiaca | 5 (6,4) | 19 (26,0) | 0,001 |
| Shock cardiogénico | 2 (2,5) | 3 (4,1) | 0,57 |
| Insuficiencia renal | 4 (5,1) | 8 (11,0) | 0,186 |
| Infección nosocomial | 5 (6,4) | 15 (20,6) | 0,01 |
| Bloqueo AV | 6 (7,7) | 1 (1,4) | 0,07 |
| Arritmias ventriculares | 17 (21,8) | 9 (12,3) | 0,124 |
| Reinfarto | 1 (1,3) | 4 (5,5) | 0,146 |
| Ictus | 0 (0) | 1 (1,4) | 0,300 |
| Sangrado clínicamente relevante | 0 (0) | 1 (1,4) | 0,830 |
| Muerte | 0 (0,0) | 3 (4,1) | 0,06 |
Los datos se presentan como número y porcentaje y como media y desviación estándar.
AIT: accidente isquémico transitorio; ARA II: antagonista receptor de la angiotensina II; AV: aurículo-ventricular; EPOC: enfermedad pulmonar obstructiva crónica; IAM: infarto agudo de miocardio; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST; IECA: inhibidor de la enzima conversora de angiotensina.
Durante la época pre-COVID-19 destacó una mayor incidencia de angina estable (19 [22,4%] vs. 8 [10,8%], p=0,05), frente al periodo de pandemia donde se registró una mayor incidencia de ingresos por infarto evolucionado (3 [3,5%] vs. 8 [10,8%], p=0,065).
En el manejo intrahospitalario se detectó un menor porcentaje de revascularizaciones completas (82,7% vs. 65,6%; p=0,02) y exitosas (89,0% vs. 75,8%; p=0,04) durante la urgencia sanitaria.
Respecto a la evolución durante el ingreso, el desarrollo de insuficiencia cardiaca (6,4% vs. 26,0%; p=0,001) e infección nosocomial (6,4% vs. 20,6%, p=0,01) fue más frecuente en el grupo que ingresó durante la pandemia. En este grupo se observó una mayor incidencia próxima a la significación en la mortalidad intrahospitalaria (0,0% vs. 4,1%; p=0,06). La presencia de complicaciones (mortalidad cardiovascular durante el ingreso, shock cardiogénico, reinfarto, insuficiencia cardiaca, arritmias ventriculares y fracaso renal agudo) fue más frecuente (26,9% vs. 42,5%; p=0,045) en los ingresos durante la urgencia sanitaria.
En el análisis de regresión logística multivariante se observó que el evento combinado de complicaciones intrahospitalarias ocurrió en 51 pacientes (34,4%). Las variables que se asociaron de forma independiente con dicho evento fueron: ingreso durante la pandemia (odds ratio [OR]=2,19 [intervalo de confianza al 95% —IC 95%—: 0,98-4,87], p=0,049); infarto agudo de miocardio con elevación del segmento ST [OR=2,37 (IC95% 1,10-5,11), p=0,028]; ingreso en unidad de críticos (OR=5,02 [IC 95%: 2,13-11,82]; p<0,001) y enfermedad renal crónica (OR=5,67 [IC 95%: 1,50-21,36]; p=0,010). Se realizó un análisis ROC de sensibilidad y especificidad del modelo binario de clasificación de complicaciones intrahospitalarias, resultando el área bajo la curva ROC de 0,756 (IC 95%: 0,673-0,838).
Los resultados de este estudio mostraron una reducción en los ingresos por eventos coronarios durante la época de urgencia sanitaria, en consonancia con otros estudios publicados en la literatura2. Asimismo, se identificó que el perfil de paciente que consultó por cardiopatía isquémica durante la pandemia fue más frágil y pluripatológico: pacientes con mayor edad media, más comorbilidades y con un mayor grado de dependencia.
Este perfil diferente puede explicar, en parte, el mayor número de complicaciones cardiovasculares que se registraron durante la pandemia. Esta circunstancia probablemente pueda justificarse también por el incremento en las tasas de revascularización no exitosa e incompleta, y por la mayor incidencia de infartos evolucionados5.
Entre las limitaciones del estudio cabe destacar el tamaño muestral, el diseño retrospectivo y el posible sesgo de selección, incluyendo únicamente pacientes ingresados a cargo del servicio de cardiología.