El 31 de diciembre de 2019 China comunicó que en Wuhan (provincia de Hubei) habían aparecido varios casos de neumonía de origen desconocido cuya causa fue identificada el 7 de enero de 2020: un nuevo coronavirus inicialmente denominado 2019 novel coronavirus (2019-nCoV). El 11 de febrero la Organización Mundial de la Salud (OMS) pasó a denominar al nuevo virus SARS-CoV-2, por su similitud con el causante del síndrome respiratorio agudo grave que brotó en 2003, y COVID-19 (Coronavirus Infectious Disease 2019) a la nueva enfermedad1. El 30 de enero, la OMS declaró el brote como una Emergencia de Salud Pública de Interés Internacional, y el 11 de marzo como pandemia. Hasta el 21 de marzo de 2020 se han comunicado 311.314 casos en 188 países afectos, con 13.079 fallecimientos a consecuencia de la infección y 95.800 personas recuperadas (https://www.worldometers.info/coronavirus/). Las estadísticas reflejan probablemente un sesgo hacia los casos más graves, que tienen contacto en mayor medida con el sistema sanitario. Sin embargo, muchos casos pueden estar sin diagnosticar, por tratarse de pacientes asintomáticos que no acuden a un centro sanitario o con cuadros leves que pueden no haberse confirmado debido a la disponibilidad limitada de las pruebas diagnósticas en muchos países, como es el caso de España. Por tanto, es probable que estas estadísticas subestimen casos leves y asintomáticos, teniendo la pandemia una prevalencia mayor2.
La infección COVID-19 puede presentarse como una enfermedad leve, moderada o grave, incluyendo neumonía severa, síndrome de dificultad respiratoria aguda (SDRA), sepsis y shock séptico. El período de incubación oscila alrededor de 5 días (intervalo: 4-7 días) con un máximo de 12-13 días. Los casos con enfermedad leve pueden tener síntomas similares a la gripe: fiebre alta, mialgias, fatiga y síntomas respiratorios, especialmente tos seca, con posible evolución a neumonía. El comienzo suele ser menos brusco que en la gripe y los síntomas de vías respiratorias superiores parecen poco importantes o están ausentes2,3.
La principal fuente de infección son los pacientes infectados a su vez por SARS-CoV-2. Este se transmite a través de las gotas respiratorias (aerosoles >5μm) en distancias cortas (1,5-2m) cuando los pacientes tosen, hablan o estornudan, y mediante contacto próximo con boca, nariz o conjuntiva ocular a través de manos contaminadas. El contacto prolongado es el de mayor riesgo, siendo menos probable el contagio a partir de contactos casuales. Pueden existir contagios a partir de pacientes asintomáticos e incluso a partir de personas en período de incubación de la enfermedad2,4. Es probable una transmisión por superficies infectadas, habiéndose descrito recientemente que el SARS-CoV-2 puede persistir en plásticos y acero inoxidable hasta 72h5.
El diagnóstico de la enfermedad por COVID-19 se realiza mediante la reacción en cadena de la polimerasa con transcriptasa inversa (reverse transcription polymerase chain reaction [RT-PCR]) con la detección de ácidos nucleicos del SARS-CoV-2 o mediante la secuenciación del gen viral. Se pueden emplear muestras de frotis faríngeo o nasofaríngeo, esputo, heces o sangre. También se puede aislar el virus en cultivos de células epiteliales respiratorias, pero esto se realiza exclusivamente en laboratorios especializados6.
Por tanto, el cribado por RT-PCR se considera la prueba de laboratorio de referencia para el diagnóstico de COVID-19. En algunos casos se han documentado falsos negativos, que probablemente se produzcan por material viral inadecuado en la muestra o por problemas técnicos durante la extracción de ácido nucleico7–9.
Se ha observado que la incidencia de COVID-19 es mayor en varones que en mujeres, para lo que se ha propuesto como posible explicación la influencia del cromosoma X y las hormonas sexuales en la inmunidad innata y adaptativa10,11.
El sistema respiratorio es el afectado en primer lugar por COVID-19, por lo que en casos sospechosos es habitual solicitar como primera prueba de imagen una radiografía de tórax (RT). Su rendimiento diagnóstico en los estadios iniciales de la enfermedad es sin embargo limitado, ya que se ha descrito que pueden no detectarse hallazgos patológicos en la radiografía que sí son identificables en la tomografía computarizada de tórax (TCT)7,12,13.
Este hecho unido a las circunstancias iniciales de la epidemia, cuando el acúmulo de casos sospechosos sobrepasó la disponibilidad de pruebas de RT-PCR, motivó que determinados grupos de trabajo adoptasen la TCT como prueba diagnóstica en ausencia de RT-PCR, lo que llevó a practicar un número sin precedentes de estudios de TCT para intentar caracterizar una enfermedad infecciosa nueva. La TCT obtuvo en estos estudios muy buenos resultados, observándose que los hallazgos patológicos de la TCT pueden aparecer incluso antes que los síntomas7,12,13 y ser diagnósticos en pacientes con falsos negativos iniciales en la RT-PCR7,8,14. Por lo que se concluyó que la TCT es una herramienta muy valiosa para diagnosticar la infección por COVID-19, tanto en la valoración inicial de la afectación pulmonar como para su seguimiento7,15,16.
Este artículo tiene por objetivo identificar las características de esta neumonía viral rápidamente progresiva en las pruebas de imagen, tanto en la RT como en la TCT. Se exponen también los hallazgos de imagen característicos de los diferentes estadios de la enfermedad, la evolución de los hallazgos asociados con la progresión de la enfermedad o con la mejoría clínica, y la variación de la prevalencia de los distintos patrones según la edad de los pacientes.
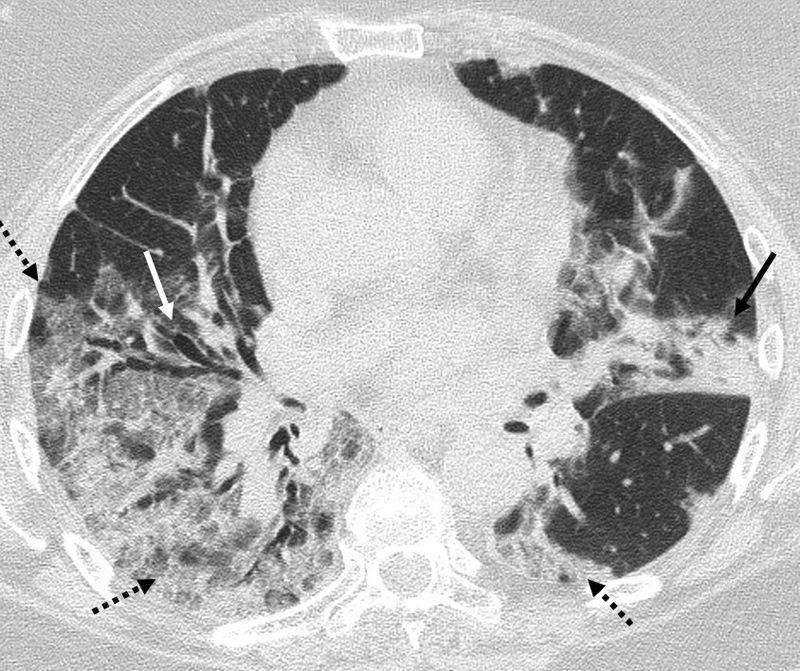
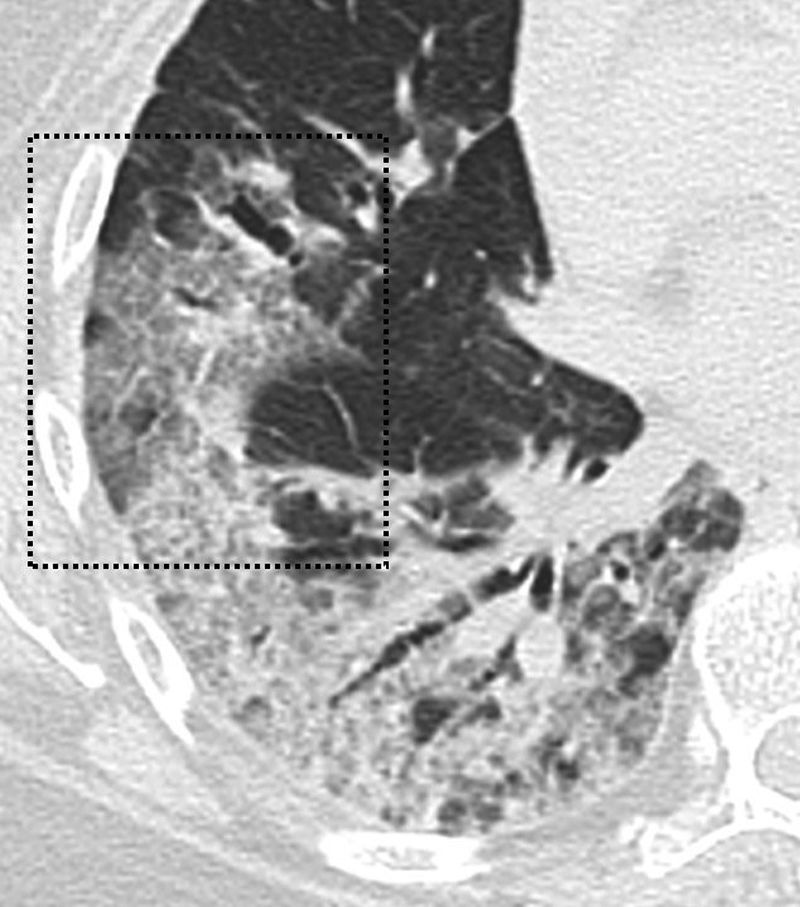
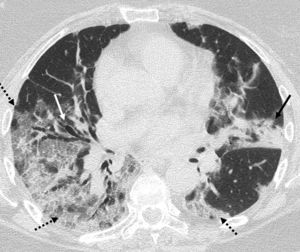
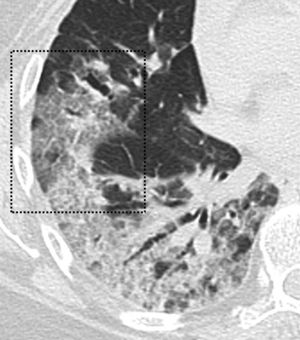
Hallazgos radiológicosDe acuerdo con varios trabajos y revisiones, la afectación en vidrio deslustrado, ya sea de forma aislada o en combinación con consolidaciones pulmonares es el hallazgo más común en la TCT (fig. 1). Otros hallazgos son el engrosamiento de septos interlobulillares, las bronquiectasias (fig. 1), el engrosamiento pleural, el patrón en empedrado, el predominio de la afectación bilateral de lóbulos inferiores y la localización periférica y posterior (fig. 2), con diferente incidencia en los distintos estudios7,12,16–19.
Imagen de TCT. Paciente de 60 años con resultado positivo de PCR para SARS-CoV-2. En el estudio de TCT se observan opacidades en vidrio deslustrado periféricas en ambos hemitórax (flechas discontinuas), un foco de consolidación en língula (flecha negra) y bronquiectasias (flecha blanca).
Imagen de TCT. Paciente de 60 años con resultado positivo de PCR para SARS-CoV-2. En el estudio de TCT se observa el patrón en empedrado (recuadro negro), como resultado de la superposición de opacidades en vidrio deslustrado asociadas a engrosamiento de los septos inter e intralobulillares.
A modo de recuerdo del léxico radiológico, consideramos interesante realizar una breve descripción de las características de las opacidades en vidrio deslustrado (OVD), consolidaciones y patrón en empedrado. El término OVD describe la opacificación parenquimatosa pulmonar que produce un aumento en la atenuación menor respecto a la consolidación, de tal modo que pese al aumento de densidad se siguen diferenciando los vasos pulmonares y las paredes de los bronquios del parénquima afecto. Las OVD representan una ocupación parcial del espacio aéreo, son menos opacas que las consolidaciones y, como importante consecuencia, la TCT es más sensible en su detección que la RT20.
La consolidación se refiere a la ocupación del espacio aéreo por productos patológicos (pus, agua, sangre, etc.). La consolidación aparece como un aumento homogéneo de la atenuación parenquimatosa pulmonar (aumento de densidad) que oculta los márgenes de los vasos y las paredes de las vías respiratorias. Puede presentar el signo del broncograma aéreo, que se refiere a la visualización de las luces bronquiales con aire en el seno de una opacidad parenquimatosa pulmonar e implica, por tanto, la permeabilidad de las vías respiratorias20.
El patrón en empedrado (crazy-paving, en inglés) se caracteriza por un engrosamiento de los septos inter e intralobulillares superpuesto a las OVD, simulando un suelo de adoquines, hallazgo que también se identifica con mucha mayor facilidad en la TCT que en la RT20.
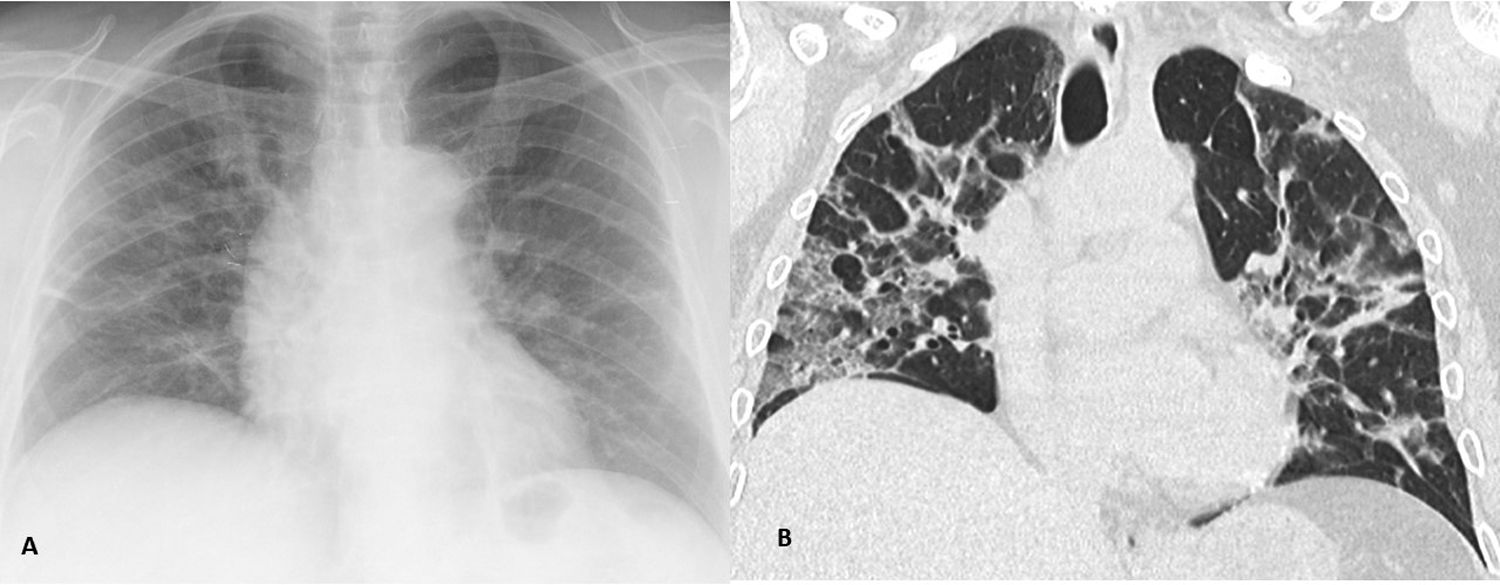
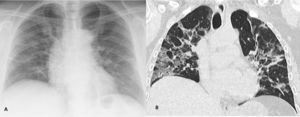
La menor sensibilidad de la RT para la detección de las OVD (fig. 3), hallazgo más frecuente de la infección pulmonar por COVID-19 que puede pasar desapercibido, se ha postulado como el motivo de la baja sensibilidad de la RT respecto a la TCT en el diagnóstico inicial de esta infección16,21.
Según la revisión realizada por Salehi et al. de 919 pacientes con infección SARS-CoV-2 confirmada (COVID-19), los hallazgos más frecuentemente encontrados en la TCT fueron: OVD (88,0%), afectación bilateral (87,5%), distribución periférica (76,0%) y afectación multilobar (más de un lóbulo pulmonar) (78,8%)7. Hay trabajos que comunican que hasta el 38% de los pacientes tenían afectación de los 5 lóbulos pulmonares, siendo el lóbulo inferior derecho el más frecuentemente afectado (76%) y el lóbulo medio el menos afectado (56%)7,22.
La distribución predominantemente periférica se observa con más precisión en los estudios de la TCT que en los de la RT, siendo el hallazgo más frecuente identificado en la RT las neumonías bilaterales16.
Con menor frecuencia, los pacientes afectos presentaron derrame pleural, derrame pericárdico, adenopatías mediastínicas, cavitación, signo del halo y neumotórax7,18,19,23,24. La cavitación es un espacio lleno de aire tras necrosis del parénquima, en este caso inflamatoria, que se visualiza como un área de radiolucencia o baja atenuación en el seno de una consolidación pulmonar. El signo del halo es una opacidad en vidrio deslustrado alrededor de un nódulo o masa20.
El tromboembolismo pulmonar agudo en COVID-19 se ha comunicado como una complicación excepcional25. Otra forma de presentación poco frecuente es el patrón de neumonía organizada, incluyendo el signo del halo inverso que consiste en un área de vidrio deslustrado rodeada por un anillo completo o casi completo de consolidación16,19,26.
Hallazgos radiológicos según el estadio de la enfermedadSe ha observado que las lesiones pulmonares se detectan en los estudios de la TCT desde incluso antes de la aparición de los síntomas hasta el día 14 después de la aparición de la sintomatología, con una media de 4 días7,18.
Jin et al. llevaron a cabo una clasificación de los pacientes con COVID-19 en 5 estadios, según el tiempo de evolución: ultratemprano, temprano, progresión rápida, consolidación y disipación. En el primer estadio o ultratemprano, comprendía la primera y la segunda semana tras la exposición, los pacientes estaban asintomáticos, y en la TCT lo más frecuente era observar las OVD únicas o múltiples, consolidaciones parcheadas, nódulos pulmonares rodeados por vidrio deslustrado y broncograma aéreo7,15. El segundo estadio o temprano, correspondiente al primer y segundo día tras la aparición de síntomas, incluía la mayoría (54%) de sus pacientes, y se caracterizaba por las OVD únicas o múltiples y la combinación de las OVD con engrosamiento de los septos interlobulillares (empedrado). En el tercer estadio o de progresión rápida, entre los días 3-7 desde la aparición de síntomas, se observaban consolidaciones confluentes de gran tamaño con broncograma aéreo. El cuarto estadio de consolidación corresponde con la segunda semana del período sintomático, en el que se produce una reducción de tamaño y densidad de las consolidaciones pulmonares. Por último, en el quinto estadio o de disipación, de 2 a 3 semanas desde el comienzo clínico, las opacidades pulmonares se muestran más parcheadas y aparece engrosamiento de paredes bronquiales y reticulación por engrosamiento de septos intra e interlobulillares7,15.
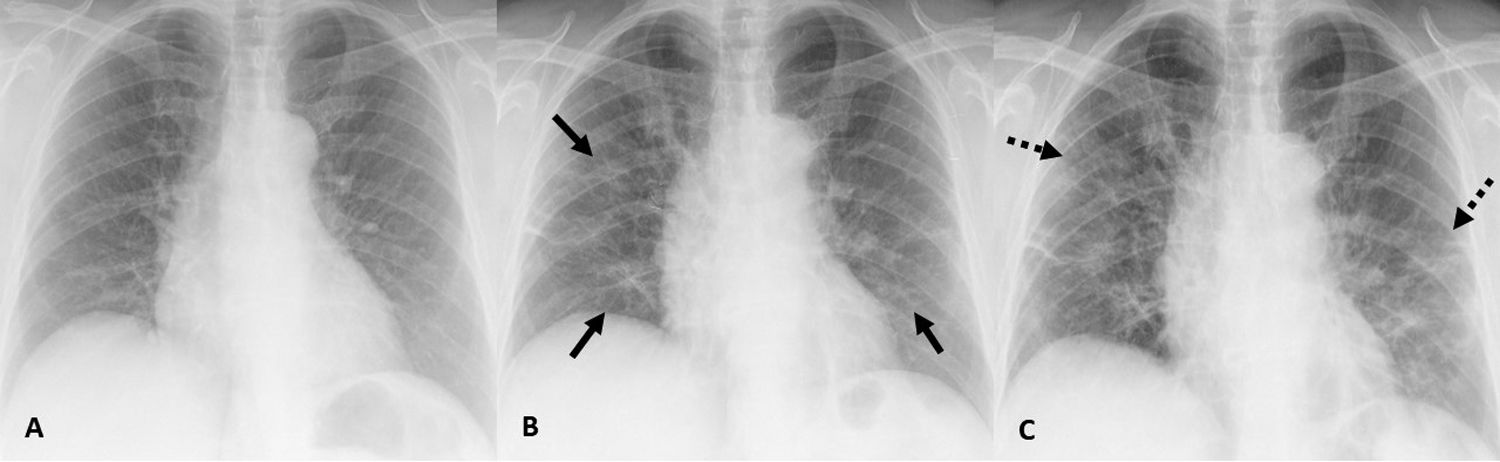
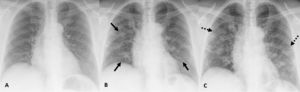
En el trabajo de Pan et al. se llevó a cabo la TCT de seguimiento, que mostró que en la mayoría (85%) de los pacientes que sufrían una progresión de la enfermedad aumentaban las OVD, las consolidaciones y el engrosamiento de los septos, sugiriendo cambios fibróticos7,13. Varios estudios han comunicado que este engrosamiento de los septos interlobulillares se produce solamente de forma secundaria a las OVD y consolidaciones, de manera que conforme progresa la enfermedad, la prevalencia del patrón reticular por engrosamiento septal aumenta19. Estos hallazgos también se pueden identificar en la RT (fig. 4).
A) Imagen de RT de un paciente de 75 años que acude al servicio de urgencias con clínica compatible por infección COVID-19 de un día de evolución, sin alteraciones en la radiografía inicial y con resultado de PCR para SARS-CoV-2 positivo. B) Imagen de RT, 4 días más tarde en la que se identifican las OVD bilaterales. C) Imagen de RT, 2 días después en la que se observa el patrón reticular por engrosamiento de los septos con persistencia de las OVD.
En pacientes que presentaban nódulos pulmonares en la TCT inicial, durante el seguimiento se observó igualmente aumento en su número y tamaño o fusión de los mismos. Sin embargo, al mismo tiempo se identificaba también una disminución de la atenuación de otros nódulos en el mismo estudio de seguimiento7,13.
Según otro estudio que consideraba también los cambios evolutivos de los hallazgos tomográficos, en estadios tempranos predominaban las OVD con menor número de lóbulos afectos, y al progresar la enfermedad se producía un incremento de la afectación por este patrón, aumento de lóbulos pulmonares afectados y de la aparición de consolidaciones pulmonares. Como media, se observó que los hallazgos de la TCT son más prominentes el día 10 de la enfermedad y que después del día 14 el 25% de los pacientes presentaron mejoría de los hallazgos radiológicos, incluyendo disminución del número de lóbulos afectos, resolución del patrón en empedrado y de las consolidaciones7,27.
En los pacientes con mala evolución, se observa la progresión de hallazgos a patrones compatibles con SDRA, identificables tanto en la RT como en la TCT. El SDRA es la complicación que habitualmente obliga a trasladar a los pacientes con COVID-19 a las UCI y la causa más común de muerte en las UCI de este grupo7. En los estudios de pacientes admitidos en las UCI los hallazgos descritos con mayor frecuencia fueron las consolidaciones multilobares y subsegmentarias28. La aparición de derrame pleural se ha comunicado como complicación de estadios tardíos de la enfermedad, probablemente secundario a fallo cardíaco en contexto de SDRA7,17.
En las mujeres embarazadas, la evolución habitual comunicada parte también de las OVD en los estadios iniciales, que conforme progresa la enfermedad evolucionan a consolidaciones y aparición de patrón en empedrado, con resolución de estos hallazgos en los estadios finales. En este grupo de pacientes, los síntomas más frecuentes fueron la fiebre (13/15 pacientes) y la tos (9/15 pacientes). La alteración analítica más frecuente fue la linfopenia (12/15 pacientes). Todos los embarazos concluyeron con éxito, las pacientes se recuperaron y los recién nacidos no presentaron complicaciones29.
Hallazgos radiológicos según grupos de edadSong et al. llevaron a cabo un estudio en el que se clasificó a los pacientes en 2 grupos según su edad, pacientes menores de 50 años y pacientes mayores de 50 años. En el grupo de pacientes más jóvenes, el 77% presentaban OVD, y solo el 23% consolidaciones pulmonares, mientras que, en el grupo de pacientes de más de 50 años, las OVD estaban presentes en el 55% y las consolidaciones en el 45%, diferencia que fue estadísticamente significativas entre ambos grupos (p<0,001). Los hallazgos atípicos también fueron más frecuentes en los pacientes de mayor edad15,18.
Relación entre los resultados de la reacción en cadena de la polimerasa con transcriptasa inversa y la tomografía computarizada de tóraxEn los estudios publicados, generalmente hay concordancia entre los resultados positivos de la RT-PCR y los hallazgos de la TCT compatibles con infección COVID-19. Sin embargo, se ha comunicado un número limitado de casos de pacientes con hallazgos radiológicos en la TCT de COVID-19 que tuvieron resultados negativos en la RT-PCR en los primeros días. En el primer estudio de la TCT mostraron las OVD que posteriormente evolucionaron a focos de consolidación. En estos pacientes los resultados de la RT-PCR se volvieron positivos entre los días 2 y 88,14.
Comparación entre los hallazgos radiológicos de la neumonía de COVID-19 y otras neumonías víricasEn el trabajo realizado por Cheng et al., se llevó a cabo una comparación entre los hallazgos en las pruebas de imagen que presentaban pacientes con neumonías de COVID-19 y los que presentaban pacientes con resultado negativo para SARS-CoV-2, que tenían neumonías por otros virus. En el caso de pacientes positivos para SARS-CoV-2 las opacidades pulmonares tenían una localización periférica en el 100% de los casos, mientras que en los negativos era solo del 31,8%. El número de segmentos y lóbulos pulmonares afectos también fue mayor en el caso de los positivos (15 segmentos y 5 lóbulos en los positivos, 9 y 3,5, respectivamente en los negativos). En los casos COVID-19 fue más frecuente encontrar el signo del broncograma aéreo y el patrón reticular, mientras que en los pacientes negativos fue más frecuente identificar nódulos centrilobulillares10.
Los hallazgos radiológicos de las neumonías virales son muy diversos. La neumonía causada por el virus varicela-zóster se caracteriza por nódulos con signo del halo y las OVD en ambos pulmones. La infección por virus influenza A se caracteriza por múltiples áreas de consolidación y opacidades difusas en vidrio deslustrado, similar a la forma de presentación de la neumonía de COVID-19. Por tanto, en un contexto de propagación continua de SARS-CoV-2 que coincidiese con la circulación de otros virus respiratorios no podría determinarse mediante la TCT si los hallazgos patológicos pulmonares habrían sido producidos por SARS-CoV-2 o por ejemplo el virus influenza A, por lo que sería necesaria la confirmación por PCR10.
Es necesario tener en cuenta que los hallazgos radiológicos deben interpretarse en un contexto epidemiológico con riesgo de infección por SARS-CoV-2, como desgraciadamente es la situación actual de España. En poblaciones con baja probabilidad pre-test de infección por SARS-CoV-2, estos hallazgos de imagen típicos se han de interpretar con precaución7.
ConclusionesLa TCT ha demostrado ser una técnica de imagen con muy buenos resultados para identificar la afectación pulmonar por SARS-CoV-2 (COVID-19), incluso en pacientes asintomáticos. La afectación en vidrio deslustrado, aislada o en combinación con consolidaciones pulmonares, es el hallazgo radiológico más común.
Los hallazgos radiológicos que se relacionan con la mejoría clínica se producen a las 2 semanas de evolución satisfactoria de los síntomas e incluyen una resolución gradual de las consolidaciones, con disminución del número de lesiones y del número de lóbulos pulmonares afectos. Por otra parte, en los casos de mala evolución la causa más común de traslado a las UCI y la primera causa de muerte es el SDRA.
Algunos estudios muestran que los hallazgos de la TCT pueden variar según la edad de los pacientes, siendo más frecuente las consolidaciones en pacientes mayores y las OVD en los jóvenes7.
Es necesario tener en cuenta que los hallazgos radiológicos deben interpretarse en un contexto epidemiológico con riesgo de infección por SARS-CoV-2.
Los autores consideramos que, pese a que la existencia de guías clínicas publicadas que recomiendan enérgicamente la realización de la TCT en pacientes con sospecha de COVID-197, si se plantease esa opción en países como España, sería necesario considerar la disponibilidad de equipos de tomografía computarizada y de personal sanitario para realizarlas. En nuestra opinión se necesitan nuevos estudios para evaluar el papel que puede tener la TCT a la hora de determinar o modificar el manejo terapéutico que estos pacientes van a necesitar. Los autores consideramos interesante y necesario el desarrollo de estudios sobre la utilidad de la RT en el seguimiento de la enfermedad, y su comparación con la TCT para contribuir al manejo terapéutico más preciso, ya que la disponibilidad de los equipos portátiles de RT es mayor, es una técnica más rápida, económica, sencilla y supone menos radiación para los pacientes.
Ante el caso de pacientes con resultados negativos en la PCR, pero con manifestaciones clínicas típicas, historia de exposición y, por tanto, alta sospecha clínica de infección, la TCT puede ser una técnica de diagnóstico de gran valor porque puede demostrar los hallazgos característicos de la enfermedad7.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores queremos mostrar nuestro reconocimiento y admiración a todos los profesionales sanitarios que trabajan para combatir esta pandemia. Nos gustaría mostrar nuestro agradecimiento a los compañeros del Hospital General de Teruel Obispo Polanco y especialmente a los TER, a PS García, EO Navarro y L Oro.