Las plexoneuropatías por hemorragias retroperitoneales lumbares son infrecuentes y se relacionan con coagulopatías, iatrogenia o traumatismos1,2. En enfermos COVID-19 la circunstancia más relevante fue la anticoagulación, utilizada de manera masiva en un intento de evitar los intensos efectos trombóticos del virus.
Presentamos 4 pacientes con infección severa por COVID-19 que desarrollaron plexoneuropatía lumbar por sangrado retroperitoneal con afectación del iliopsoas y discutimos las probables relaciones patogénicas con base en el conocimiento actual de la infección.
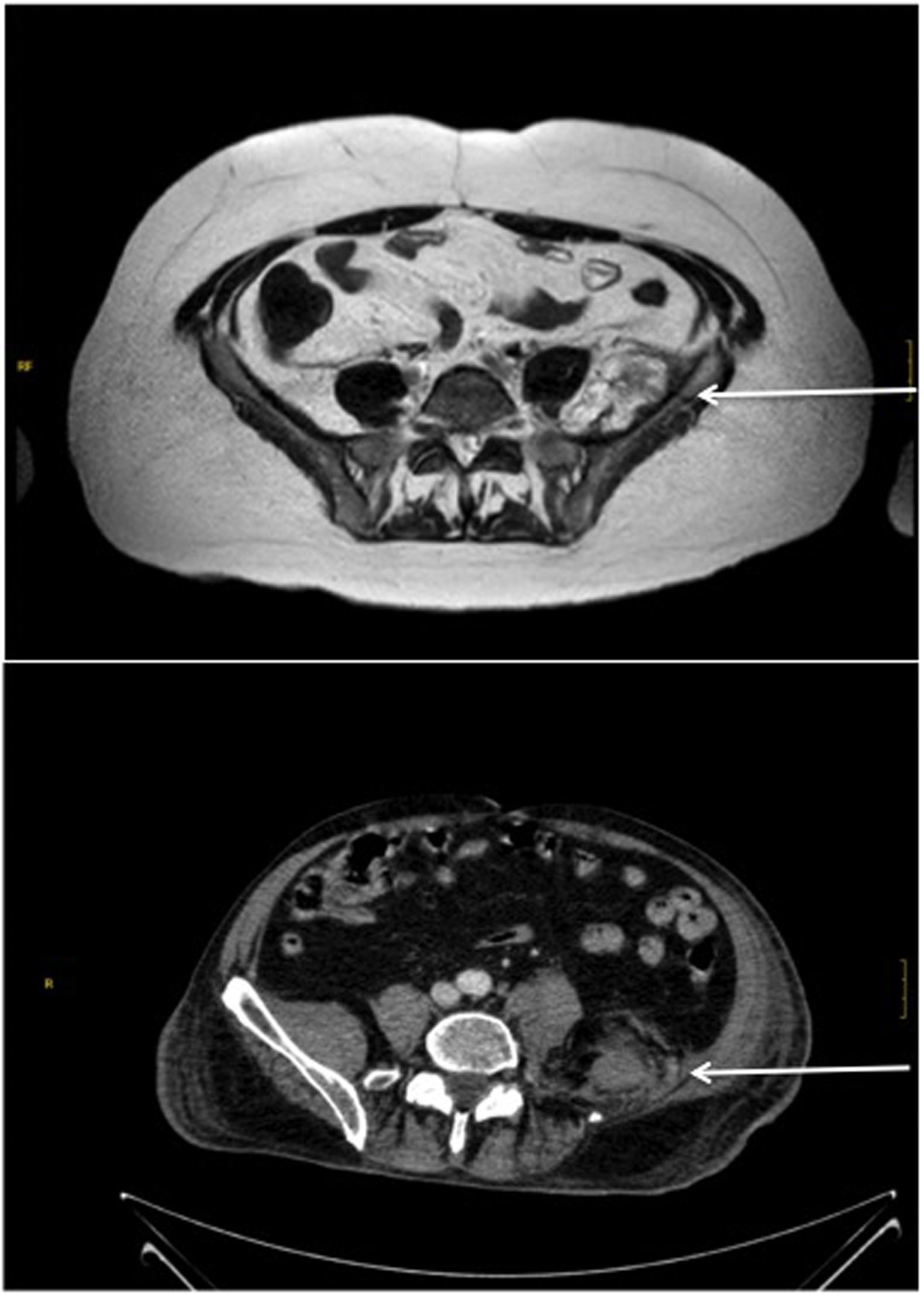
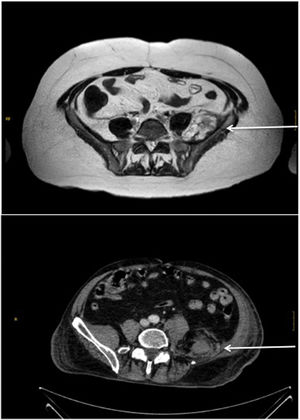
Todos presentaron debilidad intensa y aguda de extremidad inferior tras estancia en unidad de críticos (UCI), anticoagulación y neumonía bilateral por COVID-19, que obligó a ventilación mecánica en prono por insuficiencia respiratoria grave. Fueron 3 hombres y una mujer de 73, 69, 65 y 55 años, respectivamente, con estancia en UCI por encima de 3 semanas y evidencia durante la convalecencia de plejía crural en una distribución miotómica lumbar L2, L3 y L4 y, en 2, además paresia en L5 y S1. El período hasta el diagnóstico fue de 5-7 semanas. Se caracterizó con electrofisiología, que demostró la topografía en el recorrido exterior al agujero de conjunción (plexo-nervio periférico), y una denervación subaguda severa en iliopsoas, cuádriceps y adductor maior y medius, y en 2 también denervación parcial en tibialis anterior, tensor de fascia lata, gluteus medius (miotoma L5) y gastrocnemius medialis y lateralis (S1). En los estudios de imagen se objetivaron hematomas retroperitoneales que afectaban los músculos iliacus y, especialmente, el psoas maior, con significativo crecimiento muscular y desplazamiento preferente hacia línea media (fig. 1), y en los 4 con lateralidad coherente a los déficits clínicos y signos electrofisiológicos.
Arriba: Resonancia magnética nuclear. Paciente 1. Hematoma subagudo en iliacus con progresión craneal sobre psoas maior, con importante desviación anterior pararrenal y axial; dimensiones, 84mm (CC) × 64mm (AP) × 43mm (TR).
Abajo: Tomografia axial computarizada. Paciente 3. Hematoma intramuscular subagudo en psoas maior e iliacus izquierdos, de 100mm (CC)×90mm (AP)×70mm (TR).
Alrededor de un 7% de los anticoagulados presentan sangrados espontáneos profundos, de los que un 0,5% se localizan en iliopsoas3. El 60% se diagnostican en UCI3 y son causa de un notable incremento de mortalidad y de morbilidad. Otras asociaciones son edad avanzada, obesidad, vómitos, tos, manipulaciones estresantes por hipomovilidad y el mantenimiento prolongado en decúbito supino, lateral y prono, este último muy utilizado. Estos factores tienen conocida capacidad para el desarrollo de enfermedad ateroesclerótica microvascular difusa o, lo que es lo mismo, de vasos frágiles que pueden romperse incluso por traumatismos menores.
Se ha confirmado que una de las vías de entrada del virus es la hematógena4. El coronavirus tiene la capacidad de unirse al receptor de membrana de la enzima convertidora de angiotensina de varias poblaciones celulares, entre ellas, el endotelio microvascular: se desarrolla de modo inmediato una endotelitis así como una intensa respuesta inflamatoria que el virus aprovecha, entre otras cosas, para introducirse en células inmunes y así diseminarse en forma de «troyano». La masiva unión del virus al receptor provoca que quede libre en sangre una gran cantidad de angiotensina II, causante, entre otros efectos, de vasoconstricción microvascular e hipercoagulabilidad, que derivan en fenómenos de isquemia y trombogénesis. Son estos los eventos que causaron multitud de graves complicaciones y que obligaron al uso masivo de tratamientos anticoagulantes.
La complicación neurológica más habitual por hemorragia en el iliopsoas es la neuropatía femoral y, con menor frecuencia, plexopatía lumbar o neuropatías femoral y obturatriz. En el espacio retroperitoneal lumbar se localiza el plexo lumbar y los nervios motores femoral y obturatriz (fig. 1), cuyo interés radica en que ambos presentan recorridos en el interior del psoas maior5. En la región alta del músculo la vascularización neural es baja, aún menor si hay hiperpresión por sangrado intramuscular en un espacio rodeado de una dura aponeurosis; es decir, un síndrome compartimental en toda regla. Todos nuestros pacientes presentaron déficits importantes, síncronos y homogéneos para adducir la pierna, flexionar la cadera y extender la rodilla, lo que indica la localización en se trayecto intramuscular. La asociación de plexo-radiculopatía L5 y S1 en 2 pacientes lo fue por hematomas con progresión posterior a región media e inferor, en la que el plexo lumbosacro se encuentra apoyado en estructuras difícilmente deformables.
La pandemia por COVID, en ocasiones, además ha generado iatrogenia grave, sobre todo por tratamientos dirigidos a la intensa trombogenia. Presentamos varios pacientes con infección grave, anticoagulados y con ingreso prolongado en UCI, con plexoneuropatía por sangrado profundo retroperitoneal con especial afectación del psoas maior. Está por conocer si los decúbitos prolongados en prono o los cambios posturales por hipomovilidad favorecieron los sangrados retroperitoneales y esta complicación neurológica.