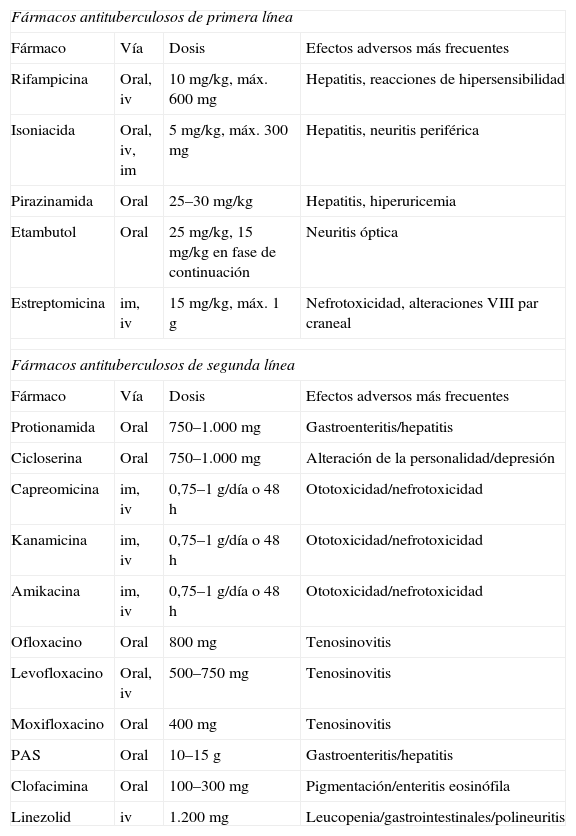
Cuando se analizan la complejidad, la eficacia, el coste y las reacciones adversas del tratamiento de la tuberculosis (TB) se pueden apreciar importantes diferencias según el patrón de resistencia a fármacos que presentan los pacientes. Intentando simplificar, podría decirse que existen 6 niveles sucesivos de complejidad: a) susceptible a todos los fármacos; b) resistencia a isoniacida o rifampicina, pero no a los dos; c) multirresistencia (TB-MR [resistencia, al menos, a isoniacida y rifampicina]); d) TB-MR más resistencia a las fluoroquinolonas o a los inyectables, pero no a ambos grupos de fármacos; e) TB-MR más resistencia a las fluoroquinolonas y a los inyectables, que serían los 2 grupos de fármacos de segunda línea más eficaces. Ni el grupo 4 ni el 5 se corresponden exactamente con la definición aceptada actualmente de TB extensamente resistente (TB-XR, TB-MR más resistencia a las fluoroquinolonas y, al menos, a uno de los inyectables de segunda línea), que quizás no es la más adecuada, tal como se discute en este artículo, y f) por último, estaría la recientemente denominada TB totalmente resistente (TB-TR), que conllevaría resistencia a todos los fármacos de primera línea y a los 6 grupos de los de segunda línea (fluoroquinolonas, aminoglucósidos, polipéptidos, tiaminas, cocloserina y ácido para-amino-salicílico [PAS]). El tratamiento se complica notablemente en todos los aspectos y el pronóstico empeora claramente a medida que se escala en estos niveles de resistencia. En este artículo, se analizan estos diferentes progresivos niveles de resistencia, tanto desde las bases de su manejo terapéutico como de su posible pronóstico.
When the complexity, efficacy, costs and side effects of tuberculosis (TB) treatment are analyzed, we can observe important differences according to the drug resistance pattern. In order to simplify this complex management, there are six serial levels of complexity: a) susceptible to all drugs, b) resistance to isoniazide or rifampicine but not to both, c) TB multiresistance (at least to isoniazide and rifampicine, d) TB multiresistance plus resistance to fluoroquinolones or to injected agents, but no to both groups of drugs, e) TB multiresistance plus resistance to fluoroquinolones and injected agents, which would be the two most effective, second line groups of drugs. Neither the group 4 nor group 5 correspond exactly to the currently accepted definition of extensively TB multiresistance (TB-XDR: TB multiresistance plus resistance to fluoroquinolones and, at least, to one of the second-line injected agents), which perhaps is not the most adequate definition, as we will discuss. f) Finally, there is the recently defined totally resistant TB (TB-TDR), which implies resistance to all first-line drugs and to the six second-line groups (fluoroquinolones, aminoglycosides, polypeptides, thiamines, cycloserine and para-amino-salycilic acid [PAS]). The management becomes more complex in all aspects and the prognosis worsens clearly as the level of resistance increases. We analyze here these different and progressive resistance levels from both the therapeutic and prognostic perspectives.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora