El síndrome de Ogilvie o seudobstrucción aguda del colon es una entidad poco frecuente, de causa aún desconocida, con elevada mortalidad. Su abordaje se basa en la descompresión colónica precoz con el fin de evitar las graves complicaciones que pueden surgir.
Presentamos el caso de una paciente con enfermedad de Alzheimer que fue remitida desde atención primaria a urgencias del hospital por distensión abdominal de varios días de evolución y que, tras el fracaso del tratamiento conservador, precisó de descompresión colonoscópica.
Ogilvie's syndrome or acute colonic pseudo-obstruction is a rare condition of still unknown cause, and has an elevated mortality. Its approach is based on the early decompression of the colon with the aim of avoiding the serious complications that can arise.
The case is presented of a patient with Alzheimer disease, who was referred to the Hospital Emergency Department for Primary Care due to an abdominal distension of several days onset. After the failure of conservative treatment, a colonoscopic decompression was required.
Mujer de 79 años de edad, sin alergias medicamentosas. Hace vida cama-sillón debido a enfermedad de Alzheimer. Vive con una hija.
Padece además hipertensión arterial, diabetes mellitus tipo 2, enfermedad renal crónica estadio 3 y anemia crónica.
Está en tratamiento con losartán, metformina, glimepirida, amlodipino, ácido acetilsalicílico y haloperidol.
Acude a su médico de atención primaria por un aumento desproporcionado del perímetro abdominal, de unos 4-5 días de evolución, sin alteraciones del tránsito intestinal y con deposiciones líquidas mantenidas, sin vómitos ni náuseas asociadas.
En la exploración se pone de manifiesto una marcada distensión, con un abdomen globuloso y timpánico, no doloroso y sin signos de peritonismo. En la auscultación se aprecia ausencia de los ruidos hidroaéreos y el tacto rectal demuestra una ampolla vacía con restos de heces líquidas verdosas. Con la sospecha de obstrucción intestinal se la remite a urgencias.
Allí se constatan los hallazgos previos y se realizan las siguientes pruebas complementarias:
- −
Analítica: no leucocitosis ni neutrofilia; anemia y enfermedad renal ya conocidas en la paciente.
- −
ECG: ritmo sinusal a 83lpm y datos de crecimiento ventricular izquierdo.
- −
Radiografía de tórax: elongación aórtica, índice cardio-torácico aumentado, sin hallazgos de condensaciones.
- −
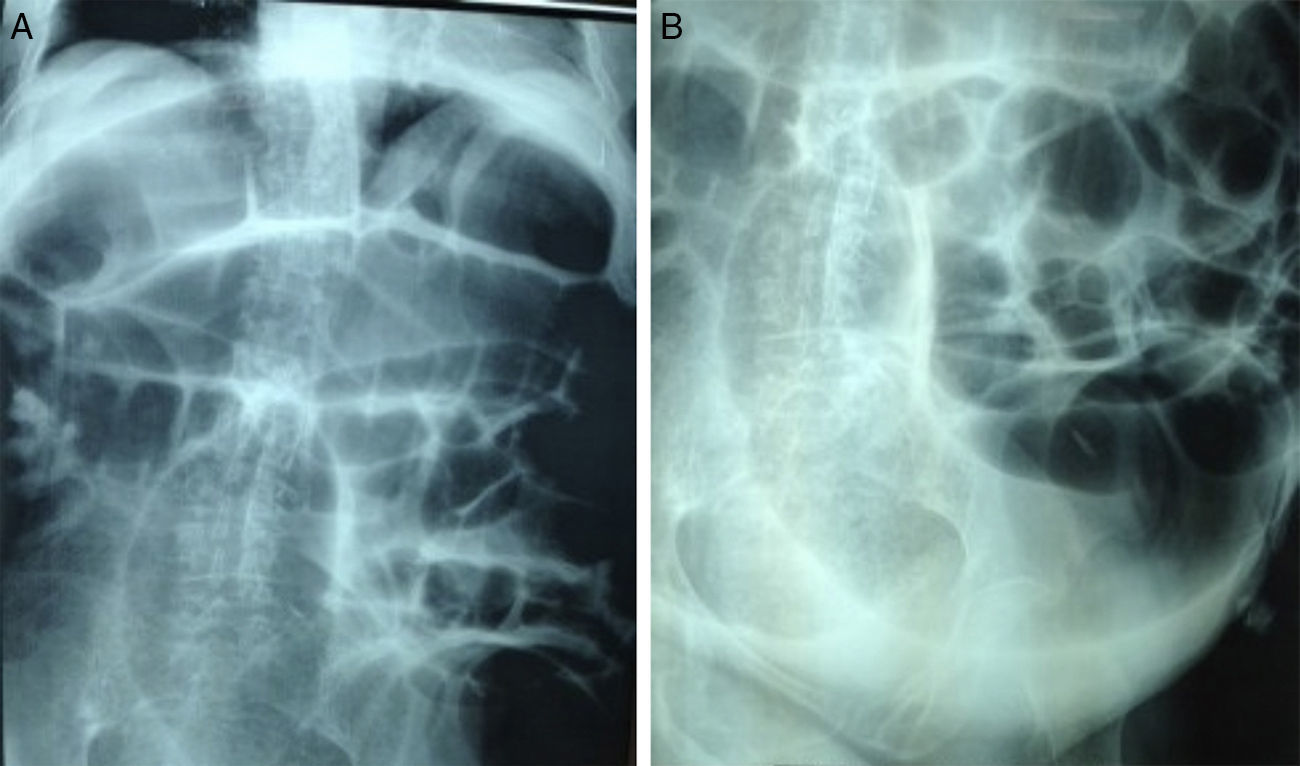
Radiografía simple de abdomen: gran dilatación intestinal a expensas del intestino grueso fundamentalmente; no se logra visualizar la causa de la detención (figs. 1A, B y 2).
Con la sospecha de síndrome de Ogilvie se inician las medidas conservadoras (dieta absoluta, fluidoterapia, sondaje nasogástrico y rectal), se hace una interconsulta con el servicio de cirugía y queda la paciente ingresada a su cargo. Se realiza una TAC abdominal con contraste (previa profilaxis de nefropatía con acetilcisteína), que confirma la ausencia de obstrucción mecánica.
Tras el fracaso de las medidas conservadoras se decide realizar una colonoscopia aspirativa que, finalmente, hace remitir el cuadro y permite la posterior alta domiciliaria de la paciente.
Comentario1–4El síndrome de Ogilvie o seudoobstrucción colónica aguda es un trastorno caracterizado por la dilatación del ciego y del colon derecho (aunque puede extenderse hasta el recto) en ausencia de causa orgánica que lo justifique. Hasta en el 90-95% de los casos está asociado a una enfermedad subyacente (ancianos, infecciones graves, enfermedades neurológicas como el Parkinson o el Alzheimer, intervenciones quirúrgicas previas, enfermedades vasculares…).
La mortalidad intrahospitalaria se acerca en algunas series al 25-35% y aumenta cuanto mayor es el diámetro intestinal afectado, ya que se incrementa el riesgo de isquemia y perforación; de ahí la importancia para el médico de su diagnóstico y tratamiento precoces.
El mecanismo patogénico exacto se desconoce todavía hoy, aunque se han postulado varias hipótesis.
ClínicaLas manifestaciones clínicas consisten en dolor abdominal, vómitos, náuseas o estreñimiento (aunque a veces, como en el caso expuesto, pueden presentarse diarreas líquidas). Aunque la distensión abdominal es el síntoma estrella de esta entidad, está casi siempre presente y suele ser el motivo por el que paciente realiza la consulta.
DiagnósticoEl diagnóstico no es fácil, ya que desde el punto de vista clínico es imposible diferenciarlo del íleo mecánico. Las radiografías de abdomen, como en el caso que hemos expuesto, muestran una dilatación marcada de intestino grueso sin que se visualice la causa de la detención. La TAC abdominal con contraste permite excluir la obstrucción mecánica.
TratamientoConsiste en la descompresión colónica precoz. Las diferentes opciones terapéuticas dependen del estado del paciente y del grado de dilatación del colon.
Las medidas conservadoras son el primer escalón del tratamiento de esta entidad, si el estado del paciente lo permite y el diámetro colónico no es mayor de 12cm: dieta absoluta, fluidoterapia acorde con los requerimientos y enfermedad basal del paciente, control del medio interno, sondas nasogástrica y rectal, y fármacos endovenosos como la neostigmina (inhibidor de la acetilcolinesterasa) en dosis endovenosa única de 2,5mg.
Si estas medidas fracasan en un plazo razonable (24-48h) o hay contraindicación formal para el uso de neostigmina (asma bronquial, uso concomitante de betabloqueantes, cardiopatía isquémica, por ejemplo), se puede utilizar la descompresión endoscópica (que en nuestro caso fue resolutiva).
La intervención quirúrgica (cecostomía, hemicolectomía) se reserva para el fracaso de todas las medidas anteriores.
ConclusionesQueremos resaltar varios aspectos de esta entidad que se nos antojan cruciales:
- −
Su elevada mortalidad
- −
Su mayor incidencia en ciertos pacientes (ancianos, con enfermedades neurológicas, poscirugía…)
- −
La dificultad para diferenciarla clínicamente de otras entidades
- −
La importancia de un diagnóstico y un tratamiento precoces con el fin de evitar fatales complicaciones
Los autores declaran no tener ningún conflicto de intereses.