Consideradas hasta ahora parásitos esencialmente de animales, en los últimos años se reconoce a las garrapatas una importancia médica creciente por el aumento de sus picaduras en humanos, y el mayor riesgo que conlleva para su salud, tanto por su acción directa, como por su papel como vectores de enfermedades emergentes.
Tras producirse la picadura de garrapata, lo más importante es su extracción lo antes posible. Todos los métodos son eficaces, pero la manipulación, impregnación en aceite o la extracción manual se asocian a mayor número de complicaciones; la retirada con pinzas es el método de elección, pues disminuye el riesgo de transmisión de enfermedades al conseguir extraer al artrópodo completo.
The medical importance of ticks has been increasingly recognised in recent years. There has been an increase in bites and therefore a higher health risk. Until recently, ticks were considered mainly an animal parasite, but tick-borne diseases or direct local complications are increasingly commonly seen.
In case of tick bite, the most important thing is to remove it as soon as possible. Several methods are effective, but manual removal, oil impregnation or any manipulation can result in a great number of complications. Tweezers removal is the ideal method, as by removing the complete arthropod, the risk of tick-borne diseases is significantly reduced.
Varón de 43 años, sin antecedentes patológicos ni familiares de interés.
Dos días después de haber estado en el bosque recogiendo setas, encuentra de forma casual una garrapata en el pliegue abdominal y 2 más en la flexura del codo izquierdo. Acude a un centro de atención primaria (AP) donde le retiran las 3 garrapatas, que son guardadas para su análisis, y le extraen muestras de sangre para serología. Se le ofrece una posible profilaxis antibiótica, pero la rechaza.
Seis días después comienza con dolor en el antebrazo izquierdo al apoyarse sobre él, y una discreta sensación de astenia que no le imposibilita su vida normal. Tres días después de comenzar ese dolor, se palpa una tumoración dolorosa en la zona. Acude a su centro de salud, donde se observa una adenopatía de características inflamatorias, de unos 3cm de diámetro mayor, y se inicia tratamiento con doxiciclina 100mg/12h durante 15 días.
La astenia se hace más patente sin ser invalidante, y se produce un pico de febrícula de 37,3°C, coincidiendo con el inicio del tratamiento antibiótico.
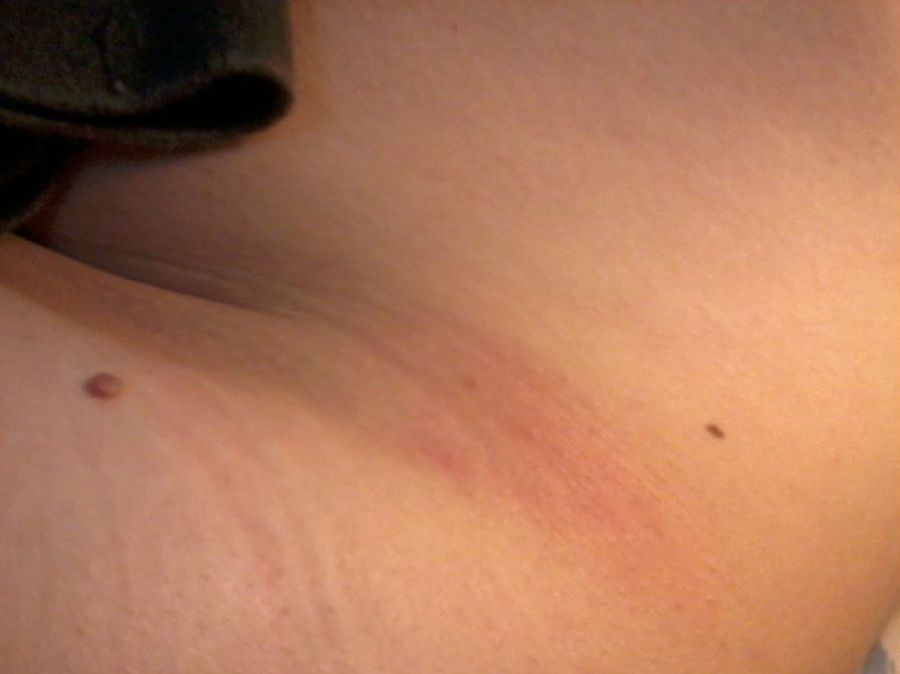
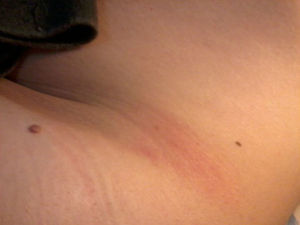
Cuatro días más tarde aparecen en la piel unas lesiones máculo-eritematosas, no descamativas ni pruriginosas, escasas en número, de predominio en el tronco, aunque también en la cadera y el brazo izquierdo (fig. 1).
En los días siguientes no se repite la febrícula. Las lesiones cutáneas van perdiendo intensidad y mejoran paulatinamente. Se reduce progresivamente el tamaño de la adenopatía antebraquial y el dolor disminuye en intensidad.
Se efectúa nueva extracción de muestra sanguínea para serología a los 21 días de haberse retirado las garrapatas.
A los 15 días de iniciado tratamiento persisten restos de alguna lesión cutánea y la sensación de astenia leve, por lo que se decide prolongar la terapia con doxiciclina una semana más, tras la cual la mejoría es completa. En la zona de las picaduras se aprecia un halo eritematoso alrededor del punto de inserción de la garrapata, que no desaparece hasta la última semana del tratamiento.
ComentarioEn los últimos años se ha observado un aumento en la parasitación del ser humano por estos artrópodos, hasta ahora esencialmente de animales. Esta es la causa de que adquieran una importancia médica creciente, ya que constituyen un riesgo para la salud humana por su acción directa (hematófagos, liberadores de neurotoxinas que determinan reacciones alérgicas y tóxicas) y, sobre todo, por su papel como vectores de enfermedades emergentes (bacterianas, víricas y protozoarias)1.
Existen 3 familias de garrapatas capaces de producir enfermedad en el hombre, de las que únicamente 2 (las Ixodidae —garrapatas duras denominadas así por poseer una capa rígida sobre la zona dorsal del cuerpo— y las Argasidae —garrapatas blandas, que no poseen dicho escudo—) se encuentran representadas en nuestro país. En la actualidad, las garrapatas duras se han convertido en los principales vectores de enfermedades infecciosas en el mundo industrializado, por encima de mosquitos, pulgas y piojos.
Las enfermedades que con mayor frecuencia se pueden dar tras la picadura de una garrapata en España son la fiebre botonosa mediterránea, la borreliosis de Lyme y la fiebre recurrente. En los últimos años se ha descrito un aumento en la incidencia de la entidad conocida como tick-borne lymphadenopathy (TIBOLA) causada por Rickettsia slovaca. La fiebre botonosa mediterránea es la que presenta una mayor incidencia2.
Las garrapatas fueron reconocidas como Ixodes ricinus. La identificación de patógenos en ellas fue negativo, a pesar de la existencia de síntomas clínicos en el paciente y que estos mejoraron con el tratamiento con doxiciclina. Se hizo prueba de reacción en cadena de la polimerasa (PCR) para Borrelia burgdorferi, Ehrlichia phagocytophila y género Rickettsia.
Las muestras de sangre fueron enviadas a un laboratorio externo. El resultado fue negativo en la primera serología, lo que indica ausencia de contacto con patógenos transmitidos por garrapatas; no hemos recibido los resultados de la segunda serología, a pesar de nuestro interés y reiterada solicitud de información.
La forma de afectación cutánea, en forma de eritema, parece indicar una enfermedad de Lyme, puesto que en las rickettsiosis suele observarse un exantema máculo-papuloso. Sin embargo, no se trataba de un eritema migrans, y tampoco el resto de la sintomatología apuntaba hacia esta enfermedad, como tampoco lo hacía la época del año en la que el paciente sufrió la picadura de garrapata (finales de octubre). Este hecho hizo que se pensase en otro agente etiológico, como la Rickettsia slovaca3.
La combinación de exantema, adenopatías regionales y halo eritematoso está presente en el TIBOLA producido por esta Rickettsia, pero en este caso la garrapata implicada no fue Dermacentor marginatus, su vector habitual4, sino Ixodes ricinus, por lo que se descartó esta idea. Sin embargo, se ha encontrado en esa especie de garrapata Rickettsia monacensis, causante de cuadros similares al que aquí se describe5.
En cualquier caso, como la ausencia de confirmación mediante pruebas de laboratorio puede ser negativa en caso de enfermedad por Rickettsias no habituales3,4, el caso quedó en probable rickettsiosis por clínica compatible.
Una actuación frecuente en los centros de AP, sobre todo en los rurales, es la extracción de garrapatas. Cada día son más los pacientes que acuden refiriendo picadura de garrapata reciente o portando el parásito en la piel, proceso que suele acompañarse de ansiedad. Las actividades ocupacionales y recreativas (paseo por el campo, senderismo, caza, pesca, acampada,...) suponen el principal riesgo.
La actuación más eficaz es la prevención: utilizar ropas claras para poder identificar el artrópodo antes de que se ancle a la piel; exponer la menor superficie corporal posible; administrar repelentes; desparasitar los animales de compañía; inspeccionar cuidadosamente ropas, piel y cuero cabelludo tras la salida al campo. Así mismo, es conveniente señalar las áreas de mayor incidencia de estos parásitos y realizar campañas publicitarias advirtiendo del riesgo de ser picado por garrapatas (no tenemos constancia de que en ninguna zona de nuestro territorio existan tales advertencias).
La importancia de la picadura por garrapata radica principalmente en las enfermedades transmitidas por estos vectores, así como en las enfermedades por liberación de neurotoxinas. Tras un periodo de incubación inferior a 10 días, el cuadro clínico suele caracterizarse por fiebre súbita y síntomas inespecíficos (escalofríos, sudoración, cefalea, mialgias, artralgias, anorexia, náuseas y vómitos)6.
Las infecciones víricas muestran predominantemente signos neurológicos de encefalitis y, en algunos casos, síntomas hemorrágicos. El diagnóstico puede hacerse mediante aislamiento del virus o por técnica de ensayo por inmunoabsorción ligada a enzimas (ELISA).
Las infecciones producidas por Rickettsias tienen síntomas similares. Tras un periodo de incubación de 6-7 días aparece fiebre elevada (hasta 2-3 semanas), así como una erupción máculo-papular en las extremidades. Dado que la serología simple se demora más de una semana, es importante el diagnóstico rápido por análisis de detección de ADN, o pruebas de anticuerpos fluorescentes, o marcados con peroxidasas en una muestra de biopsia cutánea. También puede valorarse la elevación de la PCR (tabla 1)7,8.
Enfermedades transmitidas por garrapatas
| Epidemiología | Clínica | Complicaciones | Diagnóstico | Tratamiento |
|---|---|---|---|---|
| Fiebre botonosa mediterránea | ||||
| Patógenos: Rickettsia conorii Vector: Rhipicephalus sanguineus (garrapata del perro) Prevalencia: varios cientos/año. Zona rural 56% | Fiebre, malestar general, cefalea, artromialgias e inyección conjuntival A los 3-5 días aparece exantema característico, macropapuloso diseminado en palmas y plantas | Hepatopatía 35% anictérica y remisión rápida Curso benigno, algunas series mortalidad 1,4-5,6% en casos de pluripatología y tratamiento incorrecto | Serología en fases iniciales o tras tratamiento Inmunofluorescencia indirecta, con aumentos del título en 4 veces | Adultos: doxiciclina 200mg/12h, un día Niños: *doxiciclina 4mg/kg/12h un día, o claritromicina 7,5mg/kg/12h durante 5-7 días Embarazadas: claritromicina 500mg/12h durante 5-7 días |
| Incidencia: julio a septiembre 80%. Incubación: 7-14 días | Mancha negra 75%, lesión ulcerosa con escara necrótica y rodeada de halo eritematoso | IgM>1/64 o IgG>1/128 es muy sugestivo | ||
| *Los efectos indeseados de las tetraciclinas sobre dosificación y dentición en niños, están relacionados con la dosis total administrada durante la infancia. Además, la toxicidad dentaria es menor con doxiciclina por lo que el riesgo es prácticamente nulo en tratamiento de un solo día. | ||||
| Tularemia | ||||
| Patógeno: Francisiella tularensis Vector: Demacentor marginatus Prevalencia: muy rara por picadura, frecuente contacto con tejidos o fluidos de mamíferos infectados | Fiebre, adenopatías regionales y malestar general Seis formas clínicas: ulceroganglionar, ganglionar, oculoganglionar, orofaríngea, neumónica y tifoidea | Astenia persistente, supuración ganglionar, neumonía, pericarditis | Diagnóstico serológico sueros pareados (aguda y convaleciente). Rx de tórax con derrame pleural, adenopatías hiliares y opacidad oval | Adultos: estreptomicina 7,5-10mg/kg (hasta 1g) IM/12h durante 7-14 días Niños: estreptomicina 10-15mg/kg IM/12h Alternativas: gentamicina 1-2 mg/kg IM o IV/8h doxiciclina 100mg oral/12h ciprofloxacino 500mg oral/12h |
| Incubación: 3-7 días | ||||
| Enfermedad de Lyme | ||||
| Patógenos: Borrelia sensu lato Vector: Ixode ricinus Incidencia: primavera-verano, principio de otoño Prevalencia: 0,25 casos por 100.000 habitantes/año. Menor en Galicia, Comunidad Valenciana y Andalucía | 1.a fase (infección temprana localizada): eritema migratorio 2.a fase (infección temprana diseminada): fiebre, escalofríos, cefalea, faringitis, adenopatías. Nuevas lesiones anulares. Meningitis, neuritis de los pares craneales. Bloqueo AV. Artritis recurrente. 3.a fase (infección tardía persistente): encefalopatía, acrodermatitis crónica atrófica, artritis crónica de rodilla | El 60% de los enfermos no tratados, aparece oligoartritis intermitente durante años | Serología con cuadro compatible (muchos falsos positivos). Test de enzimoinmunoanálisis y confirmar con test de Western-blot. Reacción en cadena de la polimerasa (PCR) de líquido sinovial | Niños y embarazadas: amoxicilina 1g/8h o 50mg/kg/día en 3 dosis en niños Adultos: doxiciclina 100mg/12h durante 2-3 semanas Alternativas: cefuroxima axetilo 200mg/12h, o eritromicina 250mg/6h durante 2-3 semanas |
| Incubación: 3-32 días | ||||
| Anaplasmosis humana granulocítica | ||||
| Patógenos: E. phagocytophila y E. Equí Vector: Ixodes ricinus Incidencia: primavera-verano, principio de otoño Prevalencia: poco frecuente, generalmente en coinfección. | Síndrome seudogripal, fiebre, escalofríos, malestar general, cefalea y mialgia. Ocasionalmente conjuntivitis y adenopatías. Raramente exantema | Coagulación intravascular diseminada, parálisis facial, pancarditis y rabdomiólisis | Fase aguda: leucopenia, trombocitopenia y elevación de transaminasas, LDH y proteína C reactiva. Diagnóstico por reconversión en fase de convalecencia | doxiciclina 100mg/12h durante 7-14 días. Niños: doxiciclina 2mg/kg/12h Alternativa: quinolonas (ciprofloxacino, ofloxacino y levofloxacino) o rifampicina |
| Incubación: 5-21 días | ||||
| Fiebre Q | ||||
| Patógeno: Coxiella burnetii Prevalencia: rara infección por picadura de garrapata, generalmente por inhalación | Formas subclínicas o asintomática el 50%. Síndrome febril sin foco, 39-40°C, escalofríos, malestar general, cefalea y mialgia. Hepatitis (característica). Cuadro neumónico frecuente en norte de España | 1-2% evolución a crónica, con endocarditis. También osteomielitis o infección de aneurismas aórticos | Elevación transaminasas en fase aguda. Diagnóstico por seroconversión por inmunofluorescencia indirecta contra sus 2 formas antigénicas (fases I y II) | Doxiciclina 200mg/día durante 7-14 días. Formas crónicas usar 2 fármacos: doxiciclina+quinolona, rifampicina, cotrimoxazol o hidrocloroquina |
| Incubación: 14-28 días | ||||
Una vez producida la picadura, es importante extraer la garrapata lo antes posible. Existen numerosos métodos populares (aceite, vaselina, quemarlas,...); no obstante, no se debe confundir la forma en que mejor se desprenden, con el modo de extracción que se asocia a un menor riesgo infeccioso9.
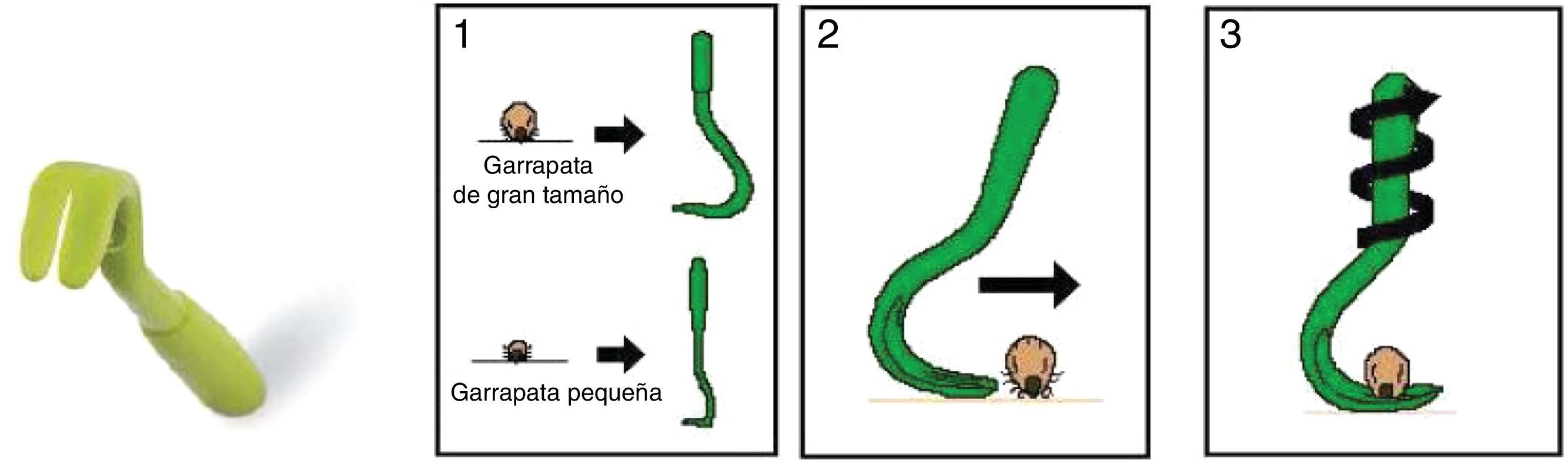
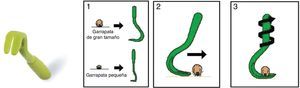
La extracción de la garrapata se debe realizar con pinzas finas (sin dientes), introduciendo la pinza entre la cabeza y la piel, con tracción constante y firme, perpendicular a la piel; existen pinzas específicas para retirarlas (fig. 2). Si es insuficiente, se realizará con un corte de poca profundidad (1-2mm) en la piel del huésped, a ambos lados de la zona donde se sitúa la cabeza de la garrapata, lo que provoca la retracción de las pinzas que la anclan.
Se desinfecta la zona y se comprueba si han quedado restos en la piel, en cuyo caso el riesgo de transmisión de enfermedades es mayor10.
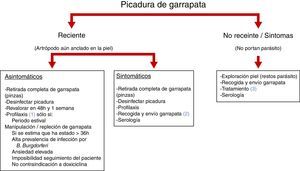
El éxito del tratamiento de estas enfermedades radica en la correcta, completa y rápida extracción de la garrapata para disminuir el tiempo de contacto con la persona, puesto que no existen estudios que demuestren la efectividad de la profilaxis antibiótica en Europa. Así, la profilaxis (doxiciclina 200mg) queda restringida a los siguientes casos: que la picadura se produzca en periodo estival; que la garrapata haya sido manipulada; que la garrapata se encuentre repleta (varios días de alimentación); que el paciente presente alto grado de ansiedad; que no se pueda garantizar el seguimiento del mismo. En el resto de situaciones, los expertos españoles recomiendan avisar de posibles complicaciones y realizar un seguimiento del paciente para detectar de forma precoz la aparición de signos y/o síntomas relacionados con la picadura y actuar en consecuencia11,12.
Los cambios climáticos, así como los cambios en el comportamiento y los hábitos de las personas, contribuyen al aumento de riesgo por picadura de garrapata, algo que parecía estable de unos años a otros. Por este motivo, parece importante que existan pautas comunes de abordaje de este tipo de pacientes, con la intención de prevenir el riesgo de enfermedades infecciosas transmisibles por estos parásitos.
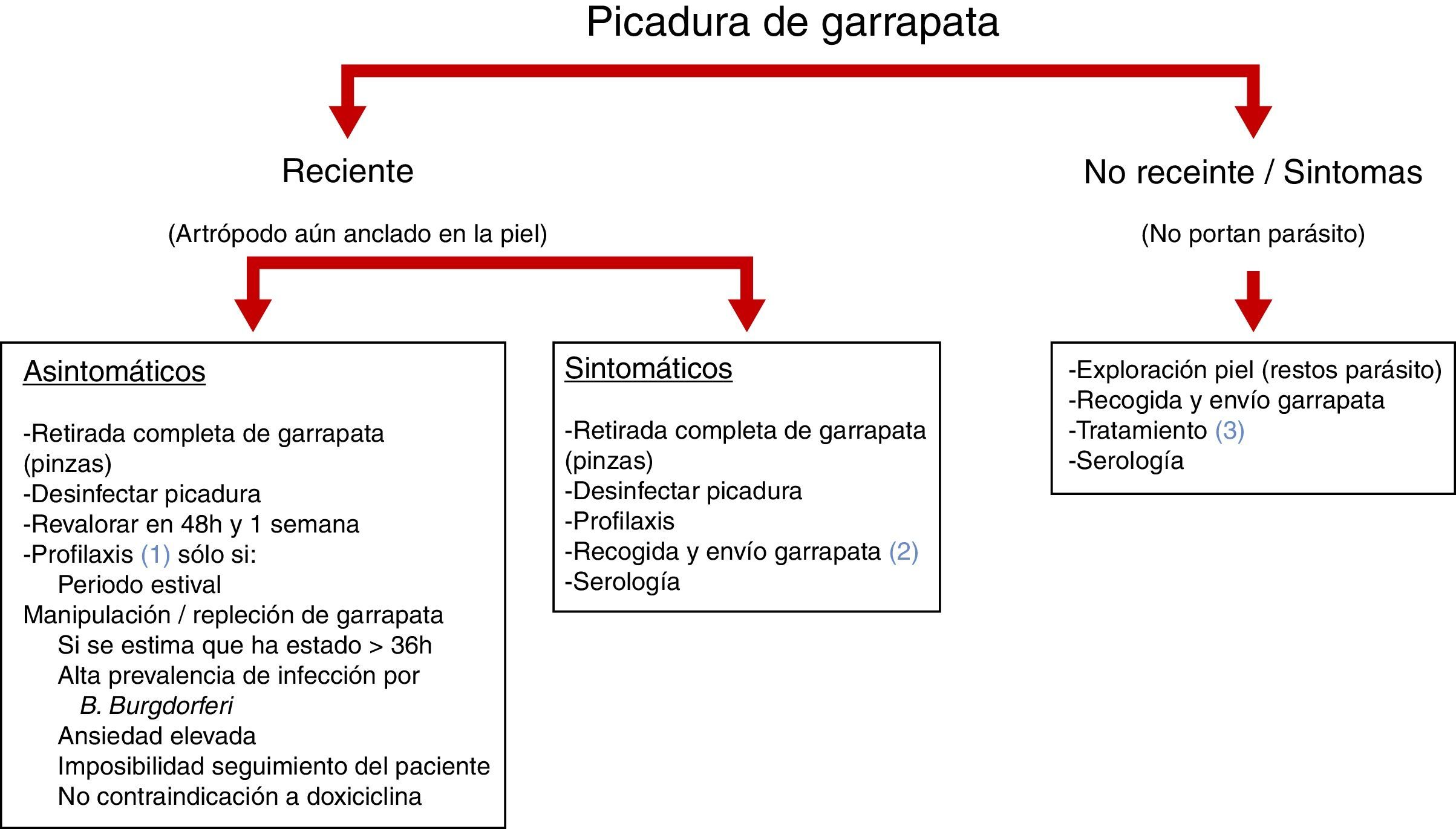
Con este interés (y tras escasos protocolos relacionados en la bibliografía revisada13,14), hemos desarrollado un algoritmo, a fin de facilitar la atención desde los centros de AP (fig. 3). En él introducimos:
- −
Profilaxis. Se ha demostrado que la dosis única de doxiciclina (200mg por vía oral, 4mg/kg de peso) es eficaz. En el caso de que se decida pautarla, debería administrarse en las primeras 48h después de producirse la picadura.
- −
Recogida y envío de las garrapatas. Las retiradas de una misma persona son depositadas en un tubo cerrado junto con un algodón o papel de filtro humedecido con agua y, en esas condiciones, deben ser enviadas a la mayor brevedad posible al laboratorio. En ocasiones, cuando el envío no puede hacerse inmediatamente, los ejemplares pueden ser preservados y enviados en etanol al 70%. De forma general, la observación macroscópica (en la lupa) de la morfología de las garrapatas adultas suele ser suficiente para identificar la especie; sin embargo, la identificación de algunos de estos ejemplares requiere, además, la extracción de ADN y examen microscópico del fragmento corporal que sea de interés. En todos los casos, junto con la muestra debidamente identificada, debe remitirse una ficha adjunta en la que se recojan los datos identificativos del personal sanitario remitente (nombre, dirección y teléfono del centro de salud), los correspondientes a la muestra (fecha de obtención y lugar de procedencia) y los relativos al paciente (nombre, edad, sexo y profesión). Las manifestaciones clínicas previsiblemente relacionadas con la picadura se deberían incluir en la ficha con una breve descripción de las mismas.
- −
Tratamiento. Por regla general, doxiciclina (100mg/2 veces al día, durante 10-21 días) por vía oral; o amoxicilina (500mg/3 veces al día, durante 14-21 días) por vía oral, o cefuroxima (500mg/2 veces al día, durante 14-21 días) por vía oral. En caso de alergia, intolerancia o presencia de otras contraindicaciones para el uso de doxiciclina, se recomienda azitromicina oral (500mg al día, durante 7-10 días); o claritromicina oral (500mg/2 veces al día, durante 14-21 días), o eritromicina oral (500mg/4 veces al día, durante 14-21 días).
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.