Caso clínico
Mujer de 77 años de edad que consulta por disnea progresiva hasta hacerse de reposo, con ortopnea, disnea paroxística nocturna y aparición de edemas maleolares.
Como antecedentes de interés presentaba: hipertensión arterial de 8 años de evolución en tratamiento con furosemida 40 mg/24 h, diabetes mellitus en tratamiento con glibenclamida 5 mg/24 h, hipercolesterolemia de 6 años de evolución en tratamiento dietético y estatinas, cardiopatía dilatada por estenosis aórtica detectada en 1990 con recambio valvular por prótesis mecánica en 1993, fracción de eyección del 63% y clase funcional II. Había presentado diferentes ingresos por descompensación y una arritmia cardíaca de larga evolución no filiada, con episodios sincopales de repetición, por lo que había realizado tratamiento de forma intermitente con digoxina y amiodarona.
Exploración física. Presión arterial: 120/80 mmHg. Frecuencia cardíaca: 80 lat/min; temperatura 36,2 °C; frecuencia respiratoria 29 resp/min. Moderada afección del estado general. Edemas bimaleolares. Tonos rítmicos, soplo pansistólico II/VI en foco aórtico y accesorio de Erb, ingurgitación yugular y reflujo hepatoyugular. Estertores crepitantes bibasales de predominio en base derecha. El resto de la exploración era normal.
Pruebas complementarias: Hemograma: hemoglobina, 112 g/l; hematócrito, 39%; VCM, 89 fl; fórmula leucocitaria, normal; Na, 138 mEq/l; K, 3,9 mEq/l, creatinina, 3,4 mg/dl; Quick, 88%; gasometría (FiO2, 0,28); pH, 7,33; pO2, 82; pCO2, 39; bicarbonato estándar 20, EB 2,5. En la radiografía de tórax se evidenció un aumento de la trama vascular con patrón de redistribución vascular y líneas B de Kerley.
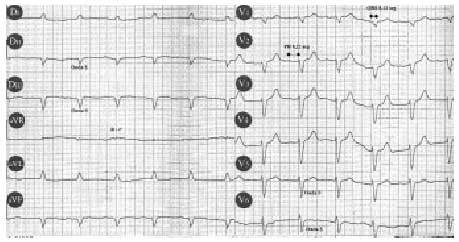
Descripción del ECG. En el ECG de la paciente podemos observar un ritmo sinusal y una frecuencia cardíaca de 75 lat/min y el âQRS aproximadamente a 60°.
Dicho ECG presenta un bloqueo auriculoventricular (BAV) de grado I (0,22 s), con bloqueo completo de rama derecha del haz de His y un hemibloqueo de la subdivisión anterior de la rama izquierda del haz de His. (HSARIHH) (fig. 1).
Fig. 1.
Comentario
La paciente presenta un bloqueo trifascicular, que podría explicar la historia clínica previa de episodios sincopales.
El BAV de grado I consiste en un retraso en la transmisión de los impulsos cardíacos, ya que todos ellos consiguen estimular al ventrículo. Su carácter distintivo es la prolongación del intervalo PR por encima de 0,20 s, ya que todas las ondas P van seguidas del correspondiente QRS. El intervalo PR se mide desde el inicio de la onda P al comienzo del QRS y representa el tiempo que tarda el impulso desde el nodo sinusal o de Keith-Flack pasando por el atrioventricular o de Aschoff-Tawara y el haz de His, hasta iniciar la despolarización ventricular.
Entre las causas más frecuentes descritas de BAV de grado I se hallan: la edad avanzada (65-85 años) con miocardiopatías que de una forma u otra conlleven una alteración en el sistema de conducción del corazón y el empleo de fármacos, como la digoxina, bloqueadores beta, antipalúdicos, los cuales pueden actuar como los antagonistas del calcio.
Los BAV de grado I pueden presentarse también en distintas cardiopatías: isquémica, valvulopatías (como el caso de la paciente en cuestión), miocarditis, endocarditis, etcétera.
Una causa también descrita de BAV de grado I es el entrenamiento físico. En tales casos se asocia a bradicardia sinusal y se cree que es debido a hiperestimulación vagal.
El BAV de grado I con QRS estrecho se debe generalmente a un retraso en el nodo auriculoventricular suprahisiano, mientras que cuando el BAV es infrahisiano, como el caso de la paciente que describimos, se suele objetivar un QRS más ancho.
El bloqueo de rama derecha del haz de Hiss (HSARIHH) que presenta esta paciente significa que la conducción del estímulo a través de una de las ramas de este haz está retrasada, es decir uno de los ventrículos se activa un poco antes que el otro, observándose dos QRS unidos (imagen R-R') en precordiales derechas junto a un QRS de 0,12 s, así como cambios en la repolarización. El BRDHH se encuentra con frecuencia en aquellas circunstancias que producen una sobrecarga o hipertrofia del ventrículo derecho. Nuestra paciente presenta signos clínicos de insuficiencia cardíaca derecha (edemas, ingurgitación yugular y reflujo hepatoyugular). Los bloqueos no se asocian a síntomas; sin embargo, algunos signos permiten sospecharlos: el desdoblamiento del primer tono en el bloqueo de la rama derecha y un desdoblamiento del segundo tono en el bloqueo de la rama izquierda.
Otra alteración ECG que presenta nuestra paciente es un HSARIHH. Dicho concepto electrocardiográfico fue acuñado por Rosembaum et al en 1967. Es consecuencia del retraso del estímulo en el fascículo o división superoanterior o la división inferoposterior. El fascículo superoanterior es más largo y más delgado que el posterior y por ello se halla sometido a una carga hemodinámica mayor que el inferoposterior que es más corto y más grueso. Por este motivo el bloqueo de la división superoanterior es más frecuente, ya que éste transcurre por la cámara de salida del ventrículo izquierdo, la cual está sometida a la presión de eyección ventricular. Las alteraciones electrocardiográficas y los criterios que permiten su diagnóstico debido a la especial activación ventricular son: la observación de un âQRS desviado hacia la izquierda, como en este caso (60°), ondas S en DII-DIII y V5-V6 y R-R' en aVR.
La prevalencia de un HSARIHH en la población general es más frecuente que el hemibloqueo de la subdivisión posterior del haz de His (HSARIHH), y en ausencia de cardiopatía subyacente no debe considerarse un factor de riesgo de complicaciones. Por el contrario, la coexistencia de un bloqueo trifascicular, como en el caso descrito, comporta una situación clínica de mayor riesgo, lo que aconseja la colocación de un marcapasos definitivo.
Bibliografía general
Asirvatham S, Sebastian C, Thandani U. Choosing the most appropiate treatment for stable angina. Safety considerations. Drug Saf 1988;19:23-44.
Aronow WS. Usefulness of the resting electrocardiogram in the elderly. Compr Ther 1992;18:11-6.
Bayes de Luna A. Electrocardiografía clínica. Barcelona: Mosby/Doyma, 1992.
Blommaert D, Mucumbitsi J, De Raoy L. Images in cardiology. Ventricular and right bundle branch block morphology: diagnosis and management. Heart 2000;83:666.
Cabades O'Callaghan A, Castro Pareja JE, Ferrando Jorda C, Olagüe de Ros J. Bloqueo auriculoventricular. En: Cosin J, Bayes de Luna A, García Civera R, Cabades A, editors. Diagnóstico y tratamiento de las arritmias cardíacas. Barcelona: Doyma. 1988; p.126-31.
Davis D. Interpretación del ECG. Buenos Aires: Editorial Panamericana, 1991.
Dubin DL, Lindler UK. Introducción a la electrocardiografía. Barcelona: Springer-Verlag-Ibérica, 1983.
Fleming JS. Atlas de electrocardiografía práctica. Barcelona: Doyma, 1980.
Holly RG, Shaffrath JD, Amsterdam EA. Electrocardiographic alterations associated with the hearts of athletes. Sports Med 1988; 25:139-48.
Iturralde Torres P. Arritmias cardíacas. México: McGraw-Hill. Interamericana, 1997.
Mullins ME. First-degree atrioventricular block in alprazolam overdose reversed by flumazenil. J Pharm Pharmacol 1999;51:367-70.
Molaschi M, Ponzetto M, Romin R, Berrino E, Fabris F. Changes in the electrocardiogram in the ederly patient. The limits between normality an pathology. Recenti Prog Med 1995;86:32-6
Owen SG. Electrocardiografía. Barcelona: Ediciones Toray. Salvat Editores, 1983.
Rossi L. Anatomía patológica de las arritmias. En: Cosin J, Bayes de Luna A, García Civera R, Cabades A, editores. Barcelona: Doyma, 1988; p. 23-6.